Соматическое здоровье при синдроме дауна
К^ДПребёнка
КлУчна пед1атр1я / Clinical Pediatrics
УДК 616-056.7+616-053.2 КАШ1НА-ЯРМАК В.Л.
ДУ«1нститутохорони здоров’я дпей та п1длшв НациональноI академИмедичнихнаук Укра’/ни», м. Харюв
СТАН СОМАТИЧНОГО ЗДОРОВ’Я ДПЕЙ РАННЬОГО вку
¡3 СИНДРОМОМ ДАУНА
Резюме. 1з метою удосконалення медичного супроводження дтей раннього вжу 1з синдромом Дауна проведено аналЬз особливостей розвитку 35 дтей вком вгд одного мсяця до трьох рошв ш регулярною формою трисомп 21. Установлено високу частоту обтяженого перинатального анамнезу, вiдхилень по-казнишв фЬзичногорозвитку. Шдзначено, що в перiодiраннього дитинства стан соматичного здоров’я дтей 1з синдромом Дауна визначають наявнсть уроджених аномалт серцево-судинно’1 системи та т-ших оргашв, функцюнальт порушення оргашв травлення, щитоподiбноiзалози. Оцшка особливостей соматичного здоров’я мае важливе значення в обТрунтувант обсягiв реабштацтних заходiв при медичному спостереженш за такими дтьми. Ключовi слова: дти, синдром Дауна, стан здоров’я.
Синдром Дауна (СД) е найпоширешшою хромосомною патолопею. Частота народження дггей з цим захворюванням становить 1 на 800—1000 ново-народжених без статево!, етшчно! або географГчно! рiзницi серед батьюв одного вГку. За даними де-яких авторiв [2, 6, 11], стан здоров’я батьюв i чин-ники оточуючого середовища суттево не впливають на частоту народження дггей iз СД, лише якщо вж батьюв перевищуе 35 роюв на час зачаття, ризик народження дитини з шею патолопею значно тдви-щуеться.
Прогноз у першi роки життя цих пацiентiв обу-мовлюють наявнiсть вроджених вад розвитку вну-трiшнiх органiв i знижена адаптивнiсть. Вродженi вади серця, частше у виглядi ендокардiального дефекту, вщзначаються у 40 % новонароджених. Вони повиннi виключатися ехокардiографiчним скринш-гом вiдразу пiсля народження дитини. Установлен-ня наявностi серйозно! вади серця у дитини iз СД потребуе медично! та хГрурпчно! корекцГ! в тому ж обсязi, що i для дитини без хромосомно! патологи [4, 5, 9].
Серед шших вроджених аномалш слщ зазначити високу частоту реестраци вад розвитку шлунково-кишкового тракту (близько 12 %, частше атрезГя дванадцятипало! кишки), органа зору (близько 6 % за рахунок вроджено! катаракти та глаукоми), значно ргдше опорно-рухового апарату (вроджений вивих стегна за частотою не вгдрГзняеться вiд попу-ляцiйного рiвня, однак клiнiчно бiльш виражений у зв’язку iз загальною м’язовою гшотошею) [9].
Значну проблему для дггей перiоду новонаро-дженостi Гз СД становить м’язова гшотонш г в про-цесi природного вигодовування, що утруднюеться зниженням координацГ! смоктання та ковтання. Вигодовування починае займати бгльше часу, великий язик також спричинюе труднощГ смоктання. У зв’язку з гшотошею мускулатури кишечника часто виникають запори [3, 8].
Таким чином, новонароджеш Гз СД мають певш особливосп та потребують нагляду педГатра-неона-толога. Батьки таких дггей повинш бути пошфор-мован лжарями щодо особливостей догляду за ди-тиною, стану ц здоров’я, дитину слгд направити на додаткове обстеження.
У подальшому, протягом перших роюв життя, нагляд за цими дгтьми повинен виконуватися педГа-тром з урахуванням консультацш лжарГв-спешалю-пв: невролога у зв’язку з високою частотою судом-них пароксизмГв Г залишковими проявами патологи центрально! нервово! системи, офтальмолога (про-фглактика порушень рефракцГ! та розвитку катаракти), отоларинголога (сурдолога), кардюлога (нагляд тсля оперативного втручання або консервативне лГкування при неможливостГ або вГдсутностГ необ-хГдностГ оперативного) [1, 7].
Бгльшють дГтей Гз СД ростуть повгльшше порГв-няно з шшими дГтьми того ж вжу. СтупГнь дефщи-
© Кашiна-Ярмак В.Л., 2013 © «Здоров’я дитини», 2013 © Заславський О.Ю., 2013
ту маси тша може бути вщ пом1рного з наявн1стю у дитини гшостатури до значного нав1ть пор1вняно з деф1цитом росту [10].
На сьогодш б1льш1сть матер1ал1в стосовно роз-витку на р1зних етапах дитинства та обГрунтування пщход1в до реабштацшних заход1в для д1тей 1з СД пщготовлеш закордонними вченими, залишаються не визначеними критери ефективност1 медичного спостереження за такими пац1ентами щодо сома-тичного, псих1чного та психолог1чного здоров’я. Тому метою даного дослщження е удосконалення медичного супроводження д1тей раннього вжу 1з СД на пщстав1 визначення особливостей стану !х здоров’я.
Матер1али та методи
Проанал1зовано даш перинатального анамнезу, ф1зичного розвитку, стану соматичного здоров’я 35 д1тей вжом вщ одного м1сяця до трьох роюв 1з регулярною формою трисоми 21, як1 проходять ре-абштацшш курси на баз1 БФ «1нститут раннього втручання для д1тей з порушеннями розвитку та дь тей-швалщв».
Сшввщношення хлопчик1в 1 д1вчаток серед но-вонароджених становило 1,5 : 1 (21 хлопчик 1 14 дь вчаток).
Анал1з перинатального анамнезу проводився за даними медичних докуменпв (обмшних карт поро-д1ль, витяпв 1з карт новонароджених, 1стор1й хвороб дггей, як1 знаходилися на обстеженш в перинатальному центр1).
Ощнка ф1зичного розвитку проводилася з ураху-ванням показник1в маси т1ла та росту (довжини т1ла) вщповщно до центильних 1 сигмальних таблиць та графтв, запропонованих Всесв1тньою оргашзащ-ею охорони здоров’я для визначення ф1зичного розвитку д1тей раннього вжу [12].
Р1вень стану соматичного здоров’я визначався при клтчному огляд1 лжаря-пед1атра, при необ-хщносп додаткових консультацш отоларинголога, офтальмолога, ендокринолога, копролог1чного до-слщження та дослщження калу на дисбактерюз.
Результати та Тх обговорення
В1д першо! ваг1тност1 була народжена третина да-тей (35,71 %). 46,43 % матер1в мали вж на час зачаття понад 30 роюв 1 28,57 % батьюв — понад 35 рок1в.
Ф1зюлопчний переб1г ваг1тност1 в1дзначався лише у 19,21 % матер1в, серед патологи ваптносп майже з однаковою частотою рееструвалися: анеми (26,92 %), гестози ваптносп (26,92 %) та 1мунш кон-фл1кти за групою кров1 1 резус-фактором (19,21 %). Також досить часто матер1 протягом ваптносп хво-р1ли на гостр1 ресшраторш захворювання (30,76 %) та у 30,76 % з них вщзначалися ознаки шфекцшно-запальних захворювань сечостатево! системи. Звер-тае на себе увагу, що майже в половини матер1в па-толог1чн1 стани ваптносп поеднувалися.
Переб1г полог1в не мав ф1зюлопчного характеру у 88,00 % породшь за рахунок випадк1в передчасних
полопв (24,00 %), слабкост1 пологово! д1яльност1 (20,00 %) або, навпаки, стр1мких полог1в (20,00 %). П’ята частина дггей народилася в сташ асф1ксй р1з-ного ступеня тяжкосп.
При народженн1 61,50 % д1тей мали масу в1д 3000 до 3500 грам1в. Серед д1тей з масою т1ла при на-родженш менше 3000 грам1в 60,00 % народилися передчасно. Ц1 дан1 тдтверджують результати до-сл1джень 1нших автор1в, у яких вказуеться на вщпо-в1дн1сть маси т1ла при народженш в б1льшост1 д1тей 1з СД середшм популяц1йним показникам [6].
Але в подальшому, починаючи вже з перших мь сяц1в життя, 82,61 % оглянутих д1тей в1дставали у ф1зичному розвитку (ФР). На час обстеження т1ль-ки 17,39 % пащенпв (14,29 % хлопчик1в 1 22,22 % д1вчаток) мають показники зросту та маси, що вщ-повщають в1ковим нормам. Розпод1лення вар1ан-т1в в1дхилень антропометричних даних залежно в!д стат1 наведено на рис. 1. Для хлопчиюв 1з СД бшьш характерним е вар1ант одночасного дефщиту росту та маси тша, а для д1вчаток — затримка росту при в1дсутност1 деф1циту маси тша.
Анал1зуючи особливост1 розвитку дггей 1з СД на першому рощ життя, слщ в1дзначити, що дв1 трети-ни !х матер1в вщзначають значн1 труднощ1 в орга-шзаци вигодовування сво!х д1тей (слабк1сть смок-тання, зригування, порушення дефекацИ у вигляд1 запор1в). На процес вигодовування впливають ана-том1чн1 особливост1 носоглотки та великий язик, що призводить до утруднення дихання через ню 1 проходження !ж1, а також досить виражена м’язова гшотон1я та моторш порушення кишечника за гшо-тон1чним типом. Вказан1 особливост1 обумовлюють також високу поширен1сть гастроезофагеального рефлюксу в таких дггей. Наявн1сть значного гастро-езофагеального рефлюксу може приводити до апное та закиду вм1сту до бронх1ального дерева з розви-тком стридору або повторних бронхопневмон1й.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Окр1м моторних прояв1в для д1тей 1з СД е харак-терними порушення всмоктування 1нгред1ент1в !ж1, в1там1н1в, мжроелеменпв (синдром мальабсорбцИ). У даному дослщженш явища порушення травлен-ня у вигляд1 синдрому мальабсорбцй рееструвалися
ФР Затримка Дефщит Затримка вiдповiдаe росту маси тша росту та нормi дефщит
маси тша
□ Хлопчики ■Дiвчатка
Рисунок 1. Частота вар ‘ант’в ф ‘зичного розвитку в дтей ¡з синдромом Дауна, %
у 28,90 % дггей, данi копролопчного дослiдження вказували на наявнiсть лактазно! або, рщше, глю-теново! недостатносп, що погребувало корекцп ра-щону. Цi данi збiгаюгься з результатами дослщжень закордонних авгорiв щодо функщонування травно! системи у дiгей iз СД [3].
Психомоторний розвиток в ранньому перiодi об-стежених пащентш мав значнi особливосгi у виглядi затримки сгагокiнегичних функцiй. На рис. 2 подано середнш вж появи моторних функцiй порiвняно iз середнопопуляцiйними даними.
Слщ зазначити, що 69,20 % дггей вiком понад 13 мгсяцш не ходили, а середнш вж появи ще! на-вички в пацieнгiв без затримки становив 12,5 мюяця (12 мгсяцш у популяц!!).
Серед iнших особливостей звертае на себе увагу тзня поява зубiв (бгльше н1ж у половини (56,25 %) дггей старше одного року перший зуб прорiзався у 10—12 мгсящв) та порушення фiзiологiчного порядку !х появи при вщсутносп клiнiчних ознак рахиу (у третини дiгей без затримки прорiзування зубiв).
Особливого контролю при медичному супро-водженнi дiгей iз СД заслуговуе стан серцево-су-динно! системи. У нашому дослiдженнi лише в од-ше! дитини при проведенш ехокардiоскопiчного дослiдження при народженш не було встановлено анагомiчних змш. У половини пацiенгiв (57,14 %) ввдзначалося функцiонуюче овальне вiкно, у 20,00 % — вторинний дефект м1жпередсердно! перегородки некритичних розмiрiв. 20,00 % дней мали комбшоваш вроджеш вади серця, у зв’язку з чим бгльшгсть iз них (шгсть iз семи дiгей) були про-оперованi кардiохiрургами у 6—12 мюящв, одна дитина знаходиться тд наглядом кардiохiрургiв. Наявнiсгь та характер анатомiчних особливостей серцево-судинно! системи мають важливе зна-чення у виборi обсяпв фiзичноi реабглггащ! дiгей iз СД.
Щодо наявносп вроджених вад розвитку iнших органiв слiд зазначити, що тгльки в одше! дитини (2,86 %) дiагносговано вроджену агрезiю дванадця-типало! кишки в поеднаннi з кiльцеподiбною пщ-шлунковою залозою (проведено реконструктивну
16 14 12
10-К 8 6 4 2
GW
9,1
ш
14,8
10
Утримання голови
Сидiння
Стояння
□ Дiти i3 синдромом Дауна ■ Середньопопуляцшш данi
Рисунок 2. Поява основних моторних функцй у дтей раннього в!ку ¡з синдромом Дауна, мсяц
операщю в неонатальному перюда) та у двох дiвчат проведено оперативне втручання з приводу вродже-но! катаракти та вроджено! непрохщносп ^зного каналу.
Враховуючи вiдомi з лггератури данi [3] стосовно бгльш високо! частоти в патолог!! щигоподiбноi за-лози дiгей iз СД, у наших пащентш було проведено скриншгове дослщження рiвня в кровi тиреотроп-ного гормону та вiльного тироксину. Даш клшчно-го огляду, лабораторного обстеження та ультразвукового дослщження щитоподiбноi залози дозволили виявити гшотиреоз у 2 iз 16 дггей (12,50 %), яким було призначено замгсну терашю L-гироксином. Оцiнка функщонального стану щигоподiбноi залози, на нашу думку, повинна бути обов’язковою при спостереженш за дiгьми iз СД у зв’язку з ц значен-ням в iнгелекгуальному розвитку та забезпеченнi основних систем дитячого оргашзму.
Таким чином, дiги раннього в^ iз синдромом Дауна мають певш особливосгi розвитку та функщонування основних систем оргашзму. Цей факт повинен бути врахований при медичному супрово-дженш таких дггей у першу чергу лiкарем-педiагром, адже стан !х здоров’я визначае обсяг шдивщуальних програм лiкування та реабштацп. Вщхилення най-часгiше проявляються у виглядi анагомiчних особливостей серцево-судинно! системи, порушення функщонування оргашв травлення, щитоподiбноi залози. Поiнформованiсгь багькiв стосовно стану здоров’я !х дитини мае важливе значення як для коригування грубих вад розвитку (своечасне опера-тивне втручання), так i функцiональних вщхилень, якi в деяких випадках потребують лише режимно! корекци. Об’еднання зусиль спещалгспв рiзного профiлю (лiкарiв, реабштолопв, логопедiв та ш-ших) забезпечить найсуттевшу фiзичну та сощаль-ну адаптащю таких пацiентiв протягом перюду ди-тинства.
Список л1тератури
1. Бабаян В.В. Состояние здоровья детей с синдромом Дауна [Текст] / В.В. Бабаян, А.Ф. Виноградов, Г.М. Зубарева // Рос. вестник перинатологии и педиатрии. — 2013. — № 1. — С. 24-28.
2. Барашнев Ю.И. Диагностика и лечение врожденных и наследственных заболеваний у детей [Текст] / Ю.И. Барашнев, В.А. Бахарев, П.В. Новиков//М.: ТриадаХ, 2004. — 560с.
3. Жиянова П.Л., Поле Е.В. Малыш с синдромом Дауна. Книга для родителей [Текст] / П.Л. Жиянова, Е.В. Поле. — М.: Монолит, 2007. — 208 с.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
4. Лимаренко М.П. Патология сердечно-сосудистой системы при наследственных заболеваниях и врожденных пороках развития у детей [Текст]/М.П. Лимаренко // Здоровье ребенка. — 2007. — № 6. — С. 50-56.
5. Лимаренко М.П. Изменения сердечно-сосудистой системы при наследственных заболеваниях и врожденных пороках развития у детей [Текст] /М.П. Лимаренко//Врачебная практика. — 2008. — № 1. — С. 31-35.
6. Наследственные болезни у детей [Электронный ресурс] / М.В. Краснов [и др.] // Практическая медицина. — 2009. — №7. — Режим доступа: https://www.pmarchive.ru/nasledstvennye-bolezni-u-detej/
7. Наследственные нарушения и нервно-психическое развитие детей [Текст]: Руководство для врачей / Под ред. П.А. Те-лина, Л.З. Казанцевой. — М.: Медицина, 2001. — 432 с.
8. Опыт организации лечебного питания у детей с синдромом Дауна в условиях детского реабилитационного центра [Текст]/ З.Г. Ларионова и др. // Соц. педиатрия и реабилитология. — 2011. — № 1. — С. 141-142.
9. Поиски объективных маркеров пренатальной диагностики синдрома Дауна [Текст]/ Ю.И. Барашнев [и др.]// Рос. вестник перинаталогии и педиатрии. — 2004. — № 1. — С. 30-33.
10. Семенова Н.А. О чем говорят цифры? Физическое развитие детей с первого года жизни с синдромом Дауна [Текст]/
Н.А. Семенова, А.И. Чубарова // Синдром Дауна. XXI век. — 2012. — № 2(9). — С. 12-21.
11. Синдром Дауна. Медико-генетический и социально-психологический портрет [Текст] / Под ред. Ю.И. Барашнева. — М.: Триада X, 2007. — 280 с.
12. Тяжка О.В. Пед1атры [Текст] / О.В. Тяжка. — Вгнниця: Нова школа, 2011. — 1100 с.
Отримано 03.09.13 □
Кашина-Ярмак В.Л.
ГУ «Институт охраны здоровья детей и подростков Национальной академии медицинских наук Украины», г. Харьков
состояние соматического здоровья детей раннего возраста с синдромом дауна
Резюме. С целью усовершенствования медицинского сопровождения детей раннего возраста с синдромом Дауна проведен анализ особенностей развития 35 детей возрастом от одного месяца до трех лет с регулярной формой трисомии 21. Установлена высокая частота отягощенного перинатального анамнеза, отклонений показателей физического развития. Отмечено, что в периоде раннего детства состояние соматического здоровья детей с синдромом Дауна определяют наличие врожденных аномалий сердечно-сосудистой системы и других органов, функциональные нарушения органов пищеварения, щитовидной железы. Оценка особенностей соматического здоровья имеет важное значение в обосновании объемов реабилитационных мероприятий при медицинском наблюдении за такими детьми.
Ключевые слова: дети, синдром Дауна, состояние здоровья.
Kashina-Yarmak V.L.
State Institution «Institute of Children and Adolescents Health Care of National Academy of Medical Sciences of Ukraine», Kharkiv, Ukraine
somatic health status of infants with down syndrome
Summary. In order to improve the medical surveillance of infants with Down syndrome, an analysis of developmental features of 35 children aged from 1 month to 3 years with Standard Trisomy 21 has been carried out. A high rate of burdened perinatal history, abnormal parameters of physical development has been detected. It is noted that in the period of early childhood the physical health status of children with Down syndrome is determined by the presence of congenital abnormalities of the cardiovascular system and other organs, functional disorders of the digestive system, the thyroid gland. Evaluation of features of physical health is important in substantiating the amount of rehabilitation in medical supervision for these children.
Key words: children, Down syndrome, health status.
Источник
Синдром Дауна — самая распространенная генетическая аномалия, вызванная трисомией по 21-й паре хромосом. По статистике примерно 1 ребенок из 700 появляется на свет с синдромом Дауна. Это соотношение одинаково в разных странах, климатических зонах, социальных слоях. Оно не зависит от образа жизни родителей, их здоровья, вредных привычек, питания, достатка, образования, цвета кожи или национальности. Вероятность рождения такого ребенка увеличивается с возрастом матери, но так как более молодые матери рожают чаще, то среди родителей детей с синдромом Дауна в равной степени представлены все возрастные категории.
Этот синдром был описан Джоном Лэнгдоном Дауном в 1866 году как умственная отсталость, сочетающаяся с рядом характерных внешних признаков. А в 1959 году Жером Лежен выявил его генетическую природу.
К 1964 году стали известны три основных типа хромосомных нарушений при синдроме Дауна:
- Стандартная трисомия (94 %) — утроение 21-й хромосомы присутствует во всех клетках и возникает в результате нарушения процесса мейоза.
- Мозаичная форма (2 %) вызывается нарушениями процесса митоза в одной из клеток на стадии бластулы или гаструлы, утроение 21-й хромосомы присутствует только в дериватах этой клетки.
При этих формах родители имеют нормальный генотип.
- Транслокационная форма (4 %) — плечо одной 21-й хромосомы прикреплено к другой хромосоме и при мейозе отходит в образовавшуюся клетку вместе с ней. Перед рождением следующего ребенка родителям необходимо пройти генетическое обследование.
Предположительный диагноз, как правило, ставится сразу после рождения ребенка по ряду внешних признаков: «плоское» лицо (90 %), брахицефалия (81 %), кожная складка на шее у новорожденных (81 %), антимонголоидный разрез глаз (80 %), эпи-кант (80 %), гиперподвижность суставов (80 %), мышечная гипотония (80 %), короткие конечности (70 %), аркообразное небо (58 %) и т. д. Поперечная ладонная складка, считающаяся универсальным признаком синдрома Дауна, встречается в 45 % случаев, а пятна Брушфильда (пигментные пятна по краю радужки) -в 19% случаев. Обычно у новорожденного с синдромом Дауна присутствует часть известных признаков, иногда некоторые признаки встречаются и у обычных детей. Окончательный диагноз ставится после получения результатов анализа на кариотип.
Синдром Дауна часто сопровождается соматическими заболеваниями.
Многие дети с синдромом Дауна рождаются с признаками морфофункциональной незрелости. Врожденные пороки сердца встречаются в 40-60 % случаев. Частым нарушением является апноэ во сне (до 50 %), возникающее из-за особенностей строения носоглотки, и обструкция ротоглотки корнем языка. Приобретенные формы гипотиреоза могут составлять до 35 % и требуют особого внимания, так как клинические признаки гипотиреоза маскируются проявлениями синдрома Дауна. Патология опорно-двигательного аппарата (в том числе мышечная гипотония и гиперэластичность связок) присутствует практически у всех детей. Офтальмологические проблемы встречаются в 45 %, снижение слуха — в 38-78 %, аномалии желудочно-кишечного тракта — в 12 % случаев.
Развивающаяся пренатальная диагностика позволяет все лучше диагностировать синдром Дауна и становится более доступной для женщин в России. Однако этот метод не помогает решить вопрос о том, готова ли семья воспитывать ребенка с синдромом Дауна, а лишь переносит его на период до рождения ребенка. В наш Центр обращается все больше семей, в которых родители знали о синдроме Дауна до рождения ребенка и приняли решение сохранить беременность.
В течение многих лет синдром Дауна считался медицинской проблемой, что отражает его старое название «болезнь Дауна», атак как эта хромосомная аномалия не может быть излечена, то таких пациентов, как правило, с рождения помещали в интернаты, где за ними осуществлялся общий уход. Сопутствующие заболевания также считались частью синдрома и нередко оставались без лечения. Находящиеся в таких условиях дети с синдромом Дауна демонстрировали низкий уровень психофизического развития при средней продолжительности жизни около 10 лет.
Ситуация начала изменяться около 50 лет назад. На фоне гуманизации общества в развитых странах было признано, что условия содержания людей в закрытых учреждениях неудовлетворительны, их права часто нарушаются, а длительное пребывание в стационарных условиях оказывает неблагоприятное воздействие на их состояние. Кроме того, содержание людей с интеллектуальными нарушениями в стационарах требовало неоправданных финансовых затрат. В то же время психологические и педагогические исследования показали важность эмоциональной привязанности к взрослому и стимулирующей окружающей среды для развития ребенка. Родители пациентов с особенностями развития также выступали за право их детей жить дома и получать всю необходимую им помощь по месту жительства. Эти требования нашли широкую поддержку у врачей-педиатров. Все это привело к началу процесса деинституализации, т. е. расформирования системы интернатов и создания служб помощи на местах. Эти изменения нашли свое отражение в документах ООН, определяющих права детей с нарушениями развития на жизнь в семье, получение образования и интеграцию в общество.
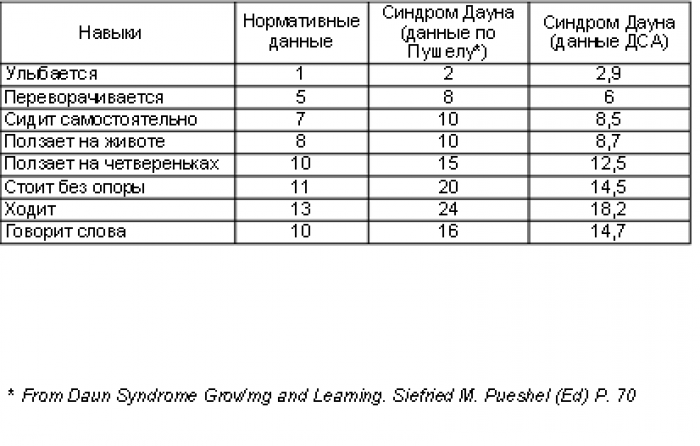
В России основная масса детей с синдромом Дауна продолжала находиться в государственных учреждениях и только около 10 % детей воспитывались дома. Отношение к людям с синдромом Дауна стало изменяться с начала 90-х годов. Большую роль в этом сыграли родительские ассоциации и общественные организации. В 1997 году в Москве был создан Благотворительный фонд «Даунсайд Ап» (ДСА), целью которого является улучшение качества жизни детей с синдромом Дауна в России. В 1998 году на базе этой организации был открыт Центр ранней помощи, оказывающий бесплатную психолого-педагогическую помощь детям от рождения до 8 лет. До этого времени семьям, воспитывающим своего ребенка дома, было трудно найти профессиональную поддержку и уровень развития таких детей не исследовался. Все обследования уровня развития детей с синдромом Дауна проводились в интернатах, где для многих детей фактор депривации, т. е. отсутствия родительской любви и заботы, оказывается едва ли не ведущим в генезе их нарушений. С другой стороны, развитие системы помощи детям, живущим в семье, позволило добиваться хороших результатов в их реабилитации и изменило представление об их возможностях. Данные, приведенные ниже, заимствованы из иностранной литературы и подтверждены опытом работы Центра ранней помощи (см. табл.).
 Таким образом, дети с синдромом Дауна проходят те же этапы развития, что и обычные дети, и при специальном обучении, хотя и несколько позже, осваивают те же навыки.
Таким образом, дети с синдромом Дауна проходят те же этапы развития, что и обычные дети, и при специальном обучении, хотя и несколько позже, осваивают те же навыки.
На сегодняшний день более 2000 семей из Москвы и регионов России получают в ДСА информационную поддержку, с детьми из Москвы и Подмосковья регулярно занимаются, иногородним семьям оказывают консультативную помощь. Подобные программы получают все более широкое распространение в нашей стране и странах ближнего зарубежья.
В основе современного подхода к обучению детей с синдромом Дауна лежит семейно-центрированная модель ранней помощи, включающая психолого-педагогическую поддержку родителей и ориентированная на помощь родителям в воспитании их детей. Большое внимание уделяется развитию детей раннего возраста (от 0 до 3 лет), профилактике вторичных нарушений, возникающих из-за сопутствующих заболеваний или неравномерности развития ребенка. С первых недель в сфере внимания педагогов находится взаимодействие родителей с ребенком, моторное развитие, познавательные процессы, развитие коммуникации. С 1,5 лет дети начинают посещать групповые занятия, направленные на социализацию и подготовку к детскому саду. К 3 годам дети, как правило, поступают в детские сады, продолжая при этом посещать дополнительные специальные занятия. Все больше детских садов организуют интегративные группы, где дети с синдромом Дауна находятся вместе с обычными сверстниками, при этом отмечается их положительное влияние друг на друга. К 8 годам дети поступают в школы, подобранные в соответствии с уровнем их развития. Основная масса детей учится в специализированных школах, однако есть отдельные примеры обучения детей с синдромом Дауна в общеобразовательных школах.
Безусловно, только межведомственное взаимодействие, включающее органы здравоохранения, социальной защиты и образования, позволяет комплексно решать проблемы ребенка с нарушениями развития и его семьи.
С 2002 г. в ДСА ведется активная работа, направленная на профилактику социального сиротства детей с синдромом Дауна, а также на изменение отношения к данной категории детей в профессиональной медицинской среде и в общественном сознании.
Основными компонентами программы являются:
- Предоставление врачам родильных домов современных знаний об особенностях развития детей с синдромом Дауна, живущих в семье, возможностях педагогической помощи таким детям, тактике сообщения диагноза. Информация о программе и печатные материалы о синдроме Дауна бесплатно передаются в родовспомогательные учреждения.
- Оказание специалистами кризисной психологической помощи и социальной поддержки родителям, находящимся на стадии принятия решения о судьбе ребенка.
- Включение семьи в службу ранней помощи буквально с первых дней жизни ребенка, психолого-педагогическое сопровождение в дошкольный период и при поступлении в школу.
Результатом реализации данной программы является устойчивое увеличение числа детей с синдромом Дауна, воспитывающихся в семьях. Так, в 2002 году в Москве в семьях оставалось примерно 15% детей, так же как в среднем по России, а через 4 года работы программы — в 2006 году — 50 % детей.
Поговорим об этом проекте более подробно.
Многие родители помнят те слова, которые они услышали в родильном доме, долгие годы. Поскольку синдром Дауна определяется сразу после рождения ребенка, родители узнают диагноз до того, как сформируются их отношения с ребенком, а часто даже раньше, чем они его в первый раз увидят. То, каким образом сообщается о диагнозе, во многом влияет на дальнейшее формирование детско-родительских отношений и принятие ребенка, даже если он остается в семье.
Сообщение о синдроме Дауна разрушает образ того ребенка, о котором родители мечтали в течение беременности, их планы и представления о себе как о родителях. Значимость этой утраты определяет интенсивность и продолжительность переживаний. Этот процесс имеет несколько фаз и в конечном итоге направлен на реорганизацию жизни в соответствии с новой ситуацией.
Первая фаза (шок) может быть описана словами: «Этого не может быть, это не со мной», Она может длиться от нескольких минут до нескольких дней. Затем наступает фаза реакции, которая проявляется в чувстве гнева, конфликтности, недоверчивости, поисках «виноватого». Эти чувства часто обрушиваются на тех, кто оказался рядом, сообщил о диагнозе. Важно понимать, что подобное поведение является нормальным проявлением этого этапа переживания горя, и постараться эмоционально поддержать родителей. Эта фаза может длиться от не» скольких дней до нескольких недель.
На следующем этапе начинается адаптивная фаза. Родители постепенно принимают факт синдрома Дауна у их ребенка, у них заметно снижается тревога, они начинают думать о насущных нуждах. Эта фаза может длиться до года. После этого наступает фаза ориентирования, или реорганизации, когда семья осваивает роль родителей необычного ребенка, конструктивно подходит к решению своих проблем, ищет помощи у соответствующих служб, строит планы на будущее, завязывает новые отношения.
К сожалению, родители обычно должны принять решение о судьбе ребенка, пока он находится в родильном доме, т. е. в течение первых нескольких дней после его рождения. В это время они находятся в шоковой или реактивной фазе, а в таком состоянии практически невозможно принять взвешенное решение. Возможность отложить выбор дает им необходимое время для адаптации. В Центре ранней помощи зарегистрировано около 30 случаев, когда родители забирали ребенка домой через несколько дней или месяцев после отказа.
Врач в родильном доме, сообщающий о диагнозе, тоже находится в стрессе, вызванном несоответствием новорожденного его ожиданиям, необходимостью сообщать неприятную новость, предполагаемой реакцией и т. д. Кроме того, он оказывается тем единственным человеком, к которому родители могут обратиться, и ему приходится отвечать на вопрос «Что это значит?», предоставляя педагогическую информацию о развитии и социализации ребенка, а также оказывать психологическую поддержку матери, отвечая на вопрос «Что же теперь делать?».
Не имея достаточной психологической подготовки, врачи нередко действуют за счет своих душевных сил, примеряя ситуацию на себя. Часто врачу трудно определить границы своей ответственности, и он, искренне желая помочь родителям, советует им отказаться от ребенка, исходя из собственных представлений и своего психологического ресурса. При этом получается, что врач советует отказаться от чужого ему ребенка, а родителям приходится отказываться от своего.
Реакция матери, растерянность, слезы, агрессивное поведение также вызывают желание помочь ей, и часто ей назначают препараты, снижающие интенсивность проявлений горя, но замедляющие его переживание.
Понимание границ своих возможностей и ответственности, возможность пригласить психолога, педагога или представителя родительской ассоциации облегчают врачам стоящую перед ними задачу.
Остановимся подробнее на том, что важно сделать в родильном доме:
- поздравить родителей с рождением ребенка, перечислить обычные в таких случаях позитивные вещи: пол, рост, вес и т. д.;
- рассказать о его проблемах, плане обследования и необходимых медицинских мероприятиях;
- приносить ребенка матери, стараться сохранить грудное вскармливание, поскольку это крайне важно для здоровья ребенка, улучшения его контакта с матерью и развития речи в дальнейшем;
- предоставить родителям общие сведения о синдроме Дауна, избегая прогнозов, так как развитие новорожденного ребенка предсказать невозможно;
- поддерживать любое решение родителей о дальнейшей судьбе ребенка;
- агитировать родителей принять то или иное решение недопустимо, так как мы не понимаем в полной мере обстоятельств жизни этой конкретной семьи и не можем разделить с ними ответственности за совместно принятое решение;
- доброжелательно расспрашивая родителей об их решении, мы возвращаем их к их чувствам, обстоятельствам жизни и их собственной мотивации и ответственности. Это приводит к тому, что они принимают более естественное решение — не отказываться от ребенка — и в дальнейшем занимают более активную родительскую позицию;
- дать время для принятия решения о судьбе ребенка, поскольку состояние родителей после сообщения диагноза часто не позволяет им сделать обоснованный выбор. Организовать при необходимости встречу с другими членами семьи или психологом;
- дать информацию об организациях, где семья может получать поддержку в дальнейшем. Если у ребенка остаются медицинские проблемы, он должен быть направлен в медицинское учреждение, если проблемы развития — в учреждение психологического или педагогического профиля. Это могут быть педагогические службы, родительские группы взаимной поддержки, социальные службы и т. д. Лучшим вариантом, безусловно, является служба ранней помощи, поскольку семейно-центрированная модель ранней помощи дает возможность родителям получить психологическую поддержку, обращаясь по поводу развития ребенка.
Начало работы с семьей на этапе родильного дома, включение семьи в службу ранней помощи с последующим переходом ребенка в детский сад, школу и проекты занятости для взрослых обеспечивает развитие, обучение и социализацию детей, а также дает возможность их родителям работать и вести обычный образ жизни.
Статья опубликована в журнале «Лечащий врач» (2009, № 1).
Источник
