Слоновость нижних конечностей код по мкб 10
Лимфостаз (лимфодема) – это патология лимфатической системы, связанная с нарушением оттока лимфы из тканей организма. Проявляется в виде отеков рук или ног.
Классификация
Международная классификация болезней – документ, который используется для учета и разделения всех известных патологий. Перечень недугов, включенных в нее, пересматривается один раз в 10 лет.
Согласно этой классификации, код по мкб 10 для лимфостаза нижних конечностей — 189.8. Относится патология к заболеваниям органов сердечно-сосудистой системы.
Виды:
- Первичный (врожденный, связанный с недостаточным развитием лимфатических узлов и сосудов, либо идеопатический – неразвитость лимфатических путей и клапанов). Проявления его дают о себе знать непосредственно после рождения.
- Вторичный (может иметь воспалительный или невоспалительный характер). Причинами возникновения становятся отсутствие активного образа жизни, малая подвижность, онкология лимфосистемы, инфекции, травмы, ожирение, операции).
- По величине отека и деформации стопы (I, II,III,IV степени).
- В зависимости от возраста больного (юношеский, поздний).
Лимфостаз ног
Лимфостаз нижних конечностей (отек) – нарушение оттока и застой лимфатической жидкости в сосудах ног. Лечить его лучше на начальной стадии, так как потом патологический процесс становится необратимым.
В зависимости от дислокации определяют лимфостаз:
- бедра;
- голени;
- стопы;
- посттравматический.
Причины болезни:
- наследственность;
- сильное механическое сдавливание сосудов;
- болезни почек и системы кровообращения;
- повреждения лимфососудов;
- тромбоз глубоких вен;
- постфлебитический синдром;
- ревматоидный артрит;
- инфекции и вирусы;
- беременность;
- опухоли;
- операции.
При лечении конечностей применяют массаж, специальное компрессионное белье, бандаж, мануальный лимфодренаж, лечебную физкультуру. Из медикаментов назначаются ферментные препараты, флеботоники, лимфопресс В целях профилактики рекомендуют применять венотоники, общие физические нагрузки, носить удобную обувь.
Одновременно нужно проводить лечение сопутствующих патологий.
Лимфостаз бедра
Носит хронический характер. Является третьей степенью заболевания (может иметь четвертую при наличии трещин, трофических изменений).
Симптомы:
- отечность по утрам, которая постепенно спадает, а к вечеру вновь появляется;
- отек становится необратимым, наступает стадия запущенности. Конечность деформируется, появляются бородавки;
- размягчение тканей не спадает, меняется контур ноги, конечность увеличивается в размерах, теряет подвижность, появляется «слоновость».
Лимфостаз голени
Может быть следствием запущенности на стадии заболевания стопы. Также одним из случаев развития является воспаление женских половых органов, расположенных в малом тазу.
Течение аналогично лимфодемы бедра:
- появляется отек (вначале мягкий, потом твердеет);
- темнеет кожа, становится бугристой, зудит, трескается;
- образуются язвы.
Лимфостаз стопы
Характерно: появление отека нестойкого характера (при его надавливании образуется впадина), который проходит к утру, а вечером возникает заново. Часто его проявление связано с жаркой погодой. Постепенно происходит затвердевание пораженной ткани, увеличение размеров стопы, ее деформация.
Для профилактики отека нужен правильный уход за стопами с применением размягчающих средств. В целях борьбы с грибком применяются антибиотики.
Послеоперационный лимфостаз
Возникает вследствие непроходимости в лимфатических сосудах, при их повреждении или удалении. Также он может быть спровоцирован проведением химио- или лучевой терапии.
Для лечения применяется лимфотропное, медикаментозное лечение, физиотерапия, массаж, практикуется ношение компрессионного белья.
Посттравматический лимфостаз
Возникает из-за повреждений конечности (ушибов, вывихов, переломов).
Диагностируют посттравматическую лимфодему методами лимфосцинтиграфии, УЗИ, путем проведения лабораторных анализов.
Хронический лимфостаз
Стойкое долговременное заболевание, для которого характерно длительное лечение.
Существует 4 стадии хронической лимфодемы нижних конечностей:
- поражается дистальный отдел конечности, отекает тыльная сторона стопы;
- поражаются стопа и голень;
- отек распространяется на бедро;
- появляется экзема, образуются язвы, трещины.
При лечении патологии важными факторами являются нормализация питания, избавление от лишнего веса, ограничение количества употребляемой соли.
Лимфостаз у детей
Первое проявление лимфостаза у детей – это дискомфортное ношение обуви, отечность ноги.
Затем происходит деформация больной конечности, увеличение ее объема, отек становится плотнее. Важно своевременно начать лечение, так как последствия болезни могут стать необратимыми и привести к летальному исходу. Терапия пациента проводится под строгим контролем врача.
Для борьбы с болезнью у детей практикуют:
- массаж лимфодренажный;
- пневмокомпрессию;
- магнитотерапию;
- лазеротерапию;
- гидромассаж;
- лечебную физкультуру;
- плавание;
- скандинавскую ходьбу.
Профилактика детского лимфостаза включает в себя:
- правильный уход за кожей ног и рук;
- своевременное лечение различных ран;
- предупреждение болезней почек, сердца, кровеносных сосудов.
Таким образом, лимфостаз ног – диагноз, характеризующий заболевание органов сердечно-сосудистой системы и требующий своевременного лечения.
На ранних стадиях патологию удается купировать, на поздних патологические процессы становятся необратимыми, могут привести к летальному исходу или к инвалидности.
Источник
Исключены:
- отдельные состояния, возникающие в перинатальном периоде (P00-P96)
- болезни височно-нижнечелюстного сустава (K07.6)
- некоторые инфекционные и паразитарные болезни (A00-B99)
- синдром сдавления (T79.6)
- осложнения беременности, родов и послеродового периода (O00-O99)
- врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
- болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
- травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
- новообразования (C00-D48)
- симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
Этот класс содержит следующие блоки:
- M00-M25 Артропатии
- M00-M03 Инфекционные артропатии
- M05-M14 Воспалительные полиартропатии
- M15-M19 Артрозы
- M20-M25 Другие поражения суставов
- M30-M36 Системные поражения соединительной ткани
- M40-M54 Дорсопатии
- M40-M43 Деформирующие дорсопатии
- M50-M54 Другие дорсопатии
- M60-M79 Болезни мягких тканей
- M60-M63 Поражения мышц
- M65-M68 Поражения синовиальных оболочек и сухожилий
- M70-M79 Другие поражения мягких тканей
- M80-M94 Остеопатии и хондропатии
- M80-M85 Нарушения плотности и структуры кости
- M86-M90 Другие остеопатии
- M91-M94 Хондропатии
- M95-M99 Другие нарушения костно-мышечной системы и соединительной ткани
Звездочкой отмечены следующие категории:
- M01* Прямое инфицирование сустава при инфекционных и паразитарных болезнях, классифицированных в других рубриках
- M03* Постинфекционные и реактивные артропатии при болезнях, классифицированных в других рубриках
- M07* Псориатические и энтеропатические артропатии
- M09* Ювенильный артрит при болезнях, классифицированных в других рубриках
- M14* Артропатии при других болезнях, классифицированных в других рубриках
- M36* Системные поражения соединительной ткани при болезнях, классифицированных в других рубриках
- M49* Спондилопатии ткани при болезнях, классифицированных в других рубриках
- M63* Поражения мышц при болезнях, классифицированных в других рубриках
- M68* Поражения синовиальных оболочек и сухожилий при болезнях, классифицированных в других рубриках
- M73* Поражения мягких тканей при болезнях, классифицированных в других рубриках
- M82* Остеопороз при болезнях, классифицированных в других рубриках
- M90* Остеопатии при болезнях, классифицированных в других рубриках
ЛОКАЛИЗАЦИЯ КОСТНО-МЫШЕЧНОГО ПОРАЖЕНИЯ
В классе XIII для обозначения локализации поражения введены дополнительные знаки, которые могут факультативно использоваться с соответствующими подрубриками. Поскольку место распространения или специальная адаптация могут варьироваться в количестве используемых цифровых характеристик, предполагается, что дополнительная подклассификация по локализации должна быть помещена в идентифицируемую отдельную позицию (например, в дополнительный блок). Различные подклассификации, используемые при уточнении повреждения колена, дорсопатиях или биомеханических нарушениях, не классифицированных в других рубриках, приведены в M23, в M40-M43 и в M99 соответственно
- 0 Множественная локализация
- 1 Плечевая область
- Ключица,
- акромиально-ключичный сустав,
- лопатка,
- плечевой сустав,
- грудино-ключичный сустав
- 2 Плечо
- Плечевая кость
- Локтевой сустав
- 3 Предплечье
- Лучевая кость
- Лучезапястный сустав,
- локтевая кость
- 4 Кисть
- Запястье,
- Суставы между этими костями
- пальцы,
- пясть
- 5 Тазовая область и бедро
- Ягодичная область
- Тазобедренный сустав,
- крестцо-подвздошный сустав
- бедренная кость,
- таз
- 6 Голень
- Малоберцовая кость,
- большеберцовая кость
- Коленный сустав
- 7 Голеностопный сустав и стопа
- Голеностопный сустав,
- Плюсна,
- предплюсна,
- другие суставы стопы пальцы стопы
- 8 Другие
- Голова, шея, ребра, череп, туловище, позвоночник
- 9 Локализация неуточненная
последние изменения: январь 2004
Следующие дополнительные пятые знаки, обозначающие локализацию поражения, даны для факультативного использования с соответствующими рубриками блока «Дорсопатии», исключая рубрики M50 и M51; см. также примечание в разделе M00-M99.
- 0 Множественные отделы позвоночника
- 1 Область затылка, первого и второго шейных позвонков
- 2 Область шеи
- 3 Шейно-грудной отдел
- 4 Грудной отдел
- 5 Пояснично-грудной отдел
- 6 Поясничный отдел
- 7 Пояснично-крестцовый отдел
- 8 Крестцовый и крестцово-копчиковый отдел
- 9 Неуточненная локализация
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Лечение
Другие названия и синонимы
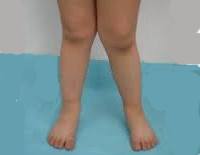
Вальгусное искривление ног.
Названия
Название: Х-образные ноги.

Х-образные ноги
Синонимы диагноза
Вальгусное искривление ног.
Описание
Х. Образные ноги (вальгусное искривление ног) — патология, при которой у человека, стоящего с выпрямленными и сведенными вместе ногами, расстояние между пятками составляет 5 и более сантиметров. В большинстве случаев Х-образные ноги не являются врожденным заболеванием, а развиваются из-за чрезмерной нагрузки на ножки ребенка в первые годы жизни. Диагноз выставляется на основании внешнего осмотра, рентгенографии и других исследований. В раннем возрасте проводится консервативная коррекция, при безуспешности консервативного лечения и прогрессировании деформации показана операция.

Х-образные ноги
Дополнительные факты
Х-образные ноги – часто встречающаяся деформация нижних конечностей. При выпрямленных ногах и сведенных вместе коленях расстояние между стопами пациента составляет 4-5 и более сантиметров, а внешний контур ног по форме напоминает песочные часы. Искривление может быть физиологическим или патологическим, врожденным или приобретенным. В возрасте от 2 до 4 лет 80% детей имеют вальгусное искривление ног, при этом по мере роста ребенка деформация уменьшается или исчезает.
Нормой для взрослого мужчины является отклонение голеней кнаружи до 5-7 градусов, для взрослой женщины – до 10 градусов. Более выраженное искривление приводит к неправильному распределению нагрузки на суставные поверхности большеберцовых костей, прогрессирующей деформации коленных суставов и развитию ранних гонартрозов. Кроме того, нефизиологичное положение нижних конечностей становится причиной постоянного перенапряжения мышц, быстрой утомляемости, нарушений осанки, плоскостопия Лечение Х-образных ног осуществляют ортопеды и травматологи.
Симптомы
Судороги.
Причины
Чаще всего вальгусная деформация нижних конечностей развивается вследствие чрезмерной нагрузки на неокрепшие ножки малыша. Причиной может стать слишком раннее начало ходьбы – в таких случаях мышцы и связки еще недостаточно крепки, чтобы удерживать ножки ребенка в правильном положении, а плохая координация усугубляет эту проблему, поскольку во время ходьбы малыш слишком широко расставляет ноги, чтобы не упасть.
Образование Х-образных ног также может быть спровоцировано лишним весом ребенка. Однако, если лишний вес отсутствует, патология чаще развивается у астеников, а не у гиперстеников, что может быть обусловлено врожденной слабостью мышечно-связочного аппарата, более характерной для людей с астеническим типом телосложения. Девочки страдают вальгусным искривлением ног чаще мальчиков из-за особенностей строения таза, связанных с полом ребенка, при этом, чем шире таз и короче бедренные кости, тем сильнее может быть выражено Х-образное искривление ног.
Негативное влияние на формирование скелета оказывают некоторые болезни почек и другие заболевания, провоцирующие нарушения кальциевого обмена и, как следствие, снижение прочности костной ткани. В прежние времена в качестве одной из основных причин развития вальгусной деформации рассматривали рахит, однако, в настоящее время эта проблема утратила свою актуальность. Тем не менее, рахит иногда встречается, поэтому его необходимо исключать в процессе дифференциальной диагностики.
В ряде случаев Х-образные ноги передаются по наследству. Нарушение вызывается неправильным окостенением наружного мыщелка бедренной кости. В отличие от приобретенного вальгусного искривления, генетически обусловленная патология выявляется сразу после рождения ребенка, поскольку в норме у новорожденных должна наблюдаться физиологическая О-образная деформация. Врожденное Х-образное искривление ног всегда сочетается с плоскостопием и вальгусной деформацией шейки бедра.
Одностороннее вальгусное искривление ног встречается реже одностороннего. Причиной такой деформации могут стать внутрисуставные переломы мыщелков большеберцовой и бедренной кости, компрессионные переломы зоны метафизов, а также диафизарные переломы бедра и голени с не устраненным угловым смещением. Иногда односторонняя Х-образная деформация развивается при врожденных аномалиях нижних конечностей (дисплазии тазобедренного сустава и врожденном вывихе бедра, гипоплазии большеберцовой кости, аномалии развития коленного сустава ), злокачественных и доброкачественных опухолях хрящевой и костной ткани.
Наряду с истинной вальгусной деформацией ног, обусловленной изменениями костей и суставов нижних конечностей, выделяют ложное искривление, связанное с особенностями расположения мягких тканей. Ложная Х-образная деформация ног является чисто косметическим дефектом и не требует специального лечения.
Лечение
Нерезко выраженная Х-образная деформация у детей младшего возраста является физиологической нормой и не требует специального лечения. При отсутствии патологических изменений в суставах рекомендуется наблюдение у детского ортопеда. При выраженном вальгусном искривлении ног проводят консервативные мероприятия. Назначают комплексы ЛФК для укрепления мышц и связок бедер и голеней, рекомендуют ношение специальной обуви, ограничивающей боковое отклонение голеней. Ребенка направляют на массаж и физиопроцедуры. В тяжелых случаях используют специальные шарнирные ортезы и съемные лонгеты.
Длительное существование вальгусной деформации провоцирует раннее развитие гонартроза, поэтому взрослым и детям старшего возраста при наличии сохраняющегося искривления показано хирургическое вмешательство. Тактика лечения зависит от вида и причины деформации. При Х-образных ногах, обусловленных наследственной патологией или слабостью мышечно-связочного аппарата, проводят остеотомию бедренной кости. В послеоперационном периоде назначают ЛФК, массаж и физиотерапевтические процедуры.
При одностороннем искривлении, спровоцированном травмами или патологическими процессами в средней части голени, накладывают аппарат Илизарова, одновременно осуществляя остеотомию большеберцовой кости. Срок ношения аппарата определяется выраженностью деформации и может колебаться от 2-3 месяцев до полугода и более. После операции пациентов направляют на ЛФК, массаж и физиотерапию, в последующем проводят реабилитационные мероприятия, направленные на восстановление объема движений и укрепление мышц.
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
Названия
Отеки конечностей.
Описание
Избыточное накопление межклеточной жидкости в тканях организма, проявляющееся увеличением объема нижних конечностей.
Симптомы
Внезапное возникновение отеков на одной из нижних конечностей в большинстве случаев связано с тромбозом бедренной или подвздошной вен, что часто наблюдается после родов, полостных операций, при длительном постельном режиме, при инфекционных заболеваниях, болезнях крови (лейкоз, полицитемия), кахексии, опухолях органов брюшной полости. При тромбозе крупных поверхностных вен нижних конечностей кожа в области отека становится напряженной, блестящей, цианотичной, больные отмечают ноющую боль по медиальной поверхности бедра. Однако наиболее важное диагностическое значение имеют расширение подкожных вен на бедре и в бассейне большой подкожной вены нижней конечности, незначительный отек и болезненность по ходу сосудистого пучка на бедре.
Основными клиническими признаками отечного синдрома на фоне варикозного расширения вен нижних конечностей являются четко выступающие, чаще всего при длительном стоянии, венозные тяжи, особенно на голенях. При этом у ряда больных обнаруживаются выраженные отеки голеней и бедер, при надавливании пальцем на область отека остается ямка, нередко отмечается обратное развитие отека в возвышенном положении конечности. Отечный синдром при острой венозной недостаточности характеризуется симметричными отеками, возникающими после интенсивной нагрузки на нижние конечности (например, после длительного перехода). После отдыха и нахождения конечности в возвышенном положении происходит обратное развитие отечного синдрома.
Отек верхних конечностей чаще развивается на фоне тромбофлебита, но может быть также при загрудинном зобе, увеличенных лимфатических узлах при опухоли средостения, опухоли верхней доли легкого, аневризме аорты. При загрудинном зобе возможно также сдавление трахеи, приводящее к нарушению дыхания, сдавление пищевода, сопровождающееся нарушением глотания, сдавление гортанных нервов, вызывающее пароксизмальный кашель. Увеличение лимфатических узлов и опухоль средостения, кроме отечности верхней конечности, проявляются отеками лица, шеи и их синюшным оттенком, затруднением дыхания. Верхушечный рак (опухоль Пенкоста) отличается следующими признаками: опухоль рано прорастает купол плевры, грудную клетку, симпатический ствол и сопровождается резкой болью в грудной стенке и верхней конечности, нередко отмечается Бернара-Горнера синдром (сужение зрачка и глазной щели, западание глазного яблока). Для аневризмы восходящей аорты, кроме признаков сдавления верхней полой вены, характерны выраженный болевой синдром с иррадиацией в обе верхние конечности, выпячивание передней грудной стенки и расширение сосудистого пучка сердца вправо.
Односторонний стойкий отек на верхней конечности может наблюдаться у женщин после мастэктомии по поводу рака молочной железы на стороне поражения вследствие лимфостаза. Местный лимфостаз, возникающий при повторном рожистом воспалении, лимфангиите, глистных инвазиях, сопровождается стойкими отеками. Кожа над ними длительно сохраняет след после надавливания пальцем. В дальнейшем в результате выраженного разрастания соединительной ткани кожа теряет отечный характер, после надавливания пальцем следа не остается, а конечность приобретает огромные размеры (слоновость).
Причины
Этиология различна — тромбоз вен, варикозная болезнь, заболевания инфекционного генеза, поражение крови и.
Отек голеностопного сустава с одной стороны часто бывает результатом растяжений или переломов. Иногда заболевания, которые влияют на весь организм, такие как болезни сердца и почек или печени, могут привести к избыточному накоплению жидкости (отек), которая часто концентрируются в ногах, что приводит к набуханию не только лодыжки, но и ног и голени. Это может также происходить с перегрузкой венозной системы, которая может возникать при беременности и ожирении. Болезни суставов, такие как артрит, также могут повлиять на суставы лодыжек и ног, что приводит к отеку вовлеченных районов.
Лечение
Для лечения отека нижних конечностей нужно в первую очередь выявить его причину и воздействовать на нее: подобрать сердечные препараты, вылечить заболевания почек, нормализовать работу сосудов. Самостоятельно можно сократить употребление соли (вместе с ней задерживается жидкость в организме) и чрезмерное употребление воды. Если врач не выявил противопоказаний, то можно применять травяные чаи, в составе которых есть жасмин, лимон, мята, брусника, клюква. По возможности исключите ношение обуви на высоком каблуке, а дома придайте ногам возвышенное положение (выше уровня сердца). Акцентирую Ваше внимание на том, что мочегонные препараты, в том числе и травы, принимаются только по назначению и под контролем врача. Бесконтрольный их прием может привестик повышенному выведению калия из организма, что чревато серьезными нарушениями в работе сердца.
Источник
