Сколько времени лечится синдром грушевидной мышцы

 Одним из распространенных недугов среди современных людей является синдром грушевидной мышцы, который часто становится причиной появления длительного дискомфорта.
Одним из распространенных недугов среди современных людей является синдром грушевидной мышцы, который часто становится причиной появления длительного дискомфорта.
Эта патология возникает в виде болезненности в области ягодиц, которая затем распространяется по бедру и всей ноге по причине сжатия седалищного нерва.
Особенностью синдрома является сжатие нервных окончаний на протяжении всего их анатомического пути.
Спазм грушевидной мышцы появляется при ее повреждениях, а также вследствие иных заболеваний.
Чем дольше не оказывается квалифицированная помощь, тем больше препаратов придется пропить пациенту. Облегчить самочувствие больного поможет специальная, назначенная врачом терапия, а также грамотные меры домашнего лечения.
Что это такое?
Синдром грушевидной мышцы относят к компрессионно-ишемическим туннельным невропатиям. В основном он проявляется в виде сдавливания ствола седалищного нерва, а также сосудов, которые в нем расположены в области подгрушевидного пространства. При этом основным фактором компрессии становится сама грушевидная мышца, подвергнутая спазму.
Подгрушевидное отверстие является парным, оно расположено в зоне ягодиц, представляет собой нижнюю часть более крупного седалищного отверстия таза. По анатомическому строению оно имеет щелевидную форму.
Его границы обозначены крестцово-бугристой связкой, нижним краем данной мышцы и верхней близнецовой мышцей. Сквозь подгрушевидное отверстие тазовой полости в глубокое пространство ягодиц выходит седалищный нерв, задний кожный нерв бедра, нижний ягодичный и срамной (половой).
Все они расположены в фасциальных футлярах, которые не являются защитой от компрессии под действием внешних факторов.
При сдавливании мышцы образуется спазм, вызванный немотивированным ее напряжением. Он может длиться от пары секунд до нескольких минут.
Если подобное сжатие происходит на протяжении длительного времени, оно приводит к утолщению брюшка мышцы, а затем к сужению подгрушевидного отверстия.

Сосуды и нервы, которые в нем находятся, оказываются прижаты к костям и крестцово-остистой связке, что приводит к появлению неблагоприятных симптомов. В наибольшей степени при этом проявляется компрессия именно седалищного нерва, вызывая признаки невропатии, требующие обращения к специалисту.
В мышце, охваченной спазмом, наблюдается укорочение и утолщение, в результате чего сужается подгрушевидное отверстие. Кроме того происходят иные патологические изменения в виде множественных микроповреждений волокон, скопления недоокисленных продуктов обмена.
Данные процессы стимулируют появление очага воспаления, приводят к повышению проницаемости мелких сосудов, развитию асептических воспалений и индурации тканей. Усугублению болевого синдрома способствует вовлечение мышц тазового дна, приводящее к небольшой дисфункции сфинктера.
Классификация
Различают два вида синдрома грушевидной мышцы с точки зрения механизма его развития:
- первичный, возникающий как самостоятельное явление;
- вторичный, при котором мышечно-тонический синдром становится следствием развития иных патологий.
Вторичный тип данного синдрома встречается в более, чем 80% всех случаев клинической практике.
Распространенность
Синдром грушевидной мышцы относят к весьма распространенным патологиям. Практически любой человек подвержен ей. Причиной может стать неудачный укол, развитие патологий в органах таза. Фактором большой распространенности также является сложность диагностики этого недуга, который часто бывает замечен далеко не сразу, а на более поздних стадиях развития.
Факторы риска и причины
Среди факторов, провоцирующих появление спазма грушевидной мышцы, выделают первичные и вторичные.
| К первичным факторам относятся: | Вторичными факторами развития синдрома являются: |
|
|
Среди причин спазмов грушевидной мышцы различают:
- вертеброгенные – развитие синдрома происходит под влиянием повреждений и опухоли на корешках спинного мозга и позвоночнике, а также стеноз поясничного отдела;
- невертеброгенные – синдром провоцируется болевыми ощущениями, обусловленными патологиями во внутренних органах, включая миофасциальный синдром.
К непосредственным причинам появления спазмов в грушевидной мышце относят:
- долгое пребывание в одной позе, например, на рабочем месте, или при непрофессиональной фиксации вследствие травм;
-
 травмирование в области поясницы, крестца или таза, что приводит к растяжениям и повреждениям грушевидной мышцы;
травмирование в области поясницы, крестца или таза, что приводит к растяжениям и повреждениям грушевидной мышцы; - сакроилеит любого происхождения;
- скрученный или кососкрученный таз различной этиологии, развивающийся вследствие разной длины конечностей, сколиозе, патологии в тазобедренных суставах;
- перетренированные мышцы по причине нерационально организованных и избыточных нагрузках, отсутствии периода покоя между тренировками;
- оссифицирующий миозит;
- инфекционно-воспалительные патологии в органах малого таза, а также гинекологические патологии.
Последствия
По причине того, что спазмы грушевидной мышцы сопровождаются перенапряжением мышц тазового дна, это приводит к защемлению нервов и сосудов.
Одновременно ухудшается поступление питательных веществ в эту мышцу, что приводит к неблагоприятным последствиям, в частности к усилению боли и дискомфорта во время ротационных движений бедер, при наклонах вперед. Мучительные боли появляются также в статическом положении в бедрах, паху, пояснице, коленном суставе.
Видео: «Диагностика синдрома грушевидной мышцы»
Симптомы
Спазм грушевидной мышцы обычно протекает очень остро, поэтому его легко заметить. Поэтому основным симптомом обычно является сильная боль.
Кроме того, могут появляться следующие признаки развития патологии:
- Локальные, которые связаны с самим спазмом непосредственно.
- Нейропатические, вызываемые сдавливанием седалищного нерва. Сюда относят ишиалгию, вегетативные и двигательные нарушения в нижних конечностях со стороны расположения данной мышцы.
- Сосудистые симптомы, которые обусловлены сдавливанием артерии ягодиц и иных сосудов, проходящих сквозь данное отверстие.
К симптомам данного недуга также относят парезы в мышцах стопы и голени. В отдельных случаях появляется перемежающаяся хромота. Может возникнуть дисфункция сфинктера прямой кишки и уретры.
Диагностика
Для установления развития спазма грушевидной мышцы специалист вначале использует метод пальпации. Этим способом он определяет, нет ли уплотнений в мышечных тканях.
Во время общего осмотра врач проверяет наличие болевых ощущений в следующих положениях:
- при вращении ноги вовнутрь согнутого бедра;
- во время поднятия колена из положения лежа на здоровом боку;
- во время сгибания, аддукции и ротации бедра вовнутрь;
- при медленных наклонах вперед из положения стоя на прямых ногах;
- при легком постукивании по ягодице.
При диагностике также могут использоваться рентген, новокаиновая блокада, магнитно-резонансная или компьютерная томография.
Лечение
Терапевтические меры при спазме грушевидной мышцы необходимо предпринимать как можно быстрее, чтобы избежать стремительного развития недуга и избежать неблагоприятных последствий. Для устранения болезненности врач затем назначает прием лекарственных препаратов, лечебную гимнастику, методы физиотерапии и массаж. Рекомендуется в период терапии ограничение физических нагрузок.
Препараты
Основным методом терапии спазма грушевидной мышцы является устранение болевого синдрома.
 Для этого врач выписывает нестероидные противовоспалительные средства. Лучше использовать их в виде внутримышечных инъекций, что позволяет ускорить эффект.
Для этого врач выписывает нестероидные противовоспалительные средства. Лучше использовать их в виде внутримышечных инъекций, что позволяет ускорить эффект.
Обычно назначают следующие препараты:
- Мовалис;
- Диклофенак;
- Кеторол;
- Вольтарен.
Также может быть назначен прием анальгетиков:
- Баралгин;
- Брал;
- Темпалгин.
Если спазмолитики не оказывают нужного действия, могут быть назначена миорелаксанты, например, Мидокалм.
Хирургическое лечение
Хирургическое вмешательство при данном заболевании может понадобиться только в наиболее тяжелых случаях, если у пациента произошло развитие грубого пареза стоп (в виде слабости). В этом случае выполняется рассечение измененной грушевидной мышцы, что позволяет высвободить седалищный нерв.
ЛФК и массаж
Для восстановления функций поврежденной мышцы врач назначает специальный комплекс упражнений. Важно выполнять их спокойно, не торопясь, расслабляя и растягивая при этом мускулатуру по три раза в день. При выполнении упражнений не должно возникать боли.
Упражнения могут быть следующими:
- из положения лежа на спине согнуть ноги, опираясь ими о кровать, не быстро разводить и соединять колени;
- из положения сидя широко расставить ступни, затем соединить колени; опираясь рукой о кровать медленно встать, после чего плавно развести колени.
Облегчить состояние пациента помогут разные виды массажа. Дома можно выполнять самомассаж на удобном коврике. На него кладется теннисный мяч, по которому нужно скользить, лежа на боку.
 Болезненную область также можно слегка массировать круговыми движениями. Особенно хорошо это помогает при острых воспалениях.
Болезненную область также можно слегка массировать круговыми движениями. Особенно хорошо это помогает при острых воспалениях.
При данном заболевании эффективные тепловые процедуры, такие как:
- низкочастотные токи;
- электрофорез;
- диадинамотерапия;
- лазерное лечение;
- фонофорез.
Лечение в домашних условиях
Из средств народной медицины могут быть рекомендованы следующие рецепты:
- перемешать валериану, тройной одеколон, жгучий перец и боярышник, добавив к смеси десять раскрошенных таблеток Аспирина. После настаивании средства в течение недели в темном месте, его можно использовать в качестве компресса;
- измельчить блендером корень хрена и черную редьку, добавить соль и уксусную кислоту; после перемешивания убрать компоненты в темное место на неделю. Применять только для компрессов, держа на пораженном месте не более четверти часа.
Видео: «Упражнение для устранения спазма грушевидной мышцы»
Профилактика
В запущенных формах данная патология может представлять большую опасность для здоровья. Поэтому важно регулярно проходить профилактическое обследование, не допускать перенапряжений в поясничном отделе позвоночника, избегать переохлаждений, чтобы на застужать спину и нервные окончания.
Заключение
Синдром грушевидной мышцы относится к распространенным недугам. Он значительно снижает качество жизни по причине появления резких болей. При отсутствии своевременной диагностики и терапевтических мер может привести к развитию серьезных отклонений в состоянии здоровья.
Мышца, охватываемая спазмом, начинает укорачиваться и сокращаться, сдавливая при этом нервные окончания. При этом могут наблюдаться микроповреждения волокон, скопление недоокисленных продуктов обмена.
Болевой синдром может распространяться на мышцы тазового дна, вызывать дисфункции сфинктера и уретры.
Основными факторами развития патологии является длительное пребывание в одной позе, интенсивные физический нагрузки, переохлаждение, неудачно сделанный укол.
Диагностика выполняется методом пальпации, а затем с применением электрофореза, низкочастотных токов и т.д.
Основное лечение проводят с использованием нестероидных противовоспалительных средств.
Пациенту помогут облегчить состояние упражнения лечебной физкультуры, массаж, компрессы, приготовленные из домашних средств.
Тест!
Пройдите тест и оцените свои знания, насколько хорошо Вы усвоили материал: Что такое синдром грушевидной мышцы? Какие причины и последствия синдрома?
Комментарии для сайта Cackle
Источник
Синдром грушевидной мышцы — это болевой синдром, который локализуется в ягодичной мышце с возможной отдачей в верхнюю часть бедра, голени и паховую область. Причинами его появления могут стать чрезмерные тренировки и растяжения. Узнайте, что с этим делать и каким образом его избежать.
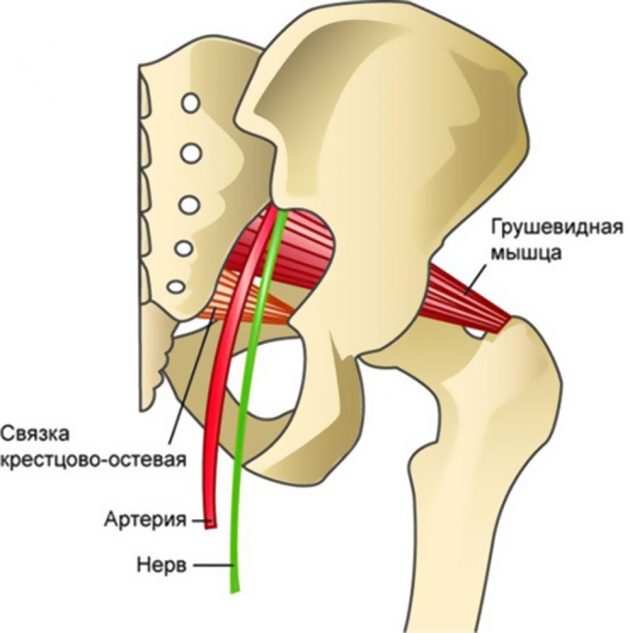
Грушевидная мышца представляет собой равнобедренный треугольник, который начинается в нижней части позвоночника (крепится основанием к передней поверхности крестцовой кости латеральнее II и IV крестцовых отверстий) и соединяется с верхней бедренной костью.
Её функция заключается в отведении бёдер и ротации их наружу (разворачивает ноги и ступни). Именно этот механизм используется на первой стадии ходьбы и бега, когда мы только собираемся сделать шаг.
Симптомы
Признаки синдрома: покалывание, боль или онемение в области ягодичных мышц. Его часто путают с болью в седалищном нерве, так как грушевидная мышца расположена рядом с ним.
Когда грушевидная мышца раздражена, воспалена или опухла, седалищный нерв также страдает. Бегуны идут к врачу и жалуются не на ту часть тела. Они рассказывают о боли в ягодицах, как будто бы их прошибает электрический разряд, начиная от этого места и вдоль всей ноги вниз. Больные стараются избавиться от неприятных ощущений при помощи растяжки, но в итоге боль только усиливается.
Доктор Даниэл Виджил (Daniel Vigil), специалист по спортивной медицине в Лос-Анджелесе, говорит, что примерно так выглядит типичная история синдрома грушевидной мышцы.
Это не резкая боль, которую вы внезапно чувствуете во время бега. Скорее, это медленно прогрессирующие, коварные болевые ощущения. Чаще всего бегуны сталкиваются с этой проблемой после бега по холмам. После растяжек синдром грушевидной мышцы не только не проходит, а медленно и уверенно прогрессирует.
Лечение
Первое, что нужно сделать после подтверждения диагноза, — успокоить и расслабить напряжённую воспалённую мышцу. Процедура очень проста — прекращение всех тренировок. Доктор Виджил использует два вариант для укрепления грушевидной мышцы: растяжку и специальные беговые упражнения.
Кроме того, следует найти тренера и научиться правильно бегать, так как самая распространённая причина возникновения этого неприятного синдрома — неправильная беговая техника.
Массажный ролик или теннисный мячик может стать хорошим решением для расслабления напряжённой и уставшей мышцы. Правда, придётся изрядно потрудиться, так как такой вид массажа хорош в основном для крупных мышц, лежащих на поверхности (четырёхглавая мышца бедра, ягодичные мышцы и так далее).
Достать до грушевидной мышцы гораздо сложнее, но сделать это возможно, особенно если вы выберете массажный ролик с рельефной поверхностью. Именно поэтому Виджил рекомендует воспользоваться теннисным мячиком.
Вам нужно будет просто сесть на него, найти болевую точку и немного посидеть на ней.
Или же заведите рабочую ногу в положение, показанное на картинке ниже, и покатайтесь на мячике вперёд-назад или по кругу.
Сроки восстановления
Если вы смогли быстро диагностировать проблему, избавиться от неё достаточно просто: при соблюдении всех правил боль пройдёт буквально через несколько недель. Статистика гласит, что на восстановление у вас может уйти от двух до четырёх или от четырёх до шести недель.
Также наличие синдрома грушевидной мышцы совсем не означает полный отказ от тренировок. Вы должны перестать бегать, но можете выполнять другие упражнения для поддержания физической формы: плавать, ездить на велосипеде или использовать эллиптический тренажёр — в общем, что-то менее травматичное для грушевидной мышцы.
Конечно же, перед тем, как предпринимать какие-либо действия, рекомендуем обратиться к врачу, так как если боль не уходит и становится сильнее, вполне возможно, что у вас есть проблемы со спиной.
Источник
Синдром грушевидной мышцы — это нервно-мышечная патология, которая характеризуется болью в бедрах и ягодице. Симптомы похожи на клиническую картину радикулопатии поясничного отдела, потому часто упускаются из виду.
Из-за тесной связи с седалищным нервом мышечная дисфункция провоцирует ишиас (раздражение или сжатие нерва) и его симптомы. Лечение синдрома грушевидной мышцы – комплексное, включает манипуляции с позвонками, гимнастику и прием препаратов.
Что такое синдром грушевидной мышцы?
Синдромом грушевидной мышцы называется периферический неврит или воспаление седалищного нерва. Патология развивается из-за спазма или гипотонии мускулатуры. Синдром ошибочно диагностируется, поскольку маскируется под другие распространенные соматические дисфункции:
- грыжа межпозвонкового диска;
- поясничная радикулопатия;
- воспаление крестцово-подвздошного сустава;
- бурсит большого вертела;
- ишиас;
- травмы крестца.
Примерно 6% пациентов, которые жалуются на боль в пояснице, имеют указанный синдром. Задержка в постановке правильного диагноза приводит к атрофии нервов, компенсаторным изменениям в движении, потере чувствительности и онемении, мышечной слабости.
Синдром вызван раздражением или сжатием седалищного нерва, проявляется болями глубоко в ягодице. Диагноз устанавливается только после того, как его блокировка на уровне поясницы устраняется мануальными техниками.
Анатомия
Из-за крепления к крестцу, бедренной кости, как видно на фото, мускулатура таза чувствительна к положению костей в статике и динамике. Привычка сгибать ногу в колене стоя, сидеть, скрестив ноги, и длительные позы, наклоняющие таз в сторону, в том числе «виляние» бедрами во время ходьбы, влияют на мышечный дисбаланс.
Одна маленькая грушевидная мышца вызывает компенсаторные изменения в биомеханике таза и ног, поясницы, грудного отдела и шеи. Могут появиться головные боли, проблемы с тазовыми органами, гормональные дисфункции и запоры.
Где находится
Грушевидная мышца начинается на внутренней поверхности крестца, между крестцовыми отверстиями (позвонками S2-S4). Ее волокна тянутся кнаружи и выходят из тазовой полости сквозь большое седалищное отверстие. Мышца прикрепляется к большому вертелу позади верхней и нижней близнецовых мышц, внутренней запирательной.
Мышца делит большое седалищное отверстие на две части:
- надгрушевидное;
- подгрушевидное.
Верхняя ягодичная артерия с нервом проходит сквозь надгрушевидное отверстие на поверхность таза.
Седалищный, нижний ягодичный нерв и артерии, задний бедренный кожный нерв выходят из подгрушевидного пространства.
Это означает, что любое изменения в тонусе грушевидной мышцы способно заблокировать функцию перечисленных нервов.
Половой нерв из крестцовых позвонков S2-S4 выходит через надгрушевидное отверстие, оборачивается вокруг крестцовой связки, возвращается внутрь таза через малое седалищное отверстие.
Он соединяется с внутренней половой артерией и веной. Потому мышечный спазм влияет на чувствительность, онемение и зуд в области половых органов, нарушения мочеиспускания и даже запоры.
Мышца иннервируется нервами S1 и S2, а иногда и L5 – последнего поясничного позвонка.
Почти у 96% людей седалищный нерв выходит из большого седалищного отверстия вдоль нижней поверхности грушевидной мышцы, то есть, под ней. Но у 22% — он пронзает мышечные волокна, что повышает риск развития синдрома.
Седалищный нерв может проходить через мышечное брюшко или разделяться на две ветви, которые идут сквозь или вдоль волокон. Крайне редко седалищный нерв выходит из большого седалищного отверстия вдоль верхней поверхности грушевидной мышцы.
Иногда симптомы возникают на фоне локального воспаления при защемлении небольших нервов и сосудов.
Локализация мышцы
Где находится грушевидная мышца? Под большой ягодичной, практически в центральной части. Пальпировать ее можно только при сильном спазме. Имеет форму пирамиды или равнобедренного треугольника. Его основание обращено к крестцу, а вершина – к большому вертелу. Мышечные волокна плоские, расположены веерообразно.
Функции и роль
Грушевидная при сокращении разворачивает бедренную кость наружу, участвует в отведении ноги в сторону и сгибании тазобедренного сустава. Совместно с другой мускулатурой таза она обеспечивает стабильность крестца и бедра во время ходьбы.
Интегративные функции грушевидной мышцы: соединять бедро с крестцом, фактически «собирать таз», удерживать ногу при ходьбе. Она контролирует постановку ноги при шаге, не давая лодыжкам сближаться – расстояние между ногами должны быть равны ширине тазовых костей.
Симптомы синдрома грушевидной мышцы
Тестируется синдром следующим образом: нужно лечь на живот, согнуть ноги в коленях и развернуть бедра внутрь, давая голени отклониться к полу в сторону. Если одна нога не может опуститься, присутствует спазм волокон.
Синдром проявляется по-разному:
- Боль в центре ягодицы, иногда иррадиирующая вниз до голени – признак радикулита.
- Боль при ходьбе в области крестца и большого вертела провоцируется избыточными движениями тазовых костей из-за слабости другой мускулатуры.
- При длительном сидении и вставании боль локализуется в крестце, разливается по ягодицам. В этом случае грушевидная старается «собрать» таз вместо большой ягодичной.
- При нажатии на боковую поверхность бедра и на край крестца ощущается болезненность.
- В толще ягодицы ощущается мышечный валик – признак спазма, а внешне он выглядит полоской, которая пересекает ягодицу. При этом лежать на пораженной стороне больно.
- Грушевидная мышца стабилизирует таз сзади, а гребешковая – спереди. Дисбаланс данной мускулатуры приводит к боли в области лобка, низа живота.
Причины
Данная мышца является синергистом большой ягодичной при развороте бедра и стабилизации крестца. При длительном сидении, то есть, у большинства современных людей, ягодичная мускулатура ослабевает.
Грушевидные – начинают фиксировать крестец вместо них, становятся гиперреактивными. При спазме пережимается седалищный нерв, который проходит через мышечное брюшко из-за особенностей анатомии.
Наиболее частая причина синдрома разворот и фиксация позвонков в поясничном отделе, что ослабляет ягодичную мышцу.
При этом одна тазовая кость со стороны спины будет располагаться выше за счет тяги квадратной мышцы поясницы. Происходит перерастяжение большой ягодичной, и грушевидная — рефлекторно спазмирует.
Поскольку чаще седалищный нерв проходит в подгрушевидном пространстве, то он защемляется при мышечной слабости. Тогда необходимо обратить внимание на ягодицы – одна будет выглядеть больше другой.
Таз у людей со слабой грушевидной будто расползается в стороны, что обычно происходит у женщин после беременности и родов. Причиной слабости является смещение крестца, как места крепления сухожилий, на фоне гинекологических проблем.
Хождение на каблуках способствует утрате стабильности таза, поскольку кости начинают двигаться вверх и вниз. Грушевидная мышца ослабевает, пережимает седалищный нерв, вызывая неврологические симптомы.
Варианты лечения
Перед тем, как снять спазм грушевидной мышцы, нужно определить ее состояние — гипотония или гиперреактивность. Поскольку седалищный нерв чаще выходит в подгрушевидном пространстве, то причиной его компрессии становится мышечная слабость.
Как снять спазм?
Традиционно принято разминать спазмированную мышцу, чтобы снять боль. Однако при массаже сближение мышечных веретен – рецепторов в волокне – приведет к усиленному сокращению, увеличению симптомов.
Порядок действий зависит от увеличенного или сниженного тонуса:
- Если пораженная нога свободно разворачивается внутрь (голень наружу) в положении лежа на животе и сгибании колена, то нужно массировать сухожилия – область большого вертела и крестец.
- Если пораженная нога не разворачивается внутрь, то нужно медленно отвести голень в сторону и простучать мышечное брюшко по длине кулаком – легко, не до боли. Затем простимулировать грушевидную на противоположной стороне массажем сухожилий.
- В любом случае нужно связать таз на уровне крестца, а затем промассировать крепление большой ягодичной – гребни тазовых костей и крестец.
Перед тем, как растянуть грушевидную мышцу, зажимающую нерв, нужно восстановить ослабленную мускулатуру, которая должна вместо нее держать кости таза.
Массаж
Массаж требуется после стимуляции слабой мускулатуры, поскольку фасциальная капсула была в сжатом состоянии длительное время. Лежа на непораженном боку больную ногу сгибают в колене и кладут на выпрямленную здоровую конечность.
Подушечками пальцев проходят по середине ягодицы, отодвигая внешние мышечные слои. Используются несколько приемов массажа:
- продольное и поперечно-боковое поглаживание;
- полукруговое разминание;
- надавливание и смещение тканей.
Нужно обнаружить болезненную точку, надавить на нее и удерживать минуту. Нельзя давить по центру ягодицы, где выходит седалищный нерв.
ЛФК при синдроме грушевидной мышцы
Упражнения при синдроме грушевидной мышцы устраняют мышечный дисбаланс, который привел к спазму или слабости. Физиотерапевт должен разработать комплекс для улучшения осанки, обучить правильной ходьбе, укрепить мускулатуру пресса.
Отсутствие разворота корпуса во время шага – одна из причин изменений в тазу. При повороте включаются косые мышцы живота, которые удерживают таз. Без них кость будет падать и менять мышечный тонус. Смысл лфк при синдроме грушевидной мышцы — обучить правильно двигаться.
Упражнения дополнят лечение в домашних условиях и помогут восстановить биомеханику таза.
- Лежа на спине, согнуть колено пораженной ноги, упереться пяткой в пол. Сокращая ягодицу, приподнимать таз над поверхностью. Задерживать положение на 20 секунд, повторить 5-10 раз.
- Встать, сделать шаг здоровой ногой, а больная – стоит сзади с упором на пальцы. Сделать вдох и на выдохе наклониться вниз за счет сгибания бедра, а не поясницы. Стараться не прогибать поясничный отдел в исходном положении.
Техника блокады грушевидной мышцы
При проведении блокады отмечают анатомические ориентиры, чтобы выделить место для введения раствора. Техника блокады грушевидной мышцы требует точности, потому с помощью ручки или на глаз обозначают три точки: на большом вертеле, задней ости подвздошной кости и седалищном бугре.
В полученном треугольнике проводят биссектрису от вершины угла – подвздошной кости вниз. На линии обозначают три точки, которые разделяют ее на три отрезка. Блокаду выполняют во вторую точку. Глубина введения иглы не менее 6 см. Обычно применяют раствор новокаина.
Заключение
Синдром грушевидной мышцы – это чаще не локальная проблема, а отражение глобального изменения осанки. Длительное сидение приводит к местным нарушениям, спазму и болезненности, поскольку крупная мускулатура не выполняет функцию.
Укрепление большой ягодичной мышцы практически всегда снимает нагрузку с грушевидной. Так как расслабить грушевидную мышцу и седалищный нерв без устранения причины спазма –слабости другой мускулатуры – невозможно. Связывание таза во время сидения облегчает тянущие боли.
Ортопед. Стаж: 4 года.
Образование: Диплом по специальности «Лечебное дело (Лечебно-профилактическое дело) «, Ижевская государственная медицинская академия (2015 г.)
Курсы повышения квалификации: «Ортопедия», Ижевская государственная медицинская академия (2019 г.)
Источник

