Синдромы связанные с поражением задних отделов мозга
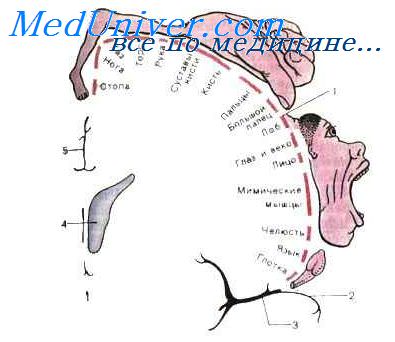
Задние отделы коры больших полушарий, расположенные кзади от Роландовой борозды, включают корковые ядерные зоны трех основных анализаторных систем: зрительной, слуховой и кожно-кинестетической. Они подразделяются на первичные (17, 41, 3-е), вторичные (18, 19, 42, 22, 1, 2, частично 5-е) и третичные (37, 7, 39, 40, 21-е) поля.
Нейропсихологические синдромы поражений задних отделов больших полушарий имеют общие черты — их основу составляют гностические, мнестические и интеллектуальные расстройства, связанные с нарушением различных модально-специфических факторов.
В нейропсихологии описаны следующие нейропсихологические синдромы, возникающие при поражении задних конвекситальных отделов коры больших полушарий.
1). Синдромы поражения затылочных и затылочно-теменных отделов коры. В основе этих синдромов лежит нарушение модально-специфических зрительного и зрительно-пространственного факторов, связанных с поражением вторичных корковых полей зрительного анализатора и прилегающих отделов теменной коры. Подобные расстройства И. М. Сеченов определял как нарушения симультанного принципа работы коры, нарушения возможности объединять комплексы зрительных раздражений в определенные группы. Нарушения одновременных «симультанных синтезов» при поражении затылочных и затылочно-теменных отделов коры приобретают различные формы и, прежде всего, проявляются в разных нарушениях зрительного гнозиса в виде различных форм зрительных агнозий (предметной, симультанной, цветовой, лицевой, буквенной, оптико-пространственной), то есть в различных формах расстройства зрительной перцептивной деятельности.
Цветовая, лицевая и оптико-пространственная агнозия чаще проявляются при поражении правого полушария мозга, а буквенная и предметная — левого.
Особую группу симптомов поражения этих отделов мозга составляют нарушения зрительной памяти, зрительных представлений, которые, в частности, проявляются в дефектах рисунка.
Отдельную группу составляют симптомы нарушения зрительного пространства (чаще левой стороны), особенно при большом объеме зрительной информации или при одновременном (например, с помощью тахистоскопа) предъявлении зрительных стимулов в левое и правое зрительное полуполя (в их периферические отделы).
Самостоятельный комплекс нейропсихологических симптомов связан с нарушениями оптико-пространственного анализа и синтеза. Эти нарушения проявляются в трудностях ориентировки во внешнем зрительном пространстве (в своей палате, на улице и т. п.), в трудностях зрительного восприятия пространственных признаков объектов, трудностях ориентировки в карте, в схемах, в часах, в трудностях отображения пространственных признаков в рисунке и др. И, наконец, самостоятельную группу симптомов при поражении теменно-затылочной коры (на границе с височными вторичными полями) составляют нарушения речевых функций в виде оптико-мнестической афазии («амнестическои афазии»). Особенностью этой формы речевых расстройств являются нарушения наглядно-образных представлений, вследствие чего нарушается припоминание слов, обозначающих конкретные предметы.
2). Синдромы поражения зоны ТРО — третичных височно-теменно-затылочных отделов коры.В основе этих синдромов лежат нарушения более сложных интегративных («ассоциативных») факторов, связанных с работой третичных полей больших полушарий.
Эти факторы также обеспечивают симультанный анализ и синтез, который А. Р. Лурия определял как уровень «квазипространственных» отношений. Как и при синдромах поражения затылочных и затылочно-теменных отделов мозга, при поражении зоны ТРО отмечаются трудности ориентации во внешнем зрительном пространстве (особенно нарушена ориентация в право-левых частях пространства). Эти трудности часто сочетаются у больных с нарушениями в графических оптико-пространственных операциях: понимании карт, схем, чертежей и т. п.
Возможны лдвигательно-пространственные нарушения в виде конструктивной апраксии, трудностей написания букв (симптом зеркального копирования). Подобные сочетания характерны для «пространственной апрактоагнозии». К ним относятся, прежде всего, особого рода речевые нарушения, известные в нейропсихологии под названием «семантической» афазии. Как уже говорилось выше, речевой дефект в этом случае носит специфический характер, проявляясь в непонимании логико-грамматических конструкций особого типа и, прежде всего тех, которые А. Р. Лурия называл «коммуникациями отношений».
В синдромах поражения зоны ТРО весьма существенное место занимают и интеллектуальные расстройства. К ним относятся нарушения наглядных мыслительных процессов, проявляющиеся в трудностях решения наглядно-образных задач (типа мысленного манипулирования объемными объектами) или задач на «техническое» мышление. Больные с такими нарушениями не могут прочесть технический чертеж, разобраться в устройстве механизма, понять принцип действия приборов и т. п.
3). Синдромы поражения коры теменной области мозга.Теменные постцентральные зоны коры больших полушарий занимают большую площадь, включающую целый ряд полей (вторичных и третичных). «Теменные синдромы» связаны с поражением вторичных корковых полей кожно-кинестетического анализатора, а также третичных теменных полей. В основе этих синдромов лежат нарушения модально-специфических кожно-кинестетических факторов.
Известны два типа синдромов поражения теменной области мозга: нижнетеменной и верхнетеменной.
Нижнетеменной синдром возникает при поражении тех постцентральных средне-нижних областей коры, которые граничат с зонами представительства руки и речевого аппарата. Особенно отчетливо и хорошо изучены гностические тактильные расстройства, входящие в данные синдромы, которые известны в нейропсихологии под названием «тактильные агнозии». Эти расстройства проявляются в виде нарушений возможности опознания предметов на ощупь (астереогноз).
К числу гностических теменных симптомов относится и нарушение «схемы тела» (соматоагнозия) — расстройство узнавания частей собственного тела, их расположения по отношению друг к другу. Эти нарушения связаны в большей степени с поражением верхних отделов теменной области.
4). Синдромы поражения конвекситальной коры височной области мозга.
Конвекситальные височные нейропсихологические синдромы различаются в зависимости от стороны поражения в связи с четкой латерализацией мозговых механизмов речевых функций. Основными факторами, обусловливающими появление синдромов поражения височной коры, являются модально-специфические факторы.
Данные факторы, связанные с переработкой звуковой информации (речевых и неречевых звуков), по определению И. М. Сеченова, отражают принцип последовательной сукцессивной переработки информации.
Описывая синдромы височных отделов коры левого полушария, А. Р. Лурия выделял синдром, связанный с поражением зоны Т1 (ядерной зоны коры звукового анализатора), в основе которого лежит расстройство фонематического слуха, и синдром, связанный с поражением зоны Т2 (областей, расположенных на границе височной и теменно-затылочной коры), в основе чего лежат нарушения слухоречевой памяти.
При поражении зоны Т1 первичными симптомами являются нарушения фонематического слуха, приводящие к расстройству речи (сенсорная афазия). Эти нарушения не затрагивают обычно неречевого и музыкального слуха, а также других форм гностической деятельности.
Однако при этом возможны трудности в оценке и воспроизведении ритмических структур, в восприятии последовательности звуковых стимулов, а также в восприятии коротких звуков (меньше 4 мс). Нарушения фонематического слуха могут выступать в грубой форме, когда больной совершенно не понимает обращенную к нему устную речь, или в более мягкой форме, когда нарушено понимание лишь близких по звучанию звуков речи или речи, произнесенной в более быстром темпе.
Поражение зоны Т2 левого полушария ведет к другому височному синдрому. Его основой являются нарушения слухоречевой памяти, которые проявляются в форме акустико-мнестической афазии. Больные могут правильно повторять отдельные звуки речи (в том числе и оппозиционные фонемы) и отдельные слова, но затрудняются при повторении серии слов (3-4) вследствие резко выраженных нарушений следовой деятельности (в виде ретроактивного и проактивного торможения следов).
Поражение височных отделов правого полушария приводит к иным по характеру расстройствам высших психических функций. Их основой является нарушение неречевого и музыкального слуха, а также нарушения памяти на неречевые звуки и музыкальной памяти. В этих случаях больной не способен определить значение различных бытовых звуков и шумов (слуховая агнозия) или не узнает и не может воспроизвести знакомых мелодий (амузия).
Рекомендуемые страницы:
Читайте также:
Источник
Раздел 7. Психосоматические расстройства.
. . .
1.5. Синдромный анализ нарушения высших психических функций.
В соответствии с теорией системной динамической организации высших психических функций, при локальных поражениях головного мозга нарушается не какая-то одна психическая функция, а их совокупность, составляющая единый нейропсихологический синдром. Под последним А. Р. Лурия предложил рассматривать закономерное сочетание нейропсихологических симптомов, связанное с выпадением определенного фактора /22/. Целью синдромного анализа является поиск фактора, который приводит к формированию нейропсихологического синдрома. А под фактором понимают те физиологические процессы, которые протекают в определенных мозговых структурах /22, 41/. Нарушение этих факторов и является непосредственной причиной нарушения работы всей функциональной системы, обеспечивающей ту или иную психическую функцию.
Синдромный анализ в нейропсихологической практике опирается на следующие положения:
— необходимость качественной квалификации возникших нарушений психических функций. Качественный анализ предполагает определение формы нарушения психической функции, ответ на вопрос — какой характер носит дефект и почему он появился;
— необходимость анализа и сопоставления первичных дефектов, непосредственно связанных с нарушенным фактором, и вторичных расстройств, которые возникают по законам системной организации функций. Это сопоставление позволяет уяснить структуру нейропсихологического синдрома в целом и поставить топический диагноз;
— необходимость изучения состава не только нарушенных, но и сохранных ВПФ, поскольку, согласно принципу двойной диссоциации Тэйбера, при любом органическом корковом очаге поражения одни функции нарушаются, а другие остаются сохранными.
Е. Д. Хомская выделяет следующие типы факторов, имеющиеся у взрослого человека /41/.
1. Модально-специфические факторы, связанные с работой различных анализаторных систем (зрительной, слуховой, кожно-кинестетической, двигательной). Материальной основой этих факторов являются вторичные зоны коры больших полушарий, составляющих корковые отделы анализаторов.
2. Модально-неспецифические факторы — связаны с работой неспецифических срединных структур мозга (инертности — подвижности нервных процессов, активации — дезактивации, спонтанности — аспонтанности).
3. Факторы, связанные с работой ассоциативных (третичных) областей коры. Они отражают процессы взаимодействия различных анализаторных систем, а также работу третичных зон — префронтальных и височно-теменно-затылочных зон.
4. Полушарные факторы, связанные с работой левого и правого полушарий мозга. Они характеризуют работу всего полушария в целом и определяют полушарные стратегии работы: преобладание абстрактных или конкретных способов переработки информации, сукцессивной (последовательной) или симультанной (одномоментной) организации высших психических функций, произвольной или непроизвольной регуляции психической деятельности.
5. Факторы межполушарного взаимодействия. Обеспечивают закономерности совместной работы левого и правого полушария мозга, связаны со структурами мозолистого тела.
6. Общемозговые факторы, связанные с действием различных общемозговых механизмов, обеспечивающих целостную работу всего мозга (кровообращения, лимфообращения, гуморальными, биохимическими процессами) /41/.
Нарушение ВПФ может иметь различные проявления: в форме грубого расстройства функции, в виде ее патологического ослабления или снижения уровня выполнения функции. Основная классификация нейропсихологических синдромов построена по топическому принципу, т. е. на выделении области поражения мозга. В связи с этим их в первую очередь делят на синдромы поражения корковых отделов и синдромы поражения подкорки.
Корковые нейропсихологические синдромы возникают при поражении вторичных и третичных полей коры больших полушарий. В свою очередь их можно разделить на две категории: синдромы, возникающие при поражении задних отделов мозга, и синдромы, связанные с поражением передних отделов больших полушарий.
Нейропсихологические синдромы поражения задних отделов коры больших полушарий имеют общие черты. Их основу составляют гностические, мнестические и интеллектуальные расстройства, связанные с нарушением различных модально-специфических факторов. К ним относят:
— синдромы поражения затылочных и затылочно-теменных отделов коры больших полушарий. Проявляются в нарушении зрительного гнозиса, зрительной памяти, зрительного пространства, а также в нарушении оптико-пространственного анализа и синтеза;
— синдромы поражения зоны ТРО (третичных височно-теменно-затылочных отделов коры). Данные нарушения приводят к трудностям ориентации во внешнем зрительном пространстве, конструктивной апраксии, расстройству наглядных мыслительных процессов;
— синдромы поражения коры теменной области мозга. В основе этих синдромов лежит нарушение модально-специфических кожно-кинестетических факторов (тактильные агнозии, соматоагнозии);
— синдромы поражения конвекситальной (наружной) коры височной области мозга. Их повреждение приводит к нарушению фонематического слуха, слуховой агнозии, амузии;
— синдромы поражения коры медиобазальных (внутренних) отделов височной области коры больших полушарий. Проявляются в виде модально-неспецифических нарушений памяти, сознания и эмоциональной сферы.
Нейропсихологические синдромы поражения передних отделов коры больших полушарий также не являются однородными и могут проявляться в виде двух синдромов:
— синдром поражения премоторных отделов коры, связанный с нарушением плавности, автоматизированности, последовательности движений;
— синдром поражения коры префронтальной области мозга. Центральными симптомами здесь являются общие нарушения поведения и изменение личности больного.
Что касается синдромов поражения подкорки, то они изучены недостаточно. Но в литературе есть материал о трех типах нейропсихологических синдромов, связанных с поражением глубоких структур мозга /41/:
— синдромы поражения срединных неспецифических структур мозга, проявляющиеся в виде нарушений памяти, внимания и эмоциональных процессов;
— синдромы поражения срединных комиссур мозга. Проявляются в виде нарушения координации движений, затруднения в назывании предметов, попавших в левое поле зрения, а также в форме дископии — дисграфии;
— синдромы поражения глубинных полушарных подкорковых структур (базальные ганглии). В него входит широкий спектр нарушений, которые характерны для поражения как передних, так и задних отделов мозга.
Синдромный подход к анализу нарушений психических функций при локальных поражениях мозга является основным в современной нейропсихологии. И исследования в этом направлении приносят все более интересные данные об особенностях взаимосвязи мозга и психики.
Контрольные вопросы
1. Объясните, как вы понимаете основные положения синдромного анализа высших психических функций.
2. Что такое нейропсихологический фактор?
3. Какова причина нарушения работы всей функциональной системы?
4. Как связаны анализ первичных дефектов и топический диагноз?
5. Какие нейропсихологические факторы можно выделить у взрослого человека?
6. Как связаны между собой нейропсихологический фактор и нейропсихологический синдром?
7. Нейропсихологические синдромы поражения передних отделов коры.
8. Основные проявления нейропсихологических синдромов поражения задних отделов коры.
Психология bookap
9. Механизмы нейропсихологических синдромов, связанных с поражением глубинных структур мозга.
10. Каковы задачи синдромного анализа?
Источник
Синдромы поражения головного мозга. Синдромы поражения двигательных и чувствительных путей.Поражение этих путей в головном мозге чаще всего вызывает гемисиндром. Под этим термином подразумевается комплекс симптомов, подтвержденных результатами объективного обследования, которые локализуются в одной половине тела, что и позволяет сделать вывод о повреждении соответствующего полушария большого мозга. В других случаях наблюдается перекрестный симптомокомплекс, при котором отдельные признаки повреждения выявляются на противоположной половине тела, что позволяет сделать вывод о патологии ствола мозга. При обнаружении гемисиндрома лишь с определенной долей условности можно говорить о повреждении головного мозга. Так, если поражена только одна система, например двигательная, о локализации поражения в головном мозге можно уверенно судить только в том случае, если в процесс вовлечены мышцы лица. Кроме того, гемисиндром, вызванный повреждением головного мозга с изолированным нарушением двигательной функции, представляет собой большую редкость. Там, где двигательные волокна, идущие к мышцам лица, руки и ноги, располагаются настолько близко друг другу, чтобы попасть в один-единственный очаг (внутренняя капсула, ножки мозга, варолиев мост), в близком соседстве с ними проходят чувствительные волокна и другие структуры нервной системы, которые при этом, как правило, бывают вовлечены в тот же патологический процесс. Там же, где двигательные пути занимают топографически достаточно большой объем (в полуовальном центре и коре), для возникновения гемисиндрома область повреждения должна быть достаточно большой, так что при этом опять-таки следует ожидать появления и других дополнительных симптомов. Решающим аргументом в пользу центрального поражения пирамидных путей служит в том числе повышение рефлексов или выявление пирамидных знаков, прежде всего положительного рефлекса Бабинского. Именно потому, что в связи с нейроанатомическими особенностями чисто двигательный церебральный гемисиндром представляет собой большую редкость, при недостаточной уверенности в наличии поражения мышц лица следует проводить интенсивный поиск особенностей двигательных нарушений или других симптомов и признаков, подтверждающих повреждение головного мозга.
При повреждении определенных областей коры больших полушарий наблюдаются, с одной стороны, признаки очагового поражения и, возможно, общего психоорганического синдрома, описанного в главе «Нейропсихические нарушения». При этом определяются симптомы, характерные для поражения строго определенного участка коры. Достаточно большая, расположенная кпереди от центральной извилины, лобная доля охватывает области мозга, осуществляющие некоторые функции, поражение которых вызывает определенные клинические синдромы. При патологических процессах в прецентральной области поражаются участки, в которых располагаются пирамидные клетки и, соответственно, возникают определенные двигательные нарушения • При этом развиваются частичные, локализованные параличи. Они тем более ограничены, чем более поверхностно располагается патологический очаг, и могут представлять собой, например, поражение лицевого нерва, парез мышц голени или даже отдельных пальцев. Эти параличи могут носить настолько ограниченный характер, что бывает трудно отличить, к примеру, центральный парез большого пальца ноги от поражения малоберцового нерва. Тем более что при изолированном повреждении прецентральной области не происходит спастического повышения тонуса, а развивается вялый парез. Если затронута передняя поверхность лобной доли, наблюдается ряд неврологических особенностей двигательного поведения. Однако эти феномены церебральной расторможенности не являются специфичными для очага определенной локализации, а могут обнаруживаться при любом поражении головного мозга, сопровождающемся снижением уровня бодрствования и угнетением сознания: • На ранних стадиях патологического процесса возникают хватательные ротовые и кистевые автоматизмы. Рот при прикосновении плотно закрывается, губы и подбородок при прикосновении или уже при приближении предмета ко рту вытягиваются в сторону раздражителя. Вложенный в руку предмет пациент непроизвольно начинает ощупывать, кисть руки следует за ним, как за магнитом, или происходит рефлекторное сжатие кисти в кулак. Эти явления бывают обычно двусторонними, но на стороне очага они выражены в большей степени. При поражении задних отделов лобной доли, зрительных зон головного мозга, особенно при двусторонних процессах, на первый план выходит нарушение аффекта и дифференцированной регуляции, обусловливающей социальное поведение. Это вызывает прогрессирующее снижение интеллекта и высвобождение примитивного, инстинктивного образа поведения, стремление к дурачеству, плоским шуткам («мориа»), моральный распад, вплоть до деменции с аффективными расстройствами. Среди этиологических причин поражения лобных долей мозга следует упомянуть прежде всего: — Также рекомендуем «Поражение теменной доли. Поражение височной доли.» Оглавление темы «Поражения головного и спинного мозга.»: |
Источник
