Синдромы при панкреатите по авторам

Современные доктора выставляют диагноз острого панкреатита на основании жалоб, анамнеза, осмотра, анализов и инструментальных исследований. В каждой городской поликлинике, а также в приемном отделении больниц есть лаборатория и аппарат ультразвуковой диагностики, не говоря про магнитно-резонансную и компьютерную томографию. Поэтому врачи при выставлении диагноза отдают приоритет именно объективным данным. Однако, еще полвека назад для выставления острого панкреатита использовались только уши и руки врача. Тщательный собранный анамнез и пальпация (ощупывание) живота гарантировали правильную диагностику. Поэтому многие хирурги и анатомы подробно описывали признаки панкреатита, называя характерные симптомы своими именами. В этой статье познакомимся с «именными признаками болезни».
Рекомендуем к ознакомлению: какие анализы сдают чтобы проверить поджелудочную железу.
Воскресенский
В норме поджелудочная железа у человека не прощупывается. На передней брюшной стенке, в месте, куда проецируется панкреас, у людей нормального и астеничного телосложения можно определить только пульсацию аорты (крупного сосудистого ствола, лежащего на позвоночнике). Знаменитый хирург Воскресенский заметил, что у пациентов с панкреатитом эта пульсация исчезает. Дело в том, что во время острого воспаления развивается отек тканей железы и пространства, расположенного за брюшиной. Через это уплотнение не передается пульс аорты. Диагноз можно считать подтвержденным.
Такой признак не является объективными. У тучных больных определить пульсацию аорты довольно трудно – мешает толстый слой подкожно-жировой клетчатки. Поэтому пациентам с большой массой тела такая диагностика не подходит.
Мейо-Робсон
При остром панкреатите появляется болезненность в зоне левого реберно-позвоночного угла. Такие симптомы положительны в 45% случае при приступе болезни. Эта точка является проекцией зоны хвоста железы на позвоночник. Ведь анатомически сама железа проецируется на уровне 1 поясничного позвонка, причем головка лежит справа от позвоночника, тело прилегает к столбу, а хвост находится слева.
На передней брюшной стенке также локализуется точка Мейо-Робсона. Для ее обнаружения нужно провести линию от пупка до середины левой реберной дуги. На границе наружной и средней трети этой линии можно прощупать боль при остром панкреатите.
Таким образом, при поражении хвоста органа болезненность можно определить по передней и задней поверхности туловища. Однако, при воспалении зоны тела и головки симптомы Мейо-Робсона будут отрицательными.
Керте
Этот врач заметил, что во время панкреатита появляется напряжение мышц передней брюшной стенки и локальная болезненность в области левого подреберья (на 5 см выше пупка). Это обусловлено тем, что организм сохраняет себя от болезненного воздействия на пострадавший орган, напрягая мышечную ткань в проекции поражения. Такие симптомы встречаются довольно часто. У 60-70% больных можно выявить этот признак.
Рекомендуем ознакомиться: стадии панкреатита (начальная и обостренная).
Раздольский
Этот признак острого панкреатита определяется при перкуссии (постукивании пальцами) над проекцией поджелудочной железы. При этом у больного появляется резкая нестерпимая боль. Она обусловлена раздражением и колебанием воспаленной брюшины, которое производят пальцы. Как правило, синдром Раздольского отсутствует при легких формах воспаления. Обычно симптомы раздражения брюшины появляются при массивном выходе ферментов в кровь.
Мондор
При тяжелых формах острого панкреатита появляются симптомы поражения капилляров. Симптомы Мондора характеризуются появлением цианотичных пятен на лице и туловище. Чем массивнее поражение железы, тем большее количество синяков возникает. Обычно такая клиническая картина сочетается с болями в животе.
Цианоз лица связан с тяжелой интоксикацией. Эти признаки при остром панкреатите свидетельствуют о массивном поражении ткани. Скорее всего, при ультразвуковой диагностике врач увидит множественные зоны некроза. Симптом Мондора указывает доктору на необходимость госпитализации больного сразу в отделение реанимации или интенсивной терапии.
Холстед
Еще один достоверный признак деструктивных форм острого панкреатита описал американский хирург Холстед. Он заметил, что у больных с тяжелыми формами некроза тканей органа появляются синюшные пятна живота. Возникновение кровоподтеков связано с поражение капилляров кожи ферментами поджелудочной железы. В результате массивного выброса из панкреас биологически активные вещества не только попадают в кровь, но и пропитывают окружающую ткань. При этом они оказывают разрушающее действие на сосудистую стенку, провоцируя образование мелких кровоизлияний. Локализация пятен может быть различной. Иногда зона кровоподтека повторяет контур поджелудочной железы.
Куллен
Похожие признаки деструктивного острого панкреатита описывал врач Куллен. Он заметил, что кровоподтеки локализуются вокруг пупка.
Знание симптомов по авторам не только обеспечивает врачу академические знания материала, но и позволяет определять тяжелые формы болезни без дополнительной диагностики. Ведь имея в виду такие признаки можно без промедления начинать терапию болезни, не затрачивая много времени на инструментальные исследования. Чем быстрее начато лечение острого панкреатита, тем меньше будут зоны некроза в железе. Своевременная терапия служит гарантией благоприятного течения этой болезни.
Грей-Тернер
Этот признак тоже появляется при некрозах поджелудочной железы. Геморрагическая форма острого панкреатита чаще вызывает появление синяков на боковой поверхности живота. Такие поражения очень похожи на удары тупым предметом. В любом случае при диагностике острого состояния нужно уточнять наличие травмы.
Источник
Панкреатит – распространенное и опасное заболевание, прогноз во многом зависит от корректной и своевременной диагностики. Сейчас к услугам пациентов и лечащих врачей разнообразная диагностическая аппаратура, позволяющая получить максимально точное представление о состоянии органов пищеварительной системы.

Не так давно врач мог полагаться исключительно на свои пальцы и знание анатомии человека. Важно было выделить и зафиксировать самые типичные обнаруженные симптомы. Для того чтобы коллеги легче ориентировались, медики давали наиболее характерным свои имена. Таким образом, выделили основные симптомы панкреатита по авторам.
Зная основные именные признаки заболевания, можно не просто правильно провести диагностику – значительно легче определить форму и стадию, без использования специального оборудования.
Мюсси-Георгиевского или френикус-симптом
Обнаруживается, если развивается острый холецистит или панкреатит. Врачу следует указательным пальцем нажать над ключицей, ближе к яремной вырезке.
При остром воспалении поджелудочной железы пациент даже при аккуратном нажатии ощутит резкую боль в области подреберья с правой стороны. Обусловлена такая реакция раздражением сплетений нервных волокон блуждающего нерва, которые связаны с органами брюшной полости.

Симптом Кача
Является признаком больше хронического панкреатита, чем острого. Характеризуется появлением болезненных ощущений при прощупывании поперечных отростков 8-11 грудных позвонков.
Еще положительным симптомом Кача называют повышенную чувствительность кожных покровов вокруг 8-го грудного позвонка слева.
Симптом Керте
Проявляется болевыми ощущениями в верхней части передней стенки брюшины на пять сантиметров выше пупка. В 60% случаев острого приступа больные жалуются на резкий дискомфорт в этом участке при нажатии, такой признак считается одним из самых достоверных.
Важный момент: мышечные ткани над этим участком напряжены. Объясняется это реакцией организма, который посредством сокращения мышц живота пытается «защитить» болезненную зону от внешнего воздействия.

Симптом Воскресенского
Если поджелудочная железа не воспалена, ее функции не нарушены, врачу крайне трудно ее пропальпировать. Иногда удается прощупать только головку органа у худеньких детей.
Специалист при исследовании передней брюшной стенки может ощущать пульсацию брюшной части аорты – самого крупного сосуда, который берет свое начало из левого желудочка сердца. Пульсация выявляется в норме у пациентов астеничного или среднего телосложения, без значительных жировых отложений на животе.
Аорта располагается вдоль позвоночника. Если пространство между позвоночным столбом и передней стенкой живота не заполнено, то пульсация ощущается очень хорошо. Когда поджелудочная железа воспалена, то пульсация аорты ощущаться не будет из-за отека органа и тканей вокруг.
Интересно знать. Симптом Воскресенского часто используется работниками «скорой помощи». Если все признаки говорят об обострении панкреатита и при пальпации пульсация аорты не улавливается – диагноз считается подтвержденным.
Симптом не срабатывает при обследовании тучных людей с избыточными отложениями подкожного жира. В этом случае пульсацию аорты обнаружить даже у здорового человека затруднительно. Потому для диагностирования острого панкреатита следует применять другие методы.
Симптом Мейо-Робсона
Наблюдается в 45% случаев острого панкреатита. Болевые ощущения возникают, если нажать на участок между реберной дугой и позвоночником слева. Эта зона — проекция хвостовой части поджелудочной железы.
Вторая точка, названная именами Мейо-Робинсона, располагается на передней брюшной стенке. Чтобы отыскать ее, следует провести условную линию от пупа к центру левой реберной дуги. Если поджелудочная железа воспалена, то примерно на середине этой линии при надавливании пациент будет жаловаться на болевые ощущения.
Симптом будет отрицательным, если поражены головка или тело поджелудочной железы, а не ее хвост.

Симптом Грея Тернера
Нередко встречается геморрагическая форма острого панкреатита – разрушение мелких капилляров и более крупных сосудов в результате воспаления, пропитывание кровью тканей органа. В этом случае по бокам
живота пациента могут появляться синяки, по виду напоминающие следы от ударов тупым предметом.
Данный симптом не считается объективным методом диагностики, обязательно нужно исключить внутренние травмы.
Симптом Раздольского
Не эффективен как метод диагностики при хронической или вялотекущей форме заболевания. Если же болезнь обостряется, при простукивании участка живота в проекции поджелудочной железы у пациента появляются сильные острые боли.
Болевые ощущения объясняются раздражением воспаленных тканей, симптом вызывается выбросом большого количества ферментов поджелудочной железы.
Симптом Мондора
Это ранний симптом острой формы панкреатита, который заключается в появлении мелких синяков на лице больного. Чем больше поражается поджелудочная железа, тем больше появляется гематом, часто симптом сопровождается сильными болями под ребрами.
Больной с такими признаками острого панкреатита должен быть немедленно госпитализирован и доставлен в палату интенсивной терапии.
Симптом Гротта
При прощупывании участка слева от пупка, где проецируется поджелудочная железа, обнаруживаются изменения подкожной жировой клетчатки – она истончается и атрофируется.
Симптомы Холстеда и Куллена
При деструктивной форме панкреатита часто поражаются капилляры. Проявляется это синюшными пятнами на коже живота. Располагаться они могут произвольно. Нередки случаи, когда кровоподтеки повторяют контур поджелудочной железы.

Интересно знать! Такие признаки патологии описал американский хирург Холстед, его поддержал Куллен, отметив, что преимущественно синяки образуются в зоне вокруг пупка.
Знание основных именных симптомов воспаления поджелудочной железы позволяет провести качественную и достоверную диагностику даже в экстренной ситуации и сразу же определить дальнейшие действия.

Источник
Симптомы острого панкреатита
Добавлено: 22.06.2020
Добавил: СветланаСергеевна
Просмотров: 18994
Комментариев: 0
- Острый панкреатит-причины, патогенез, признаки
- Диагностика острого панкреатита
- Лечение острого панкреатита
- Диета при остром панкреатите
При остром панкреатите на основании клинических признаков врачу удается определить заболевание не более чем в 60-70% случаев. Причина в том, что симптомы воспаления поджелудочной железы встречаются и при других патологиях, если только речь не идет о тяжелой форме заболевания, сопровождающейся панкреонекрозом.
Клинические симптомы
Классических симптомов острого панкреатита три. Их называют триадой Мондора:
- боль
- метеоризм
- рвота
Обычно при остром панкреатите развивается интоксикационный синдром. Он проявляется высокой температурой тела, сухостью во рту, ознобом, потливостью. При выраженном интоксикационном синдроме наблюдается тахикардия, лабильность артериального давления, увеличение частоты дыхания, снижение диуреза. В некоторых случаях возможно скопление жидкости в брюшной или плевральной полости, нарушение функции почек.
Симптомы острого панкреатита по авторам
Некоторые клинические симптомы острого панкреатита получили названия по имени авторов, впервые их обнаруживших. Большинство из них появляются при деструктивных формах заболевания и являются негативными прогностическими признаками, свидетельствующими об отмирании участков поджелудочной железы и осложнениях панкреатита.
- Симптом Мондора – появление на лице и туловище пятен фиолетового цвета
- Симптом Грея-Турнера – синий цвет кожи на боковых стенках живота
- Симптом Лагерлефа – посинение рук, ног, лица
- Симптом Холстеда – посинение кожи передней поверхности живота
- Симптом Кюллена – цианоз кожи возле пупка
- Симптом Дэвиса – точечные кровоизлияния на ягодицах и пояснице
Причиной появления этих симптомов становится распространение панкреатического секрета в забрюшинную полость. В большинстве случаев они свидетельствуют о панкреонекрозе.
Лабораторные симптомы
Клинические симптомы отнюдь не являются главными при постановке диагноза. Определить острый панкреатит помогают лабораторные исследования. При этом заболевании в крови наблюдается:
- увеличение количества ферментов поджелудочной железы – амилазы, эластазы, липазы
- гипергликемия (повышение концентрации глюкозы в крови)
- низкий уровень кальция (симптом также характерен для перфорации язвы двенадцатиперстной кишки)
- повышение уровня С-реактивного белка
- низкий уровень тромбоцитов
- анемия (низкий уровень гемоглобина и эритроцитов)
- высокий уровень лейкоцитов
- высокий гематокрит (следствие обезвоживания организма)
- при сопутствующем поражении гепатобилиарной системы – повышение уровня печеночных трансаминаз и билирубина

Изменения в моче при остром панкреатите:
- глюкозурия (наличие в моче сахара)
- высокий уровень амилазы
Столь большое количество лабораторных симптомов не означает, что все они непременно должны встречаться у каждого больного. Но даже наличие нескольких из них позволяет с большой долей вероятности диагностировать острый панкреатит.
Рентгенологические симптомы
Рентгенологическое обследование больного, как правило, проводится в два этапа. Сразу же после госпитализации пациента в диагностических целях делают обзорный снимок брюшной полости и грудной клетки. Затем проводят исследования желудочно-кишечного тракта с контрастным веществом. Впервые это происходит на 3-4 сутки после поступления больного в стационар, когда его состояние нормализуется. Задача второго этапа – выявить последствия острого панкреатита.
Основные рентгенологические симптомы заболевания:
- смещение желудка кпереди
- изменение формы желудка или кишечника
- скопление в желудке и кишечнике жидкости или слизи
- утолщение складок слизистой оболочки желудка в тех местах, где он прилегает к воспалившейся поджелудочной железе
- частичный парез тонкого кишечника
- наличие газа в поперечной части ободочной кишки (симптом Гобье) при его отсутствии в других участках толстого кишечника
- нарушение функции диафрагмы
- наличие плеврального выпота
Через 10-15 дней при помощи рентгена можно выявить кисты поджелудочной железы, которые нередко формируются вследствие частичного разрушения органа. Благодаря этому методу исследования врач также способен обнаружить гнойные осложнения острого панкреатита.
Источник
Просмотров: 41632
Время на чтение: 2 мин.
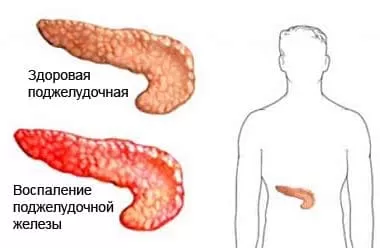
Поджелудочная железа- важный орган человека, который отвечает за выработку особых ферментов для правильного процесса пищеварения и инсулина. При воспалительном процессе продукты работы поджелудочной могут попадать в кровеносную систему, задерживаться в протоках железы. В таком случае можно наблюдать состояние, схожее при интоксикации организма.
Панкреатит — это воспалительный процесс в поджелудочной железе. Часто встречаются случаи одновременного развития панкреатита, желчнокаменной болезни и холецистита. Может иметь острую и хроническую форму.
Синдромы панкреатита
- Респираторный синдром, причиной которого является отделение жидкости альвеолы. Наличие такого синдрома увеличивает показатель смертности от кислородной недостаточности.
- Гемодинамический синдром характеризируется снижением показателей артериального давления. Как результат — тахикардия, сердечная недостаточность.
- Печеночный синдром часто сопровождает заболевание, так как печень так же страдает при панкреатите. Может проявляться пожелтением кожных покровов, тахикардии, повышением показателей артериального давления, психических нарушениях, увеличениях кровотечений.
- Почечный синдром. Сопровождает большинство людей с острым панкреатитом. Главная причина — влияние продуктов распада поджелудочной и токсинов на почки, а так же понижение артериального давления.
Причины возникновения панкреатита
Основные причины возникновения острого панкреатита можно разделить на три группы:
- Активное стимулирование выработки ферментов поджелудочной. Может быть спровоцировано изменением привычного питания, чрезмерные перерывы между приёмами пищи или наоборот, употребление медикаментов, алкогольной продукции и переедание.
- Увеличение показателей давления внутри желчного протока. Это может происходить, если есть камни в желчном пузыре. Так же причиной могут быть новообразования.
- Излишний выход желчи в проток железы. Такое состояние может вызываться как различными вирусными и инфекционными заболеваниями, а так же болезнями эндокринной системы организма. Помимо этого могут влиять на такое состояние образования, медикаментозные лечения, некорректное питание и вредные привычки.
- Хронический панкреатит может появиться как после приступа острого панкреатита, так и быть приобретенным в течении длительного периода.
Способы лечения панкреатита
Лечение панкреатита назначается индивидуально. Однако важно выделить несколько групп препаратов, которые могут быть использованы для улучшения состояния. При острых приступах могут назначать спазмолитические препараты и обезболивающие медикаменты. Так же могут назначать лекарства от аллергических проявлений. При острой и хронической форме могут быть назначены препараты антиферментов и дополнительно гепатопротекторы для восстановления печени. Иногда необходим ряд дополнительных лекарств для приведения в нормальное состояние нарушенных систем организма в результате заболевания. Обязательное условие соблюдения диеты №5.
Интересное:
Читайте также:
Желудочно-кишечное кровотечение (ЖКК)
Желудочно-кишечное кровотечение (ЖКК) — опасное состояние, при котором кровь «выливается» в полый орган ЖКТ (в кишку или желудок). Проявляется чаще всего… читать целиком »

Эзофагит
Эзофагит — воспаление пищевода. Причины возникновения, методы диагностики и лечения читать целиком »
Долихосигма
Долихосигма − это патологическое состояние, удлинение сигмовидной кишки. Причины, симптомы, диета и медикаменты. читать целиком »
Гастрит атрофический
Что такое атрофический гастрит, причины его возникновения, методы диагностики и лечения читать целиком »

Ахалазия
Затруднение глотания, отрыжка после еды – так может проявляться ахалазия. Как диагностировать и лечить это заболевание пищевода? читать целиком »
Жировая дистрофия печени
Жировая дистрофия печени (жировой гепатоз, жировая болезнь печени) – заболевание, спровоцированное образованием жировых отложений в органе. О жировой болезни… читать целиком »
Источник
