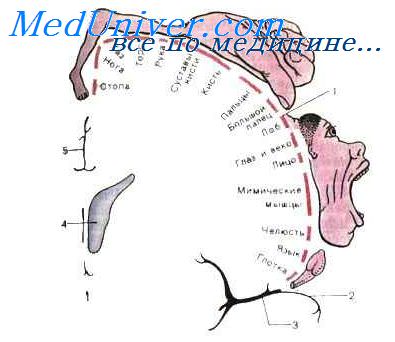
Синдромы поражения отдельных долей мозга

Симптомы поражения лобных долей.
В этих долях располагается двигательная зона, занимающая область прецентральной извилины. В верхней трети прецентральной извилины расположены нейроны, иннервирующие ногу, в средней трети — руку, в нижней трети — лицо, язык, гортань и глотку. В случае раздражения этой области может возникнуть судорога в изолированной контралатеральной группе мышц (в руке, ноге, лице) — джексоновские фокальные эпилептические приступы, которые могут перейти в общий судорожный приступ, адверсивные приступы (судорожные приступы, начинающиеся с поворота головы и глаз в противоположную сторону). При сдавлении или разрушении участков прецентральной извилины появляются нарезы или параличи конечностей противоположной стороны по типу монопареза или моноилегии. Геминарезы и гемиплегии малохарактерны для поражения этой обширной области, и трудно представить патологический процесс, который бы поражал ее на всем протяжении.
В задних отделах верхней лобной извилины располагается центр, от которого начинается лобно-мостомозжечковый путь. Он обеспечивает координацию движений, регулирующих сохранение равновесия, связанного с прямохождением, сидением. При поражении этой зоны возникает лобная атаксия (астазия-абазия — неспособность стоять и ходить).
При поражении лобных долей появляются расстройства психики («лобная психика»): апатия, оглушенность, изменение характера, снижение интеллекта, ослабление памяти и внимания, снижение критики к своему состоянию, склонность к плоским шуткам, инертность, безынициативность, эйфория, дурашливость (апатико-абулические ироявления). 1 Гоявляется неопрятность с мочой и калом.
Возникают хватательные феномены (рефлекс Янишевского — навязчивые хватательные движения при штриховом раздражении ладони или прикосновении к ней пальцами), симптомы противодержания (непроизвольное напряжение мышц-антагонистов при исследовании пассивных движений).
Возникает паралич (парен) сочетанного поворота головы и глаз в противоположную сторону («больной смотрит на очаг»).
Развивается моторная афазия и/или аграфия.
Обнаруживается оживление симптомов орального автоматизма.
При вовлечении в патологический процесс медиобазальных отделов возможно развитие аносмии, появление расстройств зрения (амавроз, амблиопия).
В нижних отделах пред- и постцентральных извилин расположен центр анализа интероцептивных импульсов внутренних органов и сосудов, тесно связанный с подкорковыми вегетативными образованиями, что в случае поражения приводит к вегетативно-висцеральным нарушениям.
Симптомы поражения теменных долей. Центр общих видов чувствительности находится в постцентральной извилине. Он двусторонний н частично захватывает верхнюю теменную дольку. В верхнем отделе постцентральной извилины представлены рецепторы кожи ноги, в среднем — руки, в нижнем — головы. При сдавлении или разрушении участков постцентральной извилины наблюдается контралатеральные проводниковые нарушения поверхностной и глубокой чувствительности по «корковому» типу — снижение или утрата чувствительности (температурной, болевой, тактильной, суставно-мышечного чувства) по типу моногипестезии или моноанестезии на противоположной половине тела, наиболее выраженные в дистальных отделах конечностей. Раздражение этой извилины сопровождается появлением пароксизмов парестезий (неприятных ощущений в виде онемения, покалывания, чувства ползания мурашек) в противоположной половине тела, которые могут распространиться и перейти в общий судорожный припадок (сенситивный вариант джексоновских эпилептических припадков).
Поражение верхней теменной дольки сопровождается развитием асте- реогпозии. При правополушарном поражении возникают нарушения схемы тела — аутотопогнозия, аиозогнозия, псевдомелия.
При вовлечении левой краевой извилины развивается апраксия (кине- статическая, констру кт и в н а я ).
Разрушение глубинных отделов теменной доли приводит к возникновению нижнеквадратной гемианопсии.
Поражение левой угловой извилины вызывает алексию и акалькулию.
Симптомы поражения височных долей. Глубинные височные очаги приводят к развитию верхнеквадрантной гемианопсии.
Двусторонние поражения височных долей сопровождаются развитием слуховой, обонятельной и вкусовой агнозии. При раздражении височных долей возможны слуховые, обонятельные и вкусовые галлюцинации, нередко являющиеся предвестниками (аурой) эпилептического припадка. Раздражению более глубинно расположенных медиобазальных отделов височных долей сопутствуют висцеральная аура припадка и своеобразные переживания (преимущественно при вовлечении правой височной доли) по типу «уже виденного» (deja ou) и «никогда не виденного» (jamais ou).
При левополушарном поражении возникают сенсорная, амнестическая, семантическая афазии, при правополушарном поражении — амузия.
Появляются вестибулярно-корковые системные головокружения.
Поражение височных долей ассоциируется с расстройством памяти, апатией, депрессией.
Источник
Синдромы поражения головного мозга. Синдромы поражения двигательных и чувствительных путей.Поражение этих путей в головном мозге чаще всего вызывает гемисиндром. Под этим термином подразумевается комплекс симптомов, подтвержденных результатами объективного обследования, которые локализуются в одной половине тела, что и позволяет сделать вывод о повреждении соответствующего полушария большого мозга. В других случаях наблюдается перекрестный симптомокомплекс, при котором отдельные признаки повреждения выявляются на противоположной половине тела, что позволяет сделать вывод о патологии ствола мозга. При обнаружении гемисиндрома лишь с определенной долей условности можно говорить о повреждении головного мозга. Так, если поражена только одна система, например двигательная, о локализации поражения в головном мозге можно уверенно судить только в том случае, если в процесс вовлечены мышцы лица. Кроме того, гемисиндром, вызванный повреждением головного мозга с изолированным нарушением двигательной функции, представляет собой большую редкость. Там, где двигательные волокна, идущие к мышцам лица, руки и ноги, располагаются настолько близко друг другу, чтобы попасть в один-единственный очаг (внутренняя капсула, ножки мозга, варолиев мост), в близком соседстве с ними проходят чувствительные волокна и другие структуры нервной системы, которые при этом, как правило, бывают вовлечены в тот же патологический процесс. Там же, где двигательные пути занимают топографически достаточно большой объем (в полуовальном центре и коре), для возникновения гемисиндрома область повреждения должна быть достаточно большой, так что при этом опять-таки следует ожидать появления и других дополнительных симптомов. Решающим аргументом в пользу центрального поражения пирамидных путей служит в том числе повышение рефлексов или выявление пирамидных знаков, прежде всего положительного рефлекса Бабинского. Именно потому, что в связи с нейроанатомическими особенностями чисто двигательный церебральный гемисиндром представляет собой большую редкость, при недостаточной уверенности в наличии поражения мышц лица следует проводить интенсивный поиск особенностей двигательных нарушений или других симптомов и признаков, подтверждающих повреждение головного мозга.
При повреждении определенных областей коры больших полушарий наблюдаются, с одной стороны, признаки очагового поражения и, возможно, общего психоорганического синдрома, описанного в главе «Нейропсихические нарушения». При этом определяются симптомы, характерные для поражения строго определенного участка коры. Достаточно большая, расположенная кпереди от центральной извилины, лобная доля охватывает области мозга, осуществляющие некоторые функции, поражение которых вызывает определенные клинические синдромы. При патологических процессах в прецентральной области поражаются участки, в которых располагаются пирамидные клетки и, соответственно, возникают определенные двигательные нарушения • При этом развиваются частичные, локализованные параличи. Они тем более ограничены, чем более поверхностно располагается патологический очаг, и могут представлять собой, например, поражение лицевого нерва, парез мышц голени или даже отдельных пальцев. Эти параличи могут носить настолько ограниченный характер, что бывает трудно отличить, к примеру, центральный парез большого пальца ноги от поражения малоберцового нерва. Тем более что при изолированном повреждении прецентральной области не происходит спастического повышения тонуса, а развивается вялый парез. Если затронута передняя поверхность лобной доли, наблюдается ряд неврологических особенностей двигательного поведения. Однако эти феномены церебральной расторможенности не являются специфичными для очага определенной локализации, а могут обнаруживаться при любом поражении головного мозга, сопровождающемся снижением уровня бодрствования и угнетением сознания: • На ранних стадиях патологического процесса возникают хватательные ротовые и кистевые автоматизмы. Рот при прикосновении плотно закрывается, губы и подбородок при прикосновении или уже при приближении предмета ко рту вытягиваются в сторону раздражителя. Вложенный в руку предмет пациент непроизвольно начинает ощупывать, кисть руки следует за ним, как за магнитом, или происходит рефлекторное сжатие кисти в кулак. Эти явления бывают обычно двусторонними, но на стороне очага они выражены в большей степени. При поражении задних отделов лобной доли, зрительных зон головного мозга, особенно при двусторонних процессах, на первый план выходит нарушение аффекта и дифференцированной регуляции, обусловливающей социальное поведение. Это вызывает прогрессирующее снижение интеллекта и высвобождение примитивного, инстинктивного образа поведения, стремление к дурачеству, плоским шуткам («мориа»), моральный распад, вплоть до деменции с аффективными расстройствами. Среди этиологических причин поражения лобных долей мозга следует упомянуть прежде всего: — Также рекомендуем «Поражение теменной доли. Поражение височной доли.» Оглавление темы «Поражения головного и спинного мозга.»: |
Источник
Лобная доля
Каждое полушарие головного мозга состоит из четырех долей: лобной, теменной, височной, затылочной. Лобная доля отделяется от затылочной передней центральной (Роландовой) бороздой, а от височной – латеральной (Сильвиевой) бороздой. В ней различают вертикальную извилину, верхнюю, среднюю и нижнюю извилины. На базальной поверхности лобной доли различают прямую и орбитальную извилины.
Функция лобных долей связана с организацией произвольных движений, двигательных механизмов речи и письма, регуляцией сложных форм поведения, процессов мышления.
Симптомы выпадения:
1. центральные параличи и парезы – при поражении передней центральной извилины;
2. парез взора в противоположную очагу поражения сторону – при поражении заднего отдела средней лобной извилины;
3. хватательные феномены (рефлекс Янишевского – Бехтерева) – непроизвольное автоматическое схватывание предметов, приложенных к ладони – при диффузных поражениях;
4. симптомы орального автоматизма;
5. симптомы противодержания (симптом Кохановского);
6. лобная атаксия (астазия – абазия);
7. лобная апраксия;
8. моторная афазия;
9. аграфия;
10. апатико‑абулический синдром («лобная психика») – безразличие больных к окружающему, отсутствие критики своих поступков, склонность к плоским шуткам (мория), благодушие (эйфория);
11. гипокинез – снижение двигательной инициативы;
12. аносмия (гипосмия), амблиопия, амавроз, синдром Кеннеди (атрофия соска зрительного нерва на стороне очага, на противоположной стороне – застойные явления на глазном дне) – при поражении основания лобной доли;
Симптомы раздражения: эпилептические припадки. Джексоновские фокальные судорожные приступы в результате раздражения отдельных участков прецентральной извилины.
Теменная доля.
Теменная доля отделена от лобной центральной бороздой, от височной – латеральной бороздой, от затылочной – воображаемой линией, проведенной от верхнего края теменно‑затылочной борозды до нижнего края полушария головного мозга. На наружной поверхности теменной доли различают вертикальную постцентральную извилину и две горизонтальные дольки – верхнетеменную и нижнетеменную, разделенные вертикальной бороздой. Часть нижней теменной дольки, расположенной над задним отделом латеральной борозды, называемой надкраевой (супрамаргинальной) извилиной, а часть, окружающую восходящий отросток верхней височной борозды – угловой (ангулярной) извилиной.
В теменной доле проводится анализ и синтез восприятий от рецепторов поверхностных тканей и органов движения.
Симптомы выпадения:
1. анестезия всех видов чувствительности;
2. астереогноз;
3. апраксия;
4. расстройство схемы тела: аутотопагнозия – неузнавание или искаженное восприятие частей своего тела; псевдомиелия ‑ ощущение лишней конечности или другой части тела; анозогнозия ‑ неузнавание проявлений своего заболевания – при поражении недоминантного полушария (правого – у правшей);
5. алексия;
6. акалькулия;
7. семантическая и амнестическая афазии;
8. синдром Герстмана – пальцевая агнозия, акалькулия, нарушение право‑левой ориентации (выключение задней части левой угловой извилины);
9. нижнеквадрантная гемианопсия – разрушение глубоких отделов теменной доли.
Симптомы раздражения: сенсорные джексоновские приступы.
Височная доля.
Височная доля отделена от лобной и теменной долей латеральной бороздой. На наружной поверхности этой доли различают верхнюю, среднюю, нижнюю височные извилины, отделенные друг от друга соответствующими бороздами. На нижней базальной поверхности височной доли находится латеральная затылочно‑височная извилина, граничащая с нижней височной извилиной, а более медиально – извилина гиппокампа.
В височных долях находятся корковые отделы слухового, статокинетического, вкусового, обонятельного анализаторов. В глубине височной доли проходит часть проводников зрительного пути.
Симптомы выпадения:
1. слуховая агнозия;
2. височная атаксия;
3. верхнеквадрантная гемианопсия;
4. сноподобные состояния («никогда не виденного», никогда не слышанного», «давно виденного», давно слышанного»);
5. сенсорная афазия;
6. височный автоматизм;
7. вегетативно‑висцеральные расстройства;
8. нарушения памяти.
Симптомы раздражения : вкусовые, слуховые, обонятельные галлюцинации, приступы вестибулярного головокружения.
Затылочная доля.
Затылочная доля на наружной поверхности не имеет четких границ, отделяющих ее от теменной и височной долей. На внутренней поверхности полушария от теменной доли ее отграничивает теменно‑затылочная борозда. Внутренняя поверхность этой доли разделяется широкой бороздой на клин и язычную извилину.
Зрительная доля связана со зрительными функциями.
Симптомы выпадения:
1. одноименная гемианопсия;
2. квадрантная гемианопсия;
3. зрительная агнозия;
4. метаморфопсии (макро‑ микропсии) – искаженное восприятие предметов.
Симптомы раздражения: зрительные галлюцинации (простые и сложные).
Источник
Органическое поражение головного мозга – это повреждение органа независимо от причины и времени возникновения. В таких случаях возникает сбой в его работе, что выражается в снижении концентрации внимания, нарушении памяти, двигательных функций, речи. В данную группу состояний относят и повреждение сосудов органа, вызванное внутренними причинами.
Международной классификацией болезней 10 пересмотра (МКБ 10) патологии присвоен код G93.
Причины поражения мозга
Одна из распространенных причин повреждения головного мозга – травма головы, которая повлекла за собой изменение его структуры. Травмирование всегда возникает вследствие механического повреждения мозга, что вызывает отек и повышение внутричерепного давления.
Ликворная жидкость, которая окружает головной мозг, оказывает защитное и амортизирующее действие, но если произошел ушиб мозга, внутричерепное давление нарастает, так как ликвор не способен к сжиманию. Это вызывает гибель клеток за счет повышения давления на мозг.
Повреждение органа происходит и на фоне внутреннего кровоизлияния, что часто влечет за собой образование обширных гематом и гибель нейронов ЦНС, которые находятся в сосудодвигательном центре. Это, в свою очередь, вызывает необратимые последствия и часто – летальный исход.

На возникновение повреждений в головном мозге влияют пренатальные и постнатальные факторы. В первом случае имеет место нарушение развития плода в материнской утробе, на что влияет образ жизни женщины во время вынашивания. У детей органическое повреждение головного мозга возникает и при родоразрешении. Провоцирующими факторами становятся преждевременная отслойка плаценты, ранние и тяжелые роды, гипоксия плода, пониженный тонус матки и т.д.
Иногда пренатальные и постнатальные патологии вызывают летальный исход ребенка в возрасте 5-15 лет. Однако даже при сохранении жизни возникают необратимые изменения, которые становятся причиной присвоения группы инвалидности.
Органическое поражение мозга – следствие воздействия на организм инфекции, которая становится причиной развития соответствующих заболеваний, а это:
- Менингит. Воспалительный процесс протекает в оболочке мозга. Генез патологического состояния связан с воздействием бактериальной или вирусной инфекции. Существует первичная форма поражения, то есть прямое инфицирование органа, и вторичная – при иммунодефицитном состоянии организма.
- Энцефалит. Воспалительный процесс протекает в тканях головного мозга, а не в оболочке, как при менингите. Энцефалит считается более серьезным заболеванием, чем воспаление оболочки органа, так как часто сопровождается гнойным расплавлением и разжижением участков, формируя стойкие нарушения в функционировании организма.
- Вентрикулит. Воспалительный процесс протекает в покровных тканях, которые образуют желудочки. Чаще патологию диагностируют у грудничков. В таком случае повышается внутричерепное давление, развивается гидроцефалия.
Существуют токсические факторы, приводящие к поражению мозга, например, воздействие на организм сложного химического соединения (мышьяка, азотистых веществ и т.д.), которое имеет нейротоксические свойства и проникает через гематоэнцефалический барьер. В таком случае возникают органические повреждения отдельных частей нервных клеток, что может вызвать стойкую энцефалопатию, полное выпадение определенных функций организма.
Органическое заболевание головного мозга – следствие разрастания онкологической опухоли, которая сформирована в тканях мозга или иной области организма, при этом распространив метастатические клетки в головной отдел. К иным причинам относят СПИД, ВИЧ в запущенной стадии, ДЦП, шизофрению, алкоголизм.
Сосудистые заболевания, как отдельный вид поражения мозга
Часто причиной симптомов поражения мозга выступают патологии артериальных сосудов, расположенных в соответствующей области. Рассматривая статистику, можно сделать вывод, что около 40-50% случаев приходится именно на такую этиологию.
Каждому знакомы такие опасные состояния, как инсульт и инфаркт, но это лишь следствие многолетней прогрессирующей патологии головного мозга. Среди таковых:
- ревматоидный васкулит на фоне системного воспалительного заболевания;
- врожденная аномалия строения сосудистой системы и сердца;
- врожденные заболевания позвоночного столба;
- нарушение венозного кровообращения;
- наследственное заболевание крови.
Выявить патологию сосудов можно только по результатам комплексной диагностики. Нередко диагностируют смешанный генез поражения головного мозга, например, атеросклероз в сочетании с гипертонической болезнью.

Характерные клинические проявления
Симптомы поражения головного мозга зависят от того, в какой области органа произошли изменения.
Лобная доля
Если в патологию вовлечена кора лобной доли, нарушается моторная функция, что выражается в развитии следующих симптомов:
- шаткой походки, неустойчивости туловища во время ходьбы;
- мышечной ригидности, трудностей при осуществлении пассивных движений конечностей;
- паралича одной или обеих конечностей на одной стороне туловища;
- паралича головного отдела и двигательной функции глаз;
- нарушения речевой функции, что выражается в трудности с подбором слов во время разговора, а также синонимов, падежей, порядка звуков;
- тонических или клонических судорог пальцев конечностей;
- больших эпилептических или тонико-клонических припадков;
- односторонней потери обоняния.
Возникает и расстройство психики, что характеризуется расторможенностью, беспричинной яростью, безразличием, апатией.
Теменная доля
Если поражена кора теменной доли, возникают нарушения в восприятии и чувствительности, включая:
- тактильную чувствительность;
- потерю способности чтения, письма, счета;
- потерю способности нахождения определенного места и занятия его.
Человек утрачивает способность распознавать знакомые предметы ощупыванием с закрытыми глазами.
Височная доля
При поражении коры височной доли нарушается слуховое восприятие, возникают галлюцинации и судорожный синдром. Кроме того, можно наблюдать следующие симптомы:
- снижение слуховой функции с возникновением полной или частичной глухоты;
- проявление шума в ушах;
- утрата способности понимания языка или музыки;
- кратковременная или долговременная утрата памяти;
- чувство дежавю;
- деменция.
Для поражения височной доли характерно возникновение височной эпилепсии.
Затылочная доля
Повреждение затылочного отдела вызывает нарушение работы зрительного анализатора, что проявляется в:
- полной потере зрительной функции;
- выпадении восприятия одной из половин зрительного поля;
- неспособности распознавать знакомые лица, предмет, цвет.
Могут возникать зрительные иллюзии, когда знакомый объект кажется меньшим или большим по размеру, чем он есть на самом деле.
Мозжечок и ствол
В таком случае патология головного мозга вызывает нарушение координации движений:
- атаксию – шаткость походки, осуществление неуклюжих движений туловищем;
- невозможность координации мелкой моторики в виде тремора;
- невозможность выполнения быстрых повторяющихся движений конечностями, глазами.
При поражении ствола возникают очаговые сенсорные и моторные нарушения.
Диагностика
Чтобы поставить правильный диагноз, обнаружить болезнь головного мозга или нарушения, вызванные черепно-мозговой травмой, проводят комплексную диагностику.
Ультразвуковая допплерография
Методика основана на комплексном использовании ультразвукового анализа и допплерографии. Диагностическое мероприятие абсолютно безопасно, информативно, и позволяет определить уровень движения кровотока, выявить участки с сужением в сосудистых просветах, атеросклеротическими образованиями, аневризмами.

Единственным недостатком ультразвуковой допплерографии выступает труднодоступность. Не в каждой поликлинике и частном кабинете имеется аппарат для диагностики. Среди преимуществ – минимальное количество противопоказаний, к которым относят неспособность нахождения в лежачей позе.
Реоэнцефалография
Принцип действия имеет сходства с электроэнцефалографией. Методика позволяет оценить уровень кровообращения в сосудах головного мозга, исследовать сосудистый тонус. Специальная подготовка к анализу не нужна. Методика безопасная и не имеет противопоказаний к проведению.
Магнитно-резонансная и компьютерная томография
Магнитно-резонансная томография помогает изучить мелкие структуры органа, оценить состояние сосудов, мозгового вещества. Эффективна методика для подтверждения микроинсульта и тромбоза.
Компьютерная томография назначается для выявления воспалительных процессов в головном веществе и оболочках, повышенного внутричерепного давления, кистозных и опухолевидных новообразований, рассеянного склероза.

Допплерография
Изучить гемодинамику, скорость кровотока, функциональность и наполненность сосудов кровью позволяет допплерография. Транскраниальный метод предполагает использование цифрового исследования, с глубиной проникновения лучей до 9 см.
Дуплексное сканирование сосудов назначают для изучения тонуса сосудов, просвета и структуры, выявления деформаций, тромбообразований, атеросклеротических изменений.
Иные методы
Эхоэнцефалография или ультразвуковой анализ головного мозга проводится с помощью специального аппарата – осциллографа. Метод используется для оценки состояния сосудов, активности органа в целом или отдельных его участков.
Нейросонография проводится для обнаружения патологических состояний у новорожденных и детей раннего возраста. Изучают мозговое вещество, мягкие ткани, сосуды. С помощью нейросонографии можно обнаружить опухоли, аневризмы, иные новообразования.
Краниография – рентген-диагностика, которая позволяет изучить особенности строения черепа, выявить изменения после травмы головы и при развитии мозговой патологии. В большинстве случаев краниографию проводят с использованием контрастного вещества, которое вводят в мозговой желудочек.
Электронейромиография – исследование, позволяющее оценить уровень проходимости нервных импульсов в определенном участке органа.
Позитронно-эмиссионная томография способствует изучению функциональной активности головного мозга. Таким методом удается выявить небольшие опухолевидные новообразования, которые не вызывают выраженную симптоматику.
Лечение
Метод терапии повреждения головного мозга зависит от его вида, степени патологических изменений, тяжести общего состояния. Как правило, лечение черепно-мозговой травмы и заболевания органа отличается.
Черепно-мозговая травма
Сразу после получения черепно-мозговой травмы важно оказать правильную первую помощь, что поможет облегчить состояние и улучшить прогноз.
Если отсутствует дыхание и пульс, проводят искусственное дыхание и массаж сердца. Если таковые не изменены, пострадавшего необходимо уложить на бок, что позволяет избежать нарушения дыхательной функции при рвоте.
Если имеется закрытая травма, к месту повреждения прикладывают холодовой компресс для уменьшения боли и отека. При кровотечении из раны на коже ее закрывают марлевым отрезком, после перевязывая голову.

Не рекомендуется до приезда скорой помощи самостоятельно извлекать выступившие из раны костные обломки, иные элементы, ведь в таком случае кровотечение только усилится. К тому же, можно занести инфекцию.
Для коррекции посттравматических нарушений назначают:
- нейропсихологическое лечение, позволяющее восстановить память, внимание, эмоциональный настрой;
- прием медикаментов для нормализации кровотока в головном мозге;
- проведение логопедических сеансов для восстановления речи;
- психотерапевтическое лечение для коррекции эмоционального фона;
- диету с включением в рацион продуктов, нормализующих работу мозга.
Рекомендуется начать восстановительную терапию не позже 3-4 недель со времени получения травмы. Народное лечение в таких случаях не эффективно.
Поражение иной этиологии
Если поражение головного мозга вызвано инфекционным воздействием, назначают прием антибактериальных препаратов, которые чувствительны к возбудителю. Например, при вирусных заболеваниях используют противовирусные средства, при бактериальных – антибактериальные. В комплексе назначают иммуномодуляторы для повышения защитной функции организма.
Если возник геморрагический инсульт, хирургическим путем удаляют гематому. При ишемической форме патологии показано применение противоотечных, ноотропных, антикоагулянтных препаратов.
Психические нарушения корректируют медикаментами (ноотропами, транквилизаторами, антидепрессантами) и немедикаментозными (психотерапией и т.д.) методиками. В большинстве случаев таковые сочетают.

Стоит отметить, что у больных ОЗГМ часто снижается память, поэтому они забывают принимать назначенные врачом лекарства. По этой причине данная ответственность ложится на плечи родственников: им нужно ежедневно следить за выполнением врачебных рекомендаций.
Профилактика поражения мозга
Профилактику поражения головного мозга разделяют на первичную и вторичную. Первичные превентивные мероприятия заключаются в следующем:
- в соблюдении рационального режима труда и отдыха;
- в снижении физических нагрузок, которые повышают риск получения травмы (поднятие на высоту, занятие некоторыми видами спорта и т.д.);
- в уменьшении употребления соли, алкоголя, курения;
- в устранении лишних килограммов и ожирения.
Первичная профилактика направлена на сохранение рациональных условий жизнедеятельности, тогда как вторичная заключается в снижении риска рецидива заболевания мозга, осложнений, улучшении качества жизни.
Предотвратить бытовые травмы и, как следствие, повреждение головного мозга можно, выполняя следующие правила:
- улучшение бытовых условий;
- организация культурных мероприятий;
- антиалкогольная пропаганда;
- организация местных комиссий по борьбе с бытовым травматизмом.
Зимой, во время гололеда, рекомендуется обращать внимание под ноги, делать не широкие шаги, чтобы не поскользнуться. Можно надевать поверх обуви специальные ледоступы, которые уменьшают риск падения и получения травмы.
Если не удалось избежать травмы головного мозга, нужно как можно раньше обратиться к врачу, который назначит диагностику и по ее результатам – эффективное лечение. Рекомендуется хотя бы 2 раза в год проходить профилактическое обследование организма, что позволит вовремя выявить сосудистые заболевания головного мозга.
Источник