Синдром жильбера передача по наследству

 Синдром Жильбера — доброкачественная генетическая болезнь печени, получившая своё название по фамилии знаменитого французского врача-гастроэнтеролога, который первый диагностировал и всесторонне описал это заболевание в 1901 году. В народе его просто называют наследственной желтухой, ведь полное название состоит из 12 медицинских терминов, а короткое из 3 — наследственный пигментный гепатоз.
Синдром Жильбера — доброкачественная генетическая болезнь печени, получившая своё название по фамилии знаменитого французского врача-гастроэнтеролога, который первый диагностировал и всесторонне описал это заболевание в 1901 году. В народе его просто называют наследственной желтухой, ведь полное название состоит из 12 медицинских терминов, а короткое из 3 — наследственный пигментный гепатоз.
Синдром Жильбера — всё как есть
Заболевание незаразно, безобидно и характерно периодически возникающими приступами, которые быстро купируются специальной диетой, соблюдением здорового образа жизни и иногда фармакологическим лечением.
Распространение и способ передачи
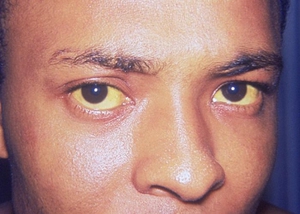 Синдром Жильбера передаётся по наследству. Современные медицинские технологии позволяют семье, планирующей родить ребёнка, ещё до момента зачатия, провести ряд генетических экспертиз и оценить степень риска такой патологии у новорождённого.
Синдром Жильбера передаётся по наследству. Современные медицинские технологии позволяют семье, планирующей родить ребёнка, ещё до момента зачатия, провести ряд генетических экспертиз и оценить степень риска такой патологии у новорождённого.
Пока эта процедура дорогостоящая, поэтому к ней следует обращаться в первую очередь тем родителям, которые уже имеют ребёнка с таким синдромом. Также генетическая консультация рекомендована парам, планирующим первого ребёнка, в случаях, когда и папа и мама страдают от синдрома Жильбера. Беременность у женщин с синдромом Жильбера протекает благоприятно и не требует дополнительного лечения.
Болезнь чаще поражает мужчин чем женщин (в соотношении 8— 10 к 1). Широко распространена в государствах Средней Азии, Ближнего Востока, Индокитая и особенно в Центральной и Северной Африке, где почти 40% населения, в той или иной степени, страдают от синдрома Жильбера.
Современные исследования выяснили, что дефектный ген синдрома Жильбера есть почти у половины человечества, но заболевание возможно только при наследовании такого дефекта от обоих родителей одновременно. При этом они могут не болеть, являясь только носителями. А семейная пара, где оба родителя болеют, в большинстве случаев имеет здоровое потомство.
Морфология
В 1993 году, с прорывом в генетических и молекулярных исследованиях, была точно установлена причина возникновения болезни. Синдром Жильбера возникает из-за мутационного нарушения во второй хромосоме человека.
 В генной последовательности «Т-А-Т-А-А» по неизвестным причинам встраиваются ещё 2 лишних нуклеотида Т и, А — тимин и аденин, чем и объясняется разнообразие форм, симптоматики и течения наследственной желтухи. Ведь количество возможных комбинаций, которую можно составить из 3 Тиминов и 4 Аденинов огромно.
В генной последовательности «Т-А-Т-А-А» по неизвестным причинам встраиваются ещё 2 лишних нуклеотида Т и, А — тимин и аденин, чем и объясняется разнообразие форм, симптоматики и течения наследственной желтухи. Ведь количество возможных комбинаций, которую можно составить из 3 Тиминов и 4 Аденинов огромно.
Этот многовариантный генетический дефект препятствует нормальному синтезу UGT1A1— фермента в печени, который отвечает за преобразование непрямого (нерастворимого) билирубина в прямой (растворимая форма) и его утилизацию.
Билирубин — это конечная стадия распада гемоглобина, который, в свою очередь, является конечной фазой жизни эритроцитов — красных кровяных телец. В нормальном состоянии, за сутки в печени, селезёнке, костном мозге и соединительных тканях вырабатывается 300 мг билирубина.
Попадая с кровью в печень, нерастворимая форма должна превратится при помощи UGT1A1 в растворимую, и с жёлчью попасть в кишечник. При сбоях в выработке этого катализатора происходит отравление «необработанным» токсичным непрямым билирубином, который скапливается в липидах жировой и мозговой ткани. Это механизм накопления коричневато-желтоватых клеток непрямого билирубина объясняет основную симптоматику болезни.
Симптомы
До периода полного полового созревания синдром Жильбера находится в «спящем состоянии». Он проявляется после 20 лет и не влияет на продолжительность жизни.
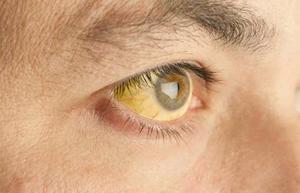 Болезнь коварна ещё и тем, что в 30% случаев люди не обращают внимание на свои недомогания из-за отсутствия ярко выраженных признаков синдрома и не применяют никакого лечения. Этим самым они ускоряют процесс развития сопутствующих заболеваний-компаньонов: гастродуодениты, гепатиты, холециститы, панкреатиты, желчекаменная болезнь и/или дискенезия протоков; другие болезни ЖКТ. Одним из самых неприятных сочетаний является соседство = синдром Жильбера + синдром Кригера — Найяра.
Болезнь коварна ещё и тем, что в 30% случаев люди не обращают внимание на свои недомогания из-за отсутствия ярко выраженных признаков синдрома и не применяют никакого лечения. Этим самым они ускоряют процесс развития сопутствующих заболеваний-компаньонов: гастродуодениты, гепатиты, холециститы, панкреатиты, желчекаменная болезнь и/или дискенезия протоков; другие болезни ЖКТ. Одним из самых неприятных сочетаний является соседство = синдром Жильбера + синдром Кригера — Найяра.
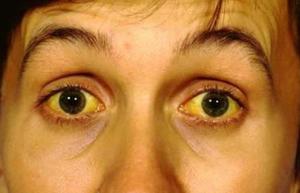
Основным симптомом синдрома Жильбера считается периодическое, реже постоянное, пожелтение кожных покровов — Печёночная маска и белков глаз — Иктеричность склер, а также появление жёлтых бляшек на верхнем веке — Ксантелазмов.
Эта «желтизна» провоцируется и проявляется после: 1) ОРВИ и ОРЗ; 2) переедания, голодания или соблюдения низкокалорийных диет; 3) чрезмерного возлияния алкоголя; 4) некоторых травматических повреждений; 5) стрессовых ситуаций, длительного переохлаждения, больших физических нагрузок и обезвоживания; 6) менструации; 7) приёма гормональных (в том числе анаболических), парацетомолосодержащих и других лекарственных препаратов.
Дополнительная симптоматика:
- Спазматические боли в правом боку, изжога и металлический привкус во рту; тошнота (до рвоты), потеря аппетита; метеоризмы, запоры, поносы и обесцвечивание кала.
- Состояние постоянной вялости и усталости, головокружения; чувство озноба при нормальной температуре тела; ломота в мышцах; отёчность нижних конечностей; тахикардия и головокружения; ночной холодный пот и бессонница.
- Приступы паники и беспричинного страха; эмоциональная подавленность; депрессивные состояния; раздражительность вплоть до асоциальных проявлений.
Диагностика
Если, во время осмотра и опроса, врач заподозрил наличие синдрома Жильбера, он для утверждения диагноза болезни, воспользуется нижеперечисленными исследованиями (по мере необходимости в порядке нарастания):
-
 Развёрнутый биохимический и общий анализ крови.
Развёрнутый биохимический и общий анализ крови. - Анализы мочи и кала.
- Вспомогательные пробы: 1) с голоданием, 2) с никотиновой кислотой, 3) с фенобарбиталом.
- Определение вирусных маркеров гепатита B, C, и D.
- УЗИ органов желудочно-кишечного тракта, КТ и МРТ печени.
- Исследования щитовидной железы.
- Биопсия тканей печени, или альтернативное Фибросканироание или Фибротест (Фибромакс).
- Молекулярный анализ ферментов крови и ДНК.
Для точной постановки диагноза могут быть проведены и другие исследования, чтобы исключить заболевания схожие с синдромом Жильбера: обструкция жёлчных протоков, гемолитическая анемия, холестаз, синдром Криглера-Наджара, синдром Дабина — Джонсона, ложная желтуха.
Лечащий терапевт может назначить консультации у невропатолога, гастроэнтеролога, вертебролога, реабилитолога или инструктора ЛФК. Нелишними будут советы психотерапевта и инфекциониста.
Лечение синдрома Жильбера
Лечение диетой
Основной способ купирования приступов синдрома Жильбера и быстрого выхода из них — строгое соблюдение специальной лечебной печёночной диеты — Стол 5.
В период между приступами эту диету можно строго не соблюдать, но придерживаться принципов здорового питания:
- Принимать пищу дробно, небольшими порциями, не менее 4— 5 раз в день.
- Не забывать о простой воде (1— 2 л).
-
 Использовать продукты с уменьшенным содержанием углеводов, отдавая предпочтение белкам как растительного, так и животного происхождения.
Использовать продукты с уменьшенным содержанием углеводов, отдавая предпочтение белкам как растительного, так и животного происхождения. - Ограничить потребление любой жирной пищи.
- Полностью исключить употребление сладких и слабоалкогольных газированных напитков промышленного производства.
- Применять доступную сокотерапию.
- Категорически запрещено голодание и низкокалорийные диеты.
В профилактических целях, даже в периоды стойкой ремиссии — длительное отсутствие приступов, рекомендуется применять недели «строгой приверженности» диеты Стол 5, где за 1-й неделей диетического питания следуют 3 недели обычного рациона.
Внимание! Строгое веганство и вегетарианство при Синдроме Жильбера исключено!
Лекарственные препараты
В настоящее время медики пришли к утверждению, что это заболевание не нуждается в лечении и постоянном приёме фармакологических препаратов — приступы проходят сами по себе при устранении факторов их вызвавших. Но в случае необходимости, для лечения синдрома Жильбера, врач может подобрать, назначить схему и выписать рецепт на лечение лекарствами из следующего списка:
- Препараты, снижающие уровень непрямого билирубина (фенобарбиталы) — люминал, барбовал, корвалол, валокардин.
- Гепатопротекторы, защищающие печень — флумиценол, синклит, порталак, гепатофальк.
-
 Пропульсанты стимулирующие перистальтику — церукал, домперидол, перинорм, ганатон.
Пропульсанты стимулирующие перистальтику — церукал, домперидол, перинорм, ганатон. - Ферменты, помогающие перевариванию пищи — панкреатин. фестал, мотилиум.
- Лекарства, тормозящие синтез холестерина — клофибрат, липомид, мисклерон.
- Персонально подобранные лекарственные желчегонные травяные сборы и карловарская соль.
- Холеретики — алахол, холагол, холосас.
- Энтеросорбенты — атоксил, энетеросгель, хитозан.
- Гомеопатические настойки и травяные чаи гепатотропного действия.
- Витаминизированный комплекс Нейробион и витамины группы В.
- Иногда — мочегонные препараты.
- Мужчинам рекомендовано пройти 3-месячный курс урсодезоксихолиевой кислоты (УДХК).
- В особо тяжёлых критических случаях, в качестве оказания экстренной скорой помощи, может быть показано введение альбумина.
Во время приступов болезни, необходимо по возможности отказаться от приёма антибиотиков, противовирусных и противопростудных препаратов.
ЛФК и Спорт
 При занятиях физическими упражнениями и спортом необходимо помнить о запрете на большие физические нагрузки, которые в периоды приступов надо сократить до разумного минимума — пешие прогулки, занятия йогой, пилатесом. Не рекомендуются виды спорта, в которых надо часто наклоняться или поднимать тяжести. Под запретом все виды тренировок, где используют анаболические стероиды.
При занятиях физическими упражнениями и спортом необходимо помнить о запрете на большие физические нагрузки, которые в периоды приступов надо сократить до разумного минимума — пешие прогулки, занятия йогой, пилатесом. Не рекомендуются виды спорта, в которых надо часто наклоняться или поднимать тяжести. Под запретом все виды тренировок, где используют анаболические стероиды.
Хорошо зарекомендовало себя бальнеологическое лечение и грязевые ванны.
Другие рекомендации
 Наряду с отказом от вредных привычек и рациональным питанием необходимо соблюдать режим чередования бодрствования и отдыха. Общий суммарный объём сна не должен быть меньше 8 часов в сутки. Обязательно находиться в состоянии полного покоя между 23:00 и 4:00. Избегайте длительного пребывания под прямыми солнечными лучами. Умеренность всегда, везде и во всём — вот основной девиз больных синдромом Жильбера!
Наряду с отказом от вредных привычек и рациональным питанием необходимо соблюдать режим чередования бодрствования и отдыха. Общий суммарный объём сна не должен быть меньше 8 часов в сутки. Обязательно находиться в состоянии полного покоя между 23:00 и 4:00. Избегайте длительного пребывания под прямыми солнечными лучами. Умеренность всегда, везде и во всём — вот основной девиз больных синдромом Жильбера!
Источник
Болезни печени
Синдром Жильбера относится к доброкачественным патологиям гепатобилиарной системы, распространенным в клинической практике. Осложнения у взрослых встречаются редко, наибольшую опасность это заболевание представляет для детей. Больным с синдромом Жильбера необходимо избегать провоцирующих желтуху факторов и соблюдать диету, так как существует высокий риск развития желчнокаменной болезни. Основу лечения составляют гепатопротекторные и желчегонные средства.
1
Описание болезни
Синдром Жильбера – это генетически обусловленная патология, связанная с нарушением обмена билирубина. В норме он образуется при распаде гемоглобина под воздействием ферментов в печени, селезенке, костном мозге, затем поступает в желчный пузырь и выводится через кишечник.
Существует 2 вида билирубина – прямой (или конъюгированный), малорастворимый и малотоксичный, и непрямой, нерастворимый и токсичный. Продукты окисления билирубина в тонкой и толстой кишке придают калу характерную окраску. Небольшое количество вещества содержится и в крови (в норме
При синдроме Жильбера происходит нарушение связывания глюкуроновой кислоты с непрямым билирубином из-за ферментативной недостаточности (нехватка УДФГТ), уменьшение его вывода из организма, возрастание концентрации вещества в крови, или гипербилирубинемия (в среднем на 30-40% больше нормы).
Метаболизм билирубина в печени
Заболевание передается по наследству по аутосомно-доминантному признаку: если болен один из родителей, то вероятность рождения ребенка с этим синдромом составляет 50% независимо от пола. Болезнь Жильбера является одной из наиболее мягких форм гипербилирубинемии, часто не требует лечения. В системе классификаций заболеваний гепатобилиарной системы синдром Жильбера находится в одной группе с неонатальной гипербилирубинемией в подразделе неконъюгированных функциональных желтух.
Распространенность этой патологии в разных странах мира колеблется в пределах 0,5-10%, в то время как частота мутантной формы гена составляет 39% для европеоидной расы и 16% – для азиатской. Существует 113 вариантов мутаций гена, снижающих выработку необходимого фермента для расщепления билирубина на величину от 20 до 80%. Симптомы развиваются в возрасте 12-30 лет, чаще всего у мужчин (соотношение с женщинами составляет 7:1). У подростков манифестация синдрома связана с затормаживающим влиянием половых гормонов на процесс трансформации билирубина.
Что такое порфирия: симптомы, диагностика и лечение
2
Причины
Пусковыми факторами для проявления клинических симптомов синдрома Жильбера служат следующие:
- обезвоживание или длительное голодание;
- прием алкогольных напитков;
- менструация;
- длительное пребывание под солнцем;
- стресс;
- злоупотребление алкоголем;
- хирургические вмешательства;
- инфекционные заболевания (в том числе ОРВИ, кишечные инфекции);
- большие физические или умственные нагрузки, переутомление.
У некоторых пациентов заболевание возникает после перенесенного вирусного гепатита.
Появление желтухи может быть спровоцировано приемом следующих лекарственных препаратов, активные вещества которых конкурируют с билирубином за фермент УДФГТ:
- гормональные средства: стероиды, глюкокортикоиды, андрогены, этинилэстрадиол (Метилтестостерон, Ретаболил, Неробол, Регивидон, Триквилар, Ноновлон и другие);
- антибиотики: пенициллины, макролиды, цефалоспорины (Рифампицин, Хлорамфеникол, Стрептомицин, Левомицетин, Ампициллин и другие);
- блокаторы гистаминных рецепторов (Циметидин, Ранитидин и другие);
- НПВП (Парацетамол, Ибупрофен, Кетопрофен, кофеин-содержащие препараты – Каффетин и другие);
- цитостатики (Циклоспорин, Иринотекан, Иритен, Ирнокам и другие);
- препараты для лечения сердечно-сосудистых заболеваний (Симвостатин, Авастин, Авестатин и другие);
- лекарства для снижения уровня сахара в крови (Глибурид, Гликлазид, Глибенкламид);
- противовирусные средства (Саквинавир, Ритонавир, Индинавир);
- другие препараты – Диакарб, ментол.
Абстинентный синдром: что это такое, симптомы и лечение
3
Симптомы
Основным признаком болезни Жильбера является периодически возникающая желтушная окраска кожи и склер глаз различной интенсивности.
Примерно у трети пациентов патология протекает бессимптомно, а повышенный уровень билирубина выявляется при обследовании по поводу других жалоб. Тревожным показателем, который может свидетельствовать о наличии данного синдрома, является затянувшаяся желтуха у пациента в период новорожденности.
Со стороны ЖКТ выявляются следующие симптомы:
- боль и чувство переполнения в животе;
- ухудшение аппетита, анорексия;
- изжога;
- горький или металлический вкус во рту;
- тошнота, рвота, часто возникающая от сладкой пищи, а также при приеме алкоголя;
- метеоризм;
- боль или ощущение тяжести в области правого подреберья;
- ксантелазмы на веках, которые представляют собой доброкачественные новообразования – бляшки желтоватого цвета, встречающиеся чаще у женщин;
- пигментные «печеночные» пятна на коже лица и тела;
- увеличение размеров печени и селезенки;
- нарушения стула (диарея или запоры).
В более редких случаях, при осложненном течении заболевания изменяется цвет мочи (она темнеет), а кал обесцвечивается, что связано с нарушением выделения билирубина в пищеварительный тракт вместе с желчью. У людей, страдающих синдромом Жильбера, часто присутствуют неспецифические признаки вегетососудистых нарушений (30-100% пациентов):
- общая слабость, недомогание, усталость, снижение работоспособности;
- головокружение, головные боли;
- бессонница в ночное время, сонливость – в дневное;
- неприятные ощущения в области сердца;
- озноб, потливость;
- боль в мышцах;
- эмоциональные нарушения: депрессия, раздражительность, приступы паники.
У детей и подростков синдром Жильбера часто сочетается с дисплазией соединительной ткани (повышенная подвижность суставов, сколиоз и другие отклонения).
Синдром цитолиза: симптомы и причины возникновения
4
Последствия
Желтушный симптом при данном синдроме является только «вершиной айсберга», под которой часто скрываются множественные генетические дефекты. У таких больных часто присутствуют другие патологии:
- Талассемия, при которой гемоглобин не может обеспечивать клетки достаточным количеством кислорода. У таких людей с раннего детства возникает отставание в физическом и психическом развитии, а осложнениями являются тромбозы, желчнокаменная болезнь.
- Недостаток фермента Г6ФД, приводящий к повышенному разрушению эритроцитов в крови и развитию анемии.
- Наследственный микросфероцитоз (снижение срока жизни эритроцитов).
- Прочие заболевания крови (тромбоцитопатия, повышенная кровоточивость и другие).
Сочетание этих патологий с синдромом Жильбера приводит к более выраженной гипербилирубинемии, росту риска возникновения желчнокаменной болезни, гемолитических кризов. В большинстве случаев болезнь протекает в легкой форме и не имеет последствий, осложнений, не влияет на продолжительность жизни.
Прогноз для людей, страдающих данной патологией, благоприятный. В редких случаях синдром Жильбера прогрессирует в стеатогепатит. У больных отмечается высокая чувствительность к гепатотоксическим факторам (приему алкоголя, лекарств).
Сопутствующими заболеваниями также являются:
- гастродуоденит (24% пациентов);
- дисфункция желчевыводящих путей и кишечника (34% больных);
- дуоденогастральный и гастроэзофагеальный рефлюкс;
- пищеводные грыжи;
- желчнокаменная болезнь (70% пациентов с этой патологией — носители генетических отклонений по синдрому Жильбера).
Данное заболевание не является причиной для освобождения от воинской службы в армии. При проведении более полной диагностики могут выявиться другие отклонения, которые дают право на получение такого освобождения. Детям показано проведение всех профилактических прививок, а при страховании жизни больных относят к обычной группе риска.
Наиболее опасен синдром Жильбера у детей грудного возраста. Билирубин оказывает нейротоксическое действие на развивающийся мозг ребенка. При проявлении патологии в ранний период жизни уже в детском возрасте начинает формироваться желчнокаменная болезнь (77% детей). В медицинских исследованиях также зафиксировано, что увеличение концентрации билирубина провоцирует обострение у больных шизофренией.
В то же время у людей с синдромом Жильбера отмечается более высокий антиоксидантный статус и низкая распространенность сердечно-сосудистых заболеваний (аритмия, ишемическая болезнь) по сравнению с контрольными группами пациентов. Это связано с тем, что билирубин в физиологических дозах обладает мощным антиоксидантным и антиатеросклеротическим эффектом.
5
Диагностика
Диагноз заболевания устанавливают на основе семейного анамнеза и с учетом ситуаций, в которых возникает характерная симптоматика. Проводятся следующие лабораторные исследования:
- ОАК (у 40% пациентов выявляется повышенное содержание эритроцитов и гемоглобина – до 150 г/л);
- биохимический анализ крови (определение общего билирубина и его фракций, АЛТ, АСТ, ЩФ, ГГТП, общего белка, альбумина, ПТИ, ОХ, триглицеридов), коагулограмма;
- ОАМ (определение уровня креатинина);
- исследование кала на простейших и гельминтов;
- провокационные тесты;
- генетические исследования ДНК, взятой из крови;
- иммуногистологический анализ биоптатов печени.
Провокационные тесты проводятся несколькими способами:
- С помощью голодания в течение 2 суток (прием питья не ограничен). При болезни Жильбера происходит увеличение уровня непрямой фракции билирубина в крови на 50% и более. Точность данного метода составляет 90%.
- Нагрузка никотиновой кислотой (внутривенно вводится 1%-й раствор никотиновой кислоты или принимают 0,3 г ксантинола никотината в утренние часы на пустой желудок). Увеличение концентрации билирубина через 3-5 часов на 25% и более свидетельствует о наличии заболевания. Истинно положительные результаты при данном тесте у 80% пациентов.
- Проба с Фенобарбиталом или Кордиамином, прием которых в течение недели приводит к нормализации уровня билирубина.
- Нагрузка билирубином. Задержку более 15% после его введения спустя 4 ч расценивают как положительный результат.
В период обострения концентрация билирубина в крови возрастает до 170 мкмоль/л, однако у трети пациентов его уровень остается в пределах нормы. В первую очередь необходимо исключить более серьезные заболевания гепатобилиарной системы (гепатит, желчнокаменная болезнь, цирроз, неалкогольный стеатогепатоз и другие), поэтому проводится дифференциальная диагностика – определение в крови маркеров гепатита A, B и C и другие исследования.
Основным инструментальным методом диагностики является УЗИ органов брюшной полости, при котором выявляются следующие признаки:
- увеличение печени и селезенки в пределах 2 см (20% пациентов);
- неоднородная эхогенность печени (30%);
- деформация желчного пузыря (50%);
- застой желчи, образование в ней взвесей (20% больных);
- камни в желчном пузыре (9% пациентов);
- утолщение стенки печени;
- перегибы желчного пузыря.
6
Лечение
В период обострения синдрома, а также при ряде клинических ситуаций, связанных с повышенным риском осложнений (у беременных, при приеме гормональных средств, химиотерапии), проводится лечение с применением следующих средств:
- Препараты для ускорения ферментативной функции печени: Фенобарбитал, Зиксорин, Флумецинол, Кордиамин. Эти средства позволяют снизить концентрацию билирубина в крови и снижают диспепсические симптомы.
- Гепатопротективные средства: Гептрал, Эссенциале Форте, Фосфонциале, Резалют Про, Гепатосан, Карсил Форте, препараты на основе силимарина.
- Для адсорбции билирубина в кишечнике: Смекта, Лактулоза.
- С целью профилактики патологий желчного пузыря: урсодезоксихолевая кислота (Урсосан, Урсофальк, Урсохол, Урсодез, Эксхол).
- Витаминотерапия: витамины B1, B6, E, A, фолиевая кислота.
- Спазмолитические средства при болях.
Для профилактики развития воспаления желчного пузыря и образования в нем конкрементов рекомендуется периодическое лечение желчегонными травами, проведение тюбажей с сорбитом или карловарской солью.
6.1
Народная медицина
В комплексном лечении синдрома Жильбера, при согласовании с врачом можно пользоваться народными средствами. Применяемые рецепты делят на 3 группы:
- 1. Желчегонные средства. Рекомендуется проводить профилактические курсы осенью и весной с использованием следующих рецептов:
- Рыльца кукурузы. 1 ст. л. сырья заваривают 1 ст. кипятка и пьют по 1/3 ст. трижды в день до еды.
- Сок лопуха. Свежесобранные листья промывают, замачивают в холодной воде на 2-3 ч., дважды пропускают через мясорубку и отжимают полученную кашицу через марлю. Сок пьют по 1 ст. л. 3 раза в день, всего 10 дней.
- Корни одуванчика, которые еще не отцвели, промывают, мелко измельчают. Отвар готовят в соотношении 20 г корней на 200 мл воды. Кипятить его нужно на огне 20 мин., затем процедить и пить по ½ стакана 3 раза в день.
- Тыквенные семечки, которые употребляют в пищу ежедневно.
- 2. Гепатопротекторные средства. Наиболее эффективным средством являются плоды расторопши пятнистой, в состав которых входит силимарин. Это вещество представляет собой смесь биофлавоноидов, обладающую выраженными антиоксидантными свойствами. Готовый порошок из семян растения можно купить в аптечной сети и употреблять его, добавляя в пищу согласно инструкции.
- 3. Рецепты для очищения крови и организма от токсинов. Применяются настои трав, которые изготавливают по одинаковой схеме: 1 ст. л. сухого сырья заваривают 1 ст. кипятка, настаивают 30 мин., процеживают. Пьют настои 2-3 раза в день перед едой по ½ стакана. В целях очищения применяют следующие травы:
- ромашка;
- зверобой;
- молодые листья березы;
- шиповник.
7
Диета и профилактика
Для предупреждения обострения синдрома следует придерживаться следующих рекомендаций:
- соблюдать режим отдыха, избегать переутомления, стрессов;
- избегать голодания и больших промежутков времени между приемами пищи;
- отказаться от алкоголя и курения;
- употреблять достаточное количество жидкости;
- избегать пребывания под прямыми солнечными лучами;
- соблюдать регулярную физическую активность, но не заниматься профессиональным спортом;
- принимать профилактические курсы урзодезоксихолевой кислоты дважды в год (по назначению врача).
Прием лекарственных препаратов должен проводиться с учетом индивидуальных особенностей.
Больным показано соблюдение диеты №5 по Певзнеру, основные рекомендации которой изложены в таблице:
Источник: dvedoli.com
Источник
