Синдром жидкости в плевральной полости пальпация
1. Синдром скопления жидкости в плевральной полости Скопление жидкости в плевральной полости называется гидротораксом. Возможно скопление жидкости в одной или обеих плевральных полостях. Характер ее может быть воспалительным (экссудат) и невоспалительным (транссудат). Причинами появления экссудата являются воспаление плевры (плевриты) при туберкулезе и пневмониях, карциноматоз плевры при злокачественном новообразовании. Чаще поражение бывает односторонним. Причинами гидроторакса, или скопления транссудата в плевральной полости, могут быть застой в малом круге кровообращения при сердечной недостаточности или общая задержка жидкости при заболеваниях почек. Процесс чаще бывает двусторонним и нередко сочетается с периферическими отеками, асцитом, гидроперикардом.
Жалобы. При быстром и значительном накоплении жидкости развиваются ателектаз легкого и синдром дыхательной недостаточности. Больные жалуются на одышку, усиливающуюся в положении на здоровом боку, чувство тяжести в больной половине грудной клетки.
Осмотр. Больные часто занимают вынужденное положение (на больном боку), пораженная сторона может несколько увеличиваться в размерах, отстает при дыхании, межреберные промежутки сглаживаются, даже выбухают.
Пальпация. Отмечается повышенная резистентность межреберных промежутков, голосовое дрожание ослаблено или отсутствует.
Перкуссия. Над областью скопления жидкости определяется тупой перкуторный звук, выше — над поджатым экссудатом легким — притупленно-тимпанический. Определение нижней границы легкого и экскурсии легочного края с пораженной стороны становится невозможным.
Аускультация. Дыхание над областью скопления жидкости ослаблено или полностью отсутствует. В случае прижатия ателектазированного легкого к корню непосредственно выше уровня жидкости на ограниченном пространстве может выслушиваться ослабленное бронхиальное дыхание. Бронхофония отрицательная или ослабленая, в зоне бронхиального дыхания возможно ее усиление.
Диагностика синдрома. Важнейшими признаками являются тупой перкуторный звук над нижними отделами легких, отсутствие дыхания и отрицательная бронхофония в зоне тупости.
Дополнительные методы исследования. Рентгенологически определяется гомогенное затенение легочного поля, смещение средостения в здоровую сторону. С диагностической и лечебной целью производится плевральная пункция, позволяющая определить характер имеющейся жидкости.
2. Синдром скопления воздуха в плевральной полости Скопление воздуха в плевральной полости называется пневмотораксом. По происхождению он может быть спонтанным, травматическим и искусственным, произведенным с лечебной целью. Различают закрытый пневмоторакс, не имеющий сообщения с атмосферой; открытый, свободно с ней сообщающийся, и клапанный, присасывающий воздух на вдохе и вследствие этого постоянно нарастающий.
Жалобы. В момент образования пневмоторакса больной испытывает резкую боль в боку, отмечает кашель и одышку. При клапанном пневмотораксе одышка постепенно нарастает. Характерно острое внезапное начало среди полного здоровья. Начало заболевания может быть связано со значительной физической нагрузкой, рвотой, может возникать в результате хирургических манипуляций (пункции вен, артерий). В анамнезе имеются указания на частые физические перенапряжения, туберкулез легких.
Осмотр. Возможны выпячивание пораженной стороны грудной клетки, отставание ее при дыхании, сглаженность межреберных промежутков.
Пальпация. Голосовое дрожание с пораженной стороны отсутствует. При высоком давлении в плевральной полости (клапанном пневмотораксе) межреберные промежутки резистентны.
Перкуссия. Над пораженной половиной грудной клетки выявляется громкий тимпанический звук, при клапанном пневмотораксе — притупленно-тимпанический. Нижняя граница легких и ее подвижность не определяются.
Аускультация. Дыхание с пораженной стороны резко ослаблено или отсутствует, бронхофония отрицательная. Если полость плевры свободно сообщается с бронхом, могут выслушиваться бронхиальное дыхание и положительная бронхофония.
Сердечно-сосудистая система у больного с наличием газа в плевральной полости. Отмечается смещение границ сердца и верхушечного толчка в здоровую сторону. Тоны сердца ослаблены, тахикардия, пульс малого наполнения, может быть нитевидным.
Диагностика пневмоторакса. Достоверными признаками являются отставание при дыхании пораженной половины грудной клетки, отсутствие голосового дрожания, громкий тимпанический звук, резко ослабленное дыхание над пораженной половиной грудной клетки.
Дополнительные методы исследования. Рентгенологически обнаруживается светлое легочное поле без легочного рисунка, ближе к корню — тень поджатого легкого. Средостение при клапанном пневмотораксе смещено в здоровую сторону.
Таблица. Диагностика основных бронхолегочных синдромов
| Синдром | Осмотр | Голосовое дрожание, бронхофония | Перкуторный звук | Основной дыхательный шум | Побочный дыхательный шум |
| Гидроторакс | Увеличение в объеме половины грудной клетки; Отставание ее в дыхании Сглаженность межреберных промежутков. | Ослаблены или не проводятся | Тупой | Ослабленное дыхание или не проводится | Нет |
| Пневмоторакс | То же | То же | Тимпанический | То же | Нет |
| Фиброторакс или шварты | Уменьшение в объеме половины грудной клетки Отставание в дыхании. | То же | Притупление | То же | Нет или иногда (при наличии шварт) — шум трения плевры |
| Долевое воспалительное уплотнение | Отставание в дыхании пораженной половины грудной клетки | Усилены | Притупление (выраженное) | Патологическое бронхиальное дыхание | Шум трения плевры |
| Очаговое воспалительное уплотнение | Отставание в дыхании пораженной половины грудной клетки. | Усилены | Притупление | Бронхо-везикулярное дыхание | Влажные мелко- и средне-пузырчатые звучные хрипы |
| Полость в легком, соединенная с бронхом (более 5 см в диаметре и гладкостенная) | То же | Усилены | Тимпанический | Амфорическое дыхание | Влажные крупно-пузырчатые звучные хрипы |
| Обтурационный ателектаз | Западение части грудной клетки и отставание в дыхании | Ослаблены | Притупление | Ослабленное дыхание | Нет |
| Компрессионный ателектаз | Отставание в дыхании пораженной половины грудной клетки. | Усилены | Притупление с тимпаническим оттенком | Патологическое бронхиальное дыхание | Крепитация |
| Сужение бронхов вязким экссудатом (острый бронхит) | Форма грудной клетки не изменена, отставания при дыхании нет. | Не изменены | Ясный легочный звук | Жесткое дыхание | Сухие хрипы |
| Эмфизема легких (без сопутствующего бронхообструктивного синдрома) | Эмфизематозная грудная клетка | Ослаблены, но одинаковы над симметричными участками легких | Коробочный звук | Ослабленное везикулярное дыхание | Нет |
| Начальные стадии воспаления доли легкого | Может быть небольшое отставание в дыхании пораженной половины | Усилены | Притупление с тимпаническим оттенком | Ослабленное везикулярное дыхание | Крепитация |
Источник
СИНДРОМ КОМПРЕССИОННОГО АТЕЛЕКТАЗА. СИНДРОМ ОБТУРАЦИОННОГО АТЕЛЕКТАЗА (РАК ЛЕГКИХ). СИНДРОМ НАЛИЧИЯ ВОЗДУХА В ПЛЕВРАЛЬНОЙ ПОЛОСТИ
(ПНЕВМОТОРАКС)
Рекомендуемая литература
1. Василенко В.Х., Гребнев АЛ. (ред.). Пропедевтика внутренних болезней. — М., 1989.
2. Шелагуров А. А. Пропедевтика внутренних болезней. — М., 1975.
3. Боголюбов В. М., Воробьев Л. П., Соловьев В. М. Учебно-методическое пособие по методам исследования больного (мануальные навыки). -М:ММСИ, 1977.
4. Лекции.
Мотивации:
Лечение больных с заболеваниями органов дыхания представляет немалые трудности, так как благоприятный исход болезни бывает при быстрой и точной диагностике. Для своевременного распознавания вышеперечисленных синдромов необходимо применять и правильно оценивать данные физикальных и дополнительных методов исследования органов дыхания.
Цель занятия
Научиться распознавать признаки компрессионного и обтурационного ателектаза, синдромов наличия жидкости и газа в плевральной полости на основании исследования органов дыхания с помощью осмотра, пальпации, перкуссии и аускультации, а также лабораторных, инструментальных и других методов.
Практические навыки
Уметь выявлять симптомы компрессионного и обтурационного ателектаза, синдромов наличия жидкости и газа в плевральной полости при помощи осмотра, пальпации, перкуссии и аускультации, а также лабораторных и дополнительных методов исследования.
Необходимая предварительная теоретическая подготовка
1. Знание анатомии и топографии легких в грудной полости (кафедра нормальной и топографической анатомии).
2. Знания по нормальной и патологической физиологии органов дыхания (кафедры нормальной и патологической физиологии).
3. Методы исследования органов дыхания — осмотр, пальпация, перкуссия, аускультация легких (кафедра пропедевтики внутренних болезней).
4. Рентгенологические методы исследования легких (кафедра рентгенологии).
5. Знание анализов крови, плевральной жидкости (кафедра пропедевтики внутренних болезней).
Контрольные вопросы
1. Понятие о синдроме скопления жидкости в плевральной полости. Причины возникновения.
2. Жалобы и данные анамнеза у больных с синдромом скопления жидкости в плевральной полости.
3. Данные объективного обследования больных с синдромом скопления жидкости в плевральной полости (осмотр, пальпация, перкуссия, аускультация).
4. Понятие о линии Дамуазо, треугольниках Гарлянда и Раухфуса-Грокко.
5. Данные рентгенологических и лабораторных методов исследования пункции и ее диагностического значения.
6. Понятие о компрессионном ателектазе. Причины возникновения компрессионного ателектаза.
7. Жалобы, анамнестические данные у больного с компрессионным ателектазом.
8. Данные объективного обследования больного с компрессионным ателектазом (получаемые на основании осмотра, пальпации, перкуссии и аускультации легких, сердечно-сосудистой системы) в зависимости от степени сдавления легкого.
9. Данные лабораторных, рентгенологических и других вспомогательных методов исследования при компрессионном ателектазе.
10. Понятие об обтурационном ателектазе. Причины возникновения обтурационного ателектаза. Жалобы, данные анамнеза.
11. Объективные данные (осмотр, пальпация, перкуссия, аускультация) больного с обтурационным ателектазом.
12. Состояние сердечно-сосудистой системы больного с обтурационным ателектазом.
13. Данные лабораторных, рентгенологических и других вспомогательных методов исследования при обтурационном ателектазе.
14. Понятие о синдроме накопления газа в плевральной полости (пневмотораксе). Причины возникновения пневмоторакса. Классификация.
15. Жалобы больного с пневмотораксом.
16. Объективные данные (осмотр, пальпация, перкуссия, аускультация) больного с пневмотораксом.
17. Состояние сердечно-сосудистой системы больного с обтурационным ателектазом,
18. Данные лабораторных, рентгенологических и других дополнительных методов исследования.
Схема ориентировочной основы действия
Синдром скопления жидкости
В ПЛЕВРАЛЬНОЙ ПОЛОСТИ
(ЭКССУДАТИВНЫЙ ПЛЕВРИТ, ГИДРОТОРАКС). СИНДРОМ КОМПРЕССИОННОГО АТЕЛЕКТАЗА
Опросите больного и выявитежалобы на постепенно нарастающую смешанную одышку, кашель, тяжесть в грудной клетке на стороне поражения, повышение температуры до фебрильных. цифр, озноб и др. симптомы интоксикации у больных экссудативным плевритом.
Соберите анамнез:при расспросе больного следует обратить вн ние на наличие пневмонии, туберкулеза легких, ревматизма, системной красной волчанки, приводящих к экссудативному плевриту, а также заболевания сердца с наличием недостаточности кровообращения (гидроторакс). Скопление жидкости в плевральной полости приводит к сдавлению легкого, спадению альвеол, т.е. развитию компрессионного ателектаза.
Проведите общий осмотр больного:обратите внимание на наличие цианоза губ, кожных покровов, вынужденное положение на больной стороне (при экссудативном плеврите).
Проведите исследование органов дыхания:
Проведите осмотр грудной клетки: обратите внимание на ассиметрию грудной клетки за счет увеличения той половины, где произ скопление жидкости в плевральной полости, при этом пораженная по. на отстает в акте дыхания.
Проведите пальпацию грудной клетки. Голосовое дрожание ласти копления жидкости не проводится, а над зоной сдавления ле (компрессионного ателектаза) — усилено. Резистентность грудной к повышена за счет скопления жидкости.
Проведите перкуссию грудной клетки. При перкуссии экссуда* зону тупости, верхняя граница которого представлена кривой л^ имеющей вид параболы (линия Дамуазо). Эта линия, начинаясь от I ночника, дугой резко поднимается вверх, достигая высшей точки по_з подмышЁянйй^гшнии, а затем круто спускается вниз к грудинной лш отличие от экссудата транссудат имеет почти горизонтальную вер границу. Причина такого дугообразного расположения уровня жидкости при экссудативном плеврите объясняется тем, что выпот более свс накапливается в области реберно-диафрагмального синуса (задне-боковые отделы), и в то же время здесь альвеолярная ткань наиболее удал корня легкого и более легко сжимаема. Несомненно, верхняя параб разная граница экссудата зависит и от наличия воспалительных изменений в плевре и от свойств самого экссудата (высокая относительная плотность, высокая вязкость), склеивающего листки плевры. Под давлением на вающейся жидкости разлипание листков происходит неравномерно и по краям этой линии отстает (в отличие от невоспалительной жидкости в полости плевры — транссудата). При экссудативном плеврите выделяют два треугольника. Треугольник Гарлянда располагается на больной стороне выше зоны экссудата и ограничен линией Дамуазо, позвоночником и перпендикуляром, опущенным из верхней точки тупости на позвоночник. В треугольнике Гарлянда находится поджатое легкое, зона компрессионного ателектаза. При перкуссии над этой областью определяется
тимпанический звук, что обусловлено уплотнением легочной ткани и снижением ее эластичности при сохранении небольшого количества воздуха в альвеолах. Треугольник Раухфуса-Грокко располагается на здоровой стороне и ограничен позвоночником, диафрагмой и продолжением линии Дамуазо. Появление этого треугольника обусловлено смещением средостения в здоровую сторону. При перкуссии в этой зоне определяется притуплен: При топографической перкуссии — нижние границы легких под-
жаты вверх, экскурсия нижнего легочного края отсутствует или значительно ограничена. При левостороннем экссудативном плеврите исчезает полулунное пространство Траубе.
Проведите аускультацию легких: над зоной скопления жидкости ниже линии Дамуазо дыхание не проводится или резко ослаблено, над областью сдавления легкого (компрессионного ателектаза) (треугольник Гарлянда) выслушивается, тихое бронхиальное дыхание, крепитация, бронхо-фония усилена. На здоровой половине грудной клетки в зоне треугольника Раухфуса-Грокко выслушивается ослабленное везикулярное дыхание, бронхофония ослаблена.
Исследуйте сердечно-сосудистую систему:при осмотре и пальпации области сердца выявляется смещение верхушечного толчка в здоровую сторону, при перкуссии — смещение левой границы относительной сердечной тупости кнаружи. При аускультация сердца — тоны ослаблены, тахикардия.
Поставьте предварительный диагнозна основании данных осмотра, пальпации, перкуссии и аускультации грудной клетки. Составьте план обследования больного с включением лабораторных, рентгенологических и других вспомогательных методов исследования. План обследования больного с синдромом скопления жидкости в плевральной полости (экссудативным плевритом), с компрессионным ателектазом должен включать в себя клинический анализ крови, мокроты, плевральную пункцию с обязательным лабораторным исследованием полученной жидкости, рентгенологическое исследование.
Исследование кровиможет выявить лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ (при гнойном плеврите), лимфоцитоз (при туберкулезном алеврите).
Исследование плевральной жидкости.Плевральный выпот может оказаться транссудатом (невоспалительная жидкость) или экссудатом (воспалительная жидкость). По характеру экссудаты плеврита делятсяна; серозные, серозно-фибринозные, эозинофильные, гнойные, гнилостные, геморрагические, хилезные, хилезоподобные. В экссудатах можнообнаружить опухолевые клетки, ЬЕ (волчаночные) — клетки, микобактерии туберкулеза и др., что помогает в диагностике различных заболеваний.
Рентгенологическое исследованиепозволяет при экссудативном плеврите определить гомогенные затемнения с четкими границами, соответствующими границам тупости, полученным при перкуссии грудной клетки (линия Дамуазо). При небольшом количестве жидкостиона обычно скапливается в наружном синусе и рентгенологически можно обнаружить отсутствие расправления при вдохе и заполнения синуса. При скоплении большого количества жидкости органы средостения смещаются в здоровую сторону, а диафрагма оттеснена вниз.
Читайте также:
Рекомендуемые страницы:
©2015-2020 poisk-ru.ru
Все права принадлежать их авторам. Данный сайт не претендует на авторства, а предоставляет бесплатное использование.
Дата создания страницы: 2019-05-21
Нарушение авторских прав и Нарушение персональных данных
Источник
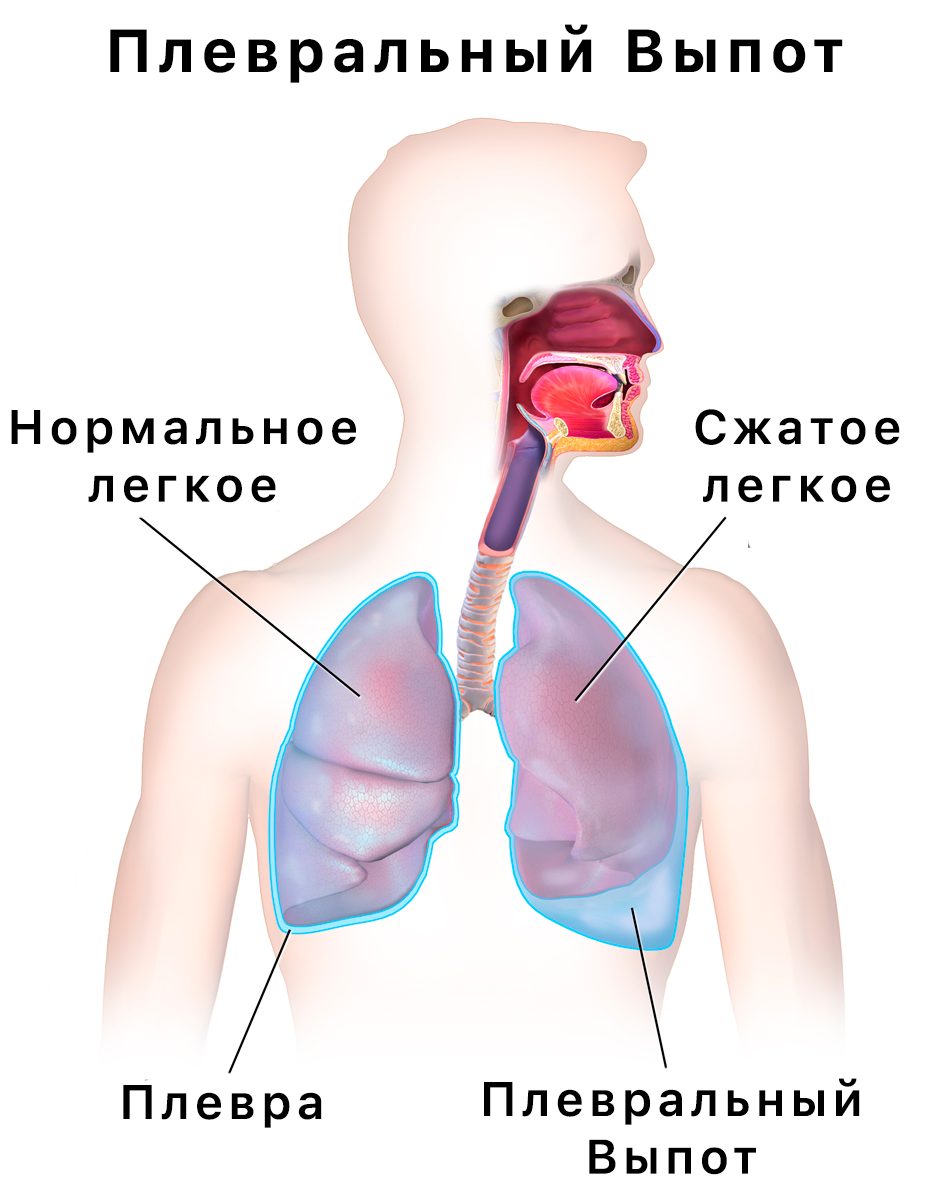
Плевральный выпот — это избыток жидкости, которая накапливается в плевральной полости, заполненном жидкостью пространстве, которое окружает лёгкие. Эта избыточная жидкость может ухудшить дыхание, ограничивая расширение лёгких.
Различные виды плеврального выпота, в зависимости от природы жидкости и того, что вызвало её попадание в плевральное пространство, включают гидроторакс (серозная жидкость), гемоторакс (кровь), мочеиспускатель (моча), хилоторакс (хилус) или пиоторакс (гной) широко известный как эмпиема плевры.
Напротив, пневмоторакс — это скопление воздуха в плевральном пространстве, и его обычно называют «коллапсирующее лёгкое».
Виды плеврального выпота[править | править код]
Различные методы могут быть использованы для классификации плевральной жидкости.
По происхождению жидкости:
- Серозная жидкость (гидроторакс)
- Кровь (гемоторакс)
- Хилус (хилоторакс)
- Гной (пиоторакс или эмпиема)
- Моча (urinothorax)
По патофизиологии:
- Транссудативный плевральный выпот
- Экссудативный плевральный выпот
- По основной причине (см. Следующий раздел)
Причины[править | править код]
Большой левосторонний плевральный выпот на вертикальной рентгенограмме грудной клетки
Транссудативный[править | править код]
Наиболее распространёнными причинами транссудативного плеврального выпота являются сердечная недостаточность и цирроз печени. Нефротический синдром, приводящий к потере большого количества альбумина в моче и, как следствие, к низкому уровню альбумина в крови и снижению коллоидно-осмотического давления, является ещё одной менее частой причиной плеврального выпота.
Раньше считалось, что тромбоэмболия лёгочной артерии вызывает транссудативный выпот, но недавно было доказано, что он является экссудативным.[1] Механизм экссудативного плеврального выпота при тромбоэмболии лёгочной артерии, вероятно, связан с повышенной проницаемостью капилляров в лёгких, что является результатом высвобождения цитокинов или медиаторов воспаления (например, фактора роста эндотелия сосудов) из тромбоцитов, богатых тромбоцитами. Избыточная интерстициальная жидкость лёгкого пересекает висцеральную плевру и накапливается в плевральном пространстве.
Условия, связанные с транссудативными плевральными выпотами, включают:
- Хроническая сердечная недостаточность
- Цирроз печени
- Тяжёлая гипоальбуминемия
- Нефротический синдром
- Острый ателектаз
- Микседема
- Перитонеальный диализ
- Синдром Мейгса
- Обструктивная уропатия
- Конечная стадия заболевания почек
Экссудативный[править | править код]
Когда плевральный выпот определён как экссудативный, необходима дополнительная оценка, чтобы определить его причину, и следует измерить амилазу, глюкозу, pH и количество клеток.
- Количество эритроцитов увеличивается в случаях кровавых выпотов (например, после операции на сердце или гемоторакса из-за неполной эвакуации крови).
- Уровни амилазы повышены в случаях разрыва пищевода, выпота поджелудочной железы или рака.
- Глюкоза снижается при раке, бактериальных инфекциях или ревматоидном плеврите.
- рН при эмпиеме низкий (<7,2) и может быть низким при раке.
Если подозревается рак, плевральная жидкость отправляется на цитологическое исследование. Если цитология отрицательна, и рак все ещё подозревается, может быть выполнена либо торакоскопия, либо пункционная биопсия [3] плевры.
Причины[править | править код]
Наиболее распространёнными причинами экссудативного плеврального выпота являются бактериальная пневмония, рак (при раке лёгкого, раке молочной железы и лимфоме, вызывающей приблизительно 75% всех злокачественных плевральных выпотов), вирусная инфекция и лёгочная эмболия.
Другая распространённая причина — последствия операций на сердце. Случаи, когда из полости после операции не полностью удалена кровь, может привести к воспалительной реакции, которая вызывает экссудативный плевральнуй выпот.
Условия экссудативных плевральных выпотов:
- Парапневмонический выпот из-за пневмонии
- Злокачественная опухоль (рак лёгких или метастазы в плевру из других мест)
- Инфекция (эмпиема из-за бактериальной пневмонии)
- Травма
- Инфаркт лёгкого
- Лёгочная эмболия
- Аутоиммунные расстройства
- Панкреатит
- Разорванный пищевод (синдром Бурхаве)
- Ревматоидный плеврит
- Лекарственная волчанка
Другие / негруппированные[править | править код]
Другие причины плеврального выпота включают туберкулёз (хотя пятна плевральной жидкости редко бывают положительными для кислотоустойчивых бацилл, это является наиболее распространённой причиной выпота плевры в некоторых развивающихся странах), аутоиммунные заболевания, такие как системная красная волчанка, кровотечение (часто из-за к травм груди), хилоторакс (чаще всего вызванный травмой) и случайное вливание жидкостей.
Менее распространённые причины включают разрыв пищевода или заболевание поджелудочной железы, внутрибрюшные абсцессы, ревматоидный артрит, асбесто-плевральный выпот, мезотелиому, синдром Мейгса (асцит и плевральный выпот из-за доброкачественной опухоли яичника) и синдром гиперстимуляции яичников.
Плевральные выпоты могут также возникать в результате медицинских или хирургических вмешательств, включая использование медикаментов (плевральная жидкость обычно эозинофильна), шунтирование коронарной артерии, абдоминальная хирургия, эндоскопическая варикозная склеротерапия, лучевая терапия, пересадка печени или лёгких, введение желудочкового шунта в качестве метода лечения гидроцефалии, и установки туннелируемого или нетуннелируемого центрального венозного катетера.
Диагностика[править | править код]
Плевральный выпот обычно диагностируется на основании истории болезни и физического обследования, а также подтверждается рентгенографией грудной клетки.
Следующие клинические признаки обычно проявляются, как только накопленная жидкость превышает 300 мл:
- уменьшение движения грудной клетки на поражённой стороне,
- притупление перкуссии по жидкости,
- уменьшение дыхательных звуков на поражённой стороне,
- снижение вокального резонанса и свободного дыхания (хотя это противоречивый и ненадёжный признак).
Над выпотом, где лёгкое сдавлено, могут проявиться бронхиальные звуки дыхания и эгофония. Большой выпот может вызвать отклонение трахеи от выпота. Систематический обзор (2009 г.), опубликованный в рамках серии Rational Clinical Examination в журнале Американской медицинской ассоциации, показал, что тупость по сравнению с обычными перкуссиями была наиболее точной для диагностики плеврального выпота.[2]
Лечение[править | править код]
Лечение зависит от первопричины плеврального выпота.
Терапевтическая аспирация может быть достаточной, однако, при больших выпотах может потребоваться введение межрёберного дренажа. При работе с дренажными трубками важно убедиться, что они не закупорены или не забиты: забитая дренажная трубка, в условиях непрерывного производства организмом жидкости (выпота) приведёт к тому, что после удаления дренажной трубки часть жидкости останется. Эта жидкость может привести к осложнениям, таким как гипоксия из-за коллапса лёгкого из-за жидкости или фибротораксу, если происходит рубцевание.
При повторных выпотах может потребоваться химический (тальк, блеомицин, тетрациклин / доксициклин) или хирургический плевродез.
Плевродез не удаётся в 30% случаев и, в таких случаях, альтернативой является установка плеврального катетера PleurX или дренажного катетера Aspira. Это грудная трубка 15Fr с односторонним клапаном. Каждый день пациент или медицинский персонал подключают его к простой вакуумной трубке и удаляют от 600 до 1000 мл жидкости, что можно повторять ежедневно. Когда трубка не используется, она должна быть закрыта. Это позволяет пациентам находиться вне больницы. Пациентам со злокачественными плевральными выпотами данная мера позволяет продолжать химиотерапию, если она показана. Как правило, трубка устанавливается на период около 30 дней, а затем удаляется, когда пространство подвергается спонтанному плевродезу.
Ссылки[править | править код]
- ↑ José Porcel, Richard Light. Pleural effusions due to pulmonary embolism (ENGLISH) // Current Opinion in Pulmonary Medicine. — 2008-07. — Т. 14, вып. 4. — С. 337–342. — ISSN 1070-5287. — doi:10.1097/MCP.0b013e3282fcea3c.
- ↑ Camilla L. Wong, Jayna Holroyd-Leduc, Sharon E. Straus. Does This Patient Have a Pleural Effusion? (англ.) // JAMA. — 2009-01-21. — Vol. 301, iss. 3. — P. 309–317. — ISSN 0098-7484. — doi:10.1001/jama.2008.937.
Источник
