Синдром запирательной мышцы симптомы и лечение
Нейропатия запирательного нерва
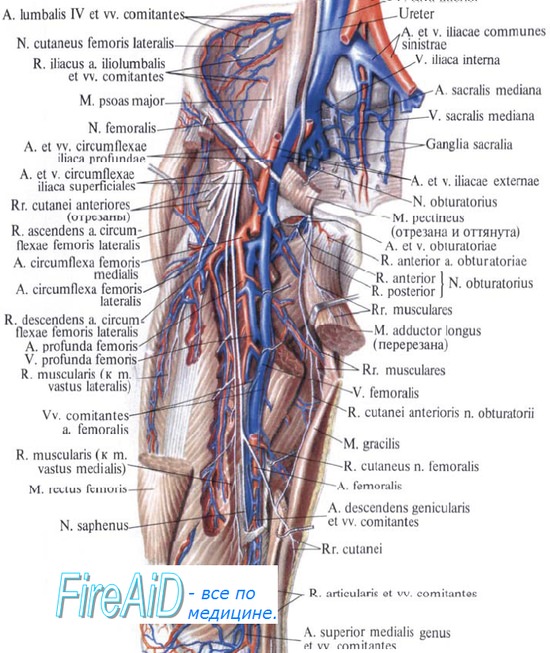
Нейропатия запирательного нерва. Возникнув в поясничной мышце из вентральных разветвлений L2-L4 спинномозговых нервов, запирательный нерв выходит из поясничной мышцы по ее латеральному краю, спускается в таз и выходит через запирательное отверстие. Он иннервирует большую, длинную и короткую приводящие мышцы, а также снабжает чувствительными волокнами верхнюю медиальную часть бедра.
Этиология нейропатии запирательного нерва. Изолированные нейропатии запирательного нерва встречаются редко. При переломах костей таза и бедра в патологический процесс вовлекается не только запирательный нерв, но также другие нервы нижней конечности или пояснично-крестцовое сплетение. Как доброкачественные, так и злокачественные опухоли тазовых органов также могут привести к нейропатии запирательного нерва. Такой же эффект могут вызвать оперативные вмешательства по поводу этих новообразований или на тазовых органах.
Клиническая картина нейропатии запирательного нерва
Анамнез. Чаще всего первыми являются жалобы на слабость в ногах и затруднения при ходьбе. Как правило, они затмевают чувствительные расстройства, если таковые имеются.
Клиническое обследование при нейропатии запирательного нерва
— Неврологическое. Исследование двигательной функции выявляет слабость приведения бедра. Может наблюдаться снижение чувствительности по верхней медиальной поверхности бедра. Коленный рефлекс должен быть сохранен.
— Общее. В тех случаях, когда нейропатия запирательного нерва возникает без травмы, необходимо тщательное обследование органов малого таза и прямой кишки для выявления внутритазовых опухолей.
Дифференциальный диагноз. Тщательное клиническое обследование должно быть направлено на выявление (из-за нечастой встречаемости) двигательных и чувствительных нарушений, которые не могут быть объяснены поражением одного запирательного нерва. Наличие слабости сгибателя бедра или разгибателя колена, или нарушенного коленного рефлекса дает основание заподозрить плексопатию пояснично-крестцового сплетения или радикулопатию L3-L4. Кроме того, снижение чувствительности, которое распространяется ниже колена, также не согласуется с сенсорным дефицитом, характерным для нейропатии запирательного нерва.
Обследование при нейропатии запирательного нерва
— Электродиагностика. При обследовании пациентов с подозрением на нейропатию запирательного нерва более полезной является ЭМГ, нежели СПН. Признаки вовлечения в патологический процесс других мышц, иннервируемых L2-L4, или выявление при ЭМГ патологии в параспинальных мышцах должны вызвать подозрение на более проксимальные поражения.
— Визуализирующие методы. В случаях отсутствия указаний на явную травму может потребоваться дополнительное обследование. В таких ситуациях исследование полости таза с помощью КТ или МРТ может помочь в выявлении массивных поражений или инфильтративных процессов.

Нейропатия наружного кожного нерва бедра.
Задние ответвления вентральных первичных ветвей L2-L3 спинномозговых нервов участвуют в образовании наружного кожного нерва бедра, который появляется из бокового края большой поясничной мышцы. Затем он переходит латерально в глубину фасции подвздошной мышцы и идет над портняжной мышцей, прежде чем пройти под латеральным краем паховой связки. Проникая через широкую фасцию, он делится на переднюю и заднюю ветви, которые обеспечивают чувствительную иннервацию передних отделов бедра. Часто наблюдаются анатомические вариации, касающиеся происхождения нерва (он может возникать как ветвь бедренного или бедренно-полового нерва), его хода после достижения паховой связки и, наконец, зоны распространения его чувствительных волокон.
Этиология нейропатии наружного кожного нерва бедра. В большинстве случаев в качестве причины предполагается ущемление/ компрессия нерва в области паховой связки или близлежащих областях. Однако наружный кожный нерв бедра может повреждаться также при ущемлении/компрессии в других точках, что имеет место при массивных забрюшинных поражениях, хирургических вмешательствах (особенно тех, которые захватывают забрюшинные структуры, тазовые или паховые точки) и травмах бедра.
Клиническая картина нейропатии наружного кожного нерва бедра
Анамнез. Частым проявлением является ощущение боли, жжения или «ползания мурашек» в переднелатеральной части бедра с различными степенями снижения чувствительности, усиливающееся при ходьбе и подъеме из кресла. Часто пациент растирает бедро, чтобы уменьшить эти ощущения, и это также может служить диагностической подсказкой.
Клиническое обследование при нейропатии наружного кожного нерва бедра
— Неврологическое. Область чувствительных расстройств обычно невелика и захватывает латеральную поверхность бедра.
— Общее. Тщательная пальпация вдоль паховой связки и переднего верхнего края входа в таз позволяет, как правило, выявить локализованную область болезненности и спровоцировать симптомы, что в то же время подтверждает диагноз.
Дифференциальный диагноз нейропатии наружного кожного нерва бедра. Первым заболеванием, с которым необходимо проводить дифференциальный диагноз, является нейропатия бедренного нерва. Нужно помнить также о плексопатии поясничного сплетения и радикулопатии L2, но вряд ли можно ошибиться при их дифференциации. Ограниченные расстройства чувствительности, отсутствие двигательных нарушений и сохраненные рефлексы помогают исключить эти заболевания.
Обследование нейропатии наружного кожного нерва бедра. Хотя клинических данных бывает обычно достаточно для постановки диагноза, в случае сомнений или при наличии существующей ранее патологии, которая может осложнить диагностику (забрюшинные объемные образования), может потребоваться дополнительное обследование.
В отличие от других синдромов ущемления, положительная реакция на лечение также помогает подтвердить диагноз нейропатии наружного кожного нерва бедра. Помня об этом, вполне уместно вводить препараты-анестетики в предполагаемую точку выхода наружного кожного нерва бедра (медиальнее передней верхней подвздошной ости и под паховой связкой) или в точку локальной болезненности. Ответ на такую терапию не только подтверждает диагноз, но может также привести к облегчению симптомов.
— Электродиагностика. Из-за сложности вызвать рефлекс при тесте стимуляции нерва (NSS) в контрольной группе здоровых субъектов применение этого метода у больных с подозрением на нейропатию наружного кожного нерва бедра ограничено. Однако ЭМГ-исследования играют роль в оценке пациентов с необычными или неясными симптомами, поскольку выявление клинически не проявляющихся двигательных нарушений подразумевает вовлечение в патологический процесс не только одного наружного кожного нерва бедра.
— Визуализирующие методы. Проведение рентгенологических методов исследования не является необходимым, за исключением случаев, когда имеется клинически обоснованное предположение о наличии забрюшинных или тазовых объемных образований, приводящих к ущемлению наружного кожного нерва бедра. Однако присутствие необъяснимых или сопутствующих симптомов со стороны желудочно-кишечного или мочеполового трактов должно вызвать подозрение в существовании данной патологии.
— Также рекомендуем «Нейропатия седалищного нерва. Признаки и диагностика нейропатии седалищного нерва.»
Оглавление темы «Патология переферической нервной системы.»:
1. Компрессия в области запястья. Канал Гийона.
2. Компрессия лучевого нерва в подмышечной ямке или в спиральной борозде. Задний межкостный нерв.
3. Компрессия подмышечного нерва. Компрессия мышечно-кожного нерва.
4. Компрессия длинного грудного нерва. Компрессия надлопаточного нерва.
5. Плексопатия плечевого сплетения. Идиопатическая плексопатия плечевого сплетения.
6. Онкология и плексопатия плечевого сплетения. Заболевания мышц и скелета.
7. Боли и парестезии в нижних конечностях. Обследование при болях и парестезиях в ногах.
8. Нейропатия бедренного нерва. Нейропатия подкожного нерва.
9. Нейропатия запирательного нерва. Нейропатия наружного кожного нерва бедра.
10. Нейропатия седалищного нерва. Признаки и диагностика нейропатии седалищного нерва.
Источник
В этой публикации мы детально разберём анатомию, функцию, триггерные точки, и зоны отражённой боли, которые возникают в результате поражения грушевидной мышцы.
Грушевидную мышцу (musculus piriformis) называют “дважды дьяволом” из-за того, что она может являться источником проблем, связанных с ущемлением нервов и болезненных ощущений, отражённых из триггерных точек.
Грушевидная мышца: анатомия
Форма и размеры грушевидной мышцы могут отличаться у разных людей. У подавляющего большинства musculus piriformis широкая и массивная, у некоторых — тонкая и небольшая.
Грушевидная мышца одним своим концом (медиально) прикрепляется к передней поверхности крестца. Часть волокон может прикрепляться к краю седалищного отверстия у капсулы крестцово-подвздошного сустава, а часть мышечных пучков — к крестцово-остистой связке. Сверху она может переплетаться с волокнами средней и малой ягодичных мышц, а снизу — с верхней близнецовой мышцей.
Другим своим концом (латерально) грушевидная мышца прикрепляется округлым сухожилием к большому вертелу бедренной кости.
Рекомендуем к просмотру
Грушевидная мышца выходит из таза через большое седалищное отверстие.
Помимо седалищного нерва, через большое седалищное отверстие также проходят верхние ягодичные сосуды и нерв, срамные сосуды и нерв, нижний ягодичный нерв, задний кожный нерв бедра, а также нервы, направляющиеся к близнецовым, внутренней запирательной мышцам и квадратной мышце бедра.
Когда грушевидная мышца массивная и заполняет всё пространство отверстия, она может сдавливать сосуды и нервы, проходящие здесь же, что негативно сказывает на иннервации и кровоснабжении не только всей ноги, но также ягодичной области и переднего отдела промежности.
Другие короткие мышцы, вращающие бедро наружу (верхняя и нижняя близнецовые мышцы, внутренняя и наружная запирательная мышцы, а также квадратная мышца бедра) находятся ниже грушевидной мышцы и могут вносить свой дополнительный вклад в развитие синдрома грушевидной мышцы и ущемления седалищного и вышеперечисленных нервов.
Функции грушевидной мышцы
При весовой нагрузке грушевидная мышца участвует в контроле избыточной и/или быстрой ротации бедра, например, в фазе установки стопы во время ходьбы или бега, а также стабилизирует тазобедренный сустав, участвуя в удержании головки бедренной кости в вертлужной впадине.
Грушевидная мышца вместе с верхней и нижней близнецовой, наружной и внутренней запирательной, а также квадратной мышцей бедра участвует в наружном вращении бедра.
Грушевидная мышца также принимает участие в отведении бедра, когда оно согнуто в тазобедренном суставе под 90 градусов.
Агонистами грушевидной мышцы во вращении бедра наружу, т.е. её помощниками по выполнению функции, являются верхняя и нижняя близнецовые мышцы, внутренняя и наружная запирательная мышцы, квадратная мышца бедра, большая ягодичная мышца, длинная головка двуглавой мышцы бедра, портняжная мышца, задние волокна средней ягодичной и малой ягодичной, а также подвздошно-поясничная мышца.
Антагонистами грушевидной мышцы в наружной ротации бедра являются мышцы, вращающие бедро вовнутрь, а именно: полусухожильная и полуперепончатая мышцы, напрягатель широкой фасции, гребенчатая мышца, а также передние волокна средней и малой ягодичных мышц. Роль приводящих мышц в вопросе внутренней ротации бедра является противоречивой, однако ЭМГ-ислледования показали, что длинная и большая приводящие мышцы активируются во время внутреннего вращения бедра в тазобедренном суставе.
Триггерные точки грушевидной мышцы
Поражение грушевидной мышцы триггерными точками приводит к возникновению боли преимущественно в области крестцово-подвздошного сустава, ягодицы, позади тазобедренного сустава, а также в верхние две трети задней поверхности бедра.
Миофасциальный болевой синдром грушевидной мышцы, вызванный образованием в ней триггерных точек связан с компрессией седалищного и некоторых других нервов в месте их совместного выхода из полости таза через большое седалищное отверстие.
Боль при ущемлении нервов отличается от миофасциальной боли, исходящей из триггерных точек, однако крайне часто оба этих состояния возникают параллельно.
Боль при ущемлении седалищного нерва может уходить дальше, чем боль от триггерных точек и распространяться по всей поверхности бедра и голени, а также на подошву стопы.
Грушевидная мышца способна оказывать мощное воздействие, приводящее к смещению крестцово-подвздошного сустава, поэтому перед коррекцией положения этого сустава необходимо инактивировать триггерные точки в musculus pirifomis и добиться её расслабления.
Рекомендуем к просмотру
Активация триггерных точек в грушевидной мышце может возникнуть в результате любых непривычных нагрузок, например, при попытке предотвратить падение. От человека с данной проблемой можно услышать “Я поскользнулся, когда бежал вокруг стадиона, но удержался и не упал”. Отклонение в сторону при наклоне или быстрая ротация ноги могут также вызвать острую перегрузку мышцы. Длительное сидение на жёсткой поверхности, длительное вождение автомобиля или непосредственная травма при ударе по ягодичной мышце в области грушевидной мышцы также могут спровоцировать активацию триггерных точек. Длительная изнуряющая спортивная активность с активным включением musculus piriformis также может приводить к активации триггеров.
Следует отметить, что в грушевидной мышце не бывает сателлитных точек на фоне активных триггерных точек в других мышцах.
Наличие триггерных точек в грушевидной мышце чаще всего сочетается с триггерными точками в прилежащих мышцах-синергистах, перечисленных выше, а также в мышце, поднимающей задний проход и копчиковой мышце.
Синдром грушевидной мышцы и болевые ощущения
Синдром грушевидной мышцы может сопровождаться болью и парестезией, т.е. растройством чувствительности, например, ощущением жжения, ползанья мурашек, покалыванием в пояснице, паху, промежности, ягодице, тазобедренном суставе, по задней поверхности бедра, голени и стопы, а также в прямой кишке во время дефекации. Симптомы усиливаются в положении сидя, а также в результате избыточной активности. Кроме того могут возникать отёк поражённой конечности, половые расстройства, болезненность в области наружных половых органов, импотенция у мужчин.
Принято считать, что в возникновении синдрома грушевидной мышцы могут вносить вклад:
— миофасциальный боли, исходящие из триггерных точек в грушевидной мышце;
— ущемление нервов или сосудов в большом седалищном отверстии;
— смещение и нарушении функции крестцово-подвздошного сустава, когда стойкое напряжение мышцы, вызванное триггерными точками, может способствовать смещению крестцово-подвздошнго сустава, а нарушение функции сустава провоцирует длительное существование триггеров в грушевидной мышцы. В этой ситуации необходимо проводить коррекцию обоих состояний.
В положении сидя человек с синдромом грушевидной мышцы обычно ерзает и часто меняет позу. У него могут возникнуть трудности при попытке закинуть поражённую ногу на непоражённую.
В положении лёжа на спине, расслабившись, можно выявить стойкую наружную ротацию бедра поражённой ноги.
При попытке поднять выпрямленную ногу отмечается ограничение этой способности на поражённой стороне.
Синдром грушевидной мышцы и ущемление седалищного нерва
Существует 4 варианта выхода частей седалищного нерва из полости таза.
1. Наиболее распространённый путь прохождения седалищного нерва спереди от грушевидной мышцы и краем большого седалищного отверстия. Встречается в 85% случаев.
2. Малоберцовая часть седалищного нерва проходит сквозь грушевидную мышцу, а большеберцовая часть выходит спереди от мышцы. Встречается в 10% случаев.
3. Малоберцовая часть седалищного нерва делает петлю сверху и затем позади мышцы, а большеберцовая часть проходит впереди неё. Встречается в 2-3% случаев.
4. И малоберцовая, и большеберцовая часть седалищного нерва проходят через грушевидную мышцу. Встречается менее чем в 1% случаев.
Следует отметить, что наименее встречающиеся варианты расположения седалищного нерва, при которых одна или обе ветви проходят сквозь грушевидную мышцу являются более благоприятными в вопросе сдавления, чем наиболее распространённый путь, т.к. костные и связочные края большого седалищного отверстия оказывают более интенсивное механическое воздействие на нерв, чем более эластичные мышечные пучки.
Синдром грушевидной мышцы и лечебные упражнения
Существует простое упражнение, которое является и диагностическим для определения триггерных точек в грушевидной мышце и лечебным. В положении сидя возьмите массажный мяч и, закинув одну ногу на другую, подложите его под область грушевидной мышцы на стороне ноги, расположенной сверху.
Сделайте несколько движений тазом вправо-влево по линии расположения грушевидной мышцы от крестца до тазобедренного сустава. При наличии триггеров в грушевидной мышце вы почувствуете выраженную болезненность в этой области. Осуществляйте регулярную прокатку этой области на массажном мяче по всем направлениям, а затем выполните одно из доступных упражнений для ещё большего вытяжения грушевидной мышцы.
Самым простым и доступным каждому упражнением является положение лёжа на спине с перекинутой поражённой ногой, согнутой под 90 градусов в тазобедренном суставе. Поставив стопу поражённой ноги на колено выпрямленной ноги, необходимо положить противоположную руку на колено согнутой ноги и тянуть ногу вниз, углубляя положение с каждым очередным медленным выдохом.
Эта позиция помимо вытяжения грушевидной мышцы может быть использована для мобилизации крестцово-подвздошного сустава с характерным щелчком. После вытяжения мышцы необходимо выполнить несколько активных движений, включающих в работу грушевидную мышцу.
Ещё одним упражнением является положение лёжа на спине с заведённой голенью поражённой ноги на бедро здоровой.
И варианты этого же упражнения: сидя, который был продемонстрирован выше и стоя.
Также для вытяжения грушевидной мышцы могут быть использованы такие упражнения из хатха-йоги, как маричиасана
и ардха матсиендрасана, в которых вытяжение происходит на стороне согнутой ноги.
Одним из самых эффективных упражнений для вытяжения грушевидной мышцы, является агни стамбхасана — асана хатха-йоги. В ней происходит одновременное мощное двустороннее вытяжение грушевидных мышц.
Для устранения длительно существующих вредных факторов, вызывающих образования триггерных точек в грушевидной мышцы и развития синдрома грушевидной мышцы следует отнести:
— коррекцию функционального сколиоза, вызванного неравенством длины нижних конечностей или уменьшением размеров одной половины таза;
— коррекцию перегрузок, вызванных различными позами, например, во время сна на боку необходимо располагать подушку между ног, чтобы избежать длительного натяжения грушевидной мышцы;
— механические перегрузки в результате длительного сидения в кресле машины или возле рабочего стола а также избыточной спортивной активности во время занятий большим теннисом, длительным бегом, футболом, волейболом и другими.
Рекомендуем к просмотру
СПАСИБО ЗА ЛАЙК И ПОДПИСКУ! Подписывайтесь также на мой канал YouTubе!
Источник
