Синдром вольфа паркинсона уайта картинки
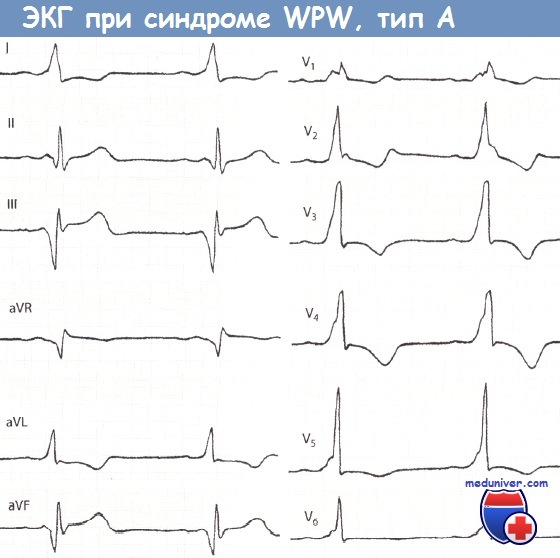
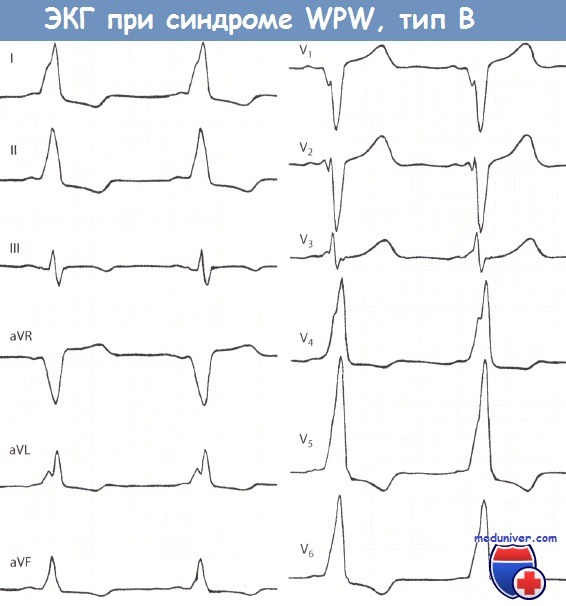
Признаки синдрома Вольфа-Паркинсона-Уайта (WPW) на ЭКГ• Синдром Вольфа-Паркинсона-Уайта (WPW) встречается редко, однако из-за многогранной картины считается «каверзным» для ЭКГ-диагностики. • Для ЭКГ-картины синдрома Вольфа-Паркинсона-Уайта (WPW) характерно укорочение интервала PQ (менее 0,12 с), уширение и деформация комплекса QRS, конфигурация которого напоминает блокаду ножки ПГ, наличие дельта-волны и нарушение возбудимости. • При синдроме WPW возбуждение сердца происходит двумя путями. Сначала частично и раньше времени через дополнительный проводящий путь возбуждается миокард одного желудочка, затем возбуждение проводится нормальным путем через АВ-узел. • Синдром Вольфа-Паркинсона-Уайта (WPW) часто наблюдается у молодых мужчин. Для него типичны приступы пароксизмальной тахикардии (АВ-узловая тахикардия). Синдром Вольфа-Паркинсона-Уайта (WPW) назван по фамилиям авторов, впервые описавших его в 1930 г. (Вольф, Паркинсон и Уайт). Частота встречаемости этого синдрома небольшая и колеблется в диапазоне 1,6-3,3%о, хотя среди больных с пароксизмальной тахикардией на его долю приходится от 5 до 25% случаев тахикардии. Важность диагностики синдрома Вольфа-Паркинсона-Уайта (WPW) связана с тем, что по своим ЭКГ-проявлениям он напоминает многие другие заболевания сердца и ошибка в диагностике чревата тяжелыми последствиями. Поэтому синдром WPW считается «каверзным» заболеванием. Патофизиология синдрома Вольфа-Паркинсона-Уайта (WPW)При синдроме Вольфа-Паркинсона-Уайта (WPW) возбуждение миокарда происходит двумя путями. В большинстве случаев причиной синдрома бывает врожденный дополнительный пучок проведения, а именно дополнительный мышечный пучок, или пучок Кента, который служит коротким путем распространения возбуждения из предсердий в желудочки. Это можно представить следующим образом. Возбуждение возникает, как обычно, в синусовом узле, но распространяется по дополнительному проводящему пути, т.е. упомянутому выше пучку Кента, достигая желудочка быстрее и раньше, чем при обычном распространении возбуждения. В результате происходит преждевременное возбуждение части желудочка (предвозбуждение). Вслед за этим возбуждается остальная часть желудочков в результате поступления в них импульсов по нормальному пути возбуждения, т.е. по пути, проходящему через АВ-соединение.
Симптомы синдрома Вольфа-Паркинсона-Уайта (WPW)Для синдрома Вольфа-Паркинсона-Уайта (WPW) характерны следующие 3 клинических признака: • По данным многочисленных наблюдений, синдром WPW у мужчин встречается чаще, чем у женщин; 60% случаев синдрома WPW приходится на долю мужчин молодого возраста. • Больные синдромом Вольфа-Паркинсона-Уайта (WPW) часто жалуются на сердцебиение, вызванное нарушением ритма сердца. В 60% случаев у больных наблюдаются аритмии, преимущественно пароксизмальная наджелудочковая тахикардия (реципрокная АВ-узловая тахикардия). Кроме того, возможны мерцание предсердий, трепетание предсердий, предсердная и желудочковая экстрасистолии, а также АВ-блокада I и II степени. • В 60% случаев синдром Вольфа-Паркинсона-Уайта (WPW) выявляют у людей, которые не предъявляют жалоб со стороны сердца. Это обычно лица, страдающие вегетососудистой дистонией. В остальных 40% случаев синдром WPW диагностируют у больных с сердечной патологией, которая нередко бывает представлена различными пороками сердца (например, синдромом Эбштейна, дефектами межпредсердной и межжелудочковой перегородок) или ИБС.
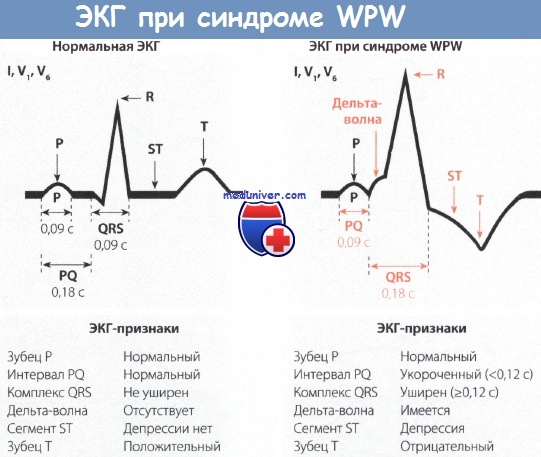
Диагностика синдрома Вольфа-Паркинсона-Уайта (WPW)Диагностировать синдром Вольфа-Паркинсона-Уайта (WPW) можно только при помощи ЭКГ. При внимательном чтении ЭКГ можно выявить своеобразную картину: после нормального зубца Р следует необычно короткий интервал PQ, продолжительность которого меньше 0,12 с. В норме длительность интервала PQ, как уже говорилось в главе, посвященной нормальной ЭКГ, равна 0,12-0,21 с. Удлинение интервала PQ (например, при АВ-блокаде) наблюдается при различных заболеваниях сердца, в то время как укорочение этого интервала представляет собой редкий феномен, который отмечается практически только при синдромах WPW и LGL. Для последнего характерно укорочение интервала PQ и нормальный комплекс QRS. Другим важным ЭКГ-признаком является изменение комплекса QRS. В его начале отмечается так называемая дельта-волна, которая придает ему своеобразный вид и делает его уширенным (0,12 с и более). В итоге комплекс QRS оказывается уширенным и деформированным. Он может напоминать по форме изменения, характерные для блокады ПНПГ, а в части случаев -ЛНПГ. Поскольку деполяризация желудочков (комплекс QRS) явно изменена, то и реполяризация претерпевает вторичные изменения, затрагивающие интервал ST. Так, при синдроме WPW отмечаются отчетливая депрессия сегмента ST и отрицательный зубец Т в левых грудных отведениях, прежде всего, в отведениях V5 и V6. Далее отметим, что при синдроме Вольфа-Паркинсона-Уайта (WPW) нередко регистрируется очень широкий и глубокий зубец Q в отведениях II, III и aVF. В таких случаях возможна ошибочная диагностика ИМ задней стенки. Но иногда явно уширенный и глубокий зубец Q регистрируется в правых грудных отведениях, например в отведениях V1 и V2. Неопытный специалист в таком случае может ошибочно диагностировать инфаркт миокарда (ИМ) передней стенки ЛЖ. Но при достаточном опыте, как правило, удается в отведениях II, III, aVF или V1 и V2 распознать дельта-волну, характерную для синдрома WPW. В левых грудных отведениях V5 и V6 регистрируется направленная вниз дельта-волна, поэтому зубец Q не дифференцируется. Лечение синдрома WPW, проявляющегося клинической симптоматикой, начинают с назначения лекарственных средств, например аймалина или аденозина, после чего, если эффект отсутствует, прибегают к катетерной аблации дополнительного проводящего пути, которая приводит к излечению в 94% случаев. При бессимптомном течении синдрома WPW специальной терапии не требуется. Особенности ЭКГ при синдроме Вольфа-Паркинсона-Уайта (WPW):
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)
— Также рекомендуем «Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и В» Оглавление темы «Расшифровка ЭКГ (электрокардиограммы)»:
|
Источник
Синдром Вольфа-Паркинсона-Уайта (WPW-синдром) — врождённая аномалия строения сердца. Впервые описана в 1930 году Луисом Вольфом, Джоном Паркинсоном и Полом Дадли Уайтом, а в 1940 году термин «синдром Вольфа-Паркинсона-Уайта» был введён в употребление для обозначения случая наличия у пациента как антисистолии, так и пароксизмов тахикардии[3].
Общие сведения[править | править код]
Синдром Вольфа-Паркинсона-Уайта — наиболее частый синдром преждевременного возбуждения желудочков (его наблюдают у 0,1 — 0,3 % населения в общей популяции [4][5]), возникающий при наличии дополнительного пучка Кента. Большинство людей при этом не имеют признаков заболевания сердца. У мужчин синдром обнаруживают чаще, чем у женщин.
Пучок Кента — аномальный пучок между левым/правым предсердиями и одним из желудочков.[источник не указан 2187 дней] Этот пучок играет важную роль в патогенезе синдрома WPW. Более быстрое распространение импульса через этот дополнительный проводящий путь приводит к:
- 1) укорочению интервала P — R (P — Q);
- 2) более раннему возбуждению части желудочков — возникает волна.
Биохимической подоплёкой синдрома является мутации в CBS домене γ2 субъединицы АМФ-активируемой протеинкиназы (AMPK, AMP-activated protein kinase). Консервативный (от прокариотов до человека ) CBS-домен (~ 60 аминокислот) является участком аллостерической регуляции со стороны AMP/ATP.[6]
Этиология[править | править код]
Несмотря на большой прогресс в изучении болезни, молекулярные и генетические основы, ответственные за синдром у большинства пациентов, остаются неизвестными. На март 2020 года известно лишь о нескольких генах, нарушения в которых приводит к синдрому Вольфа — Паркинсона — Уайта[7].
Клиническая картина[править | править код]
У части больных может не выявляться клинических проявлений. Основное проявление синдрома Вольфа — Паркинсона — Уайта — аритмии. Более чем в 50 % случаев возникают пароксизмальные тахиаритмии: наджелудочковые реципрокные, фибрилляция предсердий, трепетание предсердий. Довольно часто синдром возникает при заболеваниях сердца — аномалии Эбштайна, гипертрофической кардиомиопатии, пролапсе митрального клапана.
Диагностика[править | править код]
Синдром WPW может протекать скрыто (скрытый синдром обычно диагностируют с помощью электрофизиологического исследования). Это связано с неспособностью дополнительных проводящих путей проводить импульсы в антеградном направлении. На ЭКГ во время синусового ритма признаков преждевременного возбуждения желудочков нет. Скрытый синдром WPW проявляется тахиаритмией, его выявление возможно при электростимуляции желудочков.
Явный синдром имеет ряд типичных ЭКГ-признаков:
- Короткий интервал P — R (P — Q) — менее 0,12 с.
- Волна Δ. Её появление связано со «сливным» сокращением желудочков (возбуждение желудочков сначала через дополнительный проводящий путь, а затем через AB-соединение). При быстром проведении через AB-соединение волна Δ имеет больший размер. При наличии AB-блокады желудочковый комплекс полностью состоит из волны Δ, так как возбуждение на желудочки передается только через дополнительный путь.
- Расширение комплекса QRS более 0,1 с за счет волны Δ.
- Тахиаритмии: ортодромная и антидромная наджелудочковые тахикардии, фибрилляция и трепетание предсердий. Тахиаритмии возникают обычно после наджелудочковой экстрасистолы.
Иногда на ЭКГ фиксируется переходящий синдром WPW. Это говорит о том, что попеременно функционируют оба пути проведения импульса — нормальный (АВ-путь) и дополнительный (пучок Кента). В таком случае видны то нормальные комплексы, то деформированные.
Лечение[править | править код]
Профилактика и лечение пароксизмов тахиаритмии
- Для предупреждения приступов тахикардии при синдроме WPW можно использовать соталол, дизопирамид. Следует помнить, что ряд антиаритмических лекарственных средств может увеличивать рефрактерный период AB-соединения и улучшать проведение импульсов через дополнительные проводящие пути (блокаторы медленных кальциевых каналов, β-адреноблокаторы, сердечные гликозиды), в связи с чем их применение при синдроме WPW противопоказано.
- При возникновении на фоне синдрома фибрилляции предсердий необходимо срочно провести электрическую дефибрилляцию. В последующем рекомендуют провести деструкцию (радиочастотную катетерную аблацию) дополнительных проводящих путей.
Показания для хирургического лечения синдрома Вольфа-Паркинсона-Уайта
- Наличие частых приступов фибрилляции предсердий.
- Приступы тахиаритмии с гемодинамическими нарушениями (коллапс).
- Сохранение приступов тахиаритмии при проведении антиаритмической терапии.
- Ситуации, когда длительная лекарственная терапия нежелательна (молодой возраст, планируемая беременность).
Внутрисердечная радиочастотная абляция — самый эффективный (в 98 % случаев) радикальный способ лечения синдрома WPW. Однако несколько исследований говорят о том, что несмотря на применение этого способа лечения, риск фибрилляции предсердий остаётся высоким по сравнению с населением в целом[7].
Течение и прогноз[править | править код]
Достоверность этого раздела статьи поставлена под сомнение. Необходимо проверить точность фактов, изложенных в этом разделе. |
Синдром WPW может быть обнаружен в любом возрасте, даже у новорожденных. Любое способствующее заболевание сердца, протекающее с нарушением АВ-проводимости, может способствовать его проявлению. Постоянный синдром WPW, особенно с приступами аритмии, нарушает внутрисердечную гемодинамику, что ведет к расширению камер сердца и снижению сократительной способности миокарда.
Течение заболевания зависит от наличия, частоты и длительности существования тахиаритмий. Внезапная сердечная смерть при синдроме WPW наступает обычно вследствие фатальных аритмий (фибрилляция предсердий, трепетание предсердий, желудочковая тахикардия, фибрилляция желудочков).
Смертность[править | править код]
Внезапная сердечная смерть от синдрома Вольфа — Паркинсона — Уайта наступает примерно у 0.25 — 0.39 % больных ежегодно[7].
Примечания[править | править код]
Ссылки[править | править код]
- К 70-летию открытия синдрома Вольфа-Паркинсона-Уайта
Источник

Синдром ВПВ (WPW, Вольфа-Паркинсона-Уайта) — совокупность клинических признаков, возникающих у лиц с врожденной сердечной патологией, при которой появляется дополнительный, аномальный, «лишний» мышечный пучок или атриовентрикулярный путь, расположенный между предсердным и желудочковым отделами сердца. В основе патологии лежит ускоренное проведение импульсов по сердечной мышце и преждевременное сокращение желудочков. Синдром был открыт в 1930 году Вольфом, Паркинсоном и Уайтом, благодаря которым он получил свое название. Синдром ВПВ — достаточно редкая болезнь, обнаруживаемая у детей и молодых людей преимущественно мужского пола. У зрелых и пожилых лиц недуг не регистрируется.
Синдром Вольфа-Паркинсона-Уайта — термин, которым обозначают приступы нарушения сердечного ритма. Патология проявляется диспноэ, колебанием давления, цефалгией, головокружением, кардиалгией, обмороками. Больным кажется, что в груди что-то замирает, булькает, переворачивается. Сердце как будто пропускает удары, а потом его работа усиливается. Такая неравномерная деятельность миокарда является причиной ощущаемых больными перебоев. Синдром может протекать без выраженной клинической картины. При этом больные не имеют признаков заболевания, не знают о наличии расстройства, врачей не посещают и не лечатся. Проблема обнаруживается случайно при проведении плановой кардиографии.
Лечением больных занимаются аритмологи и кардиохирурги. Диагностика синдрома ВПВ заключается в выполнении кардиографии, ультразвукового исследования и ЭФИ сердца. Лечебная тактика кардиологов — назначение антиаритмических средств и проведение радиоволновой катетерной абляции сердца. Полностью устранить патологию можно только оперативным путем.
В настоящее время сердечная патология занимает ведущее место среди заболеваний, приводящих к летальному исходу. Синдром ВПВ — не исключение. Он долгое время протекает бессимптомно. В организме формируется стойкое нарушение сердечного ритма. Часто пациенты, узнав о своей болезни, оказываются на операционном столе. Консервативная терапия не в силах справиться со сложной сердечной дисфункцией.
Причинные факторы
Синдром ВПВ — врожденная патология, сформировавшаяся в результате неполноценного внутриутробного развития сердца. Добавочные мышечные волокна между желудочковой и предсердной частями имеются у всех эмбрионов. К двадцатой неделе эмбриогенеза они самопроизвольно пропадают. Это нормальный процесс формирования органа. При его нарушении у плода останавливается регрессия волокон миокарда и сохраняются добавочные предсердно-желудочковые пучки. Нервный импульс по этим волокнам проходит намного быстрее, чем по нормальному пути, поэтому желудочек начинает сокращаться раньше времени.
Врожденные нарушения в проводящей системе сердца приводят к развитию опасных приступов тахикардии. Патологический путь, приводящий к синдрому ВПВ принято называть пучком Кента.

проводящая система сердца у человека с синдромом ВПВ
Факторы, способствующие нарушению кардиогенеза:
- Наследственность — наличие синдрома у близких родственников,
- Курение и прием алкоголя будущей матерью,
- Негативные эмоции и стрессы при беременности,
- Гипоксия плода,
- Вирусная инфекция,
- Возраст беременной женщины более 40 лет,
- Неблагополучная экологическая обстановка.
Синдром ВПВ редко развивается самостоятельно. Обычно он сочетается с врожденными пороками сердца, заболеваниями соединительной ткани или наследственной кардиомиопатией.
Симптомы
Синдром долгое время протекает бессимптомно. Появление его первых клинических признаков могут спровоцировать неблагоприятные факторы: всплеск эмоций, стресс, физическое перенапряжение, прием больших доз алкоголя. У больных возможно самопроизвольное появление приступа аритмии. Врачи чаще всего диагностируют весьма опасные формы наджелудочковой тахиаритмии, которые нередко приводят к инвалидности.

Симптомы пароксизма имеют неспецифический характер. Они практически бесполезны при диагностики недуга. К ним относятся:
- Нарушение регулярности и частоты сокращений сердца — ощущение, что сердце работает неправильно, пропускает удары и замирает, а затем его ритм резко учащается,
- Кардиалгия и дискомфортные ощущения за грудиной,
- Приступы удушья,
- Сильное дрожание в груди, от которого перехватывает дыхание, и возникает кашель,
- Головокружение,
- Резкая слабость,
- Предобморочное состояние,
- Диспноэ – изменение частоты и глубины дыхания,
- Снижение давления,
- Панические атаки.
Приступы аритмии имеют различную выраженность и длительность — от нескольких секунд до часа. Иногда они проходят самостоятельно. Больных с затяжными пароксизмами, не проходящими и сохраняющимися дольше часа, госпитализируют в кардиологический стационар для проведения неотложного лечения.
Диагностика
Любое диагностическое обследование начинается с общения врача и пациента. Во время беседы специалисты-медики выясняют общее состояние больного, выслушивают жалобы и анализируют полученную информацию. Затем они собирают анамнестические данные: узнают профессию, образ жизни, наличие сердечных патологий у родственников и прочие факторы риска, способные спровоцировать проявления синдрома. Физикальное обследование — очень важный этап диагностики практически любого недуга. Врачи оценивают состояние кожи, измеряют пульс и давление, проводят аускультацию сердца и легких.
Электрокардиография — основа диагностики синдрома. На ЭКГ обнаруживают следующие патологические изменения:
- относительно короткий интервал PQ,
- расширенный и измененный комплекс QRS,
- дельта-волны, отображающие предвозбуждение желудочков,
- смещения RS-T сегмента относительно комплекса QRS,
- инверсия зубца Т – смена его положения относительно изолинии.

Чтобы узнать, как изменяется ритм сердца в течение суток, проводят ЭКГ- мониторирование. Холтеровский мониторинг выявляет приступы тахикардии.
Кроме электрокардиографического исследования применяют дополнительные инструментальные методики, составляющие комплекс диагностических мероприятий. К ним относятся:
- Трансторакальная эхокардиография – выявление имеющихся дефектов в структуре сердца и крупных сосудов, присутствующих с рождения.
- Чреспищеводная стимуляция сердца – запись биопотенциалов с внешней поверхности сердца с помощью специального пищеводного электрода и регистрирующего прибора. Эта методика позволяет изучить характер и механизм нарушения сердечного ритма, диагностировать скрытую коронарную недостаточность и купировать приступы тахиаритмий.
- ЭФИ сердца – определение локализации и количества добавочных пучков, выявление скрыто протекающего синдрома, верификация клинической формы патологии, оценка эффективности проводимой терапии.
К лабораторным методам исследования относятся: гемограмма, биохимия крови с определением основных показателей – холестерина, глюкозы, калия, а также определение уровня гормонов в крови.
Такое комплексное обследование пациента позволяет поставить точный диагноз и приступить к лечению патологии.
Лечебный процесс
При отсутствии приступов аритмии и бессимптомном течении синдрома лечебные мероприятия не проводятся. При наличии тахикардии, кардиалгии, гипотонии и прочих признаков дисфункции сердца показано комплексное терапевтическое лечение.
Существует два способа снятия приступа аритмии консервативным путем — вагусный и лекарственный. К первой группе относятся методы стимуляции блуждающего нерва, позволяющие нормализовать ритм сердца. Это умывание ледяной водой, резкий вдох с закрытым носом, натуживание при попытке задержать дыхание на вдохе полной грудью.

Если вагусные пробы оказываются неэффективными, используют антиаритмические препараты: «Этацизин», «Ритмонорм», «Пропанорм», «Амиодарон». Восстановить ритм сердца в запущенных случаях позволяет электрокардиоверсия или электростимуляция сердца через пищевод.
В межприступный период больным назначают медикаментозное лечение противоаритмическими препаратами, предупреждающее новый аритмический пароксизм. Длительный прием таких лекарств оказывает негативное воздействие на организм и существенно повышает риск развития тяжелых осложнений. Поэтому современные кардиологи все чаще прибегают к оперативному вмешательству.
Радиоволновая катетерная абляция – операция, разрушающая аномальный мышечный пучок. Она показана лицам, страдающим частыми пароксизмами, которые нарушают гемоциркуляторные процессы и могут привести к прекращению эффективной деятельности сердца. Под местной анестезией или общим наркозом через крупные кровеносные сосуды бедра вводят тонкий зонд с датчиком. С помощью ЭФИ определяют участок миокарда, из которого исходит патологическая импульсация и который требует разрушения. После абляции добавочных волокон записывают ЭКГ. Операция считается успешной, если на кардиограмме начинает регистрироваться нормальный сердечный ритм. Весь ход оперативного вмешательства отслеживается врачами на мониторе современного медицинского оборудования.

Операция является практически безболезненной и малоинвазивной. Она дает хорошие результаты в плане полного выздоровления и не сопровождается послеоперационными осложнениями. Пациенты после вмешательства чувствуют себя удовлетворительно и не испытывают симптомов болезни.
Видео: личный опыт операции при синдроме ВПВ
Прогнозирование
Синдром Вольфа-Паркинсона-Уайта встречается довольно редко. Его этиопатогенетические особенности и патоморфологические изменения, происходящие в организме, до конца не изучены. Диагностика недуга затруднена, эффективная терапия все еще находится на стадии разработки, а прогноз остается неоднозначным.

У лиц, перенесших радиочастотную абляцию «лишних» мышечных пучков, состояние стремительно улучшается, рецидивы не возникают. При отсутствии эффекта от консервативного лечения или отказе от операции возможно развитие опасных осложнений. Несмотря на это, статистические данные говорят о низких показателях летальности от патологии.
Поскольку синдром является врожденным, и точные причины его не определены, предотвратить появление аномальных мышечных волокон невозможно. Существуют мероприятия, которые снижают риск развития патологии, но не защищают от нее полностью:
- Ежегодное посещение кардиолога и прохождение электрокардиографии,
- Посильная физическая активность – гимнастика, пешие прогулки, пробежки, кардиотренировки,
- Борьба с табакокурением и алкоголизмом,
- Правильное питание,
- Беременным женщинам — защита организма от воздействия агрессивных химических средств, вирусов, стрессов.
Пациенты с синдромом ВПВ находятся на диспансерном учете у кардиолога и принимают противоаритмические препараты для предупреждения новых приступов аритмии.
Синдром ВПВ – хроническая патология. При малейших жалобах на работу сердца или появлении характерных симптомов необходимо обратить к врачу. Лечение, проведенное в полном объеме, а также выполнение всех врачебных рекомендаций позволят больному рассчитывать на полноценную и долгую жизнь.
Видео: специалист о синдроме ВПВ
Источник