Синдром внутрипеченочного холестаза у беременных

Главная » Болезни печени » Что нужно знать о симптомах и лечении внутрипеченочного холестаза у беременных?

Беременность зачастую сопровождается различными осложнениями. Среди них внутрипечёночный холестаз беременных – одно из самых тяжёлых и распространённых. Заболевание сопровождается поражением печени.
Чаще всего патология хорошо поддается лечению, а все симптомы холестаза проходят после родов. Но иногда развитие недуга может привести к опасным последствиям – преждевременным родам или внутриутробной гибели плода.
Холестаз: что это за явление?

Холестазом называется патологический процесс, связанный с нарушением образования и выделения желчи, сопровождающийся ее застоем и токсическим поражением клеток печени желчными компонентами.
Запустить механизм развития патологии могут различные причины, которые можно условно разделить на:
- внутрипечёночные;
- внепечёночные.
Внепечёночный холестаз связан с нарушением оттока желчи из желчного пузыря. Его вызывают дискинезия (нарушение двигательной активности) желчных путей или механическое препятствие (камень, травма, опухоль), закупорившие желчные протоки.
Внутрипечёночный холестаз – более сложное явление. Он вызван нарушением выработки и продвижения желчи по внутрипечёночным протокам. Это может быть связано с недостаточным поступлением в организм необходимых веществ, патологическими изменениями в тканях печени или может быть следствием длительно текущего внепечёночного холестаза (при беременности такое явление возникает редко).
Почему возникает у беременных?

Холестаз беременных (код по МКБ-10 – К83.1) выделен в отдельное заболевание (в отличие от застоя желчи любого другого происхождения). Его особенность в том, что болезнь возникает в третьем (реже во втором) триместре беременности и проходит самостоятельно после родов. Тем не менее, патология может значительно ухудшить самочувствие пациентки во время беременности.
Точная причина, почему развивается подобное состояние, неизвестна. Предполагается, что в этом принимают участие половые гормоны. Гестагены (гормоны второй фазы менструального цикла и беременности) оказывают разностороннее влияние на организм, которое иногда может привести к развитию патологий. В частности, прогестерон увеличивает образование желчи и снижает двигательную активность желчевыводящих путей.
Также предполагается, что определенную роль может играть увеличение матки и связанное с этим изменение положения органов брюшной полости. В частности, на поздних сроках беременности происходит смещение петель кишечника, которые оказывают давление на паренхиму печени, из-за чего отток желчи по внутрипечёночным протокам нарушается.
Определённое влияние оказывают и наследственные факторы, особенности метаболизма половых гормонов, распределения поступающих с пищей веществ и другие факторы. Повышение уровня билирубина в крови, которое сопровождает холестаз, наблюдается у 80-90% беременных женщин.
К факторам риска, способным спровоцировать развитие холестаза, относятся:
- вынашивание многоплодной беременности;
- наследственный фактор (риск холестаза высок у тех женщин, чьи ближайшие родственники перенесли это заболевание);
- беременность, наступившая при искусственном оплодотворении (ЭКО);
- хронические заболевания печени (цирроз, гепатит, опухолевые процессы);
- токсические или алкогольные поражения печени;
- неудачные беременности в анамнезе, завершившиеся выкидышем или внутриутробной гибелью плода на ранних сроках.
К прочим провоцирующим факторам, способным сыграть определенную роль в развитии патологического процесса, относят прием некоторых лекарственных средств (оральных контрацептивов, гормонов), врожденные патологии печени, резкое снижение иммунитета во время беременности.
Симптомы

При застое желчи внутри печени она не попадает в двенадцатиперстную кишку, при этом часть желчных кислот и билирубина всасывается обратно в кровь. Кроме того, застоявшаяся желчь повреждает паренхиму печени.
В связи с этим развивается набор симптомов холестаза у беременных:
- холемический синдром (связанный с поступлением желчных кислот в кровь);
- симптомокомплекс, связанный с недостатком желчи в кале и с повреждением печёночной паренхимы.
Холемия
Поступление в кровь желчных кислот и билирубина вызывает нестерпимый кожный зуд. При этом на ранних стадиях кожа может выглядеть совершенно здоровой. Зуд очень интенсивный, от него невозможно избавиться, он вызывает бессонницу, провоцирует колебания настроения и даже может стать причиной неврозов.
Желтушность кожных покровов появляется на несколько дней позже зуда. При холестазе беременных этот симптом может носить неярко выраженный характер. Характерный признак, позволяющий отличить желтуху от естественных колебаний оттенка кожи – жёлтоватый оттенок склер (в норме его не бывает).
Третье проявление холемии – потемнение мочи. Это также вызвано большим количеством билирубина в крови и превышением почечного порога. Обычно появляется через несколько дней после желтухи. Анализы показывают высокое содержание билирубина и желчных кислот в крови и моче.
Ахолия

Сбой в поступлении желчи в двенадцатиперстную кишку приводит к нарушениям пищеварения. В частности, при недостатке желчи невозможно полноценное переваривание жиров. В итоге изменяются вкусовые пристрастия – у беременной женщины появляется отвращение к жирной пище, при её употреблении возникают диспепсические расстройства (диарея, боли в животе и правом подреберье). Но поскольку изменение вкуса и нарушения пищеварения многие беременные считают нормой, такие симптомы часто остаются незамеченными.
Более надёжный признак – изменение внешнего вида кала. Экскременты приобретают жирный блеск из-за непереваренных липидов и белёсый оттенок из-за недостатка стеркобиллина – продукта метаболизма билирубина, который придаёт калу характерный цвет.
К прочим специфическим признакам, характерным для холестаза, относятся:
- потеря веса;
- развитие гиповитаминоза, вследствие нарушения всасывания жирорастворимых витаминов А, Е,Д,К;
- общая слабость, быстрая утомляемость;
- ухудшение состояния кожи, волос, ногтей;
- снижение зрения.
Повреждение печени

При длительном протекании патологического процесса желчь начинает повреждать печёночную паренхиму. При этом возникают боли в правом подреберье – неинтенсивные, тянущие, постоянные, усиливающиеся после еды и физической нагрузки. При этом могут присутствовать явления холемии и ахолии в разной степени. Лабораторные показатели крови приобретают изменения, характерные для повреждения печени.
Чем опасен холестаз?
Застой желчи, в первую очередь, несет опасность для развивающегося плода, так как токсины через плаценту проникают к будущему ребенку. Прогрессирование холестаза может привести к гипоксии (кислородному голоданию) плода и его внутриутробной гибели, либо к преждевременным родам.
При длительном течении холестаза и отсутствии своевременного лечения возможно развитие бактериальной инфекции в желчевыводящих путях, что может привести к внутриутробному заражению плода.
В последующем, дети, рожденные от матерей с заболеваниями печени и желчных путей, отстают в умственном и физическом развитии, часто болеют на фоне сниженного иммунитета. Такие малыши страдают от заболеваний органов дыхания и пищеварительной системы и подвержены различным психоневрологическим расстройствам.
Для женщины развитие холестаза во время беременности может в дальнейшем привести к формированию камней в желчном пузыре, печеночной недостаточности или циррозу печени.
Методы диагностики

Во время приема врач выслушивает жалобы пациентки, собирает анамнез (выясняет наличие провоцирующих факторов и сопутствующих заболеваний), во время визуального осмотра обращает внимание на желтушность кожных покровов, расчесы, при пальпации выявляет увеличение печени.
При подозрении на холестаз женщине придется пройти ряд лабораторных и инструментальных исследований. В их числе:
- общий анализ крови (позволяет определить наличие воспалительного процесса;
- биохимическое исследование крови;
- анализ мочи на содержание билирубина.
Анализ крови обязательно включает печеночные пробы, определение уровня билирубина и концентрации желчных кислот. Повышение уровня билирубина в сыворотке крови указывает на застой желчи и повреждение клеток печени. Учитывается уровень щелочной фосфотазы, как маркера нарушений синтеза желчи, показатели ферментов АЛТ и АСТ, уровень которых повышается при разрушении клеток печени.
Кроме лабораторных анализов, для уточнения диагноза назначают инструментальные методы исследования – УЗИ или МРТ печени. При проведении ультразвукового исследования оценивается степень поражения органа, выявляются патологические изменения в его тканях – расширенные желчные протоки, наличие камней, кист, опухолевых новообразований, мешающих оттоку желчи.
В сомнительных случаях, когда УЗИ не дает достоверной картины патологических изменений, прибегают к методу МРТ или исследуют желчные протоки методом эндоскопической холангиографии.
Лечение
Лечение холестаза беременных комплексное, включает не только медикаментозную терапию, но и корректировку образа жизни и питания. В большинстве случаев оно симптоматическое, то есть направлено на облегчение самочувствия пациентки и устранение неприятных проявлений болезни. Обычно все симптомы недуга проходят в течение нескольких дней после родов, тем не менее, это не значит, что лечить заболевание не нужно. Даже на поздних сроках беременности следует принять меры, направленные на то, чтобы холестаз не стал причиной серьёзного поражения печени.
Медикаментозное лечение

Все препараты для лечения холестаза должен подбирать специалист с учетом возможных противопоказаний. Многие медикаменты во время вынашивания ребенка запрещены к применению, поэтому врач должен подобрать те лекарственные средства, которые помогут снять неприятные симптомы без вреда для здоровья матери и будущего малыша.
В схему медикаментозной терапии включают желчегонные препараты и гепатопротекторы. Желчегонные средства улучшают выработку желчи, увеличивают тонус желчевыводящих путей, стимулируют выделение желчи. Их принимают независимо от приёма пищи, но желательно соблюдать строгие интервалы между приёмом таблеток.
Хороший эффект достигается при приеме Хофитола. Это безопасное натуральное фитосредство, в составе которого вытяжка из артишока. Принцип действия препарата направлен на нормализацию выработки желчи, устранение дискинезии желчных путей и застойных явлений.
Для подавления нестерпимого кожного зуда беременной женщине могут назначить медикаменты на основе урсодезоксихолевой кислоты. Чаще всего применяют препараты Урсосан, Урсофальк, обеспечивающие желчегонный эффект, предотвращающие застой желчи и устраняющие зудящие ощущения на коже.
Гепатопротекторы – препараты, снижающие токсическое воздействие застоявшейся желчи на паренхиму печени. Принимать их нужно до рождения ребенка и ещё некоторое время после (пока не нормализуются анализы). Среди самых назначаемых препаратов этой группы – Эссенциале Форте, Гептрал, Гепабене.
Для улучшения работы ЖКТ назначают пищеварительные ферменты – Мезим Форте, Креон, Панкреатин, Фестал. Для связывания желчных кислот в кишечнике рекомендуют прием энтеросорбентов – Полифепана, Полисорба. В качестве антиоксидантов назначают витамины Е, С. Для предотвращения кровотечений рекомендуют подбирать поливитаминные комплексы с содержанием витамина К, который улучшает свертывание крови.
При тяжелом течении патологии, угрожающим развитием осложнений, беременную женщину госпитализируют и в условиях стационара проводят детоксикационные процедуры – плазмоферез и гемосорбцию.
Особенности питания

Диета при холестазе беременных занимает важное место в составе комплексной терапии. Женщине рекомендуется употреблять больше легкоусваиваемых продуктов с низким содержанием жиров – овощных блюд, свежих фруктов, нежирных молочных продуктов, диетического мяса и рыбы.
Хорошо подойдут и крупы. В этот период важно избегать переедания. Количество пищи за один приём должно быть небольшим, а самих приёмов пищи – от 5 до 6 раз в день. Рекомендуется увеличить количество жидкости (настолько, насколько позволяет состояние почек). Полезны свежевыжатые соки, напополам разведенные водой, зеленые, травяные и фруктовые чаи, компоты, морсы, минеральные воды без газа.
К списку запрещенных продуктов при холестазе беременных относятся:
- животные жиры, сливочное масло;
- жирные сорта мяса и рыбы;
- наваристые бульоны;
- острые приправы и специи;
- соленья, маринады;
- консервы, копчености, полуфабрикаты;
- жирные соусы;
- бобовые, грибы;
- овощи с грубой клетчаткой (редька, репа, редис, хрен, болгарский перец, капуста белокочанная и пр.);
- мучные и кондитерские изделия (особенно с кремом);
- крепкий черный чай и кофе;
- мороженое.
В рацион следует включать каши, овощные супы, гарниры из круп и овощей, диетические сорта мяса (курятина, крольчатина), нежирную рыбу. Блюда необходимо подавать в отварном, тушеном виде или готовить на пару. Жирные и жареные блюда должны быть под запретом.
Сливочное масло следует заменить растительным (оливковым, подсолнечным) и использовать его заправки салатов из свежих овощей и готовых блюд. Куриные яйца можно есть, но не более 1 штуки в день. Полезны практически все фрукты (кроме, дыни и авокадо), а также любые ягоды, которые являются источником антиоксидантов и витаминов.
Народные средства

В дополнение к основному курсу лечения, женщина может после консультации с врачом применять безопасные, проверенные временем народные рецепты на основе растительных и натуральных природных компонентов.
Чтобы справиться с непрекращающимся зудом можно ставить компрессы с отваром ромашки, шалфея, березовых листьев, просто протирать сильно зудящие участки кубиком льда, делать примочки с холодной водой или овсяным отваром.
Вместо таблеток многие специалисты советуют принимать отвары желчегонных растений. Сегодня аптеки предлагают широкий ассортимент разнообразных растительных сборов. Травы расфасованы в удобные фильтр-пакеты, которые можно заваривать и пить, как чай.
Прочие рекомендации
Пациентке следует обратить внимание на свой распорядок дня – рационально составленный режим труда и отдыха, дозированная физическая нагрузка позволят ей чувствовать себя лучше. Женщине рекомендованы ежедневные пешие прогулки на свежем воздухе, занятия аквааэробикой или фитнесом для беременных, лёгкая работа по дому. Тяжёлый физический труд и профессиональный спорт должны быть полностью исключены.
В качестве профилактики заболевания врачи рекомендуют вести активный и здоровый образ жизни, правильно и полноценно питаться, своевременно лечить сопутствующие заболевания билиарной системы и устранять факторы риска, которые могут привести к развитию холестаза.
Отзывы
Лариса, Калуга
Первую беременность я перенесла легко, а со второй возникли проблемы. Сына носила уже в зрелом возрасте, после 38 лет, сильно мучилась от токсикоза, а после 24 недели беременности появился сильный зуд, желтушность кожи и склер, постоянная слабость. Сначала продумала, что чем- то отравилась и вскоре все пройдет, но с каждым днем недомогание только нарастало. Пришлось идти на прием к врачу и проходить обследование. Мне поставили диагноз «холестаз», назначили лечение, посадили на диету. Очень переживала, так как наслушалась от будущих мамочек о серьезных последствиях для ребенка и угрозе выкидыша. Но все обошлось, сынок родился здоровым, растет и развивается нормально.
Алиса, Новосибирск
У меня с детства были проблемы с печенью и желчным пузырем, поэтому перед планированием беременности прошла полноценное обследование, консультировалась с врачами. Когда возникли неприятные симптомы (зуд, желтуха), свидетельствующие о застое желчи, особо не паниковала. Сразу обратилась к врачу, получила все необходимые назначения, принимала желчегонные средства, гепатопротекторы, соблюдала диету. Периодически сдавала анализы, чтобы врач мог контролировать мое состояние, но все же чувствовала себя неважно. Признаки холестаза появились уже в третьем триместре, когда до родов оставалось не так много времени. Боялась, что не доношу беременность, но все закончилось благополучно. В первый год после рождения дочка часто болела, но я не думаю, что это связано с моим заболеванием. Сейчас малышка окрепла и выглядит вполне здоровым и счастливым ребенком.
Источник

Холестаз беременных — это вариант гестационного дерматоза, вызванный идиопатическим внутрипеченочным застоем желчи. Проявляется зудом кожи, желтушностью кожных покровов, диспепсическими симптомами, осветлением кала, потемнением мочи. Диагностируется на основании данных об уровне желчных кислот, билирубина, печеночных ферментов, факторов гемостаза с подкреплением результатами УЗИ печени. Для лечения применяются урсодезоксихолевая кислота, гепатопротекторы, холеретики, антигистаминные препараты, витаминно-минеральные комплексы, энтеросорбенты, детоксикационная терапия.
Общие сведения
Распространенность холестаза беременных (возвратной холестатической печеночной желтухи, гестационного кожного зуда) колеблется от 0,1% до 2%. Наиболее часто заболевание выявляют в Боливии, Чили, Скандинавии, Китае, северных территориях России. Патология зачастую носит семейный характер. Вероятность развития гестационного холестаза повышается у женщин, принимавших до беременности эстроген-гестагенные оральные контрацептивы, антибиотики. В группу риска также входят пациентки с непереносимостью макролидов, эритромицинов, желудочно-кишечной патологией, эндокринными болезнями. Риск рецидива акушерской желтухи при повторной беременности достигает 60-80%.
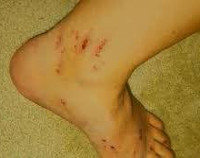
Холестаз беременных
Причины
Этиология гестационного зуда на сегодняшний день окончательно не установлена. Поскольку заболевание ассоциировано с беременностью и нередко проявляется у нескольких женщин одной семьи, вероятнее всего, в его развитии ведущую роль играют гормональные сдвиги у предрасположенных пациенток. Специалисты в сфере акушерства считают основными предпосылками возникновения холестаза в период гестации:
- Увеличение концентрации эстрогенов. К концу беременности уровень эстрогенных гормонов возрастает более чем в 1000 раз. Связываясь с рецепторами гепатоцитов, эстрогены усиливают синтез холестерина, за счет чего изменяется состав желчи. Под их влиянием у беременных также возникает дисбаланс желчных кислот: снижается концентрация дезоксихолевой, хенодезоксихолевой кислот и возрастает содержание холевой. Из-за снижения активности транспортных белков печени уровень желчных кислот в желчи уменьшается, соответственно, их поступление в кровь увеличивается. Изменения сильнее выражены при высокой гиперэстрогении, характерной для многоплодной беременности.
- Повышенная чувствительность к эстрогенам. Изменение коллоидного равновесия желчи происходит у всех беременных, однако лишь у некоторых из них развивается клинически выраженный холестаз с зудом кожи. Вероятнее всего, это обусловлено генетическими аномалиями, которые изменяют чувствительность клеток печени, билиарных канальцев к эстрогенным гормонам или влияют на активность ферментных систем, обеспечивающих синтез и транспортировку желчных кислот. Подтверждением наследственной природы гестационного холестаза является достоверно более частое выявление у беременных с акушерской желтухой и их родственников тканевых антигенов HLA-А31, HLA-w16, HLA-B8.
Дополнительным фактором, способствующим нарушению оттока желчи и повышению количества желчных кислот в плазме крови, становится воздействие прогестерона. Прогестины оказывают расслабляющий эффект на гладкие мышечные волокна, что приводит к ухудшению моторики желчного пузыря, желчевыводящих путей, усиливающей внутрипеченочный застой желчи. Кроме того, за счет замедления перистальтики кишечника нарушается обратное всасывание желчных кислот, их дисбаланс усугубляется.
Патогенез
Механизм возникновения холестаза беременных обусловлен раздражающим воздействием на кожные рецепторы желчных кислот, концентрация которых в крови при внутрипеченочном застое желчи увеличивается. Ведущим патофизиологическим звеном гепатоцеллюлярного холестаза становится снижение текучести базолатеральной и, несколько реже, каналикулярной мембраны. Проницаемость клеточной оболочки нарушается за счет недостаточности гепатобилиарного транспорта при врожденной несостоятельности белков-транспортеров и повышения концентрации холестерина из-за действия эстрогенов.
Указанные факторы снижают активность S-аденозилметилсинтетазы и тормозят синтез S-адеметионина. В результате течение биохимических процессов в гепатоцитах еще более дестабилизируется, гепатоцеллюлярные мембраны теряют фосфолипиды, уменьшается активность Na-К-АТФазы, остальных транспортных протеинов, снижаются запасы главных детоксикационных субстанций (глутатиона, таурина, других тиолов и сульфатов), что вызывает цитолиз клеток с дополнительным поступлением в кровь токсичных компонентов. Холемия и повышение уровня билирубина в крови, воздействие метаболитов на гепатоциты и билиарные канальцы, дефицит желчи в просвете кишечника формируют типичную клиническую картину заболевания и его осложнений.
Классификация
Специалисты в области гастроэнтерологии и гепатологии при систематизации форм внутрипеченочного гестационного холестаза учитывают характер изменения биохимических показателей и степень тяжести заболевания. Более благоприятным в прогностическом плане является парциальный билирубиновый вариант расстройства с нарушением синтеза и секреции преимущественно билирубина при сохранности метаболизма остальных составляющих желчи. При парциальной холеацидной форме холестаза беременных, представляющей наибольшую опасность для женщины и ребенка, нарушена акцепция или секреция желчных кислот при нормальном транспорте других компонентов. Для выбора тактики сопровождения гестации важно учитывать тяжесть заболевания:
- Легкая степень. Кожный зуд выражен нерезко. Активность трансаминаз повышена в 2-3 раза, увеличено содержание щелочной фосфатазы и гамма-глутамилтранспептидазы. Другие клинические и лабораторные признаки расстройства отсутствуют. Риск акушерских осложнений минимален, гестацию можно пролонгировать.
- Средняя степень. Выраженный зуд кожи. Активность АЛТ, АСТ увеличена в 3-6 раз, повышены концентрации холестерина, ЩФ, ГГТП, нарушены показатели гемостаза. По УЗИ может определяться билиарный сладж. Наиболее частая форма заболевания с возможной фетоплацентарной недостаточностью и задержкой развития плода.
- Тяжелая степень. Кроме зуда кожи и значительного повышения активности ферментов отмечаются лабораторные признаки нарастающей коагулопатии, клиника гастроэнтерологических нарушений. Из-за высокой вероятности осложненного течения и даже гибели плода беременность рекомендуется прервать досрочно.
Симптомы холестаза беременных
Обычно заболевание возникает на 36-40-й неделях беременности, реже — в конце 2-го триместра. Сначала расстройство проявляется кожной симптоматикой. Беременная испытывает зуд различной интенсивности, от незначительного до мучительного. Зуд первично локализуется в области ладоней, подошв, затем распространяется на спину, живот, другие участки тела, становясь генерализованным. На коже могут выявляться участки экскориаций (расчесов), осложненные вторичным гнойным процессом.
Непостоянный симптом холестаза — желтуха, которая появляется через 1-2 недели после возникновения зудящих ощущений, сопровождается потемнением мочи и осветлением кала. При тяжелом течении отмечаются жалобы на тошноту, отрыжку, изжогу, ухудшение аппетита, тяжесть в эпигастрии, тупые боли в правом подреберье, редко — рвоту. Беременная становится вялой, апатичной, заторможенной. Заболевание самостоятельно проходит спустя 7-15 дней после родов.
Осложнения
Холестаз беременных обычно не служит противопоказанием для продолжения гестации, однако при среднетяжелом и тяжелом течении оказывает на нее неблагоприятное влияние. При длительной холемии резко нарушается энергетический обмен, нарастает гипоксия, возникает цитотоксический эффект, которые приводят к фетоплацентарной недостаточности, задержке развития плода, увеличению перинатальной смертности до 4,7%. При рецидивирующем холестазе антенатальная гибель плода отмечается в 4 раза чаще, чем при нормальной беременности. До 35% родов завершаются рождением недоношенного ребенка с признаками гипоксии.
При холестатической печеночной желтухе беременных в 12-44% случаев наблюдаются преждевременные роды, чаще диагностируется респираторный дистресс-синдром, определяется меконий в околоплодных водах. Из-за недостаточного всасывания витамина К развиваются расстройства гемостаза. В результате возрастает риск акушерских коагулопатических кровотечений, ДВС-синдрома.
Повышена вероятность послеродового эндометрита. Гестационный зуд имеет тенденцию рецидивировать во время следующих беременностей, на фоне приема комбинированных оральных контрацептивов. В отдаленном периоде такие пациентки чаще страдают желчнокаменной болезнью, холециститом, неалкогольными формами гепатитов, циррозом печени, хроническим панкреатитом.
Диагностика
Поскольку зуд и пожелтение кожи выявляются не только при холестазе беременных, но и при ряде кожных, инфекционных, соматических заболеваний, задачей диагностического поиска является исключение признаков, характерных для других расстройств, которые могли возникнуть или обостриться при гестации. Рекомендуемый план обследования пациенток с подозрением на холестаз беременных включает следующие лабораторные и инструментальные методы:
- Определение уровня желчных кислот. Исследование считается скрининговым и позволяет обнаружить холестаз на доклиническом этапе у предрасположенных беременных. На фоне общего увеличения концентрации сывороточных желчных кислот повышено содержание холевой кислоты и снижен уровень хенодезоксихолевой.
- Печеночные пробы. Маркерами внутрипеченочного холестаза являются умеренное увеличение содержания прямого билирубина, α- и β-глобулинов, триглицеридов, β-липопротеидов. Отчетливо повышен холестерин. Уровень альбумина несколько снижен. Отмечается повышение активности ЩФ, ГГГТ, АлТ, АсТ, 5’-нуклеотидазы.
- Гемостазиограмма. Для среднетяжелого и тяжелого течения заболевания характерны изменения в системе гемостаза с нарастанием АЧТВ и протромбинового времени.
- УЗИ печени и желчевыводящих путей. Печень беременной имеет нормальные размеры, однородную эхоструктуру. Возможно изменение акустической плотности печеночной ткани, появление билиарного сладжа. Желчный пузырь зачастую увеличен, внутрипеченочные желчные ходы расширены, эхогенность их стенок повышена.
Дифференциальная диагностика.
Гестационный холестаз дифференцируют с другими дерматозами беременных, острым жировым гепатозом при гестации, HELLP-синдромом, поздним гестозом, вирусными гепатитами, желчнокаменной болезнью, лекарственной холестатической желтухой, раком печени, наследственной печеночной патологией (гемохроматозом, болезнью Коновалова-Вильсона, синдромом Байлера) и другими заболеваниями. Исключают инфекционный мононуклеоз, цитомегаловирусную инфекцию. По показаниям пациентку консультируют дерматолог, инфекционист, гастроэнтеролог, гепатолог, токсиколог, онколог.
Лечение холестаза беременных
Медикаментозная терапия
При сопровождении женщин с гестационной желтухой предпочтительна выжидательная тактика с тщательным мониторингом лабораторных показателей и состояния плода. Основной терапевтической задачей является устранение симптомов застоя желчи, негативно воздействующих на организм ребенка. Схема медикаментозного лечения зависит от тяжести гестационного холестаза и обычно предполагает назначение таких средств, как:
- Урсодезоксихолевая кислота. Препарат влияет на ключевые звенья патогенеза и является основным в лечении расстройства. Благодаря высокой гидрофильности эффективно защищает желчные ходы от действия гидрофобных желчных кислот, стимулирует вывод гепатотоксичных компонентов желчи. Безопасен для плода.
- Гепатопротекторы и холеретики. Средства, влияющие на состояние клеток печени и выделение желчи, позволяют снизить риск повреждения гепатоцитов, улучшить их функционирование, уменьшить застойные явления в желчевыводящей системе.
При генерализованном зуде, быстром нарастании лабораторных показателей, особенно выявлении высокой холемии, применяют энтеросорбенты, детоксикационную терапию (гемосорбцию, плазмаферез), позволяющие удалить из организма вещества, которые вызывают зудящие ощущения. При всех формах заболевания эффективно использование антиоксидантов (аскорбиновой кислоты, витамина Е). Возможно назначение антигистаминных средств, смягчающих зуд. Применение системных глюкокортикостероидов ограничено из-за возможного токсического действия на плод.
Диета
Медикаментозную терапию холестаза сочетают с коррекцией диеты. Рекомендовано дополнить рацион беременной белковыми продуктами (курятиной, говядиной, телятиной), пищевыми волокнами, жирорастворимыми витаминами, фолиевой и линолевой кислотами, ограничить употребление жирного, острого, жареного.
Родоразрешение
При легкой и средней тяжести болезни беременность завершается естественными родами в физиологический срок. Если холестаз протекает с интенсивной желтухой, холемия приближается к 40 ммоль/л, существует угроза жизни плода, проводятся досрочные роды на сроке от 36 недель. Кесарево сечение выполняется при угрожающей или начавшейся асфиксии плода, обнаружении других акушерских показаний.
Прогноз и профилактика
Благоприятный исход гестации наиболее вероятен при легком и среднетяжелом холестазе беременных. При тяжелом варианте прогноз ухудшается, особенно в случае манифестации расстройства во II триместре. С профилактической целью пациенткам, которые во время предыдущей беременности перенесли холестатическую желтуху, имеют наследственную отягощенность по этому заболеванию или вынашивают несколько плодов, рекомендованы ранняя постановка на учет в женской консультации, регулярные осмотры акушера-гинеколога, плановая консультация гастроэнтеролога, скрининговое исследование крови на желчные кислоты.
Источник
