Синдром внезапной смерти младенцев как избежать
Синдром «гибели в колыбели», или по-научному СВДС (синдром внезапной детской смерти) детей раннего возраста – это посмертное патологоанатомическое заключение, а не клинический диагноз. До наступления гибели во сне дети были совершено здоровы, не вызывали тревоги у врачей и родителей, не имели тяжелых патологий, врожденных дефектов и иных причин для летального исхода. Сегодня выдвинуто много гипотез, объясняющих происхождение синдрома, но помимо них, ученые и врачи говорят, что больше рискуют погибнуть от СВДС те дети, для которых обнаруживается влияние многочисленных факторов риска – как внешних, так и со стороны самого организма, обменных процессов и работы нервной системы.
Оглавление:
1. Что повышает риск СВДС?
2. Тревожные симптомы и методы помощи при них
3. Всегда ли это СВДС?
— Жестокое обращение с детьми и насилие в семье
— Непреднамеренная асфиксия (присыпание младенца)
— Инфекции вирусной и микробной природы
4. Совместный сон: опасен ли он развитием СВДС?
5. Тип вскармливания и риск СВДС
6. Влияние пеленания на СВДС
7. Пустышки и риск СВДС
8. Как предотвратить синдром внезапной детской смерти?
Что повышает риск СВДС?
В ходе многолетнего изучения проблемы СВДС и посмертного изучения тканей и органов погибших малышей, были выявлены определенные факторы, резко повышающие вероятность неблагоприятных исходов в младенчестве с формированием СВДС.
Важно
Эти влияния отнесены к группе факторов риска, но их наличие еще совершенно не обозначает, что кроха может умереть во сне, паниковать и переживать не стоит, но обратить внимание на профилактические меры нужно.
Итак, повышают риски для младенца на формирование СВДС:
-
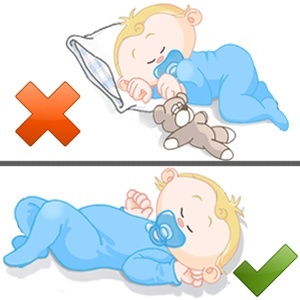
 Сон крохи на животике, особенно в колыбельке или постели с мягкими бортами, подушками и перинами.
Сон крохи на животике, особенно в колыбельке или постели с мягкими бортами, подушками и перинами. - Перегрев младенца за счет высокой температуры и низкой влажности воздуха, чрезмерного укутывания, надевания шапочек, носочков, прикрытия одеялом (особенно толстым, ватным) во сне.
- Дефицит веса тела при рождении и недостаточный его набор в первые месяцы.
- Фактор недоношенности и незрелости крохи, причем, зависимый от степени. Чем меньше срок гестации к рождению, тем выше риски, и чем менее зрелый ребенок к рождению, тем хуже прогнозы.
- Дети, которые рождены от многоплодной беременности.
- Малыши, родившиеся погодками, от третьей и последующих беременностей.
- Если в семье имели место случаи СВДС среди ближайшей родни отца или матери, имели место ранее эпизоды гибели младенцев в силу неизвестных причин.
- Отсутствие наблюдения за течением беременности у матери, если она поздно вставала на учет, не проводила УЗИ или иные исследования.
- Если ребенок недавно перенес респираторные заболевания, инфекции, иные болезни.
- Наличие анемии у матери при беременности, состояние гипоксии плода, а также анемия у крохи после рождения.
- Рождение крохи от очень юной мамочки, младше 17 лет, или возрастной после 35-40 лет.
- Наличие у матери вредных привычек до беременности, вовремя нее и после, курение в семье.
- Неблагоприятные условия жизни семьи с ребенком, низкий экономический и социальный уровень, отсутствие элементарных знаний в отношении ухода за младенцами, стесненные условия проживания (общежития, коммуналки, плохо вентилируемые комнаты).
- Наличие депрессивных расстройств у матери еще во время гестации и после родов, а также появление ребенка у мамы одиночки.
Хотя факторов риска перечислено немало, но отдельное внимание стоит уделить именно одному из них, который, по мнению исследователей, наиболее серьезно и неблагоприятно влияет на ребенка и резко повышает риск СВДС – это курение.
Важно
Если отказаться от курения на время беременности и хотя бы на младенческий возраст крохи, риск СВДС снижается минимум на 40% в сравнении с курящими семьями. Опасно не только курение при ребенке, но и пассивное курение беременной, если она дышит табачным дымом при наличии курящих членов семьи.
Опасно даже курение в соседних и смежных комнатах, с наличием вытяжек и открытых окон.

Тревожные симптомы и методы помощи при них
Опасными в отношении СВДС могут стать периоды апноэ у детей (отсутствие дыхания периодами более 10-15 секунд), особенно повторяющиеся более раза в час. Если родители обнаруживают внезапные остановки дыхания, когда кроха спит, необходимо:
- Немедленно взять ребенка на руки,
- Активно проводить кончиками пальцев по ходу позвоночника, направляя их от копчика к шее,
- Провести массаж мочек ушей, ступней, ручек,
- Активно растормошить кроху.
Обычно подобных действий вполне достаточно для того, чтобы кроха сделал вдох, а то и расплакался и за счет этого активно раздышался. Если же ребенок не начал дышать, последовательность действий следующая:
- Вызов неотложки,
- Проведение приемов по непрямому массажу сердечка,
- Использование искусственного дыхания.
Важно, чтобы родители имели навыки подобных манипуляций.
Рекомендуем прочитать:
Алгоритм сердечно-легочной реанимации у детей и взрослых: правила оказания неотложной помощи
Всегда ли это СВДС?
Важно понимать, что СВДС – это посмертный диагноз, ставящийся методом исключения. Он не относится к основной первопричине гибели грудных младенцев, наиболее часто для этого имеются вполне обоснованные и более серьезные причины. Но порой, чтобы выяснить все возможные причины гибели малыша, экспертам необходимы все данные карточки и родового эпикриза, а порой и данные по течению беременности, а также сведения, полученные от родителей. Только при исключении всех возможных влияний и благополучном течении беременности, родов и периода младенчества ставится СВДС. Что же может скрываться под маской СВДС?
Жестокое обращение с детьми и насилие в семье
Как бы это не казалось странным, но именно этот фактор лидирует в списке гибели младенцев под маской СВДС. Нередко летальный исход может быть результатом вспышки ярости матери или отца, жестокого обращения с малышом или оставления его в опасности. Подобные эпизоды в сегодняшнее время перестали быть редкостью. И если это серьезные переломы или травмы внутренних органов, которые экспертам обнаружить не трудно, то некоторые из проявлений сразу выяснить не удается – это сознательное удушение детей или же «синдром встряхнутого младенца». Оба эти состояния — результат насилия над детьми.
Важно
Если ребенка сильно трясут при укачивании, резко встряхивают или швыряют, большой вес головы на фоне неокрепших мышц шеи и слабых позвонках может предрасполагать к тяжелым травмам мозга, особенно в его стволовой части с развитием комы и гибели.
Особенно подозрительными в отношении насильственной гибели станут асоциальные семьи или повторные эпизоды гибели детей.
Непреднамеренная асфиксия (присыпание младенца)
Это гибель ребенка в результате придавливания телом матери, постельными принадлежностями при совместном сне на фоне бессонных ночей, сильной усталости и гормональных изменений, когда практикуется грудное вскармливание и совместный сон. Если утомление матери без адекватной помощи и поддержки дошло до определенной точки, она может настолько крепко уснуть, что не заметит проблем крохи и случайно придавит его телом.
Важно
Если на уровне инстинктов мать в своем обычном состоянии немедленно проснется на шевеления, крики или кряхтения ребенка, то на фоне приема алкоголя или снотворных препаратов ее мозг может быть отключен.
В связи с этим ведутся споры относительно целесообразности совместного сна матери с младенцем при ГВ, но справедливости ради стоит заметить, что развитие СВДС не менее вероятно и при сне младенца в отдельной кроватке.
Инфекции вирусной и микробной природы
Могут стать причиной гибели детей младенческого возраста скрыто протекающие инфекции, имеющие микробное или же вирусное происхождение. В периоде инкубации нет клинических симптомов, при этом негативное влияние патогенных микроорганизмов и их токсинов вполне вероятно. Также гибель возможна из-за атипичного или молниеносного развития патологии, особенно у недоношенных и незрелых детей, которые могут и не иметь клинических проявлений. Важно, прежде всего, исключать менингиты и различные иные поражения, которые могут быть летальными.
Совместный сон: опасен ли он развитием СВДС?
 Споры в отношении совместного сна матери, кормящей грудью, и младенца ведутся давно, они актуальны в связи с возможностью «приспать» ребенка с развитием его непреднамеренной асфиксии. Но специалисты в области ГВ, физиологии детей и матерей говорят о том, что мать, не подверженная депрессии, алкогольному опьянению или не находящаяся под действием препаратов, придавить и «приспать» ребенка не может. Это связано с тем, что работают материнские инстинкты и формируется чуткий сон с мгновенной реакцией пробуждения на движения, писк, крик, кряхтение и даже изменения дыхания младенца.
Споры в отношении совместного сна матери, кормящей грудью, и младенца ведутся давно, они актуальны в связи с возможностью «приспать» ребенка с развитием его непреднамеренной асфиксии. Но специалисты в области ГВ, физиологии детей и матерей говорят о том, что мать, не подверженная депрессии, алкогольному опьянению или не находящаяся под действием препаратов, придавить и «приспать» ребенка не может. Это связано с тем, что работают материнские инстинкты и формируется чуткий сон с мгновенной реакцией пробуждения на движения, писк, крик, кряхтение и даже изменения дыхания младенца.
Обратите внимание
Более того, совместный сон помогает в более длительном ГВ, которое относится к мерам профилактики СВДС, на 20-25% снижает риск СВДС, в связи с тем, что младенец синхронизирует свои ритмы дыханий и сердцебиений с материнскими, а мать чувствует кроху «мозгом и сердцем».
Мама, даже находясь во сне и полудреме, чутко контролирует состояние крохи, и малейшее его беспокойство приводит к тому, что она его переворачивает или прикладывает к груди, стимулируя тем самым его дыхание.
Считается, что риск СВДС возникает у детей после периода громкого и продолжительного плача в своей кроватке, когда к нему не подходят, и от переутомления и возбуждения он затем впадает в период глубокого тяжелого сна.
При совместном сне такие эпизоды просто исключены, мать не даст ребенку расплакаться до истерики.
Рекомендуем прочитать:
Совместный сон с ребенком: за и против, вопросы безопасности
Тип вскармливания и риск СВДС
По данным многочисленных публикаций была доказана важность ГВ с целью профилактики СВДС, так как отказ от него в периоде первого месяца повышает риск гибели в 5 с лишним раз, а кормление два месяца – в 3.5 раза. Если практикуется смешанное кормление, риски не превышают среднестатистические. Грудное молоко за счет своего состава, жирных кислот и защитных иммуноглобулинов ускоряет созревание мозговых структур, помогает в защите от инфекций, защищая младенца и от дыхательных расстройств.
Влияние пеленания на СВДС
 В отношении пеленания, особенно тугого, мнения экспертов в прогнозировании риска СВДС расходятся. Так, одни из них говорят, что тугое пеленание не дает ребенку перевернуться во сне, и снижен риск накрывания с головой одеялом или утыкания лицом в подушки, что снижает риск СВДС. Но, в то же время, другие эксперты говорят о том, что пеленание и ограничение движений крохи не дает принять удобную позу для сна, нарушает терморегуляцию и грозит перегреванием, может нарушать дыхание из-за сдавления грудной клетки и увеличивает риски СВДС.
В отношении пеленания, особенно тугого, мнения экспертов в прогнозировании риска СВДС расходятся. Так, одни из них говорят, что тугое пеленание не дает ребенку перевернуться во сне, и снижен риск накрывания с головой одеялом или утыкания лицом в подушки, что снижает риск СВДС. Но, в то же время, другие эксперты говорят о том, что пеленание и ограничение движений крохи не дает принять удобную позу для сна, нарушает терморегуляцию и грозит перегреванием, может нарушать дыхание из-за сдавления грудной клетки и увеличивает риски СВДС.
Пустышки и риск СВДС
Хотя в отношении пустышки для грудничков эксперты высказывают мнение о ее ненужности, но для тех детей, кто кормится смесями и спит в кроватке, она может быть спасением от СВДС. Так, отверстия в изделии позволяют обеспечить доступ воздуха ребенку даже при переворачивании на живот, если кроха уткнулся лицом в постель или если одеялом он накрылся с головой. Ее рекомендуют применять искусственникам с возраста 1 месяца, и затем постепенно убирать к годовалому возрасту, когда риск СВДС уже снижен. Грудничкам же альтернативой пустышки должна стать грудь матери.
Как предотвратить синдром внезапной детской смерти
Невозможно предсказать заранее подобное состояние и предотвратить его во всех случаях, поэтому для родителей первоочередной задачей должны стать меры профилактики СВДС. Они включают в себя создание безопасной среды и максимальное исключение тех факторов риска, на которые они могут влиять. Прежде всего, важно обеспечить полноценные условия для сна ребенка:
-
 Дети должны спать на спине или на боку, но в удобном для этого положении, лежа на животе они могут спать под присмотром родителей или при создании особого положения.
Дети должны спать на спине или на боку, но в удобном для этого положении, лежа на животе они могут спать под присмотром родителей или при создании особого положения. - Постельные принадлежности не должны быть слишком мягкими и продавливающимися, запрещены перины и мягкие ватные матрасы, до года не нужны подушки.
- Не стоит накрывать детей одеялами, лучше одеть теплее и дать возможности спать без них.
- Не стоит туго пеленать детей на сон, беспокойным малышам можно препеленать ручки и ножки свободно.
- В кроватке не место мягким игрушкам и различным вещам.
Не менее важен и микроклимат в доме, не допускающий как замерзания, так и перегревания младенца, шапочки дома при комнатной температуре нужны только после купания, пока волосы не просохнут и только в раннем возрасте. Оптимальной температурой для сна будет 18-200С. Если ребенок только поел, перед укладыванием в кроватку необходимо, чтобы он срыгнул воздух, это достигается ношением его на руках столбиком, до отхождения воздуха с типичным звуком.
Допустимо применение различных устройств и мониторов, особенно если младенец спит в своей кроватке и отдельной комнате. Они сообщат родителям о нарушениях сна, дыхания и беспокойстве.
А вот современные клинья и позиционеры для сна, которые рекламируют как способы профилактики СВДС, не эффективны, дороги и бесполезны, а в некоторых случаях могут быть еще и опасными (не дают принять удобную физиологичную позу для сна).
Важно
Также не доказано увеличение риска СВДС при проведении прививок, масштабные научные исследования не обнаружили подобных закономерностей, в связи с чем не стоит отказываться от вакцинации именно по данной причине.
Есть группа детей, на которых важно обращать особое внимание, чтобы снизить риски СВДС:
- Дети, имеющие высокую температуру, в том числе и во сне
- Малыши, имеющие снижение двигательной активности, отказывающиеся от еды, развивающие признаки недомогания
- Детишки с признаками любых респираторных явлений – кашлем, насморком, похрапыванием
- Спящие после длительных периодов плача или истерики
- Вынужденные ночевать в незнакомой для них обстановке, и не в своей кроватке.
Для таких детей со стороны родителей нужно установить более пристальный контроль как за дневными снами, так и за ночным.
Парецкая Алена, педиатр, медицинский обозреватель
5,526 просмотров всего, 1 просмотров сегодня
Загрузка…
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 7 октября 2019;
проверки требуют 2 правки.
Синдро́м внеза́пной де́тской сме́рти, СВДС (лат. mors subita infantum, англ. sudden infant death syndrome, SIDS) — внезапная смерть от остановки дыхания внешне здорового младенца или ребёнка до 1 года, при которой вскрытие не позволяет установить причину летального исхода.
Иногда СВДС называют «смертью в колыбели», поскольку ей могут не предшествовать никакие признаки, часто ребёнок умирает во сне.
Впервые термин «СВДС» введён в 1969 году. Исследование проблемы ведется с 1950-х годов[3], со второй половины 1980-х годов изучение СВДС интенсифицировалось.
Статистика[править | править код]
В 1980-е годы в западноевропейских странах смертность от СВДС была около 2 на 1000 живорождённых. После проведения кампании «сон на спине» к концу века она снизилась примерно до 0,5 на 1000 и остаётся около этой отметки[4]. Статистика СВДС, особенно по отдельным странам, не является высокоточной. Дело в том, что этот диагноз ставится в результате исключения всех остальных и не существует единой и обязательной для всех стран методики его установления.
Факторы[править | править код]
Факторы, повышающие риск СВДС[править | править код]
Точные причины СВДС пока не установлены. К СВДС относят любые случаи смерти непонятной этиологии, что заставляет некоторых медиков и исследователей критично относиться к выделению СВДС в отдельное заболевание.[5] Если на секции, куда направляют детей с предварительным диагнозом СВДС, обнаруживаются болезни (врождённые пороки развития, опухоли, тяжёлые инфекции — что составляет примерно треть случаев), то окончательный диагноз СВДС не ставится[6]. Однако и в случае неясной этиологии, как правило, на секции находят признаки хронической гипоксии[6].
Последние десятилетия изучаются факторы, коррелирующие с СВДС. Вопрос о взаимодействии факторов пока открыт.
Факторы риска:
- Сон на животе — основной фактор риска, не вызывающий сомнений. В период с 1970 по 1991 большинство руководств для родителей в западных странах рекомендовали укладывать малыша на живот, чтобы срыгнув, он не захлебнулся. В результате длительных исследований группа энтузиастов, в частности, профессор Питер Флеминг[7], установили, что сон на животе повышает риск СВДС[8]. После изменения официальной рекомендации и проведения массовой кампании «укладывать ребёнка на спину» в странах Западной Европы с 1992 года смертность сократилась в 2—3 раза, аналогичные результаты получены в США и других странах. Единственная страна Западной Европы, где смертность от СВДС в начале 1990-х годов возросла, — территория бывшей ГДР, где от советской медицинской традиции перешли к западноевропейской и матери стали чаще укладывать детей на живот[5][9].
- Излишнее укутывание, тёплая одежда[5]. Вероятно, по этой причине в ряде стран последние годы педиатры официально рекомендуют использовать ночной мешок (стандартизованной термостойкости) вместо одеяла, хотя другие соображения (скапливание углекислого газа под одеялом и др.) тоже могут иметь значение. Следует отметить, что переохлаждать ребёнка в аспекте риска СВДС тоже не рекомендуется[6].
- Слишком мягкое основание кровати (колыбели). В частности, по неизвестным причинам (возможно, в связи с взаимодействием факторов) высок риск СВДС у детей, спящих на диване[5]. Не рекомендуется использование подушки[6].
- Уже происходившие опасные симптомы (беспричинная остановка дыхания или сердца) у ребёнка или его братьев и сестёр[5].
- Мать-одиночка моложе 20 лет, которая не обращалась к врачу за дородовой помощью.
- Болезнь матери во время беременности.
- Промежуток между первой и второй беременностью слишком мал (менее 1 года) или если раньше имели место выкидыши.
- Курение матери[10], употребление спиртных напитков или наркотиков[5].
- Осложнённые роды (при тазовых предлежаниях плода риск возрастает в 7 раз).
- Длительные роды (более 16 часов; риск возрастает в 2 раза).
- Проблемы пренатального развития (значительные потрясения нервной системы в утробе матери). При дородовых стрессах замедляется рост этих детей, малый рост и вес при рождении.
- Недоношенные дети.
- Неспособность брать грудь у матери.
- Искусственное вскармливание[5].
- Мужской пол ребёнка (61 % случаев СВДС приходится на мальчиков)[6].
- Возраст ребёнка от 2 до 6 месяцев. На этот период приходится 90 % случаев СВДС[6].
- Чаще происходит в зимнее время года, что, возможно, объясняется инфицированием респираторным синцитиальным вирусом человека[11].
- Сон в раздельных с родителями комнатах[5].
Кроме перечисленных внешних факторов, исследования отмечают ещё следующие факторы[12]:
- ствол мозга детей, умерших в результате СВДС, имел значительно сниженную концентрацию серотонина, триптофана гидроксилаза, ключевой зимазы серотонина;
- в стволе мозга повышенное количество серотонинергических нейронов;
- в стволе мозга пониженные связи рецептора 1A серотонина;
- пониженный транспортер серотонина в медулле;
- повышенный полиморфизм А гена аллели 4 у девочек и аллели 3 у девочек в моноаминоксидазе.
Таким образом, аномалии в синтезе серотонина наносят ущерб способности ребёнка нормально регулировать пробуждение и дыхательные движения в случаях, потенциально угрожающих его жизни во сне.
Также отмечается изменённый полиморфизм провоспалительных цитокинов, маленький мандибулярный размер.
Факторы, снижающие риск СВДС[править | править код]
- Сон на спине — сон на животе и боку потенциально опасен[5]. В то же время сон на спине повышает риск позиционной плагиоцефалии[12].
- Хороший дородовой уход за матерью, отсутствие дородовых стрессов.
- Отсутствие контакта ребёнка с табачным дымом.
- Грудное вскармливание, если мать не употребляет при этом спиртных напитков[5][6].
- Отсутствие перегрева ребёнка во время сна.
- Медицинский уход за ребёнком.
- Сосание ночью пустышки[9]. По этому фактору проводится дополнительная проверка достоверности[13], и есть несколько гипотез, которые имеют ряд слабых мест[5]. Использование пустышки не обязательно является причиной снижения СВДС: возможно, использование пустышки и низкая вероятность СВДС являются следствием другой неизвестной причины[источник не указан 1430 дней].
Спорные факторы[править | править код]
Вопреки широко распространённой в Интернете информации[14], исследования[5][6][9][15][16] показывают, что совместный сон матери и младенца в одной кровати сопряжён с повышенным риском СВДС.
Однако следует учитывать, что взаимодействие факторов изучено недостаточно хорошо. Не исключено, что в повышенный риск СВДС от совместного сна вносят свой вклад сопряжённые факторы: невнимательность к врачебным рекомендациям и невнимание к ребёнку, курение и употребление спиртных напитков родителей (табачный или алкогольный запах больше влияет на ребёнка, если родители спят рядом, есть и риск по невнимательности накрыть ребёнка, бедность (неспособность купить детскую кровать или нехватка места в комнате)[5]. На это указывают и результаты работ по исследованию корреляции между совместным сном и невнимательностью родителей к рекомендациям[17].
Существуют культуры с резко пониженным средним риском СВДС, где принято спать с ребёнком в одной кровати[5]. Однако есть и культуры с резко повышенным средним уровнем СВДС, где также принято спать с детьми[5]. Таким образом, повышенный риск совместного сна не вполне пояснён и нуждается в дальнейшем изучении.
Причины[править | править код]
Исследования показывают, что у детей, умерших в результате СВДС, имеется опосредованная серотонином дисрегуляция (serotonin-mediated dysregulation) вегетативной нервной системы. Это повышает уязвимость ребёнка к внешним стрессорам, таким как пронированная поза во сне, перегревание[18].
Согласно опубликованным в 2012 году исследованиям с экспериментами на мышах, причиной синдрома названо отсутствие у умерших особей гена ATOH1, кодирующего белок, который отвечает за нейронные связи и прохождение нейронных сигналов, способствующих изменению ритма дыхания при накоплении в крови углекислоты[19][20].
Предполагают, что СВДС может быть вызван сбоями в функционировании автономной нервной системы, особенно тех её отделов, которые связаны с дыханием и работой сердца (Shaannon&Kelli, 1987), в частности, дефицитом серотонина[21].
В 1980-е годы существовала гипотеза[22], что часть случаев СВДС связана с тем, что недостаточно развитый водитель ритма дыхания, затухая под воздействием неудачного случайного сингулярного стимула[23], не в состоянии возобновить движение. У взрослых людей система множественных водителей ритма дыхания, кровообращения и др. устроена значительно сложнее и надёжнее.
Скапливание углекислого газа в повышенной концентрации. Конкретные механизмы, останавливающие дыхание, не известны.
Незрелость дыхательного центра в сочетании с другими факторами (простуда, переохлаждение, сигаретный дым).
Все вышеперечисленные гипотезы являются различными формулировками близких предположений.
Вакцинация не является фактором риска[24].
Профилактика[править | править код]
Рекомендации, предложенные И. М. Воронцовым[6]:
- стараться укладывать ребёнка спать на спину, а не на живот;
- укладывать ребёнка на плотный матрац без подушки;
- использовать специальный спальный мешок вместо одеяла, соблюдая при этом режим, установленный в инструкции;
- если используется одеяло, класть ребёнка в изножье кровати (чтобы ему некуда было сползать под одеяло)[25];
- стремиться к тому, чтобы ребёнок спал в собственной кроватке, но в одной комнате с родителями;
- не перегревать и не переохлаждать ребёнка, не пеленать его слишком туго;
- не курить в помещении, где находится ребёнок;
- избегать воздействия на ребёнка резких запахов, звуков, световых раздражителей, прежде всего во время его сна (в том числе дневного);
- стремиться сохранить по мере возможности естественное вскармливание ребёнка хотя бы в течение 4 месяцев;
- проводить соответствующие возрасту массаж, гимнастику и закаливание.
СВДС и убийства[править | править код]
Как минимум некоторые случаи предполагаемого СВДС оказывались в результате более тщательного расследования убийствами детей или случаями непреднамеренного причинения им смерти родителями, впоследствии выданного преступниками за смерть по неизвестным причинам и ошибочно диагностированного врачами как СВДС[26]. В США имели место резонансные случаи, когда за СВДС удавалось выдать до пяти убийств собственных детей[27]. Обычно подозрительной (но возможной) считается вторая смерть ребёнка от СВДС в одной семье. Если же смерть третья, это считается невероятным.
См. также[править | править код]
- NOS1AP — вариации гена ассоциированы с синдромом.[28]
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Комитет по изучению внезапной детской смерти в округах Лондона и Кембриджа был создан в 1953 году. Первый его отчёт, показавший, что проблема в 7 раз масштабнее, чем опасались, был опубликован в 1957 году.
- ↑ «Evolución del síndrome de la muerte súbita del lactante en los países desarrollados. Situación actual en España». p.9 Libro Blanco de la Muerte Súbita del Lactante (SMSL), AEP (2003)
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 P. Sidebotham, P. Fleming, Unexpected death in childhood. A handbook for practitioners. — John Wiley & Sons, 2007. — ISBN 978-0-470-06095-7.
- ↑ 1 2 3 4 5 6 7 8 9 Н. П. Шабалов. Детские болезни, 5-е изд. Т. 1. — СПб.: Питер, 2002. — ISBN 5-94723-451-3.
- ↑ Peter John Fleming в ResearchGate
- ↑ Синдром внезапной детской смерти: рекомендации, которые снижают риск.
- ↑ 1 2 3 M.M. Vennemann, T. Bajanowski, B. Brinkmann, G. Jorch, C. Sauerland, E.A. Mitchell, Sleep environment risk factors for sudden infant death syndrome: the German sudden infant death syndrome study. Pediatrics. 2009 Apr;123(4):1162-70
- ↑ Всемирная Организация Здравоохранения. С. 8. Цитата «Examples include increased rates of stillbirth and selected congenital malformations during fetal life, death attributed to the sudden infant death syndrome in infancy, disability from respiratory diseases in childhood and adolescence and young adulthood.»
- ↑ Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright © 2014 American Academy of Pediatrics p.366
- ↑ 1 2 Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright © 2014 American Academy of Pediatrics p.367
- ↑ Запрос «SIDS pacifier» в PubMed.
- ↑ Совместный сон и СВДС
- ↑ Tappin et al. 2002, Hauck et al. 2003, McGarvey et al. 2003, Carpenter et al. 2004
- ↑ Дополнительные источники доступны по запросу «SIDS bed sharing» в PubMed.
- ↑ L.Y. Fu, E.R. Colson, M.J. Corwin, R.Y. Moon, Infant sleep location: associated maternal and infant characteristics with sudden infant death syndrome prevention recommendations. J Pediatr. 2008 Oct;153(4):503-8.
- ↑ Berkowitz’s Pediatrics: A Primary Care Approach, 5th Edition Copyright © 2014 American Academy of Pediatrics p.360
- ↑ Статья журнала Neuron. Volume 75, Issue 5, 6 September 2012, Pages 799—809 (англ.) (Проверено 10 сентября 2012)
- ↑ Найдена причина возникновения синдрома внезапной младенческой смерти Статья на сайте MedPortal.ru медицинских новостей (Проверено 10 сентября 2012)
- ↑ Society for Neuroscience: SIDS and Serotonin, 2004
- ↑ А. Т. Уинфри, Время по биологическим часам. — М. Мир, 1990.
- ↑ Стимул, останавливающий часы. В случае механических маятниковых часов это толчок, произведённой в нужной фазе, останавливающий качание маятника. Было показано (см. Уинфри, «Время по биологическим часам», 1990), что аналогичные сингулярные стимулы могут остановить и биологические часы.
- ↑ CDC — Redirect 018
- ↑ Программа «Feet to Foot» Фонда изучения детской смерти (Великобритания). Цит. по: P. Sidebotham, P. Fleming, Unexpected death in childhood. A handbook for practitioners.
- ↑ Murder misdiagnosed as SIDS: a perpetrator’s perspective
- ↑ Mother Guilty In the Killings Of 5 Babies — New York Times
- ↑ Osawa M., Kimura R., Hasegawa I., Mukasa N., Satoh F. SNP association and sequence analysis of the NOS1AP gene in SIDS (англ.) // Leg Med (Tokyo) : journal. — 2009. — March. — doi:10.1016/j.legalmed.2009.01.065. — PMID 19289301.
Литература[править | править код]
- Сирс У., Сирс М.. Ваш малыш от 1 года до двух лет. — М.: Изд-во Эксмо, 2006. — 912 с.
- Крэйг Г. Психология развития. — СПб.: Изд-во «Питер», 2000. — 992 с.
- Li D. K., Willinger M., Petitti D. B., Odouli R., Liu L., Hoffman H. J. Use of a dummy (pacifier) during sleep and risk of sudden infant death syndrome (SIDS): population based case-control study // BMJ. — 2005.
- Андреева Т. И. Смерть в колыбели. Как её предотвратить. — Киев, 2003. — 56 с. — ISBN 966-8012-21-6
Ссылки[править | править код]
- Л. А. Зубов, Ю. М. Богданов, А. Ю. Вальков. Синдром внезапной детской смерти
- Е. Новосёлова. Синдром внезапной детской смерти: убийца найден?
- Л. М. Макаров. Внезапная смерть и синкопальные состояния у детей. Видеолекция
Источник
