Синдром ваарденбурга фото что это

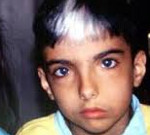
Синдром Ваарденбурга – генетически гетерогенное наследственное заболевание, характеризующееся комплексом аномалий и пороков развития, обусловленных нарушением формирования структур нервного гребня в эмбриональном периоде. Симптомами этого состояния являются смещение латерального угла обоих глаз, широкая переносица («греческий профиль»), пигментные аномалии кожи, волос и радужной оболочки, тугоухость. Диагностика синдрома Ваарденбурга производится на основании данных настоящего статуса пациента, аудиометрических и офтальмологических исследований, изучения наследственного анамнеза и молекулярно-генетических анализов. Специфического лечения этого состояния не существует, терапевтические мероприятия направлены на устранение и облегчение симптомов патологии.
Общие сведения
Синдром Ваарденбурга – наследственное заболевание из группы нейрокристопатий – патологий, обусловленных нарушением эмбрионального развития структур так называемого нервного гребня. Впервые симптомокомплекс, характерный для данного заболевания, был описан голландским офтальмологом П. Ваарденбургом в 1951 году. В последующие годы достижения в области генетики позволили определить причины синдрома Ваарденбурга и вариабельность клинического течения данной патологии.
Механизм наследования этого заболевания различный по причине генетической гетерогенности – чаще всего имеет место аутосомно-доминантный тип с неполной пенетрантностью, однако описаны и аутосомно-рецессивные разновидности. Встречаемость синдрома Ваарденбурга всех типов составляет примерно 1 случай на 40 000 новорожденных, в южных регионах Австралии частота несколько выше, что позволяет сделать предположение о возникновении патологии в этом регионе. Согласно данным медицинской статистики, этим заболеванием обусловлено от 2 до 5% всех случаев наследственной тугоухости и глухоты. Половое распределение синдрома Ваарденбурга не имеет особенностей, мальчики и девочки поражаются с одинаковой частотой.

Синдром Ваарденбурга
Классификация и причины
В настоящий момент выделено четыре клинических типа синдрома Ваарденбурга, некоторые из них делятся на подклассы в зависимости от гена, мутации которого привели к развитию заболевания. Общей причиной всех форм патологии является нарушение формирования структур нервного гребня в эмбриональном периоде – это приводит к порокам развития лица, пигментным аномалиям, расстройствам слуха и иногда зрения. Дизэмбриогенез при синдроме Ваарденбурга обусловлен дефектами генов, в большинстве случаев кодирующих белки-факторы транскрипции, то есть, отвечающих за экспрессию других генов.
Синдром Ваарденбурга 1-го типа (WS1) является наиболее распространенным вариантом патологии с аутосомно-доминантным типом наследования, но различной экспрессивностью. Его причиной становятся мутации в гене PAX3, расположенном на 2-й хромосоме. Продуктом его экспрессии является транскрипционный фактор, предположительно контролирующий процессы миграции клеток в нервном гребне и влияющий на экспрессию гена MITF. Помимо синдрома Ваарденбурга 1-го типа, мутации в гене PAX3 приводят к 3-му типу аналогичного заболевания (WS3), также доказано его участие в развитии рабдосаркомы.
Синдром Ваарденбурга 2-го типа (WS2) обуславливает порядка 20-25% всех случаев данной патологии, имеет как минимум четыре подкласса (a, b, c, d), однако наиболее изученными являются WS2a и WS2d. Первый обусловлен дефектами гена MITF, локализованного на 3-й хромосоме, он кодирует транскрипционный фактор, активизирующий работу гена тирозиназы – ключевого фермента развития меланоцитов. Синдром Ваарденбурга WS2d вызван мутациями гена SNAI2, расположенного на 8-й хромосоме, он также кодирует один из факторов активизации транскрипции. Функции генов, обуславливающих WS2b и WS2c, на сегодняшний момент неясны, известно только, что они расположены на 1-й и 8-й хромосомах соответственно.
Синдром Ваарденбурга 3-го типа (WS3, синдром Клейна-Ваарденбурга, названный в честь швейцарского врача Д. Клейна) является наиболее тяжелым вариантом данного состояния. Он вызывается мутациями гена PAX3 (который является причиной WS1), однако при этом дефектные формы гена у больных находятся в гомозиготном состоянии или имеет место нонсенс-мутация.
Синдром Ваарденбурга 4-го типа (WS4, синдром Ваарденбурга-Шаха) – является, в отличие от других типов заболевания, патологией с аутосомно-рецессивным механизмом наследования. Имеет три разновидности (a, b, c), вызываемые мутациями различных генов. WS4a обусловлен мутацией гена EDNRB, который локализован на 13-й хромосоме и кодирует последовательность сложного белка В-эндотелина. Синдром Ваарденбурга WS4b по молекулярному патогенезу схож с предыдущим вариантом, поскольку вызывается дефектами гена EDN3 – он расположен на 20-й хромосоме и кодирует лиганд В-эндотелина. В отличие от них, WS4c обусловлен мутацией гена SOX10 – представителя обширной группы регуляторных генов. Он располагается на 22-й хромосоме.
Симптомы
Клиническая картина синдрома Ваарденбурга во многом зависит от типа заболевания, при этом имеются некоторые общие для всех типов проявления. Так, при патологии любого типа в 99% случаев у больных наблюдается латеральное смещение наружного угла глаза (телекант), в двух третях случаев регистрируется расширение переносицы. Примерно у половины всех лиц, страдающих синдромом Ваарденбурга, возникает белая прядь волос выше лба, гетерохромия радужки, врожденная очаговая лейкодермия, тугоухость различной степени выраженности вплоть до глухоты. Заболевание характеризуется высокой вариабельностью проявлений не только между типами, но и между носителями одного и того же патологического гена – в пределах одной семьи или даже у однояйцевых близнецов могут наблюдаться различные симптомы.
Синдром Ваарденбурга 1-го типа считается классическим и характеризуется наличием телеканта, пигментных нарушений кожи, волос и радужной оболочки и другими типичными для этого заболевания аномалиями лица. Особенностью WS2 любого подкласса является наличие только изолированных аномалий пигментации и нарушений слуха – от 1-го типа патологии его дифференцируют по отсутствию смещения латерального угла глаза. Синдром Ваарденбурга 3-го типа клинически протекает более тяжело, нарушения пигментации, тугоухость и пороки развития лица выражены достаточно сильно. Кроме того, для этого варианта заболевания также характерно развитие гипоплазии мышечной ткани, преимущественно на верхних конечностях.
Проявления синдрома Ваарденбурга 4-го типа (синдром Ваарденбурга-Шаха) включают в себя симптомы болезни Гиршпрунга – нарушения вегетативной иннервации некоторых отделов желудочно-кишечного тракта. Для этого варианта заболевания, помимо типичных нарушений пигментации, нейросенсорной тугоухости и глухоты также характерны боли в животе, запоры, метеоризм, врожденное расширение ободочной кишки – мегаколон. Выраженность этих проявлений зависит от длины участка толстой кишки, лишенной подслизистого нервного сплетения. Кроме этого, некоторые случаи синдрома Ваарденбурга 4-го типа сопровождаются нарушениями миелинизации нервных волокон, преимущественно периферических – исследователи иногда выделяют такие случаи в отдельную разновидность под названием PCWH-синдром.
Диагностика
Определение синдрома Ваарденбурга производится на основании данных осмотра больного, изучения его наследственного анамнеза, офтальмологических и аудиометрических исследований. Окончательное подтверждение диагноза дает молекулярно-генетический анализ. Кроме того, в отношении некоторых форм заболевания могут использоваться такие дополнительные методы диагностики, как электромиография (при WS3), биопсия стенки толстой кишки (при WS4). При осмотре больного синдромом Ваарденбурга, как правило, выявляется характерный внешний вид лица (смещение латеральных уголков глаз, широкая переносица), лейкодермия различной выраженности, очень часто виден белый пучок волос надо лбом. Радужные оболочки глаз могут иметь разный цвет (гетерохромия) или вставки другого оттенка в форме сектора.
Аудиометрические исследования при синдроме Ваарденбурга зачастую обнаруживают снижение слуха вплоть до полной глухоты. Обычно тугоухость при этом заболевании не имеет тенденции к прогрессированию. В редких случаях синдром Ваарденбурга может сопровождаться врожденными пороками сердца, расщелиной твердого нёба и другими тяжелыми нарушениями, при 3-м типе заболевания определяется гипоплазия мышц верхних конечностей. При подозрении на наличие WS4 производят контрастную рентгенографию толстого кишечника, при наличии расширенных участков осуществляют биопсию стенки кишки в их области – в случае синдрома Ваарденбурга 4-го типа там выявляется отсутствие нервных сплетений. Врачом-генетиком может быть выполнена молекулярно-генетическая диагностика практически любой формы этого заболевания методом секвенирования ассоциированных с ним генов. Также может производиться определение носительства дефектной формы гена в случае отягощенного наследственного анамнеза и пренатальная диагностика синдрома Ваарденбурга.
Лечение синдрома Ваарденбурга
Специфической терапии этого заболевания на сегодняшний день не существует, применяется только симптоматическое лечение, а также мероприятия, направленные на улучшение качества жизни больного. Тугоухость и глухоту при синдроме Ваарденбурга можно компенсировать имплантацией кохлеарного аппарата, причем это необходимо делать как можно раньше для нормального развития речи у ребенка. В случае развития тех или иных офтальмологических нарушений может потребоваться коррекция в виде ношения очков или контактных линз. Гипоплазия мышц, характерная для синдрома Ваарденбурга 3-го типа, может уменьшаться при регулярных занятиях лечебной гимнастикой и использовании физиотерапевтических процедур. Поражение желудочно-кишечного тракта при WS4 устраняется хирургическим путем – посредством удаления патологически измененных участков кишечника.
Прогноз и профилактика
В большинстве случаев прогноз синдрома Ваарденбурга благоприятный, так как пороки развития при этом заболевании зачастую не угрожают жизни больного и не имеют тенденции к прогрессированию. В редких случаях наличие дополнительных аномалий развития при этой патологии (пороки сердца, кишечника, расщепление нёба, гидроцефалия) может несколько ухудшить прогноз. Важнейшим фактором снижения качества жизни больных синдромом Ваарденбурга является тугоухость и глухота, которые при поздней диагностике могут привести к нарушению развития речи. Нередко из-за нарушения пигментации глаз и кожи, у лиц с этой патологией возникают солнечные ожоги и повышенная чувствительность к свету, что устраняется ношением солнцезащитных очков и использованием специальных кремов. Профилактика синдрома Ваарденбурга возможна только в рамках медико-генетического консультирования родителей перед зачатием ребенка и пренатальной диагностики.
Источник

Синдром Ваарденбурга встречается не так часто. Эту болезнь открыл и начал изучать в 1947 году офтальмолог из Голландии. Его исследования показали, что недуг не только становится причиной пигментных изменений в глазах, но и влияет на внешний вид носа, волос. В отдельных случая при заболевании даже появляются проблемы со слухом.
Синдром Ваарденбурга – что это такое?
Такое название получило одно наследственное заболевание. Ваарденбурга синдром, что это? Патология развивается, когда есть нарушения эмбрионального развития нервного гребня. Хорошо, что встречается она не слишком часто – по статистике, болезнь обнаруживается у одного ребенка на 40 тысяч новорожденных. Гендерной избирательностью синдром Ваарденбурга не отличается – родиться с этим своеобразным отклонением могут и девочки и мальчики.
Синдром Ваарденбурга – причины
Медицина сегодня научилась выделять несколько основных видов патологии, но все они развиваются из-за проблем на этапе формирования структуры нервного гребня. Синдром Ваарденбурга, причины заболевания до сих пор изучают специалисты, им уже удалось выяснить, что, например, дизэмбриогенез при диагнозе – последствие дефекта генов, что участвуют в кодировке белков-факторов транскрипции.
Тип мутации при синдроме Ваарденбурга
Есть несколько основных разновидностей заболевания:
- Синдром Ваарденбурга 1 типа. Такая патология самая распространенная и встречается в большинстве случаев. Она развивается, когда происходят мутации в генах РАХ3.
- Синдром Ваарденбурга 2 типа. На этот вид приходится от 20 до 25 процентов всех подтвержденных диагнозов, и он делится на еще четыре подвида – a, b, c, d. Из них сильнее всего распространены первый и последний типы, которые развиваются при дефектах генов MITF и SNAI2. Что же вызывает остальные патологии, наука пока не выяснила.
- Синдром Клейна-Ваарденбурга 3 типа. Это самый тяжелый вариант заболевания, при котором могут встречаться нонсенс-мутации.
- Синдром 4 типа. Данная патология отличается от других тем, что у нее аутосомно-рецессивный механизм наследования.
Синдром Ваарденбурга – симптомы
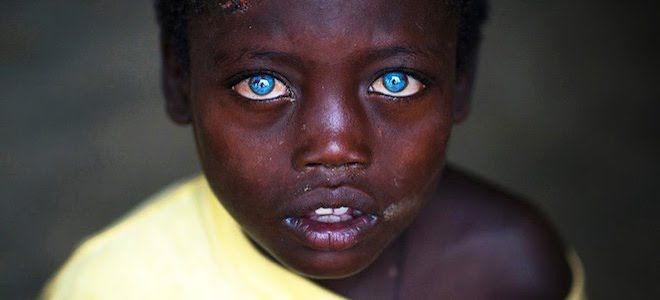
Специалисты со всего мира договорились выделять пару групп основных критериев патологии – малые и большие. Последние распространены намного больше. По одному из них синдром Ваарденбурга фото определить поможет даже непрофессионалу. Речь о гетерохимии – разных глазах. Людей с такой отличительной чертой на планете не так много, но надо учитывать, что ее вызывает не только патология. То есть, гетерохимия – это не 100-процентный фактор определения болезни.
Имеет синдром Ваарденбурга признаки и другого характера:
- заметно широкая переносица;
- ярко-голубая каемка вокруг радужной оболочки;
- клочок седых волос;
- смещенный внутренний угол глаз;
- иногда – выраженные проблемы со слухом и глухота.
Малые критерии, помогающие заподозрить синдром:
- синдактилия;
- лейкодермия;
- слишком большое количество родинок;
- контрактура пальцев;
- небольшие надбровные дуги;
- расщепление в позвоночном столбе.
Синдром Ваарденбурга – диагностика

Сама по себе гетерохимия еще не гарантия диагноза, но если она сочетается с тугоухостью, белыми прядками или широкой переносицей, то можно не сомневаться – это патология. Иногда астигматизм при синдроме Ваарденбурга наблюдается, но этот признак встречается совсем нечасто. Чтобы окончательно подтвердить диагноз, нужно сделать генетическое исследование.
Синдром Ваарденбурга – прогноз
Почти что во всех случаях патологии прогноз хороший. Дело в том, что заболевание, как правило, никак не угрожает жизни пациента и прогрессировать не склонно. Только в редких случаях люди с синдромом Ваарденбурга сталкиваются с дополнительными аномалиями вроде порока сердца, проблем с кишечником, гидроцефалии, которым под силу усугубить прогноз.
Самое сложное при заболевании – ухудшение слуха и глухота. Если с этими проявлениями недуга не начать вовремя бороться, то они могут развиться и в конечном счете приведут к нарушению речи. Еще одна вероятная проблема больных с этим синдромом – солнечные ожоги глаз. Чтобы избежать их, отдельным пациентам приходится постоянно носить солнцезащитные очки и регулярно пользоваться специальными кремами.
Синдром Ваарденбурга – профилактика
Если у одного из родителей синдром Ваарденбурга-Клейна есть, то вероятность того, что патология передастся ребенку, очень высока. Чтобы обезопасить малыша, при беременности важно провести генетическое исследование. Это может быть эффективно при осложненной наследственности. Если же ни один из родителей с подобной проблемой не знаком, то предупредить развитие синдрома никак не получится. Лучшее, что можно сделать будущей матери – обезопасить себя от переживаний, стрессов и всех других факторов, которые могут оказать тератогенное воздействие.
Источник
Âðà÷åáíàÿ ïðàêòèêà ìîæåò áûòü èäåàëüíûì èñòî÷íèêîì âäîõíîâåíèÿ äëÿ õîððîðîâ. Ìåäèöèíà ìîæåò ðàññêàçàòü î ðåàëüíûõ «õîäÿ÷èõ ìåðòâåöàõ», îáîðîòíÿõ èëè ñîáñòâåííîé ðóêå-óáèéöå.
«Õîäÿ÷èå ìåðòâåöû»
Íàñòîÿùåé çàãàäêîé äëÿ ìåäèêîâ ñòàëà áîëåçíü Êîòàðà, èëè «ñèíäðîì çîìáè». Ñòðàäàþùèå ýòèì çàáîëåâàíèåì óâåðåíû, ÷òî îíè ëèáî ãíèþò çàæèâî, ëèáî óæå óìåðëè, à âñå, ÷òî âîêðóã íèõ òâîðèòñÿ, «æèçíü ïîñëå ñìåðòè». Èñòèííûå ïðè÷èíû çàáîëåâàíèÿ íåèçâåñòíû, ñðåäè âîçìîæíûõ íàçûâàþò ãëóáîêóþ äåïðåññèþ, ñêëîííîñòü ê øèçîôðåíèè è ãîëîâíûå òðàâìû. Ñèíäðîì Êîòàðà íå âûäåëÿåòñÿ êàê îòäåëüíîå çàáîëåâàíèå åãî îòíîñÿò ê ôîðìàì äåïðåññèâíî-ïàðàíîèäíîé øèçîôðåíèè.
Âïåðâûå áîëåçíü îïèñàë â 1880 ãîäó ôðàíöóçñêèé íåâðîëîã Æþëü Êîòàð, è ñ XIX âåêà ýòè ñëó÷àè ôèêñèðîâàëèñü íå ðàç. Ñàìûé èçâåñòíûé ïðîèçîøåë ñ îäíèì øîòëàíäöåì, ñèëüíî ïîñòðàäàâøèì â àâòîêàòàñòðîôå. Ïðîéäÿ êóðñ ëå÷åíèÿ è ïîêèíóâ Ýäèíáóðãñêèé ãîñïèòàëü, îí ðåøèë âçÿòü ïàóçó è îòïðàâèëñÿ îòäûõàòü â Þæíóþ Àôðèêó. Íà ïîëïóòè åãî «íàêðûëî». Êî âðåìåíè ïðèáûòèÿ â ÞÀÐ îí îêîí÷àòåëüíî óáåäèëñÿ â ìûñëè, ÷òî ïîãèá â àâàðèè, à ñåé÷àñ íàõîäèòñÿ â àäó. Óáåäèòü åãî â îáðàòíîì íå ñìîãëà äàæå ìàòü, êîòîðàÿ îòïðàâèëàñü âìåñòå ñ íèì. Íåñ÷àñòíûé äóìàë, ÷òî îíà íà ñàìîì äåëå ñïèò äîìà, â Øîòëàíäèè, à â ïóòåøåñòâèè ïî àäó åãî ñîïðîâîæäàåò åå äóøà.
Ñèíäðîì áðîäÿùåãî êèøå÷íèêà
Ëþäè ñ «áðîäÿùèì êèøå÷íèêîì» èëè òàê íàçûâàåìûì ñèíäðîìîì «âíóòðåííåé ïèâîâàðíè», ïðåâðàùàþò âíóòðè ñåáÿ ëþáóþ åäó è íàïèòêè â àëêîãîëü. Ïîýòîìó îíè âñåãäà íåìíîãî ïîäøîôå. Ïðè÷èíîé áîëåçíè ñòàíîâèòñÿ íåñïîñîáíîñòü æåëóäêà ðàñùåïëÿòü ñàõàð íà óãëåâîäû — âìåñòî ýòîãî îí çàíèìàåòñÿ ôåðìåíòàöèåé. Êðîìå òîãî, îðãàíèçì ÷åëîâåêà ñ áðîäÿùèì êèøå÷íèêîì íå ñïîñîáåí ïåðåðàáàòûâàòü ýòàíîë, âîçíèêàþùèé â ðåçóëüòàòå ïîòðåáëåíèÿ êðàõìàëüíûõ ïðîäóêòîâ. Òàêèì ëþäÿì äîñòàòî÷íî îäíîé áóòûëêè ïèâà, ÷òîáû íàáðàòü 0,37 ïðîìèëëå.
Ê ñ÷àñòüþ, ýòî î÷åíü ðåäêèé ñèíäðîì, âî âñåì ìèðå ñåãîäíÿ çàðåãèñòðèðîâàíî ëèøü 11 ñëó÷àåâ.
Ñèíäðîì îáîðîòíÿ
Ãèïåðòðèõîç, èëè èçáûòî÷íîå îâîëîñåíèå, êîòîðîå òàêæå ÷àñòî íàçûâàþò «ñèíäðîìîì îáîðîòíÿ», ïðîÿâëÿåòñÿ, êàê âû, íàâåðíîå, óæå äîãàäàëèñü, â èçëèøíåì âîëîñÿíîì ïîêðîâå ïî âñåìó òåëó, íåòèïè÷íîì äëÿ îïðåäåëåííîãî âîçðàñòà è ïîëà. Ñèíäðîì ìîæåò áûòü êàê âðîæäåííûì, òàê è ïðèîáðåòåííûì ïîñëå òðàâìû ãîëîâû, íåðâíîé àíîðåêñèè, íåêîíòðîëèðóåìîãî ïðèåìà ãîðìîíàëüíûõ ïðåïàðàòîâ.  îñíîâíîì ýòî çàáîëåâàíèå âñòðå÷àåòñÿ ó æåíùèí. Ëå÷åíèþ ïîääàåòñÿ òîëüêî ïðèîáðåòåííûé ãèïåðòðèõîç — ïóòåì óñòðàíåíèÿ ïðè÷èí çàáîëåâàíèÿ è ôèçèîòåðàïèåé.
Ñòàðûå äåòè
Ïðîãåðèÿ ÷åì-òî íàïîìèíàåò «çàáîëåâàíèå» èç ôèëüìà «Ñòðàííûé ñëó÷àé Áåíäæàìèíà Áàòòîíà», ãëàâíûé ãåðîé êîòîðîãî ðîäèëñÿ ñìîðùåííûì ñòàðèêîì è ñ âîçðàñòîì ìîëîäåë.  ñëó÷àå ïðîãåðèè âñå ïðîèñõîäèò íàîáîðîò. Äåòè ðîæäàþòñÿ íà âèä áåç îòêëîíåíèé, íî ÷åðåç äâà ãîäà íà÷èíàþò áûñòðî ñòàðåòü. Ïåðâûå ñèìïòîìû: âûïàäåíèå âîëîñ, ïîÿâëåíèå ìîðùèí. Ê 13 ãîäàì òàêèå ëþäè îáû÷íî ïðîæèâàþò âåñü æèçíåííûé öèêë. Ïðàâäà, íàóêå èçâåñòåí ñëó÷àé, êîãäà ïîðàæåííûé ïðîãåðèåé ÿïîíåö ïðîæèë äî 45 ëåò.
Îáû÷íî ýòî âðîæäåííàÿ áîëåçíü. Ïî êàêèì-òî ïðè÷èíàì îðãàíèçì ïàöèåíòîâ ðàíüøå âêëþ÷àåò ìåõàíèçì ñòàðåíèÿ: óìåíüøåíèå äëèíû òåëîìåð è íàðóøåíèå ãîìåîñòàçà ñòâîëîâûõ êëåòîê. Ê ñ÷àñòüþ, ïðîãåðèÿ âñòðå÷àåòñÿ ðåäêî — èñòîðèè èçâåñòíî âñåãî ëèøü 80 ïîäîáíûõ ñëó÷àåâ
Ñèíäðîì èíîñòðàííîãî àêöåíòà
Ïî-íàñòîÿùåìó «ìèñòè÷åñêèì» âûãëÿäèò òàê íàçûâàåìûé ñèíäðîì èíîñòðàííîãî àêöåíòà. Ïîñëå òðàâìû ãîëîâíîãî ìîçãà, èíñóëüòà è íåïðåêðàùàþùèõñÿ ñèëüíûõ ãîëîâíûõ áîëåé ÷åëîâåê ïðîñûïàåòñÿ ñ óòðà è ïîíèìàåò, ÷òî íà ðîäíîì ÿçûêå îí ìîæåò ãîâîðèòü òîëüêî ñ àêöåíòîì. Ïðè÷åì ñ àêöåíòîì ñòðàíû, ãäå îí íèêîãäà íå áûë. Âðà÷è îáúÿñíÿþò ýòî ïîâðåæäåíèÿìè ÷àñòåé ãîëîâíîãî ìîçãà, îòâå÷àþùèõ çà ðå÷ü. Ê ñîæàëåíèþ, ïàöèåíò íå ñòàíîâèòñÿ áèëèíãâàëüíûì, ó íåãî ïîÿâëÿåòñÿ ëèøü íåïðàâèëüíîå ïðîèçíîøåíèå. Íî, êòî çíàåò, ìîæåò, ýòî ðåäêîå çàáîëåâàíèå åùå îäèí êëþ÷ ê ðàñêðûòèþ âñåõ ñïîñîáíîñòåé ÷åëîâå÷åñêîãî ìîçãà.
Íàðóøåíèå âîñïðèÿòèÿ öåëîñòíîñòè ñîáñòâåííîãî òåëà
Ñòðàííûé ñèíäðîì, íîñèòåëè êîòîðîãî íå ÷óâñòâóþò ñåáÿ ïîëíîöåííûìè, ïîêà èì íå àìïóòèðóþò òó èëè èíóþ ÷àñòü òåëà. Îíè íå ëþáèòåëè «îñòðûõ» îùóùåíèé, ïðîñòî èõ ìîçã âîñïðèíèìàåò íîãó, ðóêó, ïàëüöû (â çàâèñèìîñòè îò êîíêðåòíîãî ñëó÷àÿ) êàê ÷óæåðîäíûé îáúåêò, êîòîðûé ïðèíàäëåæèò êîìó óãîäíî, òîëüêî íå èì. Îò íàâÿç÷èâîé èäåè áîëüíûõ íå ñïàñàþò íè ïñèõîòåðàïèÿ, íè òàáëåòêè, õîòÿ èçâåñòåí ñëó÷àé, êîãäà îäèí òàêîé ïàöèåíò ñòàë ÷óâñòâîâàòü ñåáÿ ìåíåå îáðå÷åííûì ïîñëå ïðèåìà àíòèäåïðåññàíòîâ è êîãíèòèâíî-ïîâåäåí÷åñêîé òåðàïèè.
Ñòîèò îòìåòèòü, ÷òî ñòîëü íåíàâèñòíàÿ êîíå÷íîñòü îáû÷íî ïîëíîöåííàÿ è çäîðîâàÿ. Îíà íå ïàðàëèçîâàíà, íîðìàëüíî äâèãàåòñÿ, ðåàãèðóåò íà âñå êîìàíäû íåðâíîé ñèñòåìû. Ýòî è ÿâëÿåòñÿ îñíîâíîé ïðîáëåìîé BIID-ïàöèåíòîâ. Õèðóðã íå ìîæåò àìïóòèðîâàòü çäîðîâóþ êîíå÷íîñòü, â ïðîòèâíîì ñëó÷àå îí ðèñêóåò ïîïàñòü ïîä ñóä. Ïîýòîìó áîëüíûå ÷àñòî ãîäàìè èùóò õèðóðãà, êîòîðûé ñîãëàñèëñÿ áû àìïóòèðîâàòü èì ñîâåðøåííî çäîðîâóþ è ïðåêðàñíî äåéñòâóþùóþ ðóêó èëè íîãó. ×òîáû óñêîðèòü ïðîöåññ, îíè èäóò íà êðàéíèå ìåðû, èíîãäà äàæå ñ îïàñíîñòüþ äëÿ ñîáñòâåííîé æèçíè: ïðîñòðåëèâàþò ñåáå êîëåííóþ ÷àøå÷êó, îòìîðàæèâàþò íîãó èëè áåðóòñÿ çà ïèëó. Ëþäè ñ BIID òî÷íî çíàþò, â êàêîì èìåííî ìåñòå äîëæíà áûòü ñäåëàíà àìïóòàöèÿ, è ïîñëå àìïóòàöèè ìîãóò óêàçàòü, ÷òî òàêóþ-òî ÷àñòü èì âñåòàêè íå äîðåçàëè. Ïîñëå îïåðàöèè îíè ÷óâñòâóþò ñåáÿ íåîáûêíîâåííî ñ÷àñòëèâûìè è ñîæàëåþò, ïî èõ ñîáñòâåííûì ñëîâàì, ÷òî íå ñäåëàëè ýòîãî ðàíüøå.
Ñèíäðîì ÷óæîé ðóêè
Åñëè â ïðåäûäóùåì ñëó÷àå ñòîëü íåíàâèñòíûå êîíå÷íîñòè ïàöèåíòîâ çäîðîâû è ñëóøàþòñÿ âñåõ óêàçîâ íåðâíîé ñèñòåìû, òî ïðè ñèíäðîìå ÷óæîé ðóêè îíè (ðóêè) âåäóò âïîëíå ñàìîñòîÿòåëüíûé îáðàç æèçíè, îáû÷íî íå ñîâïàäàþùèé ñ æåëàíèÿìè âëàäåëüöà. Äðóãîå íàçâàíèå áîëåçíè — «ñèíäðîì äîêòîðà Ñòðåéíäëæàâà» â ÷åñòü ãåðîÿ ôèëüìà Ñòýíëè Êóáðèêà «Äîêòîð Ñòðåéíäæëàâ», ðóêà êîòîðîãî èíîãäà ñàìà ïî ñåáå òî âñêèäûâàëàñü â íàöèñòñêîì ïðèâåòñòâèè, òî íà÷èíàëà äóøèòü ñâîåãî îáëàäàòåëÿ.
Âïåðâûå ñèìïòîì îïèñàë íåìåöêèé íåâðîëîã Êóðò Ãîëüäøòåéí â XIX âåêå. Îí íàáëþäàë ïàöèåíòêó, êîòîðóþ âî ñíå íà÷àëà äóøèòü åå ñîáñòâåííàÿ ëåâàÿ ðóêà. Ãîëüäøòåéí íå íàø¸ë ó íåå êàêèõ-ëèáî ïñèõè÷åñêèõ îòêëîíåíèé. Ëèøü ïîñëå ñìåðòè â ìîçãå äåâóøêè îáíàðóæèëè ïîâðåæäåíèå, ðàçðóøèâøåå ïåðåäà÷ó ñèãíàëîâ ìåæäó ïîëóøàðèÿìè, ÷òî è ïðèâåëî ê ðàçâèòèþ ñèíäðîìà. Ýòà áîëåçíü ñòàëà íàñòîÿùèì áåäñòâèåì â 1950-õ ãîäàõ, ïîñëå òîãî êàê âðà÷è íà÷àëè ëå÷èòü ýïèëåïñèþ ðàññå÷åíèåì ïîëóøàðèé. Ïðè÷åì â áîëüøèíñòâå ñëó÷àåâ ðóêà ïðîÿâëÿëà ÿâíóþ àãðåññèþ ïî îòíîøåíèþ ê õîçÿèíó.
Источник
