Диастематомиелия синдром фиксированного спинного мозга
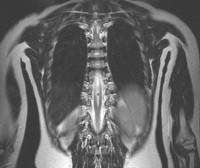
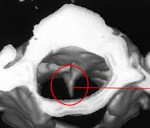
Диастематомиелия – это частичное или полное расщепление спинного мозга продольной перегородкой на две половины, каждая из которых содержит центральный канал. Врожденная аномалия обычно затрагивает пояснично-грудной отдел позвоночника, характеризуется кожными проявлениями, неврологическими и ортопедическими нарушениями, сопровождается другими дефектами нервной трубки. Патологию диагностируют при физикальном обследовании, подтвержденном методами нейровизуализации (ультрасонографией, рентгенографией, КТ, МРТ позвоночника и спинного мозга). Лечение манифестных форм только хирургическое.
Общие сведения
Диастематомиелия (от греч. diastematos – промежуток, myelos – мозг) является редкой патологией позвоночного канала. Точной информации о распространенности аномалии в популяции нет, известно лишь, что на ее долю приходится около 5% всех врожденных дефектов позвоночника. По некоторым данным, патология присутствует у 73% детей со скрытыми формами спинальной дизрафии. Большинство случаев диагностируют до 7 лет, реже болезнь впервые выявляется у пожилых людей. Женщины страдают в 1,5-9 раз чаще мужчин. Значимые этногеографические различия статистических показателей отсутствуют, хотя сообщается о несколько более высокой встречаемости дефекта у жителей Средиземноморья, Индии.

Диастематомиелия
Причины диастематомиелии
Точные причины патологии остаются неизвестными. Многими исследователями признается ее полиэтиологическая природа, обусловленная сочетанием генетической предрасположенности и факторов окружающей среды. Несколько семейных случаев по женской линии позволяют предположить Х-сцепленное доминантное наследование. Симптомы спинального дизрафизма втрое чаще встречаются среди родственников, у монозиготных близнецов. Экзогенными факторами, потенциально влияющими на формирование диастематомиелии, считаются:
- Дефицит нутриентов. Развитие многих дефектов нервной трубки плода ассоциируют с недостатком фолиевой кислоты в рационе матери. К нарушениям нутритивного статуса относят гипо- или гипервитаминоз А, дефицит цинка, высокое содержание нитратов в продуктах. Описано негативное влияние попадающих с пищей метаболитов плесневых грибов (цитохалазина).
- Токсическое воздействие. Интоксикации химическими веществами (нефтепродуктами, пестицидами, солями тяжелых металлов), злоупотребление алкоголем и наркотиками приводят к повреждению тканей плода. Патология провоцируется приемом эмбриотоксических лекарств – вальпроатов, метотрексата, сульфаниламидов. Мутагенной активностью обладает ионизирующее излучение.
- Заболевания матери. Внутриутробное заражение плода TORCH-инфекциями рассматривается как важная причина нарушений эмбриогенеза на ранних сроках беременности. Повреждающее действие реализуется напрямую или через хромосомные аберрации. Риск рождения ребенка с дефектом нервной трубки повышается при сахарном диабете, тяжелом ожирении.
Среди других причин необходимо отметить влияние травм, повышенной температуры тела женщины при лихорадочных состояниях, посещении сауны, приеме горячих ванн. На развитие диастематомиелии влияет возраст беременной – дети, рожденные от матерей старше 30 лет, имеют в 3-4 раза более высокий риск. Иногда, несмотря на тщательное обследование и изучение анамнеза, установить этиологию процесса не удается.
Патогенез
Дефект считают результатом неправильного развития эмбриональной хорды и нервной трубки с 15 по 18 дни беременности, когда происходит закладка основных зародышевых структур на этапе нейруляции. Аномальное сообщение между зачатком спинного мозга и примитивным нейрокишечным каналом или амниотическим мешком формируется путем создания эндомезенхимального тракта. Последний образуется из мезодермальных элементов, заполняющих патологический свищевой канал.
Разделение каудального мозга в продольном направлении сопровождается образованием костной, хрящевой либо фиброзной срединной перегородки или шпоры. Она исходит из тела или дужки позвонка, может распространяться на всю ширину спинального канала, прикрепляясь к вентральной части твердой мозговой оболочки. Спинной мозг на протяжении нескольких сегментов расщепляется на два обычно неравных рукава, снабженных собственным центральным каналом, что является основной патоморфологической особенностью диастематомиелии.
Общие эмбриогенетические механизмы обуславливают частую связь патологии с другими миелодиспластическими состояниями. Заболевание может сочетаться с миеломенингоцеле, спинальными липомами и кистами, дермальным синусом. Выявляют ассоциацию с врожденными дефектами позвоночника – гемивертеброй, бабочковидными позвонками, сколиозом. При множественных признаках дизрафии встречаются висцеральные пороки с поражением почек, прямой кишки и половых органов.
Классификация
Единой общепризнанной классификации диастематомиелии не существует. Во многих случаях заболевание является частью более обширного синдрома спинального дизрафизма (формой spina bifida occulta), протекает в комплексе с другими пороками развития. Изолированные формы встречаются реже. Учитывая морфологические особенности дефекта, выделяют два типа диастематомиелии:
- I тип. Костно-хрящевая перегородка разделяет мозговую ткань вместе с оболочками, каждый рукав окружен своим дуральным мешком. Часто сопровождается аномалиями сегментации позвонков, сколиозом. Такая форма встречается в 60-70% случаев.
- II тип. Обе половины спинного мозга, разделенные соединительнотканной (фиброзной) прослойкой, имеют общие оболочки. Позвоночный канал остается непрерывным.
Обычно аномалия носит единичный характер с вовлечением пояснично-крестцового, грудопоясничного отделов, очень редко встречается цервикальная локализация. У 5-10% пациентов одновременно существует несколько расщелин на различных уровнях. Структурные нарушения бывают локальными, затрагивающими 1-2 сегмента, либо распространенными. По строению перегородки выделяют следующие формы: костную, хрящевую, соединительнотканную и смешанную, содержащую элементы различных тканей.
Симптомы диастематомиелии
Клиническая картина определяется вариантом, локализацией дефекта, наличием ассоциированных аномалий и сопутствующих заболеваний. У ряда пациентов заболевание протекает бессимптомно, особенно до двухлетнего возраста. Дети с изолированной диастематомиелией могут быть совершенно нормальными при рождении, по мере роста ребенка часто возникают структурно-функциональные нарушения. Иногда в неонатальном периоде обнаруживается лишь гипоплазия стопы. Остальные случаи проявляются заметной симптоматикой.
Кожные признаки не являются специфичными, поскольку сопровождают многие виды спинального дизрафизма. При осмотре спины вдоль срединной линии тела можно заметить втяжения, рубцы, дермальный синус. Обнаруживаются пигментные пятна, капиллярные гемангиомы, подкожные липомы. Наиболее типичен локальный гипертрихоз – аномальный рост густых грубых волос на ограниченном участке поясничного отдела (так называемый хвост фавна), особенно характерный для диастематомиелии I типа. При втором варианте болезни чаще описывают очаги пушковых волос.
Распространенным признаком спинальной аномалии являются ортопедические нарушения. Изменение походки часто становится первым симптомом, привлекающим внимание родителей. Весьма значимы деформации позвоночного столба, которые у детей раннего возраста могут оцениваться как нарушения осанки. Типичен тяжелый прогрессирующий сколиоз, реже – кифоз, диспропорциональное развитие позвоночника с укорочением одного из отделов. У пациентов выявляют деформации грудной клетки с гипоплазией некоторых ребер, стойкие перекосы таза, разную длину нижних конечностей.
Неврологические расстройства считаются признаком тяжелой диастематомиелии и определяются уровнем поражения. Они бывают первичными, связанными с недоразвитием спинного мозга, либо вторичными, обусловленными его фиксацией и сдавлением перегородкой. Выявляют вялые парезы нижних конечностей, сопровождающиеся асимметрией рефлексов, мышечной слабостью, сенсорным дефицитом. Отмечается болевой синдром в спине и ногах, атрофия мускулатуры, дисфункция тазовых органов по периферическому типу с недержанием мочи, кала.
Картина патологии имеет широкую вариабельность – у пациентов может встречаться как полный, так и ограниченный набор дизрафических признаков. Учитывая преобладающую симптоматику, некоторые исследователи предлагают выделять несколько клинических групп синдрома диастематомиелии: нейроортопедическую, дерматологическую, ассоциированную с открытой спинальной дизрафией. Наиболее распространен смешанный вариант заболевания, но определение ведущих симптомов имеет большое значение для дальнейшей коррекции.
Осложнения
У многих пациентов с диастематомиелией возникает синдром фиксированного спинного мозга, вызывающий прогрессирующий стойкий неврологический дефицит. Более половины случаев сопровождаются спинальной расщелиной ниже перегородки, выявляют связь с гидромиелией одного или обоих рукавов, миелодисплазией. Увеличение размеров липом и дермоидных кист (интрамедуллярных, дуральных) характеризуется сдавлением нервной ткани. Все это приводит к усугублению функциональных расстройств.
Выраженный сколиоз нарушает работу внутренних органов – пищеварительного тракта, легких, сердца. Нейрогенная дисфункция мочевого пузыря повышает риск развития инфекций верхних отделов урологического тракта. Глубокий эмоционально-психологический стресс, возникающий из-за изменения внешнего вида и снижения функциональных возможностей, становится источником проблем в обучении, профессиональной, общественной, личной сферах. Некоторые осложнения могут сохраняться после проведенной коррекции.
Диагностика
Чаще всего диастематомиелию диагностируют еще в раннем детстве. Из-за полиморфизма симптоматики пациенты могут наблюдаться у врачей различных специальностей – невролога, ортопеда и пр. Даже бессимптомное течение требует активного диагностического поиска, направленного на выявление скрытых аномалий. Поэтому особое значение приобретают методы нейровизуализации:
- Ультрасонография. Ультразвуковой скрининг используется для антенатальной (в третьем триместре беременности) и постнатальной диагностики. Надежным УЗ-признаком диастематомиелии считают наличие дополнительного эхогенного очага по срединной линии между задними элементами позвоночника плода и новорожденного.
- Рентгенография. Является базисным методом лучевой диагностики костных дисплазий. Характерный рентгенологический признак – расширение позвоночного канала в поперечнике на уровне диастемы, занимающее несколько сегментов. Снимки, сделанные в прямой проекции, хорошо показывают костный или костно-хрящевой шип, сегментарные аномалии. Результаты рентгенографии позвоночника нуждаются в дальнейшем подтверждении томографическими методами.
- КТ-сканирование. Мультиспиральная КТ обеспечивает точную визуализацию костной перегородки, выявление сопутствующих нарушений позвоночного канала, проведение трехмерной реконструкции пораженной зоны для предоперационного планирования. Характер расщепления нервных структур соединительнотканными тяжами, особенно при выраженном сколиозе, дает возможность оценить КТ-миелография.
- МРТ спинного мозга. Признается золотым стандартом окончательной диагностики диастематомиелии. МРТ дает наиболее полную оценку аномалии, предоставляя высококонтрастные изображения мягких тканей в любой плоскости. Исследование помогает определить природу и длину перегородки, оптимально подходит для выявления спинальных дефектов, анализа компрессии нервных структур.
Отрицательные результаты нейровизуализационных исследований не являются основанием для окончательного исключения диастематомиелии. В сложных случаях при наличии клинических признаков дизрафизма уточнить характер патологии позволяет интраоперационная диагностика. Нейрофизиологические методы (электронейромиография, соматосенсорные вызванные потенциалы) выявляют снижение проведения нервного импульса в области конуса, эпиконуса, конского хвоста. Дифференциальную диагностику проводят со спинальными опухолями, атаксией Фридрейха, сирингомиелией.
Лечение диастематомиелии
Консервативная терапия
Тактика лечения при бессимптомных аномалиях четко не определена, особенно у взрослых. Некоторые авторы предпочитают консервативный подход – динамическое наблюдение и консультирование, направленное на раннее выявление признаков прогрессирования болезни. Такая тактика наиболее востребована в пожилом возрасте на фоне полиморбидности и противопоказаний к хирургической коррекции, при обширных костных перегородках с высоким риском послеоперационного ухудшения неврологической функции, диастематомиелии II типа, шейной и верхнегрудной локализации процесса.
Хирургическое лечение
Абсолютное большинство исследователей считает полезной профилактическую операцию у детей первых двух лет жизни с бессимптомным течением аномалии. При развитии и прогрессировании неврологических расстройств, нарастании деформаций позвоночника важность хирургического лечения диастематомиелии не вызывает сомнений – оно должно производиться как можно раньше. Удаление диастемы может выполняться и в качестве первого этапа перед планируемой коррекцией сколиоза.
Крайне важно устранить фиксацию и сдавление спинного мозга. Операция предполагает проведение ламинэктомии, резекцию костной перегородки с иссечением спаек, удаление или восстановление дублирующего дурального мешка. Параллельно осуществляют коррекцию сопутствующих аномалий, ухудшающих неврологическую функцию – короткой терминальной нити, кист, липом. В зависимости от сложности вмешательства возможно одномоментное или многоэтапное лечение.
Прогноз и профилактика
Изолированная диастематомиелия имеет более благоприятный прогноз, чем сочетанная с другими признаками дизрафии. Бессимптомные формы не нарушают привычной активности, но со временем могут прогрессировать. Выраженный неврологический дефицит сопровождается инвалидизацией, снижением качества жизни. Ранняя хирургическая коррекция способна предотвратить прогрессирование неврологических нарушений, улучшить функциональные возможности пациентов. Антенатальная профилактика включает проведение скрининга, устранение значимых факторов риска, прием препаратов фолиевой кислоты.
Источник
Скрытая мальформация развития позвоночника и спинного мозга характеризующаяся формированием костной, хрящевой или фиброзной перегородки или тяжа, исходящего из дужек, тела позвонка и разделяющий спинной мозг полностью или частично на две половины(гемихорды). Причина данной аномалии является нарушение процесса гаструляции (закладка экто,- мезо,- эндодермы) с 13 по 16 день после овуляции, что приводит к формированию диастематомиелии или дипломиелии. Данная патология часто встречается женщин, чем у мужчин (5:3). Согласно классификации по Pang в настоящее вермя выделяют две формы: I тип – два гемихорда находятся в собственных дуральных мешках, разделённых экстрадуральным костным шипом или хрящевой перемычкой; II тип – обе половины спинного мозга располагаются в едином дуральном мешке, разделённые интрадуральным фиброзным тяжом. Оба типа раздвоения спинного мозга включают дорзальные и редко вентральные, с парамедианным расположением, нефункциональные абберантные нервы, отходящие от медиальной поверхности гемихордов и пенетрирующие перегородку. Особенность аномальности прегородки является включение аномальных сосудов и рудиментарных нервов. В подавляющем большинстве диастематомиелия располагается на нижнегрудном – поясничном отделе позвоночника. Диастематомиелия в 40 – 50% случаев сочетается с миеломенингоцеле, дермальным синусом, утолщенной конечной нитью. В 85 % отмечено сочетание с пороками позвоночника (сегментация позвонков, гипоплазия тел позвонков).
Клиническая картина диастематомиелии
Ключивым фактором развития симптомов заболевания является фиксация структур спинного мозга костными и хрящевыми новообразованиями позвоночного канала. Период безсимптомости заболевания и манифестация неврологической симптоматики зависит от анатомических оссобенностей порока и скорости прироста ребенка. В большинстве случаев в период от 3,5 лет до 7 лет проявляются первичные нейроортопедические симптомы. Симптомокомплекс проявления удвоения спинного мозга формирует триаду синдромов — кожный, ортопедический, неврологический. Синдром кожных стигмов развития при данной форме дизрафизма является патогномоничным проявлением и представлен локальным гипертрихозом (повышенное оволосенение) в зоне формирования костно – хрящевой перегородки с частотой от 65 – 90%, нередко сочетаясь с дермальным синусов и капиллярной гемангиомой. Локальный гипертрихоз в проекции грудного, пояснично – крестцового отдела позвоночника в период безсимптомности должен сподвигнуть к диагностическому поиску. Страдание сегментарного и проводникового аппарата спинного мозга при фиксации костной перегородкой и как следствие натяжение при росте ребенка, приводит к развитию неврологической симптоматики. Основные симптомы в виде умерененного парапареза, преимущественно в стопах и ассиметрией, что связано выраженностью поражения той или иной половины спинного мозга. Гипотрофия всех мышц заинтересованной конечности, с редкими чувствительными нарушениями. В запущенных случаях и быстром росте ребенка присоединяется нарушение функции тазовых органов от эпизодов неудержания мочи до полной задержке. Ортопедические нарушения осевого скелета (сколиоз позвоночника, аномалии тел и дужек позвонков, укорочение и деформация стоп, укорочение нижних конечностей) с одной стороны, выступают сопутствующей патологией костной системы, а с другой стороны, является следствием нейрогенной дисфункции иннервации мышц. Своевременность выявления патологии позволяет профилактировать дальнейшее ухудшение деформации скелета и возможности консервативной коррекции.
Диагностика диастематомиелии
Методом визуализации диастематомиелии является МСКТ и МРТ позвоночника. Данные методы дополняют и уточняют взаимоотношение костных и невральных структур в позвоночном канале, выявляя сопутствующие и косвенные признаки спинального дизрафизма. По данным МРТ диастематомиелия в 70% случаев сочетается с утолщенной конечной нитью, развитие сирингомиелии выявлено в 30-40%, не редко сочетание с дермальным синусом. МСКТ применяется для визуализации оссобенностей костного шипа в позвоночном канале, сопутствующей костной патологии с возможностью 3D реконструкции. Комплексная визуализация и анализ изображений позволяется выработать оптимальную и безопасную тактику хирургического лечения.
Хирургическое лечение диастематомиелии
Диагностированный костный шип, разделяющий спинной мозг и позвоночный канал на две половины, является прямым показанием к оперативному лечению как у асимптомных, так и у пациентов с невыраженными неврологическими и ортопедическими проблемами. Использование операционного микроскопа, микроинструментария, ультразвукового костного скальпеля с нейрофизиологическиим контролем, позволяет с полной безопасность выполнить резекцию костной перегородки. Операция выполняется из экономных кожных разрезов, с минимальной травмой мягких тканей. При необходимости восстановления нормальных анатомических параметров позвоночного канала, используются современные пластические материалы. Своевременная коррекция профилактирует развитие неврологического дефицита и создает условия для восстановления утраченных функций.
Источник
