Синдром укорочения qt на экг
Синдром укороченного интервала QT (SQTS — short Q-T syndrome) — наследственная электрическая болезнь сердца, которая характеризуется укороченным интервалом QT и пароксизмальными тахиаритмиями как результатом ускоренной реполяризации миокарда (предсердий и желудочков) вследствие врожденных сердечных каналопатий. Для понимания сущности SQTS необходимо помнить, что интервал QT представляет собой графическое отражение реполяризации желудочков на ЭКГ и что существует постоянная взаимосвязь между эффективным рефрактерным периодом (ЭРП) желудочков и интервалом QT.
Были описаны три основных генетических варианта SQTS и все они связаны с мутациями генов калиевых каналов, которые (мутации) приводят к ускоренному току ионов калия (через калиевые каналы), что, в свою очередь, вызывает укорочение продолжительности потенциала действия. Синдром SQTS первого типа обусловлен мутациями в гене KCNH2 (HERG), SQTS второго типа — в гене KCNQ1, SQTS третьего типа — в гене KCNJ2.
Во всех опубликованных на сегодняшний день статьях о синдроме укороченного интервала QT диагноз SQTS был основан на зарегистрированном на ЭКГ при нормальной ЧСС интервале QT не более 320 мс (однако по последним данным при SQTS интервал QT может быть более 320 мс). Интервал Q-T традиционно корригируется с частотой сердечных сокращений, а у больных с SQTS при изменении ЧСС интервал QT изменяется минимально. Корригированный интервал Q-T (рассчитываемый по формуле Bazett — QTс = QT / (RR)0,5 при RR < 1000 мс) для постановки диагноза SQTS следует определять при частоте сердечных сокращений менее 100 уд/мин. Это особенно важно при диагностике данного синдрома у детей, так как у них даже в состоянии покоя наблюдается более высокая ЧСС.
SQTS обычно возникает у молодых людей без сопутствующей сердечно-сосудистой патологии. Основными клиническими проявлениями заболевания являются синкопальные состояния, обусловленные пароксизмами желудочковой тахикардии, что сопровождается повышенным риском внезапной сердечной смерти ( ВСС), случаи которой описаны у больных всех возрастных групп. Достаточно часто заболевание проявляется также пароксизмами мерцательной аритмии. Таким образом, наличие в семье случаев внезапной смерти в молодом возрасте, синкопальных состояний неясной этиологии требует исключения SQTS.
Диагностика SQTS производится с помощью измерения интервала QT в 12 отведениях на ЭКГ. При интервале QTс менее 350 мс необходимо проводить дифференциальную диагностику, в том числе со вторичным SQTS, приводящему к обратимому укорочению интервала QT) и возникающему на фоне гиперкалиемии, гиперкальциемии, ацидоза, отравлении препаратами наперстянки и гипертермии. Кроме того, гормоны стресса, такие как ацетилхолин и катехоламины или тестостерон, также могут быть причиной укорочения интервала QT. Таким образом, для постановки диагноза SQTS необходимо учитывать не только длину интервала QT, но анамнез заболевания, клинические проявления, данные ЭКГ, в том числе и морфологию зубца T (по данным ЭКГ у всех пациентов с интервалом QT менее 320 мс наблюдается укорочение или отсутствие сегмента ST, часто высокий, узкий и симметричный зубец Т в правых прекордиальных отведениях).
Проведение электрофизиологического исследования (ЭФИ — эпикардиальная или эндокардиальная, или чреспищеводная электрическая стимуляция сердца) бессимптомным больным имеет значение в стратификации риска ВСС. Исследование позволяет подтвердить укорочение эффективных рефрактерных периодов миокарда предсердий и желудочков, который обычно составляет 120 — 180 мс. Индукция фибрилляции желудочков (ФЖ) и фибрилляции предсердий (ФП) при проведении ЭФИ регистрируется при этом заболевании в 90% случаев.
В клинической практике целесообразно выделение диагноза SQTS как основного у больных группы риска (лица с отягощенным семейным анамнезом по случаям внезапной сердечной смерти и/или синкопальными состояниями неясной этиологии), при отсутствии характерных признаков других заболеваний типа синдрома Бругада, аритмогенной дисплазии правого желудочка и др., более полно клинически очерченных на сегодняшний день.
В настоящее время генетический скрининг SQTS находится в стадии исследования. В связи с этим решающая роль отводится анализу ЭКГ больных и прогнозированию на основании ее параметров возникновения аритмий, угрожающих жизни, так как зачастую первым симптомом данного заболевания является внезапная сердечная смерть у физически здоровых людей. Риск внезапной смерти присутствует на протяжении всей жизни, как у детей в возрасте до одного года, так и у взрослых пациентов старше 60 лет.
Общепринятые принципы лечения пациентов с SQTS не определены. В настоящее время терапией выбора при предотвращении ВСС у больных SQTS является имплантация кардиовертера-дефибриллятора (КВД). Эффективным для удлинения интервала QT эффективным признан хинидин, который нормализует соотношение интервала QT и ЧСС, а также ЭРП желудочков (не эффективными являются антиаритмические препараты, такие как ибутилид, соталол, флекаинид). К тому же хинидин может быть использован как дополнение к КВД у пациентов с пароксизмами ФП, ФЖ и желудочковых тахикардий.
Источник
- 1 Синдром укороченного интервала QT
- 1.1 Введение
- 1.1.1 Эпидемиология
- 1.1.2 Этиология
- 1.2 Классификация
- 1.3 Диагностика
- 1.4 Дифференциальная диагностика
Синдром укороченного интервала QT
Введение
Синдром укороченного интервала QT (Short QT Syndrome; ShortQTS) является редким заболеванием, распространённость которого в популяции в настоящее время неизвестна. Связь укороченного интервала QT с пароксизмами мерцательной аритмии и фибрилляцией желудочков впервые описана I. Gussak в 2000г.
Основными клиническими проявлениями заболевания являются синкопальные состояния, обусловленные пароксизмами желудочковой тахикардии, что сопровождается повышенным риском внезапной сердечно-сосудистой смерти, случаи которой описаны у больных всех возрастных групп. Достаточно часто заболевание проявляется также пароксизмами мерцательной аритмии.
Наследование заболевания осуществляется по аутосомно-доминантному типу.
Эпидемиология
Распространённость заболевания в популяции неизвестна.
Этиология
Укорочение интервала QT вызывают мутации в генах калиевых каналов, приводящие к усилению генерируемых ими токов К+, укорочению длительности фазы реполяризации потенциала действия и уменьшению продолжительности рефрактерных периодов возбудимых тканей сердца, что сопровождается уменьшением длины волны возбуждения, предрасполагающем к возникновению аритмий по механизму re-entry.
Классификация
Описаны 3 молекулярно-генетических типа синдрома (табл. 1). Данные мутации обнаруживают лишь у 20% больных синдромом укороченного интервала QT.Таблица 1. Молекулярно-генетическая классификация синдрома укороченного интервала QT
Диагностика
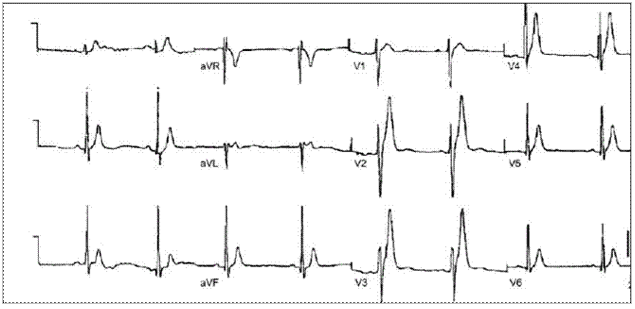
Характерными изменениями ЭКГ при данном синдроме являются уменьшение продолжительности интервалов QT/QTc и высокий симметричный зубец T в правых прекордиальных отведениях (рис. 1) Описывают также проявления обратной частотной зависимости величины интервала QT — укорочение этого показателя при снижении частоты сердечного ритма.
Рис. 1. ЭКГ пациента с синдромом укороченного интервала QT. Высокоамплитудные симметричные зубцы T в V2–V4. QT = 220 мс.В настоящее время диагностически значимой считается продолжительность QTc ≤330 мс.
Диагноз синдрома укороченного интервала QT также правомочен при продолжительности QTс <360 мс в тех случаях, когда выявлена генетическая мутация, и/или семейный анамнез отягощен случаями внезапной сердечно-сосудистой смерти, и/или синдром укороченного интервала QT установлен у родственников больного, а также у тех лиц, которые пережили ВСС при отсутствии у них органического поражения сердца.
Проведение ЭФИ бессимптомным больным имеет значение в стратификации риска ВСС. Исследование позволяет подтвердить укорочение эффективных рефрактерных периодов миокарда предсердий и желудочков, который обычно составляет 120–180 мс. Индукция ФЖ и ФП при проведении ЭФИ регистрируется при этом заболевании в 90% случаев.
В настоящее время рутинное проведение молекулярно-генетических исследований для диагностики заболевания не рекомендовано. Целесообразно проведение селективных молекулярно-генетических исследований близких родственников больного при обнаружении у него патогномоничной данному заболеванию мутации.
Дифференциальная диагностика
Синдром укороченного интервала QT следует дифференцировать от других возможных причин синкопальных состояний, учитывая относительно молодой возраст больных, прежде всего, от эпилепсии и вазо-вагальных обмороков, а также от других врождённых желудочковых нарушений ритма сердца.
Источник
Синдром короткого интервала QT. Клиника синдрома короткого интервала QT
Первое сообщение о синдроме короткого QT (CK QT, или SQTS) у 4 пациентов с интервалом QT < 300 мсек было вызвано возникновением ФП во время брюшной операции у девочки с очень коротким интервалом QT. Через несколько лет были опубликованы данные о новых случаях, вызвавшие большой интерес. Информации о CK QT пока еще мало.
Идентифицированы три различных гена с мутациями, вызывающими СК QT. Все они связаны с другими каналопатиями с вовлечением потока К+ увеличение функции. CK QT и СУ QT действительно близко связаны.
SQT1 связан с мутацией KCNH2 (ген дли LQT2), приводящей к увеличению тока IKr. SQT2 связан с мутацией KCNQ1 (ген для LQT1), вызывающей увеличение тока IK. SQT3 связан С мутацией KCNJ2 (ген синдрома Andersen-Tawil), приводящей к увеличению тока Ik1.
Помимо очевидно отличающейся формы волны Т при SQT3, характеризующейся почти нормальной фазой нарастания и быстрой фазой снижения, нет никаких отличительных особенностей для определения CK QT. Однако это может свидетельствовать о недостаточности знаний в этом вопросе.
Основной признак синдрома короткого интервала QT — короткий интервал QT. О вероятном наличии «молчаливых» носителей мутации, довольно распространенных при LQT6, в настоящее время отсутствуют сообщения для СК QТ. Недавно абсолютной величиной, указывающей на СК QТ, считали интервал QТ 300-320 мсек, с небольшим разбросом данных.
Однако эти измерения должны быть сделаны при ЧСС < 80 уд/мин, поскольку один из отличительных признаков СК QТ зависит от ЧСС. Важно, что у детей трудно определить СК QT. В диагностическом процессе необходимо исключить вторичные причины СК QT, такие как гиперкальциемия, гиперкалиемия, гипертермия, ацидоз и применение дигоксина.
Другое основное клиническое проявление синдрома короткого интервала QТ — частый предсердный и желудочковый ритмы, в т.ч. фибрилляция. СК QT следует подозревать у больных с коротким интервалом QT(< 350 мсек) и ФП либо первичной ФЖ, с семейным анамнезом ВСС или остановкой сердца, или SIDS. Недавно поступило сообщение о 3 младенцах в возрасте < 1 года с мутацией KCNQ1 и эффектами, типичными для СК QT, которым был поставлен диагноз SIDS.
Таким образом, синдром короткого интервала QT следует рассматривать как одну из каналопатий, вызывающих синдром ВС у детей, где СУ QT также играет существенную роль. Эта концепция была подтверждена недавней информацией о выявлении у младенца с мутацией KCNQI укорочения продолжительности ПД с сердечными симптомами во внутриутробном периоде и диагностированным СК QТ после кесаревого сечения.
У немногих пациентов, которым проводили электрофизиологическое исследование, эффективные рефрактерные периоды предсердий и желудочков были короткими (140-150 мсек). Почти у всех этих пациентов индуцировали ФЖ или трепетание.
Пока не ясно, как вести больных с синдромом короткого интервала QТ, что в значительной степени связано с небольшим количеством пациентов и ограниченным периодом наблюдения. Учитывая высокий риск ВСС и недостаток лекарственных средств с доказанной эффективностью в предотвращении ВСС, рекомендуют установить ИКД для вторичной профилактики ФЖ. ИКД следует рекомендовать также пациентам в целях первичной профилактики ФЖ. Решение об установке ИКД является трудным, т.к. отсутствуют параметры стратификации пациентов с высоким риском ВС.
Есть сообщения о неоправданных нанесениях электрических разрядов ИКД из-за неадекватной оценки им зубца Т, что также создает проблему профилактической имплантации прибора.
Идет постоянный поиск антиаритмических средств, особенно для детей. Соталол, ибутилид и флекаинид оказались неэффективными, но хинидин нормализовал интервал QT в покое у небольшого количества пациентов. Эти изменения сопровождались удлинением эффективного рефрактерного периода желудочков.
— Также рекомендуем «Генетические болезни миокарда. Наследственные причины кардиомиопатий»
Оглавление темы «Наследственные нарушения ритма и поражения миокарда»:
1. Генетика синдрома удлиненного интервала QT. Лечение синдрома удлиненного интервала QT
2. Фенотип синдрома удлиненного интервала QT. Риск развития синдрома удлиненного интервала QT
3. Синдром Brugada. Генетические основы синдрома Бругада
4. Прогноз синдрома Бругада. Катехоламинергическая полиморфная желудочковая тахикардия (KПЖТ)
5. Аутосомно-доминантная форма катехоламинергической полиморфной желудочковой тахикардии. Аутосомно-рецессивная KПЖТ
6. Синдром короткого интервала QT. Клиника синдрома короткого интервала QT
7. Генетические болезни миокарда. Наследственные причины кардиомиопатий
8. Гипертрофия миокарда. Мутация саркомеров при гипертрофической кардиомиопатии (ГКМП)
9. Мутация белков толстых филаментов миокарда. Альфа-изоформа МНС предсердий и желудочков сердца
10. Предрасположенность к аритмиям при ГКМП. Титин при гипертрофической кардиомиопатии
Источник
Общепризнано, что интервал QT на ЭКГ отражает продолжительность электрической систолы желудочков. На длительность интервала QT оказывают влияние многие факторы, но главным образом частота сердечных сокращений (ЧСС). Считается, что интервал QT находится в пределах нормы, если его длительность не превышает ± 15% значения, рассчитанного для соответствующей ЧСС. При этом, как правило, резкие изменения ЧСС не сопровождаются немедленными изменениями длительности интервала QT [1]. Из других факторов, влияющих на длительность интервала QT, следует выделить возраст, пол (у мужчин и у детей интервал QT несколько короче, чем у женщин), а также размеры камер сердца, изменение положения тела и некоторые другие [2]. В течение многих десятилетий наибольшее клиническое значение, в связи с плохим прогнозом, уделялось синдрому удлиненного интервала QT. К наиболее распространенным причинам удлинения интервала QT относят генетические аномалии. Кроме этого, в литературе описано около десятка других этиологических факторов, в том числе прием лекарственных препаратов (полный их перечень можно найти на сайте www.drug.org).
Значительно более редким феноменом является укорочение интервала QT. Короткий интервал QT наблюдается в ранней фазе реполяризации, то есть в ситуации, когда зубец Т начинается сразу же после комплекса QRS, а сам сегмент ST часто отсутствует [1]. Интервал QT также может укорачиваться на фоне лечения препаратами дигиталиса, действие которых заметно уже в терапевтических дозах и становится более выраженным в случае интоксикации [2]. Гиперкальциемия и гиперкалиемия, гипертермия, ацидоз, снижение функции щитовидной железы, а также повышение тонуса блуждающего нерва могут сопровождаться укорочением интервала QT [3–6]. Есть данные, что интервал QT у пациентов с идиопатической фибрилляцией предсердий (ФП) короче, чем у здоровых лиц [7]. В 2000 г. был описан синдром укороченного интервала QT, который считается генетической аномалией с высоким риском развития семейной формы ФП и/или внезапной смерти или обмороков. Электрокардиографически и электрофизиологически он характеризуется укорочением интервала QT менее 320 мс, укорочением эффективных рефрактерных периодов предсердий и желудочков и высокой вероятностью развития желудочковых тахиаритмий при проведении программированной стимуляции [8, 9].
В мае 2007 г. в Самарский областной клинический кардиологический диспансер (СОККД) был госпитализирован мужчина 54 лет. В 1998 г. он перенес инфаркт миокарда. Лекарственные препараты принимал нерегулярно: эпизодически использовал Триметазидин МВ, Рибоксин, статины, кишечно-растворимый аспирин. Ранее эпизодов нарушений ритма сердца, потерь сознания не фиксировалось. Семейный анамнез по сердечно-сосудистым заболеваниям, внезапной смерти и обморокам неясной этиологии также не отягощен. В течение двух недель, предшествовавших госпитализации, у пациента появилась клиника прогрессирующей стенокардии, боль он купировал нитратами. Непосредственно в день поступления во время ходьбы возникла интенсивная, длительная боль за грудиной, которая уже не купировалась нитратами. Был доставлен в СОККД с диагнозом «острый коронарный синдром» (ОКС). На этапе скорой помощи использовался только аспирин и Нитроспрей.
В приемном покое, во время регистрации ЭКГ, внезапно потерял сознание. На ЭКГ (рис. 1, скорость регистрации 50 мм/сек) первоначально регистрировался синусовый ритм с ЧСС 60 уд/мин и длительностью интервала QT 380 мс (QTс 380 мс), желудочковыми куплетами и триплетами. Очередная экстрасистола спровоцировала пароксизм желудочковой тахикардии. Немедленные реанимационные мероприятия, в том числе двукратная кардиоверсия, привели к восстановлению сердечной деятельности с ритмом ФП со средней ЧСС 84 уд/мин (рис. 2). В этот момент длительность интервала QT уменьшилась до 280 мс.
После восстановления ритма пациент был доставлен в отделение реанимации, где проводилась стандартная терапия ОКС, включая инфузию лидокаина. Период, в течение которого наблюдалось укорочение интервала QT, не превышал полутора часов, затем величина интервала QT вновь стала соответствовать норме (рис. 3). Каких-либо изменений со стороны электролитов крови (калий 3,8 ммоль/л; натрий 136 ммоль/л; хлор 99 ммоль/л; кальций 2,54 ммоль/л), а также других биохимических показателей (общий билирубин 11 мкмоль/л, общий белок 72 г/л, мочевина 4,3 ммоль/л, фибриноген 3,25 г/л, ПТИ 102%, мочевина 8,42 ммоль/л, ЛДГ 491 МЕ/л, ГБДГ 330 МЕ/л, КФК 305 МЕ/л, МВ-КФК 44,4 МЕ/л, общий холестерин 207 мг/л, триглицериды 172 мг/л, ЛПВП 49 мг/л, ЛПНП 156 мг/л) отмечено не было. В ОАК – гемоглобин 133 г/л, эритроциты 4,4 × 1012, СОЭ 3 мм/ч, лейкоциты 12,1 × 109. Дальнейшее течение инфаркта миокарда было без особенностей, и пациент успешно был выписан на санаторный этап реабилитации.
Хорошо известно, что у части пациентов кардиоверсия, в том числе после разряда имплантированного кардиовертера-дефибриллятора, может сопровождаться появлением элевации или депрессии сегмента ST [10, 11]. Однако в доступной литературе нам не удалось обнаружить описаний случаев кратковременного развития синдрома укороченного интервала QT после проведения трансторакальной кардиоверсии.
На наш взгляд, наиболее вероятной причиной столь резкого укорочения интервала QT у нашего пациента явились генетические изменения, причем при отсутствии семейного анамнеза это может быть de novo мутация KCNQ1 каналов, которая приводит к укорочению длительности потенциала действия как предсердий, так и желудочков. Слабым косвенным подтверждением этой гипотезы может служить развитие у пациента после кардиоверсии ритма ФП, являющейся патогномоничной для синдрома укороченного интервала QT.
Следует отметить, что несколько ранее K.A. Marill и соавт. описали похожую ситуацию у пациента с синдромом Бругада [12]. И в их случае электрокардиографическая картина синдрома впервые проявилась после ночного эпизода ФЖ (также успешно купированной трансторакальной кардиоверсией), развившейся, как полагали первоначально, вследствие острого коронарного синдрома.
Источник
