Синдром сухого глаза современные методы лечение

Синдром сухого глаза – заболевание, при котором отмечается недостаточное увлажнение роговой и конъюнктивальной оболочек глазного яблока. Второе название – ксерофтальмия. Развитие ССГ связано с нарушением продукции слезной жидкости, или с ее чрезмерно быстрым испарением. Код болезни по МКБ-10 – Н04.1.
Согласно статистике, от патологии страдает 7-17% жителей развитых стран. Почти в 70% всех случаев заболевание диагностируется у женщин. Больше всего ему подвержены лица старше 50 лет, но и у молодых людей в последние годы увеличилась частота развития данной патологии.
Что это такое?
Ксерофтальмия – заболевание, при котором поверхность роговицы и конъюнктивы недостаточно увлажняется вследствие нарушения секреции слезной жидкости, или снижения ее качества. Патология сопровождается болью, резью в глазах, жжением и зудом. Могут присутствовать и другие неприятные симптомы.
Диагностика при ССГ комплексная, и проводится врачом-офтальмологом. Ксерофтальмия довольно часто фиксируется во врачебной практике. Ее частота составляет в 12% случаев у молодых людей. После 50-летнего возраста риск развития патологии резко увеличивается до 67%.

Функции слезной пленки
У здорового человека передняя поверхность глазного яблока покрыта тонкой непрерывной пленкой. Ее толщина составляет примерно 10 мкм. Она имеет трехслойную структуру, состоящую из:
- Липидного слоя. Он представляет собой маслянистую субстанцию, которая секретируется мейбомиевыми железами глаза. Благодаря этому слою верхнее веко может беспрепятственно скользить по поверхности глазного яблока, а слезная пленка испаряется намного медленнее.
- Водного слоя. Он содержит растворенные электролиты и органические соединения. Способствует вымыванию инородных тел из глаза. Он обеспечивает роговицу питательными элементами и кислородом, а также повышает естественную защиту зрительного органа.
- Муцинового слоя. Создается посредством секреторной активности бокаловидных и эпителиальных клеток. Этот слой непосредственно контактирует с роговицей, делая ее поверхность ровной, гладкой. Параллельно с этим, он связывает роговицу со слезной пленкой, тем самым повышая остроту и качество зрения.
Слезная пленка – это часть глаза, которая имеет свойство обновляться. Примерно каждые 10 секунд она разрывается, тем самым обеспечивая мигание век и обновление слезной жидкости. Если происходит нарушение стабильности прероговичной слезной пленки, это приводит к более частым ее разрывам. Как следствие, возникает сухость роговицы и конъюнктивы, что сопровождается выраженными симптомами ксерофтальмии.
Причины
Развитие ССГ обусловлено расстройствами базальной секреции слезной жидкости. В 85% случаев возникновение болезни связано с нарушением стабильности слезной пленки, произошедшем на фоне патологий липидного или муцинового слоя. И только у 25% пациентов ксерофтальмия проявляется по причине нарушения продукции водного компонента слезной жидкости.
Если говорить о факторах, предрасполагающих к развитию синдрома сухого глаза, но к их числу можно отнести:
- наличие у пациента хронической формы конъюнктивита или блефарита;
- кератиты, протекающие в нейропаралитической или нейротрофической форме;
- перенесенные человеком операции на роговице или веках;
- неплотное смыкание век, которое приводит к нарушению обеспечения полноценного увлажнения глаз;
- генетическую предрасположенность к чрезмерной сухости глазной слизистой;
- дефицит витамина А в организме.
Помимо этого, существуют и другие причины, по которым у человека может развиваться ксерофтальмия. Это:
- длительное сидение перед компьютерным монитором;
- чтение при плохом освещении;
- чрезмерная сухость воздуха в жилом или рабочем помещении;
- продолжительное ношение контактных линз, неправильное их использование или хранение;
- длительное нахождение перед экраном телевизора, за телефоном или планшетом;
- проживание в местности с загрязненной экологией (например, в мегаполисах с большим количеством промышленных предприятий);
- постоянное или частое нахождение в помещении с включенным кондиционером;
- длительный прием оральных средств гормональной контрацепции;
- прохождение курса лечения сильнодействующими антибиотиками, кортикостероидами, гипотензивными или антигистаминными препаратами.
Синдром сухого глаза может также быть следствием опасных заболеваний нервной, эндокринной, иммунной и других систем:
- болезни Паркинсона;
- сахарного диабета;
- пузырчатки;
- синдрома Шегрена;
- злокачественной лимфомы и пр.
В большинстве случаев синдром сухого глаза является вторичной патологией. Если говорить о первичном его происхождении, то чаще всего он является профзаболеванием бухгалтеров, операторов компьютерного набора, программистов и других специалистов, работа которых связана с повышенной нагрузкой на органы зрения.
Симптомы
Выраженность симптомов синдрома сухого глаза напрямую зависит от степени тяжести заболевания. Основным признаком болезни является постоянная или часто возникающая сухость слизистой оболочки зрительных органов. Усугубляется течение ССГ воздействием сухого ветра, воздуха из кондиционера, дыма.
Болезнь также сопровождается и другими симптомами:
- жжением, резью в глазах;
- ощущением наличия «песка» в глазах;
- снижением остроты зрения;
- частым желанием потереть глаза из-за того, что «в них что-то попало»;
- повышенным слезотечением;
- светобоязнью.
При синдроме сухого глаза больные органы зрения становятся воспаленными, красными. Впоследствии к основным клиническим проявлениям болезни может присоединиться насморк, а это уже чревато серьезными последствиями. Возникновение ринита повышает риск развития инфекционных патологий – офтальмологических и оториноларингологических.
Стадии развития синдрома сухого глаза
Выделяют 4 стадии (степени тяжести) синдрома сухого глаза:
- Легкая. Признаки болезни проявляются периодически. Чувство «песка» в глазах и светобоязнь возникают только вследствие воздействия раздражающих факторов. Отмечается незначительный отек конъюнктивы и слезоточивость.
- Средняя. Симптомы могут проявляться как эпизодически, так и постоянно. Воспаление конъюнктивы распространяется на свободный край нижнего века. Пациент начинает жаловаться на появление боли при закапывании глаз специальными каплями. Слезотечение уменьшается, а вместо него появляется характерная сухость в глазах.
- Тяжелая. На этом этапе симптомы ССГ становятся постоянными, и не зависят от наличия или отсутствия воздействия раздражающих факторов. Воспаление затрагивает веки и слезные железы. Существует высокая угроза разрыва слезной пленки. Болезнь сначала переходит в форму нитчатого кератита, затем перерастает в сухой кератоконъюнктивит. Роговица теряет блеск, проявляются признаки помутнения эпителия.
- Особо тяжелая. Функциональная способность слезных желез значительно ухудшается, что приводит к снижению качества жизни больного. Возникает риск развития необратимых поражений. Во время обследования выявляются признаки микротравм роговицы, которые долго не заживают. Вместе с этим выявляется разрыв слезной пленки.
Диагностика
Обнаружив у себя первые признаки синдрома сухого глаза, пациент должен незамедлительно обратиться к офтальмологу. После первичного осмотра и опроса врач в обязательном порядке проводит тест Шримера, который позволяет оценить скорость образования слезного секрета.
Немаловажное значение в диагностике ССГ имеют результаты:
- осмотра краев век и роговицы при помощи специальной лампы;
- оценки способности глаза к миганию и смыканию век;
- тщательной проверки внешнего состояния глазных тканей;
- пробы Норна, которая дает возможность оценить скорость испарения слезы с глазной поверхности;
- ультразвукового исследования глазного яблока;
- биомикроскопии роговицы и конъюнктивы: данная процедура позволяет дифференцировать синдром сухого глаза от других офтальмологических заболеваний.
Для назначения правильного и эффективного лечения при подозрении ССГ проводится еще одно диагностическое мероприятие – флюоресцеиновая инстилляционная проба. С целью оценки проходимости слезных путей используется раствор флюоресцеина. Его закапывают в каждый конъюнктивальный мешок, после чего в носовые ходы пациента вставляются ватные тампоны. При нормальной проходимости слезных каналов флюоресцеин свободно проникает в полость носа. Об этом свидетельствует окрашивание ваты. Если проходимость нарушена, то краситель долго будет находиться на конъюнктиве, и не проникнет в носовую полость.
Капли для лечения синдрома сухого глаза
Для лечения синдрома сухого глаза используются специальные медикаментозные препараты на основе «искусственной слезы». В некоторых случаях проводится антибиотикотерапия. Все глазные капли назначаются исключительно лечащим врачом, поскольку их выбор зависит от степени тяжести патологии:
- При легком течении ССГ рекомендуется применять капли на водной или гелевой основе с низкой вязкостью: Оксиал, Лакрисифи, Натуральная слеза и др. Благодаря своим кератолитическим свойствам они увлажняют и защищают роговицу глаза.
- Среднюю и среднетяжелую степень лечат с помощью глазных капель средней вязкости. Оптимальным вариантом в этом случае будет также гель Натуральная слеза.
- При тяжелом течении патологии для начала назначается консервативная терапия. Она основывается на использовании глазных растворов высокой вязкости – Систейна, Офтагеля, Ракропоса и др. Хорошо зарекомендовал себя препарат Видисик, содержащий карбомер и способствующий образованию прочной пленки на поверхности глазного яблока.
ССГ часто осложняется воспалительными процессами. Для их устранения используются препараты на основе циклоспорина. Дополнительно могут назначаться витамины (прежде всего, ретинол), противоаллергические (Визин) капли. В тяжелых случаях используются местные или системные глюкокортикоиды.
Хирургическое лечение
К столь радикальному методу лечения синдрома сухого глаза, как операция, прибегают только в случае тяжелого течения болезни и неэффективности консервативной терапии. Проведение микроопераций в тканях зрительных органов способствует полному восстановлению нормального качества зрения, и устранению неприятной симптоматики.
Наиболее безопасным видом хирургического вмешательства при ксерофтальмии является имплантация специального увлажняющего контейнера. Он закрепляет под веком, и способствует увлажнению глаза во время каждого моргания.
В более тяжелых случаях проводится тарзорафия. В ходе такой процедуры выполняется сшивание век, что значительно снижает испарение влаги.
Еще один метод хирургического лечения синдрома сухого глаза – использование специальных обтураторов. Они вводятся в слезной проток, закупоривая его просвет. Такие «пробки» изготовлены из гипоаллергенных материалов, поэтому не могут послужить причиной реакции гиперчувствительности. В результате такой обтурации слезная жидкость не покидает протоки, а задерживается на роговице, обеспечивая глазному яблоку достаточное увлажнение. После излечения болезни пробка-обтуратор извлекается, проходимость протока восстанавливается.
Народные средства
В сочетании с препаратами при лечении синдрома сухого глаза можно использовать средства народной медицины. Вместе с этим, важно включить в ежедневный рацион продукты, обогащенные кислотами Омега-3 и витамином А.
Существует немало вспомогательных домашних лекарств, применяющихся при ССГ. Но самыми эффективными считаются следующие:
- Настой из цветков ромашки лекарственной. Растение обладает мощным противовоспалительным и успокаивающим эффектом. Параллельно проявляет антибактериальную активность. Для приготовления лекарства необходимо 1 ч. л. цветков ромашки заварить стаканом кипятка и настаивать в течение 20 минут под крышкой. Далее средство профильтровать и использовать для промывания глаз или примочек на закрытые веки. Не стоит злоупотреблять этим лекарством – его можно применять не чаще 2-3 раз в неделю при выраженном зуде и жжении глаз.
- Лечебный сбор. В равных частях взять измельченный корень алтея, цветки ромашки лекарственной и стебли очанки. Компоненты перемешать, взять 3 ст. л. фитосбора и заварить стаканом кипятка. Выдерживать под крышкой в течение получаса, после чего хорошо процедить. Довести настой до первоначального объема кипяченой водой. В готовом лекарстве смочить ватку или косметические диски, положить их на глаза (веки при этом должны быть закрытыми). Держать 3-5 минут, затем повторить процедуру еще 2 раза. Такой компресс помогает избавиться от неприятных ощущений, вызванных сухостью роговицы. Его можно использовать при синдроме сухого глаза у детей.
- Медовые капли. 5 мл меда растворить в 0,5 л кипяченой (лучше дистиллированной) воды. Закапывать полученным лекарством глаза – по 1 капле в каждый глаз дважды в день. Такое средство можно применять в течение 3 дней, после чего приготовить новое. Запрещено применять медовые капли при аллергии на продукты пчеловодства.
Увлажняющими свойствами обладают и растительные масла. Подбирать их необходимо в зависимости от тревожащих пациента симптомов:
- при наличии микротрещин на поверхности глаза следует применять облепиховое масло;
- воспаление и сильную сухость устраняет льняное масло;
- купирование боли и защиту слизистой глаза от чрезмерной сухости обеспечивает касторовое масло.
Для возвращения блеска глазной поверхности можно делать примочки с маслом лаванды. Но его нужно предварительно растворить в кипяченой или дистиллированной воде в соотношении 1:2 соответственно.
Профилактика
Предупредить развитие ССГ намного проще, чем лечить. С целью профилактики заболевания необходимо:
- употреблять достаточное количество жидкости;
- использовать специальные защитные очки во время длительной работы за компьютером;
- своевременно лечить заболевания внутренних органов, способных повлиять на функционирование глаз;
- регулярно проходить обследование у офтальмолога;
- защищать органы зрения от воздействия горячего воздуха и ультрафиолета;
- обеспечить оптимальный уровень влажности в жилом и рабочем помещении;
- полностью излечивать любые офтальмологические патологии;
- правильно питаться, добавив в рацион больше продуктов с содержанием ретинола (витамина А);
- делать специальную гимнастику после продолжительной напряженности глаз;
- использовать контактные линзы правильно, и только по назначению врача.
И, конечно же, не стоит медлить с визитом к врачу при возникновении тревожных симптомов, характерных для ССГ или других заболеваний глаз. Чем раньше будет выявлена проблема, тем легче и быстрее ее удастся устранить.
Прогноз и осложнения
Прогноз при синдроме сухого глаза преимущественно благоприятный. Соблюдение всех рекомендаций врача и отказ от самолечения является главным залогом успешной борьбы с патологией и отсутствия неблагоприятных последствий.
Игнорирование рекомендаций офтальмолога приводит к развитию осложнений. Они могут проявиться снижением остроты зрения, его нечеткостью, размытостью. Также постоянное растирание или расчесывание глаз вызывает образование микротрещин и ранок, которые являются входными воротами для патогенных бактерий и грибков.
Синдром сухого глаза – одно из самых распространенных офтальмологических заболеваний. Оно хорошо поддается корректировке специальными препаратами и народными средствами. Но отсутствие терапии приводит к развитию осложнений, на устранение которых может уйти много времени.
Источник
Общие сведения
Синдром сухого глаза или сухость глаз – это офтальмологическое заболевание, спровоцированное состоянием, при котором либо понижается выработка слез, либо повышается испарение слезной жидкости в связи с нарушением свойств и качества слезной жидкости. Термин «синдром сухого глаза» подразумевает комплекс симптомов высыхания (ксероза) поверхности конъюнктивы и роговицы ввиду нарушенной стабильности слезной пленки, которая покрывает роговицу. По МБК-10 код заболевания H-04.1.
Слезы важны для обеспечения нормального зрения и поддержания здорового состояния глаз. Эффект сухого глаза – широко распространенная проблема. Чаще всего такое состояние отмечается у работников, вынужденных много времени проводить в условиях офиса, а также у людей после 40 лет.
Однако это состояние в последнее время все чаще наблюдается и у людей молодого возраста. Это существенно ухудшает их качество жизни, а иногда – снижает работоспособность и даже вынуждает сменять сферу деятельности.
По статистике, болезнь диагностируется у 9-18% людей, но в последние годы частота подтверждения этого диагноза существенно увеличилась.
Патогенез
В основе развития этого состояния – нарушенная стабильность слезной пленки, которая при нормальном состоянии покрывает переднюю поверхность глазного яблока. У здорового человека в норме толщина слезной пленки равна 10 мкм, ее структура неоднородна. Наружную ее сторону покрывает тонкая пленка липидов, которые предупреждают слишком активное испарение влаги и отдачу тепла с конъюнктивы и роговицы. Второй слой – водянистый, его вырабатывают главные и добавочные слезные железы. Именно он является основой слезной пленки. Благодаря его постоянному обновлению обеспечиваются защитные, метаболические и другие функции слезной пленки.
Патологическое состояние возникает вследствие нарушения естественных процессов обновления слезной пленки. Такие нарушения могут быть связны с разными факторами – сбоем продукции слез, липидов и муцинов, нарушением скорости испарения пленки и др.
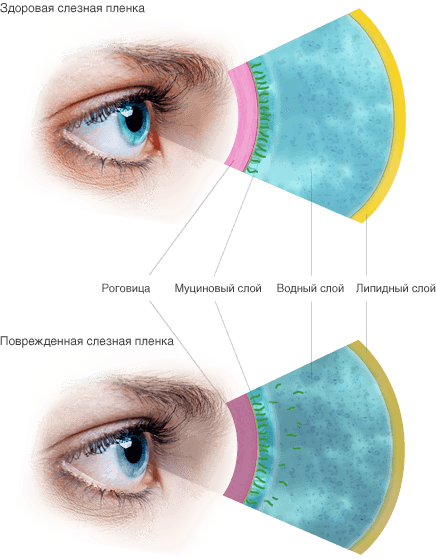
Здоровая и поврежденная слезная пленка
Классификация
Синдром сухого глаза, в зависимости от его этиологии, подразделяют на синдромальный, симптоматический и артифициальный.
- Проявление синдромального типа болезни связано с понижением секреторной функции слезных желез и бокаловидных клеток конъюнктивы, что происходит вследствие заболевания. Это состояние может быть следствием эндокринных болезней, коллагенозов, климактерического синдрома, синдрома Стивенса-Джонсона и других заболеваний.
- Симптоматический – его развитие связано с сухостью тканей вследствие анатомических причин, рубцеванием слизистых и слезных желез, применением некоторых лекарственных препаратов (адреноблокаторов, антидепрессантов, антиаритмических лекарств, местных анестетиков и др.). Также к этому типу заболевания относится транзиторный тип синдрома сухого глаза, развивающийся вследствие воспалений в роговице и конъюнктиве.
- Артефициальный – развивается вследствие воздействия внешней среды – дыма, излучения монитора, действия ультрафиолета, косметических средств. Также этот тип болезни может развиваться вследствие ношения неправильно подобранных линз. У молодых людей этот тип болезни часто связан с так называемым офисным синдромом, когда слезная пленка испаряется из-за постоянной работы кондиционеров и снижения частоты мигания во время работы за мониторами. К отдельной группе относятся изменения, происходящие после оперативных вмешательств, связанные с наличием швов, рубцами и др.
В зависимости от тяжести болезни выделяют три степени: легкую, среднюю и тяжелую.
- Легкая степень – возможно компенсаторное увеличение продукции слез, усиливающееся при влиянии негативных внешних факторов.
- Средняя степень – есть четкие признаки недостатка продукции слезной жидкости: глаза краснеют, в конъюнктивальной полости есть слизистое отделяемое, есть жалобы на сухость в глазах.
- Тяжелая степень – выраженные симптомы ксероза с выраженным снижением продукции слез.
Причины синдрома сухого глаза
Причины заболевания связаны с неправильным процессом образования слезы и распределением ее по поверхности глаза. Причины этого связаны со следующими явлениями:
- Недостаточное количество слез – процесс их выработки нарушается с возрастом, при разнообразных болезнях, после приема некоторых лекарственных средств, в связи с определенными условиями окружающей среды.
- Плохое качество слезы – в состав слезной жидкости входит жир, вода и муцин (клейкое вещество). Если какого-либо из составляющих недостаточно, человек может жаловаться на сухие глаза.
Итак, синдром сухого глаза могут спровоцировать следующие факторы:
- Возраст – это состояние может являться честью естественного старения организма. Очень часто люди после 65 лет испытывают неприятные симптомы, связанные с такими проявлениями.
- Лечение медикаментами – прием целого ряда лекарственных препаратов вызывает подобные побочные эффекты. Речь идет о лечении антигистаминными и противоотечными средствами, антидепрессантами, препаратами для понижения артериального давления и др.
- Пол – у женщин такая проблема возникает чаще, так как у них более выражены гормональные изменения, связанные с беременностью, климаксом, приемом оральной контрацепции.
- Болезни – подобная проблема характерна для людей, страдающих диабетом, ревматоидным артритом, заболеваниями щитовидной железы. Сухость глаз характерна для тех, у кого отмечается воспалительный процесс глазных мышц, век или роговицы.
- Ношение контактных линз – применение линз приводит к нарушению водно-жирового баланса роговицы. Особенно часто возникает это состояние, если линзы неправильно подобраны.
- Влияние окружающей среды – сухой климат, задымление, сильный ветер приводят к усиленному испарению влаги и вызывают сухость глаз.
- Длительное пребывание у монитора – если человек слишком долго сидит перед монитором, он реже моргает, и поверхность глаз высыхает быстрее.
- Проведение офтальмологических операций – лазерная коррекция зрения и другие вмешательства могут привести к проявлению чрезмерной сухости.
- Нарушение питания и дефицит витаминов — к такой патологии приводит кератомаляция. Это состояние, вызываемое недостатком витамина А у людей, которые потребляют недостаточно белковой пищи. Кератомаляция – это дегенерация роговицы, при котором также поражаются слезные железы и конъюнктива.
Ученые отмечают, что в развитии патологии некоторую роль играет и наследственный фактор, связанный с генетической недостаточностью продукции слезного секрета.
Это состояние достаточно часто развивается у людей с хроническим конъюнктивитом и болезнью Шегрена.
Симптомы синдрома сухого глаза
Если у человека развивается синдром сухого глаза, он жалуется на следующие симптомы:
- ощущение постоянного раздражения, зуда и жжения в глазах;
- чувство постоянного напряжения;
- повышенная слезливость, обильное слезотечение после сильного раздражения;
- скопление вязкой слизи внутри или вокруг глаза;
- чувство наличия в глазу инородного предмета;
- высокая чувствительность и гиперемия;
- светобоязнь, невозможность сконцентрировать зрение в сумерках;
- неприятные ощущения при ношении линз;
- затуманивание зрения, боль в глазу.
Как правило, сухой глаз приводит к проявлению части таких симптомов эпизодически. Их интенсивность может меняться, а влияние некоторых факторов, описанных выше, может усугубить состояние и усилить интенсивность таких симптомов.
Часто выраженность симптомов снижается в туманные или дождливые дни, когда влажность достаточно высокая.
Конъюнктива у таких больных гиперемирована, они очень часто моргают.
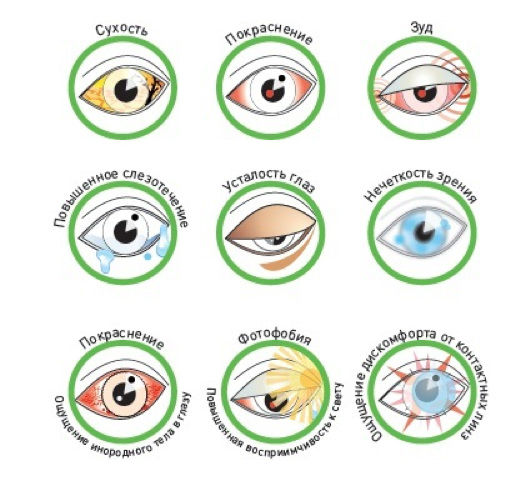
Симптомы синдрома сухого глаза
Анализы и диагностика
Для того, чтобы установить диагноз и провести всестороннее обследование, применяются традиционные клинические методики, а в сомнительных случаях проводятся специальные функциональные пробы.
Проведение клинического обследования включает сбор анамнеза, определение того, какие жалобы есть у больного, осмотра с применением всех необходимых для этого инструментов, чтобы подтвердить диагноз и установить причины таких проявлений.
В процессе осмотра врач определяет объективные микропризнаки ксероза.
Проводится биомикроскопическое исследование конъюнктивы и роговицы, в процессе которого применяют разнообразные диагностические красители, что облегчает диагностику.
Свидетельствовать о развитии синдрома «сухого глаза» может наличие дегенеративных изменений на конъюнктиве и роговице и в пределах открытой глазной щели.
Если в процессе перечисленных выше обследований врачу не удается обнаружить природу изменений, проводят функциональное обследование. Для этого последовательно применяют две специальные пробы (метод Норна и метод Ширмера), которые дают возможность оценить, насколько стабильна прероговичная слезная пленка, и измерить, как продуцируются слезы.
Также проводится специальное исследование осмолярности слезной жидкости.
Те пациенты, которые постоянно используют контактные линзы, должны регулярно посещать офтальмолога, чтобы вовремя выявить и скорректировать нарушения.
Лечение синдрома сухого глаза
Тем, у кого диагностирован сухой глаз, необходимо обязательно применять ту схему лечения, которую назначает врач. Ведь в каждом конкретном случае практикуется индивидуальный подход к терапии.
Как правило, правильно подобранные капли для глаз помогают эффективно решить эту проблему. При лечении синдрома сухого глаза применяются так называемые препараты искусственной слезы, которые способствуют тому, чтобы естественная пленка выполняла свои функции. Но такие капли тоже нужно подбирать индивидуально.
Иногда слезной канал приходится закрывать с помощью специальной пробки, которую производят из силикона или коллагена. Этот метод помогает уменьшить просвет слезного канала, и отток слезной жидкости тоже снижается.
Чтобы предупредить усугубление ситуации, необходимо сразу же после появления неприятных ощущений обращаться к врачу.
Доктора
Лекарства
После установления диагноза глазные капли от сухого глаза врач назначает индивидуально. Препараты «искусственной слезы», которые используют для лечения, отличаются вязкостью, а также химическим составом. Их фармакологическое действие обусловливает протезирующее влияние на водянисто-муциновый слой слезной пленки.
Такие препараты содержат в составе гидрофильные полимеры. После применения такие капли смешиваются с остатками слезы, после чего образуют прероговичную пленку. Как правило, все препараты – как импортные средства, так и их недорогие аналоги, капают в конъюнктивальную полость глаза от 4 до 6 раз в день. Как следствие, стабильность слезной пленки увеличивается, и ее разрывы появляются реже.
Для лечения этого заболевания чаще всего применяются препараты из перечня, поданного ниже.
Лекарства низкой вязкости – их целесообразно использовать при легких формах заболевания:
- Слеза натуральная.
- Офтолик.
- Оксиал.
- Лакрисифи.
- Дефислез.
- Гипромелоза-П.
- Хило-Комод.
- Визмед-лайт.
Лекарства средней вязкости – применяют при средней степени тяжести болезни, а также при ее тяжелых формах:
- Лакрисин.
- Визмед.
Лекарства, производящие трансформационный эффект, превращаясь после закапывания в гель:
- Систейн.
- Систейн Ультра.
Препараты в виде глазных гелей:
- Офтагель.
- Визмед гель.
- Видисик.
Особо вязкие:
- ВитА-ПОС.
Так как список этих препаратов достаточно широк, очень важно, чтобы их назначение проводил врач после обследования и установления индивидуальных особенностей течения заболевания.
Важным пунктом в процессе лечения болезни является купирование воспаления в тканях глазной поверхности. Чаще всего в данном случае применяют глюкокортикостероиды, однако их применяют только после полной эпителизации роговицы.
Для инсталляции в конъюнктивальную полость применяют Дексаметазон, разводя его в пропорции 1:10 в гемодезе (или полиглюкине). Однако при этом очень важно контролировать толщину роговицы, особенно в тех местах, где изначально она была истончена.
С целью стимуляции секреции мейбомиевых желез век, которые производят липидный слой слезной пленки, применяют тетрациклин, который, к тому же, купирует воспалительные процессы.
При тяжелой форме болезни проводят инсталляцию препаратов 0,01% раствора циклоспорина.
При дегенеративных изменениях конъюнктивы местно применяют препарат витамина А — ВитА-ПОС, который нормализует функцию бокаловидных клеток конъюнктивы, производящих муцин.
Процедуры и операции
Если медикаментозное лечение неэффективно, врач может назначить проведение обтурации слезоотводящих путей с помощью полимерных обтураторов или путем хирургического вмешательства.
Также при необходимости проводят операцию по пересадке слюнных желез в конъюнктивальную полость.
Лечение народными средствами
Народные средства можно использовать как вспомогательные методы и способ справиться с легкой формой сухости глаз. Практикуют следующие народные методы лечения:
- Компрессы с чаем. Необходимо залить 1 ч. л. зеленого чая 1 ст. кипятка и подождать 5 минут, накрыв емкость крышкой. Процедить чай и остудить его. Смочить в нем два ватных диска и положить на закрытые глаза. Полежать с компрессом 3 минуты. Повторить процедуру несколько раз.
- Компрессы с настоем календулы и ромашки. Настой готовят так, как и зеленый чай, взяв по 1 ч. л. сухого сырья каждого растения. Компрессы проводят аналогично.
- Глицерин. Это средство помогает избавиться от сухости слизистых оболочек. Необходимо аккуратно капнуть несколько капель на роговицу и немного поморгать, чтобы средство равномерно распределилось. Проводить такую процедуру нужно один раз в два дня.
- Капли из алое. Необходимо взять равные части свежего сока алое и настоя ромашки, тщательно смешать и капать в глаза утром и вечером.
- Промывание отваром ромашки. Чтобы приготовить раствор для промывания, следует 2 ст. л. сухого сырья залить 1 ст. кипятка. Когда средство настоится, процедить и промывать глаза утром и вечером. Для промывания также можно использовать траву шалфея, кору дуба.
- Компрессы из петрушки. Свежие листья петрушки нужно измельчить, выложить на веки и подержать 15 минут. Компрессы можно проводить каждый день, так как сок петрушки полезен для глаз.
- Промывание отваром липы. Готовят настой аналогично настою ромашки. Его можно использовать как для промывания глаз, так и для холодных компрессов. Для этого из отвара готовят кубики льда и прикладывают их к глазам, завернув в салфетки.
- Компрессы из мяты. Свежие или сухие листья мяты нужно измельчить и 1 ст. л. этого сырья залить стаканом кипятка. Примерно через час нужно достать листья мыты и приложить их к глазам, подержав компресс около 20 минут.
- Компресс из сока картофеля. Нужно натереть картофель, выдавить сок и смочить в нем марлю или ватные диски. Положить компресс на глаза на 20 мин. После компресса важно дать спокойствие глазам на несколько часов.
- Компресс из огуречного сока. В летнее время можно аналогично проводить компрессы из сока огурцов.
Профилактика
Чтобы не допустить развития этого заболевания, необходимо следовать таким правилам:
- Приучить себя регулярно моргать в процессе работы за компьютером или чтения. Также важно как можно чаще делать перерывы.
- Тщательно соблюдать гигиену глаз, умываться теплой водой, стараться повышать уровень влажности в помещении.
- Носить качественные солнечные очки, чтобы защитить глаза от солнца и ветра.
- Избегать влияния тех факторов, которые провоцируют этот синдром. Это чрезмерное тепло в помещении, использование фена, сигаретный дым и др.
- Пить достаточное количество жидкости – до 2 л в день.
- Отказаться от курения.
- Не проводить слишком много времени у экранов гаджетов.
У детей
Это заболевание нередко диагностируется у детей и подростков, и его причины такие же, как и у взрослых пациентов. Если ребенок жалуется на неприятные ощущения в глазах, необходимо сразу же посетить детского офтальмолога. Важно учесть и тот факт, что у ребенка синдром сухого глаза может являться признаком некоторых серьезных заболеваний: блефарита, хронического конъюнктивита, болезней почек, ряда инфекционных заболеваний, синдрома Шегрена, злокачественной лимфомы и др. Поэтому очень важно как можно раньше проконсультироваться с врачом.
Диета при синдроме сухого глаза

Правильное питание может существенно улучшить состояние человека при сухости глаз. Очень важно включить в меню те продукты, которые содержат необходимые для улучшения состояния витамины и минералы.
В меню нужно включить продукты, содержащие следующие витамины и минералы:
- Витамин А – так как этот витамин является частью слезной пленки, он очень важен. Чтобы не допустить дефицита этого витамина, в меню нужно включить жирные сорта рыбы, печень, персики, дыню.
- Витамин D — снижает воспалительные процессы, уменьшает чувствительность к свету. Необходимо есть тунец, лосось, яйца, сельдь.
- Витамин Е – мощный антиоксидант, очень полезный для глаз. Содержится в растительных маслах, бобовых, печени.
- Омега-3 жирные кислоты – уменьшают выраженность неприятных симптомов у людей с такой проблемой. Наибольшее количество их содержит рыба жирных сортов.
Таким образом, основой питания при этом заболевании должны стать растительные продукты, молочная пища, блюда из рыбы. Животных жиров и мяса в рационе должно быть как можно меньше.
Важно также отказаться от алкоголя, так как спирт сильно высушивает роговицу, повышая ее чувствительность.
Последствия и осложнения
Если на протяжении длительного времени не принимать меры по лечению этой болезни, могут возникнуть серьезные осложнения, которые впоследствии способны привести к ухудшению зрения и даже к его потере.
Если роговица постоянно пересыхает, на ней могут появиться рецидивирующие эрозии и язвы, а позже – сформироваться рубцы. Это негативно скажется на зрении.
При недостаточной выработке слезной жидкости ухудшается процесс самоочищения глаз. В
