Синдром сдавления ротаторов плеча мкб
Рубрика МКБ-10: M75.1
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M60-M79 Болезни мягких тканей / M70-M79 Другие болезни мягких тканей / M75 Поражения плеча
Определение и общие сведения[править]
Плечелопаточный периартрит — обобщенный термин для определения группы заболеваний, возникающих в результате постоянной или однократной, но интенсивной травматизации околосуставных мягких тканей области плечевого сустава и характеризующихся воспалительными и дистрофическими изменениями.
Синонимы: плечелопаточный периартроз профессиональной этиологии, синдром сдавления ротаторов плеча, импинджмент-синдром (shoulder impingement syndrome), субакромиальный синдром, синдром акромиально-бугоркового соударения.
Факторами риска плечелопаточного периартрита являются острая травма, повторные и/или интенсивные движения в плечевом суставе при физической работе или занятиях спортом. Имеются также анатомические особенности плечевого сустава, способствующие развитию импинджмента плеча. Плечелопаточный периартрит чаще всего развивается у людей старше 30 лет. У пожилых людей симптомы заболевания могут развиться постепенно, без предшествующей явной травмы.
Этиология и патогенез[править]
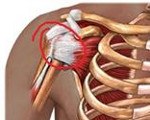
Плечевой сустав окружен мышцами вращательной манжеты (надостная, подостная, малая круглая и подлопаточная мышцы). Они работают синхронно и обеспечивают стабилизацию плечевого сустава во время разнообразных движений. В частности, они удерживают головку плечевой кости от выскальзывания вверх из суставной впадины лопатки. По данным одного исследования, в первичной сети здравоохранения в 29% всех обращений по поводу боли в плече был диагностирован тендинит мышц вращательной манжеты.
Сухожилие надостной мышцы прикрепляется к головке плечевой кости после прохождения сквозь узкое анатомическое отверстие, образованное сверху изогнутым акромиальным отростком лопатки и мощной клювовидно-акромиальной связкой (соединяет акромион с клювовидным отростком лопатки), а снизу — бугристостью головки плечевой кости, получившее название интервала импинджмента. Любое состояние, способствующее дальнейшему сужению этого пространства (интенсивная компрессия или недостаточность мышц вращательной манжеты), вызывает сдавление сухожилия m. supraspinatorius (импичмент) во время вращения/подъема головки плечевой кости. Предрасполагают к развитию импичмента анатомические особенности этой области: изогнутый в виде крючка акромиальный отросток лопатки, остеофиты, утолщение или кальцификация коракоакромиальной связки. Кроме того, сужению способствуют надрыв или слабость вращательной манжеты, вызвавшие миграцию головки плеча; нестабильность плечевого сустава, адгезивный капсулит и тонкая субакромиальная сумка.
Постоянное ущемление сухожилия надостной мышцы в субакромиальном пространстве приводит к вторичному воспалению, дегенерации и обызвествлению (часто встречаются у больных среднего и пожилого возраста). Резкое снижение объема движений в руке, сопровождающее болевой синдром в плече, быстро приводит к атрофии мышц плечевого пояса, в том числе мышц вращательной манжеты. Это способствует развитию нестабильности головки плеча и закреплению состояния импичмента.
Между головкой плечевой кости и клювовидно-акромиальной связкой располагается субакромиальная сумка, воспаление которой также приводит к появлению боли в плече.
В целом боль при плечелопаточном периартрите вызывается травмами и поражением воспалительного характера различных структур плеча, а также состояниями, приводящими к нейромышечной слабости вращательной манжеты или стабилизаторов лопатки.
Клинические проявления[править]
Плечелопаточный периартрит чаще всего развивается у людей среднего и пожилого возраста и проявляется болью в области плечевого сустава.
Синдром сдавления ротатора плеча: Диагностика[править]
Тщательный сбор анамнеза и клиническое обследование позволяют уточнить конкретную причину боли. Повреждения вращательной манжеты (воспаление, слабость или разрыв) связаны с движениями или профессиональной деятельностью, которые вызывают напряжение в руке в положении отведения и сгибания вперед. Не всегда удается выявить в анамнезе указание на острую травму.
Тендинит мышц вращательной манжеты проявляется болью в плече при специфических вращательных движениях, при напряжении мышц плеча или подъеме руки. Боль обычно локализуется в области плечевого сустава по его наружной поверхности. Боль может быть очень интенсивной, особенно ночью, усиливается в положении лежа на боку, при одевании, умывании. При надрыве мышц вращательной манжеты к описанной симптоматике добавляется мышечная слабость.
Наблюдают внутреннюю ротацию плеча по тому, как высоко вдоль спины может подняться рука, заведенная за спину. Сравнивают обе руки. Ограничения могут быть связаны со слабостью мышц манжеты или мышц, стабилизирующих лопатку, либо вызваны болью при синдроме импинджмента. Это движение подразумевает нормальную функцию локтевого сустава.
Тесты на субакромиальный импинджмент. Большинство тестов основываются на том, что при их выполнении сужается расстояние между головкой плечевой кости и корако-акромиальной дугой из-за перемещения большой бугристости плечевой кости под корако-акромиальную дугу во время вращения плечевой кости. Всегда сравнивают пораженную и бессимптомную стороны. При наличии боли, затрудняющей произвольные движения, обязательно определяют, нет ли мышечной слабости.
Исследование акромиально-ключичного сочленения. Болезненность при поражении определяют при компрессионных тестах. В норме эти тесты безболезненны. Хотя боль, появляющаяся при них, не является специфичной для патологии акромиально-ключичного сочленения (синдром импинджмента может давать сходную картину), положительный тест может помочь в диагностике артрита этого сустава. Тест начинается в положении пациента с вытянутой вперед рукой под углом 90°. Затем руку двигают поперек верхней части грудной клетки. Возникающая при этом компрессия сустава вызывает боль. Боль в акромиально-ключичном сочленении можно также вызвать, поднимая руку через сторону к потолку. Боль появляется в момент верхних 10° движения.
В типичном случае диагноз плечелопаточного периартрита ставят клинически. Однако если клиническая картина неявная и вызывает затруднения в диагностике, а также при отсутствии улучшения на фоне стандартной консервативной терапии рекомендуется проводить дополнительное исследование. Полезны рентгенография, ультразвуковое исследование и МРТ.
Дифференциальный диагноз[править]
Проводят с отраженной болью от области шеи (остеохондроз и остеоартроз шейного отдела позвоночника, шейная радикулопатия), грудной клетки и диафрагмы. Если боль в плече отраженная, то она не усиливается при движениях. Кроме того, необходимо исключить возможность того, что боль в плече является проявлением системного заболевания: артрита, ревматической полимиалгии или инфекции, в первую очередь туберкулеза и септического артрита. Реже боль в плече наблюдают при депрессии, сахарном диабете, подагре, онкологических заболеваниях, аваскулярном некрозе головки плеча.
Синдром сдавления ротатора плеча: Лечение[править]
Цели лечения
Устранение боли и воспаления, восстановление функции верхней конечности и укрепление мышц вращательной манжеты.
При острой боли полезны аппликации льдом на 15-20 мин каждые 4-6 ч (через ткань, чтобы не вызвать обморожения). При умеренной выраженности боли можно использовать местные раздражающие и разогревающие мази, тепловые процедуры. Особенно они полезны перед началом физических упражнений.
Как только стихнет боль, необходимо начать комплекс упражнений, направленных на укрепление мышц и увеличение объема движений. Упражнения необходимо делать регулярно 1-2 раза в день и никогда не выполнять их через боль.
Фармакологическое лечение
Назначаются простые анальгетики парацетамол, НПВС), которые должны приниматься не курсами, а по мере необходимости. У больных с интенсивной болью, а также при отсутствии или недостаточном эффекте от НПВС применяется введение глюкокортикоидов (20-40 мг триамцинолона) в подакромиальную область.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Общая врачебная практика. В 2 т. Т. 1 [Электронный ресурс] : национальное руководство / под ред. акад. РАМН И.Н. Денисова, проф. О.М. Лесняк. — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970435694.html
Профессиональная патология [Электронный ресурс] : национальное руководство / Под ред. И.Ф. Измерова. — М. : ГЭОТАР-Медиа, 2011. — https://www.rosmedlib.ru/book/ISBN9785970419472.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Плечелопаточный периартрит.
Плечелопаточный периартрит
Описание
Плечелопаточный периартрит. Воспалительно — дегенеративные изменения околосуставных мягких тканей, участвующих в функционировании плечевого сустава. Плечелопаточный периартрит проявляет себя ноющими болями, усиливающимися при движении, напряжением периартикулярных мышц, отечностью и уплотнением тканей в области плеча. В диагностике плечелопаточного периартрита существенная роль принадлежит ультразвуковому и рентгенологическому исследованию, термографии, МРТ, лабораторным анализам. В лечении плечелопаточного периартрита применяются методы иммобилизации, медикаментозная терапия (НПВС, кортикостероиды), новокаиновые блокады, физиотерапия, массаж, гимнастика.
Дополнительные факты
Плечелопаточный периартрит (периартроз) – заболевание мягких тканей, окружающих плечевой сустав (мышц, связок, сухожилий, синовиальных сумок), характеризующееся их дистрофическими изменениями с последующим реактивным воспалением. На долю воспалительно-дегенеративных заболеваний мягких тканей различной локализации в ревматологии и травматологии приходится четверть всех внесуставных поражений опорно-двигательного аппарата. Среди них плечелопаточный периартрит встречается наиболее часто; несколько реже наблюдаются периартриты лучезапястного, локтевого, тазобедренного, коленного, голеностопного, суставов, суставов стопы. Около 10% населения в той или иной степени сталкиваются с проявлениями плечелопаточного периартрита. Чаще заболевание диагностируется среди женщин в возрасте старше 55 лет.

Плечелопаточный периартрит
Причины
При рассмотрении этиологии и патогенеза заболеваний околосуставных мягких тканей верхней конечности (периартрита, эпикондилита, стилоидита) доминируют две основные точки зрения. Первая из них объясняет плечелопаточный периартрит нейродистрофическими изменениями сухожильных волокон, которые развиваются в результате остеохондроза шейного отдела позвоночника, шейного спондилеза или смещения межпозвонковых суставов. Это приводит к ущемлению нервов плечевого сплетения, рефлекторному спазму сосудов, нарушению кровообращения в плечевом суставе, дистрофии и реактивному воспалению сухожильных волокон плеча.
Вторая теория связывает происхождение плечелопаточного периартрита с механическими травмами мягких тканей, возникающими при циклических или одномоментных чрезвычайных физических нагрузках (стереотипных движениях в плечевом суставе, ударе по плечу, падении на вытянутую руку, вывихе и пр. ). Макро- и микротравмы, сопровождающиеся надрывами сухожильных волокон, кровоизлияниями или разрывом вращательной манжеты плеча, вызывают отек периартикулярных тканей и нарушение кровообращения в конечности.
Кроме этого, к развитию плечелопаточного периартрита могут приводить заболевания (инфаркт миокарда, стенокардия, туберкулез легких, сахарный диабет, ЧМТ, болезнь Паркинсона), а также некоторые операции (мастэктомия), нарушающие микроциркуляцию в области плечевого сустава. В качестве способствующих факторов выступают длительное охлаждение, врожденные соединительнотканные дисплазии, артропатии.
В тканях с недостаточной васкуляризацией формируются очаги некроза, которые в дальнейшем подвергаются рубцеванию и кальцификации, а также асептическому воспалению. Данные изменения подтверждаются при патоморфологическом исследовании материала, полученного у пациентов с плечелопаточным периартритом.
Классификация
Ввиду многообразия причин, обусловливающих дисфункцию плечевого сустава, в самостоятельную нозологию плечелопаточный периартрит не выделяется. К периартикулярным поражениям области плечевого сустава, согласно МКБ-10, принято относить: тендинит двуглавой мышцы плеча, кальцифицирующий тендинит, адгезивный капсулит, субакромиальный синдром (импинджмент-синдром), синдром сдaвления ротaторa плеча, бурсит плечевого сустава и тд.
Тем не менее, в клинической практике термин «плечелопаточный периартрит» имеет широкое использование. При этом различают следующие формы периартрита данной локализации:
• простую («болезненное плечо»).
• острую.
• хроническую («замороженное плечо», «блокированное плечо», анкилозирующий периартрит).
В большинстве случаев патология носит односторонний характер; реже развивается двусторонний плечелопаточный периартрит.
Симптомы
Как правило, при травматическом генезе плечелопаточного периартрита от момента травмы до появления первых симптомов проходит от 3 до 10 дней. Поэтому пациенты не всегда могут точно указать на факторы, спровоцировавшие заболевание.
Простая форма плечелопаточного периартрита протекает наиболее легко и благоприятно. Основные жалобы связаны со слабыми болевыми ощущениями в области плеча, которые возникают только при нагрузке или определенных движениях. Выраженная боль сопровождает вращательные движения, попытки преодоления сопротивления. Ограничение подвижности верхней конечности выражается в невозможности подъема руки высоко вверх, заведения за спину Простой плечелопаточный периартрит хорошо поддается терапии; иногда может исчезать самопроизвольно в течение 3-4 недель.
Если стадия болезненного плеча сопровождается дополнительной перегрузкой или травматизацией конечности, то с высокой долей вероятности может развиться острый плечелопаточный периартрит. Данная форма заявляет о себе внезапной нарастающей болью в плече с иррадиацией в руку и шею. Типично усиление болевого синдрома в ночное время. Особенно болезненны попытки движения рукой через сторону, отведения назад и вращения в плечевом суставе. Для облегчения боли больной вынужден сгибать руку в локте и прижимать к груди. В области передней поверхности плеча определяется незначительная припухлость. При острой форме плечелопаточного периартрита обычно страдает общее самочувствие: развивается субфебрилитет, возникает бессонница, снижается работоспособность. Продолжительность острого периода составляет несколько недель, затем в половине случаев заболевание принимает хроническое течение.
Ломота в суставах. Ломота в теле.
Диагностика
С жалобами на боли в плечевом поясе и связанными с ними ограничения движений пациенты могут обратиться к участковому терапевту, хирургу, неврологу, ревматологу, травматологу, ортопеду. На первичном приеме производится сбор анамнеза, внешний осмотр, оценка двигательной активности плечевого сустава (возможности выполнения активных и пассивных движений), пальпация периартикулярных тканей.
Для уточнения причин нарушения функционирования верхней конечности выполняется рентгенография плечевого сустава и шейного отдела позвоночника, УЗИ, МРТ плечевого сустава. Обычно рентгенологические изменения определяются уже при далеко зашедшей хронической форме плечелопаточного периартрита. Как правило, они характеризуются периартикулярными отложениями микрокристаллов кальция (калькулезным бурситом); при анкилозирующем периартрите – признаками остеопороза головки плечевой кости. Для острого плечелопаточного периартрита характерны изменения со стороны крови – повышение СОЭ и СРБ.
Инвазивные методы диагностики (артрография, артроскопия) оправданы при решении вопроса о хирургическом лечении. При проведении дифференциальной диагностики следует исключить артрит плечевого сустава, артроз, тромбоз подключичной артерии, синдром Панкоста при раке легкого.
Лечение
Основной целью лечебных мероприятий при плечелопаточном периартрите служит купирование болевого синдрома, предупреждение или устранение мышечных контрактур. В острой стадии необходим щадящий двигательный режим, разгрузка верхней конечности с помощью мягкой поддерживающей повязки или гипсовой лонгеты. Для снятия острой боли и местного воспаления применяются нестероидные противовоспалительные препараты, осуществляются новокаиновые блокады в область плеча, аппликации димексида, периартикулярное введение кортикостероидов. Дополнительно назначаются миорелаксанты, ангиопротекторы, метаболические и хондропротекторные лекарственные средства.
Обязательными компонентами терапии острого и хронического плечелопаточного периартрита служат лечебная физкультура, физиотерапия (электрофорез, микротоковая терапия, магнитотерапия, ультразвук, лазеротерапия, криотерапия), массаж, сульфидные и радоновые ванны. Доказанной эффективностью обладают ударно-волновая терапия, гирудотерапия, иглорефлексотерапия, стоун-терапия, постизометрическая релаксация. Если причиной плечелопаточного периартрита послужило смещение межпозвоночных суставов, для восстановления нормальных суставных взаимоотношений рекомендуется мануальная терапия. Хирургическое лечение запущенных форм плечелопаточного периартрита заключается в выполнении артроскопической субакромиальной декомпрессии.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник

Каждый человек хотя бы раз в жизни испытывал боль в плече. Основная ее причина — повреждение сухожилий мышц вращательной манжеты плеча. Травмы, перенапряжение и метаболические нарушения могут привести к развитию серьезной патологии — синдрому сдавления ротаторов плеча (ССРП). При этом возникает стойкая боль и ограничение функции. Без адекватного лечения ССРП склонен к рецидивам и хронизации. В настоящем обзоре представлены основные аспекты патогенеза ССРП, его клиника и подходы к лечению. Для терапии ССРП применяют нестероидные противовоспалительные препараты (НПВП), локальные инъекции глюкокортикоидов, гиалуроновой кислоты (ГлК) и обогащенной тромбоцитами плазмы. Приводятся данные клинических исследований по сравнительной оценке эффективности этих средств. Приведены данные по результатам успешного применения ГлК при ССРП.
Одной из наиболее частых причин обращения за медицинской помощью является боль в плече, связанная с поражением околосуставных мягких тканей. По статистике, около 16% из всех заболеваний костно-мышечной системы приходится на эту патологию, что составляет 15 случаев на 1000 населения в год. В основном (до 80% всех случаев) в этой анатомической области возникает поражение сухожилий мышц вращательной манжеты плеча в рамках субакромиального импинджмент синдрома или синдрома, сдавления ротаторов плеча. Современная концепция данной патологии:
ССРП возникает в результате ущемления сухожилий вращательной манжеты или расположенной в этой области синовиальной сумки между акромиально-клювовидной дугой и бугорками плечевой кости. Наиболее часто страдает сухожилие надостной мышцы (90%), реже — сухожилия бицепса, подостной, подлопаточной и малой круглой мышц. Травма индуцирует воспалительный процесс, в результате которого формируется отек в области энтезиса и на протяжении прилегающего участка сухожилия. При этом запускается воспалительный каскад, включающий синтез цитокинов, таких как интерлейкин-1 (ИЛ-1) и ИЛ-6, фактор некроза опухоли α (ФНО-α), лейкотриенов, простагландина Е2 (ПГЕ2). Эти субстанции формируют воспалительный отек и активируют болевые рецепторы.
В результате длительно текущего процесса, связанного с травматизацией и хроническим воспалением, происходят дегенеративные изменения сухожилий, которые могут приводить к их разрыву. Основными факторами риска ССРП считаются ожирение, чрезмерные физические нагрузки, патология эндокринной системы, в частности сахарный диабет. ССРП имеет склонность к рецидивирующему течению и хронизации. Выделяют три стадии этого заболевания.

На первой стадии, непосредственно после сдавления сухожилия, в его ткани возникают кровоизлияние и отек. Продолжительность этого периода составляет от 7 до 14 дней.
На второй стадии развивается фиброз, который вызывает утолщение и снижение прочности сухожилия, при этом могут возникать его микроразрывы. Такое состояние длится от 1 до 3 месяцев.
Позднее появляются дегенеративные изменения в области энтезисов, вовлекающие субхондральную кость большого бугорка плеча и нижней поверхности акромиона.
Могут возникать частичные и полные разрывы сухожилий ротаторов плеча. Такой процесс может протекать до 3 месяцев и более. Диагноз ССРП основывается на данных анамнеза (выявлении факта «импинджмента») и объективного обследования больного.
Диагностика синдрома сдавления ротаторов плеча
Основной диагностический критерий — наличие локальной боли в субакромиальной области, которую провоцирует активное движение с участием пораженных мышц. При этом топическая диагностика — определение вовлеченной в процесс мышцы — проводится с помощью специальных тестов, оценивающих наличие функциональных нарушений и болезненности в конкретных структурах опорно-двигательного аппарата.
Дополнительную информацию для диагностики ССРП дают инструментальные методы. Для исключения костных дефектов, наличия или отсутствия кальцинатов и определения формы акромиона используется рентгенологическое исследование. Состояние сухожилий мышц (отек, травма, разрыв) можно оценить с помощью ультразвукового исследования и магнитно-резонансной томографии, которые позволяют точно определить патологию мягких тканей.
| Тест | Описание | Выявление патологии, оценка |
|---|---|---|
| Тест Neer | Врач одной рукой удерживает лопатку пациента, при этом другой интенсивно и быстро двигает опущенную руку пациента вперед, вверх и внутрь | Появление боли в момент движения указывает на возможность синдрома сдавления ротаторов плеча |
| Болезненная дуга Доуборна | Рука пассивно и активно отводится от начального положения вдоль туловища | Боль, появляющаяся при отведении между 70° и 120°, указывает на повреждение сухожилия надостной мышцы при компрессии между бугорком плеча и акромионом |
| Тест Доуборна на субакромиальный бурсит | Врач пальпирует переднелатеральную субакромиальную область II–V пальцами и расширяет субакромиальное пространство, пассивно разгибая или переразгибая руку пациента своей второй рукой и смещая головку плеча I пальцем кпереди. Здесь также можно пальпировать верхнюю часть вращательной манжеты и ее прикрепление к большому бугорку | Локальная болезненность при пальпации субакромиального пространства подтверждает патологию субакромиальной сумки, но также может указывать на повреждение вращательной манжеты |
| Тест надостной мышцы Jobe | При разогнутом предплечье рука пациента устанавливается в положении отведения 90°, 30° горизонтального сгибания и во внутренней ротации. Врач просит удерживать руку в этом положении и надавливает сверху на проксимальный отдел плеча. Тест положителен, если вызывает значительную боль и пациент не может самостоятельно удерживать отведенную на 90° руку. | Верхние порции вращательной манжеты (сухожилие надостной мышцы) оцениваются преимущественно в положении внутренней ротации (первый палец опущен вниз), а состояние передней порции манжеты — в положении наружной ротации |
| Тест Хокинса | Поднять руку вперед до горизонтального уровня, предплечье согнуто на 90° и направлено вверх. Затем повернуть руку внутрь (развернуть предплечье до горизонтального уровня) | Появление боли указывает на повреждение (тендинит) сухожилий мышц вращательной манжеты |
| Тест «падения руки» | Врач отводит руку пациента примерно на 160°, а затем просит медленно опустить ее | Невозможность контролировать падение руки указывает на повреждение сухожилий вращательной манжеты |
| Тест «пустой банки» | Терапия ССРП направлена на купирование боли, восстановление функции и предотвращение рецидивов или хронизации патологии. Руки пациента отведены на 90° и согнуты вперед на 30° с опущенными вниз большими пальцами. Врач сверху давит на руки пациента, а пациент активно сопротивляется его усилию | Боль или слабость указывает на поражение надостной мышцы |
| Тест наружной ротации | Руки пациента прижаты к бокам, локти согнуты под углом 90°. Пациент пытается развернуть предплечья кнаружи, преодолевая сопротивление врача | Боль или слабость указывает на поражение подостной или малой круглой мышцы |
| Тест подлопаточной мышцы | Врач заводит согнутую руку пациента за его спину. Пациент старается повернуть руку, преодолевая сопротивление врача | Боль или слабость указывает на поражение подлопаточной мышцы |
| Тест Спида (Speed’s) | Прямая рука пациента поднята вперед, ладонь развернута вверх. Пациент старается удержать руку в таком положении против сопротивления врача | Боль или слабость указывает на поражение сухожилия длинной головки бицепса |
ЛЕЧЕНИЕ
Терапия ССРП направлена на купирование боли, восстановление функции и предотвращение рецидивов или хронизации патологии. Как средство первой линии при ССРП широко применяют нестероидные противовоспалительные препараты.
Сравнили эффект целекоксиба 400 мг, напроксена 1000 мг и плацебо (ПЛ) у 306 больных ССРП. Отличие от ПЛ было достоверным только для целекоксиба (p<0,05), но не для напроксена.
Важную позицию среди методов лечения ССРП занимают локальные инъекции ГК с применением местного анестетика или без. При этом, хотя ГК дают быстрый положительный эффект у многих пациентов, методика имеет ряд ограничений. Применение ГК связано с определенным риском неблагоприятных реакций (НР). Они способствуют дегенерации ткани сухожилия, увеличивая риск его разрыва, вызывают повышение артериального давления и дестабилизацию сахарного диабета. Это заставляет искать новые, более эффективные и безопасные методы лечения ССРП.
В последние годы все большую популярность набирает использование препаратов гиалуроновой кислоты (ГлК). Согласно полученным данным, три и пять инъекций ГлК показали более значимое (хотя и небольшое) отличие от ПЛ по уменьшению боли через 6 месяцев наблюдения. Эффективность локальных инъекций ГлК при хронической боли в плече, гиалуроновая к-та обеспечивала статистически значимое снижение боли и улучшение функции по сравнению с ПЛ. Правда, это отличие было относительно небольшим и отмечено при изучении смешанной популяции пациентов с различной патологией плеча.
Новым направлением в лечении ССРП стало применение обогащенной тромбоцитами плазмы (ОТП). Это биологический продукт, приготовленный из собственной крови пациента в ходе ее центрифугирования. При гравитационном разделении крови образуются три фракции — плазма, концентрат тромбоцитов и лейкоцитов и эритроциты. Для лечения используется вторая фракция — плазма с большим содержанием тромбоцитов (более 1 млн на 1 мкл). По современным представлениям, основной механизм действия ОТП связан со стимуляцией регенерации поврежденной ткани. Тромбоциты являются естественным источником широкого спектра биологически активных субстанций, прежде всего факторов роста (ФР), которые способны моделировать иммунное воспаление и стимулировать процессы естественного восстановления, в том числе активируя стволовые клетки. Последние данные свидетельствуют об эффективности ОТП при ССРП.
При неэффективности консервативной терапии применяют хирургические методы лечения, и выбор метода вмешательства зависит от характера повреждения сухожилия мышцы (частичный или полный разрыв). Так, при ССРП широко применяют артроскопическую декомпрессию в виде резекции субакромиальной и поддельтовидной сумок, резекцию клювовидно-акромиальной связки и передне-нижнюю акромионэктомию. При наличии остеофитов на нижней поверхности акромиально-ключичного сочленения производится их хирургическое удаление. При III стадии ССРП, когда возникает разрыв сухожилия надостной мышцы, используют технику ушивания с наложением однорядного и двухрядного шва. При развитии теносиновита длинной головки двуглавой мышцы применяют ее тенодез. Однако, несмотря на высокую эффективность хирургического лечения ССРП и переход к малотравматичной технике артроскопических манипуляций, по-прежнему сохраняется определенный риск хирургических осложнений.
Таким образом, лечение ССРП требует комплексного патогенетического подхода, основанного на применении различных медикаментозных и немедикаментозных методов. В дебюте этого заболевания хороший эффект может оказать противовоспалительная терапия: использование высоких доз НПВП, локальное введение ГК. Однако на более поздних стадиях необходимо расширить терапевтическую схему за счет использования препаратов, влияющих на метаболизм и репарацию ткани поврежденного сухожилия: у таких пациентов возможно применение ГлК и ОТП. Важнейшее значение придается использованию различных физиотерапевтических методов, реабилитации и ЛФК.
doclvs.ru
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Источник
