Синдром резистентности верхних дыхательных путей

Большинство статей в нашем блоге посвящены синдрому обструктивного апноэ сна – заболеванию, которое представляет серьезную угрозу здоровью и жизни пациента. СОАС – наиболее распространенное и опасное, но не единственное расстройство дыхания во сне. Еще одно из них – синдром повышенной резистентности дыхательных путей, это промежуточное состояние между «безобидным» храпом (храпом как звуковым феноменом) и обструктивным апноэ. Его симптомы похожи на симптомы СОАС, но менее выражены: не приносящий восстановления сон, многократные ночные пробуждения, дневная сонливость, повышенная утомляемость. Часто (но не всегда) этому синдрому сопутствует громкий храп. В отличие от СОАС, при повышенной резистентности ВДП не регистрируется остановок дыхания во сне, насыщаемость крови кислородом не падает ниже нормы.
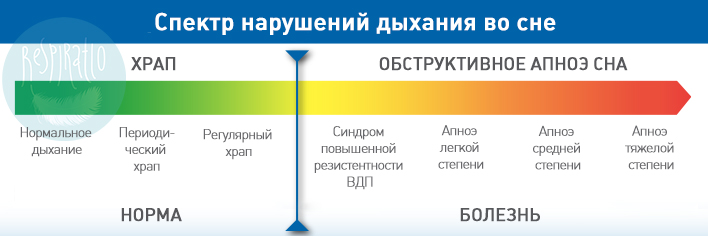
Для синдрома повышенной резистентности верхних дыхательных путей (СПРВДП, англ. upper airway resistance syndrome, UARS) характерно чрезмерное сужение дыхательных путей во время сна. Это может быть вызвано нарушенным носовым дыханием (искривление перегородки, коллапс носового клапана) или специфическим строением лицевых костей: слишком маленькой или смещенной назад нижней челюстью. Хотя полного перекрытия дыхательных путей во сне у таких пациентов не происходит, но они вынуждены прикладывать больше усилий для того, чтобы получить необходимое количество воздуха. При СПРВДП человек во сне, пытаясь получить достаточное количество воздуха, нередко издает по-настоящему пугающие звуки: хрипы, всхлипы, свистящие вздохи. Дефицит кислорода для головного мозга критичен, поэтому он воспринимает затруднения дыхания за аварийную ситуацию и периодически прерывает глубокий сон пациента, побуждая его совершить более мощное дыхательное усилие. Такие пробуждения нарушают нормальную архитектуру сна.
Из-за того, что симптомы этого заболевания достаточно размыты, правильный диагноз ставится далеко не всегда. Для диагностики требуется проведение ночного полисомнографического исследования. Типичными ПСГ-признаками СПРВДП считаются: многочисленные реакции активации на ЭЭГ, уплощение кривой воздушного потока, чрезмерные дыхательные усилия. Но далеко не всегда таких пациентов направляют на полисомнографию, принимая СПРВДП за синдром хронической усталости, фибромиалгию, депрессию или другие заболевания. СПРВДП может долгие годы оставаться нераспознанным и нелеченым, пока не примет форму синдрома обструктивного апноэ сна, диагностические критерии которого более очевидны.
Для лечения синдрома повышенной резистентности верхних дыхательных путей применяются:
1. Изменение образа жизни. Соблюдение гигиены сна, сон на боку, отказ от алкоголя и снотворных, сброс лишнего веса.
2. Медикаменты. Назальные спреи могут облегчить проявления СПРВДП, если его причиной является затрудненное носовое дыхание из-за аллергий, ринита и проч.
3. Ротовые вставки (капы). Капы немного выдвигают вперед нижнюю челюсть и не дают языку сильно смещаться назад.
4. Сипап-терапия. Это наиболее эффективный метод для лечения как СПРВДП, так и обструктивного апноэ. Подробнее о нем можно прочитать в этой статье.
5. Если пациент категорически не может адаптироваться к таким методам терапии, как капа или CPAP-терапия, ему может быть предложено хирургическое вмешательство.
СПРВДП по сравнению с обструктивным апноэ может казаться довольно безобидным, но это не совсем так. Во-первых, постоянная сонливость, апатия, сниженное настроение серьезно снижают качество жизни пациента. Во-вторых, ограничение воздушного потока во сне может приводить к недостаточному вымыванию углекислоты из организма. Это может стимулировать активность симпатической нервной системы, что, в свою очередь, часто приводит к повышению артериального давления, сердечно-сосудистым и метаболическим нарушениям. В-третьих, с возрастом многие набирают вес, ткани становятся менее упругими, происходят гормональные изменения – и СПРВДП развивается в синдром обструктивного апноэ.
Поэтому, если вы замечали у себя перечисленные признаки повышенной резистентности дыхательных путей, не оставляйте эту проблему без внимания.
Источник

-
Первичный храп -
Синдром повышенной резистентности верхних дыхательных путей -
Синдром обструктивного гипопноэ -
Синдром обструктивного апноэ
Состояние, характеризующееся громкими звуками с уровня верхних дыхательных путей во время сна, без эпизодов апноэ или гиповентиляции
Критерии диагностики :
-
Подтверждение храпа сторонним наблюдателем -
Отсутствие проявлений нарушений сна или избыточной сонливостью, связанных с храпом -
Жалобы пациентов на сухость во рту, ощущаемую во время пробуждения -
Набор симптомов не соответствует диагностическим критериям других расстройств сна -
Полисомнографические критерии
J.A. Harbison and G.J. Gibson. Q J Med 2000; 93: 647-654
Клиническая форма расстройств дыхания во сне, при которой отмечается клиника расстройств дыхания во сне обструктивного характера, но отсутствуют апноэ или гипопноэ, нет изменений уровня насыщения гемоглобина крови кислородом
Christian Guilleminault.Chest. 2003;123:12-14
Состояние, при котором имеют место повторяющиеся эпизоды обструкции верхних дыхательных путей во время сна, ассоциированные с падением уровня насыщения крови кислородом

* Верхние дыхательные пути
Уменьшение исходного диаметра дыхательных путей:

-
Снижение тонуса мышц глотки во сне -
Нервно-мышечные дистрофические процессы (старение, миопатии) -
Действие миорелаксантов (снотворные, алкоголь)
Увеличение податливости стенки:

-
Врожденная узость глотки -
Сужение глотки на фоне ожирения -
Гипертрофия миндалин -
Низко расположеннок мягкое небо -
Удлиненный небный язычок -
Ретрогнатия -
Макроглоссия -
Гипотиреоз -
Доброкачественные и злокачественные новообразования

-
ИМТ > 27 кг/м? -
Возраст старше 65 лет -
Мужской пол -
Табакокурение*
* James Skatrud, MD. JAMA. 2000;284:3015-3021
^
*Renata L. Riha. Stroke. 2003;34:2916.
Частые симптомы (60% и более)
-
Громкий прерывистый ночной храп -
Указание на остановки дыхания во сне -
Беспокойный неосвежающий сон -
Избыточная дневная сонливость -
Учащенное ночное мочеиспускание -
Раздражительность
Менее частые (10-60%)
-
Утренняя головная боль -
Ночные приступы удушья -
Ночные поты -
Артериальная гипертония -
Снижение потенции -
Сердцебиение и перебои в работе сердца
Редкие (менее10%)
-
Повторные пробуждения -
Бессонница -
Ночной кашель -
Ночная отрыжка
М ужчина, 37 лет, поступил с жалобами на выраженную сонливость. В течение года он набрал 25 кг и отметил появление сонливости, которая прогрессивно нарастала с каждым месяцем и доставляла ему значительные неудобства. В итоге, сонливость стала постоянной и непреодолимой. Читать и писать он уже не мог. Как только он садился на стул, он тут же засыпал, и даже во время ходьбы он клевал носом.
ужчина, 37 лет, поступил с жалобами на выраженную сонливость. В течение года он набрал 25 кг и отметил появление сонливости, которая прогрессивно нарастала с каждым месяцем и доставляла ему значительные неудобства. В итоге, сонливость стала постоянной и непреодолимой. Читать и писать он уже не мог. Как только он садился на стул, он тут же засыпал, и даже во время ходьбы он клевал носом.
Во время сна отмечалось спазматическое закрытие просвета глотки с полным прекращением дыхания. Грудная клетка и брюшная стенка поднимались и опускались от бесплодных сокращений мышц; усилия постепенно нарастали в течение минуты и более, кожа становилась все более и более цианотичной. И уже когда ситуация для наблюдателя становилась просто критической, обструкция глотки исчезала, следовала серия глубоких вдохов и выдохов, цианоз также исчезал. Эти атаки обычно не будили пациента. После окончания приступа он дышал нормально в течение 5-10 минут, а затем спазм повторялся.
*Clinical Societies Transactions, Vol 22, 1889
-
Сердечно-сосудистая система -
Эндокринная система -
Нервная система
Связаны с:
1. выраженным колебанием внутригрудного давления;
2. снижением содержания кислорода и повышением уровня СО2;
3. повышением тонуса вагуса с развитием брадикардии;
4. уменьшением ударного объема;
5. увеличением постнагрузки;
6. резким повышением симпатической активности с воздействием на гладкомышечные клетки сосудов*;
* Marjorie Vennelle. Stroke. 2004;42:.3016
-
Острые и хронические гемодинамические нарушения -
Атеросклероз -
Нарушения ритма сердца
-
Увеличение концентрации лептина в крови -
Снижение толерантности к глюкозе -
Уменьшение синтеза гормона роста -
Уменьшение выработки тестостерона*

^
П олисомнография (ПСГ) – 1974 г., Holland, Dement, Raynal
олисомнография (ПСГ) – 1974 г., Holland, Dement, Raynal
ПСГ — одномоментная регистрация большого количества физиологических параметров во время сна, их анализ и интерпретация
-
больше 30 эпизодов остановки дыхания за 6-7 часов сна или не менее 5 в час -
продолжительность каждой остановки не менее 10 секунд



-
Хирургическая коррекция -
Лечение ожирения и хирургическая коррекция ожирения -
Различные приспособления,улучшающие проходимость верхних дыхательных путей -
Медикаментозное лечение СРАР/BiPAP



Источник
Термин «обструктивное апноэ/гипопноэ во сне» (ОАС) используют для определения нарушений сна. Это состояние характеризуется динамической обструкцией верхних дыхательных путей во время сна. Его относят к патологии дыхания во сне с обычным храпом в одном случае и периодически повторяющейся полной обструкцией верхних дыхательных путей с периодами апноэ, снижением концентрации кислорода в крови и пробуждением — во втором.
Разделяют 3 основных типа апноэ во сне: обструктивное, центральное и смешанное. Обструктивное апноэ характеризуется на личием дыхательных усилий. При центральном апноэ дыхательные усилия отсутствуют. Смешанное апноэ начинается с центрального компонента с последующим переходом к обструктивному компоненту. Его не считают отдельным синдромом, данный тип апноэ иногда возникает при сочетании первично-обструктивной и центральной причины.
Исторически апноэ определяют как прекращение дыхания длительностью более 10 с; гипопноэ — снижение воздушного потока >50% предыдущей устойчивой базовой линии длительностью >10 с, а для некоторых клиник — со снижением >3% насыщения оксигемоглобина.
Поскольку у здоровых молодых лиц при исследовании сна редко возникает более 5 апноэ/гипопноэ в час, этот показатель был принят за стандарт ОАС, т.е. >5 апноэ/ч или >35 апноэ за ночь. Число периодов апноэ/гипопноэ с возрастом увеличивается. Следовательно, для пожилых лиц граница нормы смещается в большую сторону.
Численные данные, основанные на показателях при исследовании сна (например, индекс апноэ-гипопноэ), обычно используют для определения ОАС. Однако они не достаточно информативны для определения степени тяжести заболевания и тактики лечения. Отчасти это обусловлено слабой корреляцией между симптомами и данными при исследовании сна, а также вариабельностью показателей сна в разные ночные периоды. Поскольку данное определение клинически малоинформативно, необходимо проводить разделение между данными исследования сна при периодически возникающих апноэ, десатурации кислорода и пробуждениях от таких же показателей плюс наличие дневных симптомов (синдром ОАС).
Это дифференцирование особенно важно для больных с возможным наличием синдрома повышенной резистентности верхних дыхательных путей. В ходе клинических исследований установлено, что у определенных индивидуумов с синдромом повышенной резистентности верхних дыхательных путей возникает сужение верхних дыхательных путей, приводящее к фрагментации сна и возникновению чрезмерной сонливости днем без увеличения числа эпизодов апноэ, гипопноэ и снижения сатурации кислорода.
Определение синдрома ОАС/повышенной резистентности верхних дыхательных путей, подразумевающее наличие клинически значимых симптомов и, таким образом, требующее выбора тактики лечения, может быть построено на следующем: сужение во сне верхних дыхательных путей — причина фрагментации сна, обычно вызывающая чрезмерную сонливость днем.

Патогенез обструктивного апноэ во сне
Несмотря на то что полноценного определения обструктивного апноэ во сне не существует, основной патофизиологический механизм нарушения (динамическое сужение верхних дыхательных путей) связывают со сном. Верхние дыхательные пути представляют пространство от ноздрей и входа в полость рта до надгортанника.
Сужение дыхательных путей у больных с обструктивным апноэ во сне возникает на множестве участков верхних дыхательных путей, но чаще происходит в области глотки вследствие ее анатомических и функциональных свойств. Глотка представляет сложную мышечную трубку, участвующую в акте дыхания и глотания. При дыхании она находится в открытом состоянии под действием мышц дилататоров. Во время глотания глотка смыкается, инициируя тем самым перистальтические движения для продвижения пищи. Функциональность глотки достигается благодаря гибкости и сжимаемости мышечной трубки, также способной удерживаться в открытом состоянии под действием мышц дилататоров.
Во время сна активность дилататоров снижается, и определенное сужение глотки возникает даже у здоровых лиц.
Сжимаемость глотки определяют критическим сминающим давлением (Pcrit) вокруг рото- и носоглотки. Данный показатель резко завышен у больных с ОАС. Теоретически верхние дыхательные пути напоминают сопротивление Старлинга, состоящее в основном из ригидной трубки (полость носа), сжимаемой части (глотка) и второй ригидной трубки (гортань). На вдохе движение воздушного потока осуществляется до тех пор, пока давление в полости носа выше давления в сжимаемой глотке (ниже атмосферного).
У спящих здоровых людей перемещение воздушного потока сохраняется, поскольку давление на вдохе в полости носа (около 0 см вод.ст.) и глотке (ниже атмосферного) остается выше Рcrit (около -10 см вод.ст., ниже атмосферного). Для сравнения у пациентов с выраженным ОАС во сне окологлоточное Pcrit часто равно О см вод.ст. или даже выше. По этой причине глотка легко спадается, и перемещение воздушного потока прекращается. При банальном храпе перечисленные показатели занимают промежуточные значения.
Таким образом, клинически значимое сужение верхних дыхательных путей определяют анатомическими нарушениями глотки и дисфункцией дилататоров, способствующими сужению и повышению ее сжимаемости.
Этиология обструктивного апноэ во сне
Возможные причины синдрома обструктивного апноэ во сне можно разделить на две основные группы:
• анатомические;
• функциональные.

Анатомические причины обструктивного апноэ во сне
Наиболее частой анатомической причиной, способствующей патогенезу ОАС, считают ожирение в области шеи. Оно приводит к нарушению раскрытия верхних дыхательных путей за счет давления со стороны жировой ткани, окружающей просвет глотки, и, следовательно, к повышению Рcrit. По результатам различных исследований показано, что окружность шеи лучше всего коррелирует с частотой возникновения апноэ. Челюстно-лицевую патологию (ретро- и микрогнатия) также часто наблюдают у пациентов с ОАС. Эти состояния связаны с уплотнением фарингеального пространства, снижающим площадь поперечного сечения верхних дыхательных путей.
При выполнении радиологических исследований доказано, что у пациентов с обструктивным апноэ во сне отмечают более низкую площадь поперечного сечения глотки по сравнению с контрольными субъектами. Определить пороговое значение снижения площади, позволяющее дифференцировать пациентов с ОАС и здоровых людей, не представлялось возможным.
У детей с обструктивным апноэ во сне сужение просвета глотки часто обусловлено гипертрофией миндалин и аденоидов. Эту причину значительно реже встречают у взрослых.
Функциональные причины обструктивного апноэ во сне
Существует определенная зависимость между закупоркой носовых ходов и обструктивным апноэ во сне. Данные проведенных физиологических исследований указывают на то, что сужение верхних дыхательных путей и возникающий храп связаны со значительным падением давления в глотке ниже атмосферного уровня. Согласно модели сопротивления Старлинга это приводит к повышению сопротивления в полости носа. Из теории также следует, что апноэ должно прекратиться самостоятельно (как ранее описано в этой главе).
Однако маловероятно, что глотка в действительности ведет себя как простое сопротивление Старлинга. Несоответствие, вероятно, обусловлено поверхностными силами адгезии между противоположными стенками глотки, при спадении удерживающими глотку в закрытом состоянии, а также эффектом гистерезиса. Эту теорию подтверждает то, что давление открытия спавшейся глотки превышает давление закрытия.
Глотка находится в раскрытом состоянии также под влиянием афферентной импульсации, идущей от центральной нервной системы до пяти поперечнополосатых мышц верхних дыхательных путей (m.palatoglossus, m. palatopharyngeus, m. levator palatine, m. tensor palatine и т. uvulae). У бодрствующих лиц т. palatoglossus, palatopharyngeus и levator palatini проявляют электромиографическую активность во время вдоха, что позволяет удерживать верхние дыхательные пути в открытом состоянии на протяжении дыхательного цикла. Во время сна тонус и активность мышц верхних дыхательных путей снижаются.
У больных с обструктивным апноэ во сне электромиографическая активность genioglossus повышается во время бодрствования по сравнению со здоровыми лицами контрольных групп (вероятно, для защиты дыхательных путей) с последующим резким снижением в начале сна. Непропорциональное снижение мышечного тонуса повышает вероятность спадения верхних дыхательных путей во время сна.
Дополнительно возможное патофизиологическое объяснение дисфункции верхних дыхательных путей у больных с обструктивным апноэ во сне заключается в снижении защитного глоточного рефлекса. У здоровых субъектов рецепторами глотки определяется падение давления, что приводит к повышению тонуса дилататоров глотки, предотвращающему ее спадение. Периодически возникающее сужение дыхательных путей при храпе, курение и алкоголь повреждают слизистую оболочку и нервы в глотке, прерывая рефлекс и тем самым способствуя развитию ОАС.
Некоторые фармакологические препараты (например, этанол, препараты опия, бензодиазепины) вызывают обструктивное апноэ во сне, подавляя активность центральной нервной системы и снижая рефлекторный мышечный тонус. Таким образом, афферентная импульсация к мышцам верхних дыхательных путей уменьшается, и сниженный мышечный тонус способствует спадению глотки.
Причины обструктивного апноэ во сне
• Анатомические причины обструктивного апноэ во сне:
— ожирение в области шеи;
— ретрогнатия, микрогнатия и недоразвитие верхней челюсти;
— патология глотки (например, гипертрофия нёбных миндалин и аденоидов, акромегалия);
• хроническая закупорка носовых ходов (например, полипы, гипертрофия носовых раковин, ринит), возможно, играет незначительную роль в патогенезе.
• Функциональные причины обструктивного апноэ во сне:
— алкоголь;
— седативные препараты (например, препараты опия, бензодиазепины);
— депривация сна;
— бульбарный синдром;
— неврологические дегенеративные нарушения (например, множественная системная атрофия);
— миопатии (например, мышечная дистрофия Дюшенна);
— гипотиреоз.
Непосредственные последствия синдрома обструктивного апноэ во сне
При выраженной обструкции верхних дыхательных путей возникают инспираторные усилия по ее преодолению. При определенном уровне внутриплеврального давления (обычно приблизительно -15 см вод.ст. у не страдающих нарушением сна лиц, но до -80 см вод.ст. при синдроме ОАС) пациенты пробуждаются от сна. Частые пробуждения связаны с 2 основными результатами: фрагментацией сна, приводящей к чрезмерной сонливости днем, и вегетативными изменениями, включая повышение артериального давления.
— Читать «Осложнения обструктивного апноэ во сне (ОАС). Травматизм»
Оглавление темы «Лечение патологии плевры. Обструктивное апноэ во сне»:
- Диагностика эмпиемы плевры. Дифференциация
- Лечение эмпиемы плевры. Принципы
- Показания к операции при пневмотораксе. Техника операции
- Показания к операции при эмпиеме плевры. Техника операции
- Показания к операции при плеврите. Техника операции
- Показания к операции при опухолях плевры, мезотелиоме. Техника операции
- Обструктивное апноэ во сне (ОАС). Причины, механизмы развития
- Осложнения обструктивного апноэ во сне (ОАС). Травматизм
- Эпидемиология обструктивного апноэ во сне (ОАС). Распространенность
- Диагностика обструктивного апноэ во сне (ОАС). Исследование сна
Источник
