Коллапс неясной этиологии код по мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Коллаптоидное состояние, Сосудистая недостаточность.
Названия
Коллапс.
Синонимы диагноза
Коллаптоидное состояние, Сосудистая недостаточность.
Описание
Коллапс — острая сосудистая недостаточность, характеризующаяся резким снижением АД вследствие падения сосудистого тонуса, уменьшения сердечного выброса или в результате острого уменьшения объема циркулирующей крови. Коллапс сопровождается гипоксией всех тканей и органов, снижением обмена веществ, угнетением жизненно важных функций организма.
Симптомы
Клиническая картина коллапса имеет особенности, зависящие от его причины, но по основным проявлениям она сходна при коллапсах различного происхождения. Больные жалуются на возникшую и быстро прогрессирующую слабость, головокружение, зябкость, ослабление зрения, шум в ушах, иногда чувство тоски и страха. Сознание больного сохранено, но в большинстве случаев он безучастен к окружающему. Кожа резко бледна, лицо землистого цвета, покрыто холодным липким потом, при кардиогенном коллапсе нередко отмечается цианоз. Температура тела снижена. Дыхание поверхностное, учащено. Пульс малый, мягкий, учащенный.
АД снижено: систолическое — до 80 — 60, диастолическое — до 40 мм и ниже (у лиц с предшествующей гипертензией картина коллапса может наблюдаться при более высоких показателях АД). Практически во всех случаях отмечаются сгущение крови, олигурия, быстро нарастающая азотемия. При углублении коллапса у больного затемняется сознание, часто присоединяются (или прогрессируют) нарушения сердечного ритма; расширяются зрачки, исчезают рефлексы. Если не проводится эффективное лечение, наступает смерть.
Кардиогенный коллапс обычно сочетается с аритмией сердца, отеком легких или признаками острой правожелудочковой недостаточности (например, при тромбоэмболии легочных артерий), протекает тяжело. Ортостатический коллапс возникает только при вертикальном положении тела и быстро купируется после перевода больного в положение лежа.
Инфекционный коллапс чаще всего развивается во время критического снижения температуры тела; при этом отмечается влажность кожи, как правило, всего тела (промокшее белье), выраженная гипотония мышц, пульс мягкий.
Токсический коллапс, особенно при отравлениях, сочетается нередко с тошнотой, рвотой, поносом, признаками обезвоживания организма и острой почечной недостаточности.
Боль в груди слева. Лейкоцитоз. Нарушение терморегуляции. Низкая температура тела. Потливость. Рвота. Сухость во рту. Тошнота. Холодный пот.
Диагностика
Диагностика коллапса строится на характерной клинической картине. Исследования АД в динамике, а при возможности также объема циркулирующей крови, гематокрита дают представление о его характере и тяжести.
Дифференциальная диагностика
Дифференциальный диагноз при расстройствах сознания проводят с обмороком, который отличается кратковременностью потери сознания. Следует учитывать, что коллапс может быть составной частью картины шока, при котором происходят более глубокие гемодинамические нарушения.
Причины
Среди многообразных причин его возникновения наиболее частыми являются болезни сердца и сосудов, особенно острые (инфаркт миокарда, миокардит, тромбоэмболиялегочных артерий и ), острая кровопотеря и плазмопотеря (например, при обширных ожогах), тяжелая интоксикация при различных отравлениях и инфекционных болезнях, нарушения регуляции сосудистого тонуса при шоке различного происхождения, а также при ряде болезней ЦНС и эндокринной системы, при передозировке нейролептиков, ганглиоблокаторов, симпатолитиков.
Лечение
Лечебные мероприятия должны проводиться неотложно и интенсивно. Больные с коллапсом, возникшим во внебольничных условиях, должны быть срочно доставлены в стационар в сопровождении бригады скорой помощи (если ею не оказана полная эффективная помощь на месте) или медработников, владеющих техникой реанимации.
Во всех случаях больного укладывают в горизонтальное положение с несколько приподнятыми нижними конечностями, укрывают одеялом, подкожно вводят 2 мл 10% раствора кофеин-бензоата натрия. При инфекционном коллапсе эта терапия иногда бывает достаточной, при ортостатическом — всегда эффективна, но если АД не имеет тенденции к повышению, необходимо, как и при коллапсах другого происхождения, проведение этиологической и более развернутой патогенетической терапии. Этиологическое лечение предполагает остановку кровотечения при геморрагическом коллапсе, удаление токсических веществ из организма и специфическую антидотную терапию при отравлениях, тромболитическую терапию При остром инфаркте миокарда и при тромбоэмболии легочных артерий, купирование пароксизма мерцательной аритмии или других нарушений ритма сердца и.
Патогенетическая терапия включает внутривенное введение крови при геморрагическом коллапсе, плазмы и кровезамещающих жидкостей — при сгущении крови у больных с токсическим, инфекционным и любым гиповолемическим коллапсом, введение гипертонического раствора хлорида натрия при коллапсе на фоне неукротимой рвоты и поноса, а также у больных с надпочечниковой недостаточностью, наряду с введением гормонов надпочечников. При необходимости срочно повысить АД внутривенно капельно вводят норадреналин или ангиотензин; более медленный, но и более продолжительный эффект дают инъекции мезатона, фетанола. Во всех случаях показана кислородная терапия.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Исключены:
- лихорадка неясного происхождения (во время) (у):
- родов (O75.2)
- новорожденного (P81.9)
- лихорадка послеродового периода БДУ (O86.4)
Боль в области лица
Исключены:
- атипичная боль в области лица (G50.1)
- мигрень и другие синдромы головной боли (G43-G44)
- невралгия тройничного нерва (G50.0)
Включена: боль, которая не может быть отнесена к какому-либо определенному органу или части тела
Исключены:
- хронический болевой личностный синдром (F62.8)
- головная боль (R51)
- боль (в):
- животе (R10.-)
- спине (M54.9)
- молочной железе (N64.4)
- груди (R07.1-R07.4)
- ухе (H92.0)
- области таза (H57.1)
- суставе (M25.5)
- конечности (M79.6)
- поясничном отделе (M54.5)
- области таза и промежности (R10.2)
- психогенная (F45.4)
- плече (M25.5)
- позвоночнике (M54.-)
- горле (R07.0)
- языке (K14.6)
- зубная (K08.8)
- почечная колика (N23)
последние изменения: январь 2015
R53
Недомогание и утомляемость
Астения БДУ
Слабость:
- БДУ
- хроническая
Общее физическое истощение
Летаргия
Усталость
Исключены:
- слабость:
- врожденная (P96.9)
- старческая (R54)
- истощение и усталость (вследствие) (при):
- нервной демобилизации (F43.0)
- чрезмерного напряжения (T73.3)
- опасности (T73.2)
- теплового воздействия (T67.-)
- неврастении (F48.0)
- беременности (O26.8)
- старческой астении (R54)
- синдром усталости (F48.0)
- после перенесенного вирусного заболевания (G93.3)
последние изменения: январь 2012
Старческий возраст без упоминания о психозе
Старость без упоминания о психозе
Старческая:
- астения
- слабость
Исключен: старческий психоз (F03)
R55
Обморок [синкопе] и коллапс
Кратковременная потеря сознания и зрения
Потеря сознания
Исключены:
- нейроциркуляторная астения (F45.3)
- ортостатическая гипотензия (I95.1)
- неврогенная (G23.8)
- шок:
- БДУ (R57.9)
- кардиогенный (R57.0)
- осложняющий или сопровождающий:
- аборт, внематочную или молярную беременность (O00-O07, O08.3)
- роды и родоразрешение (O75.1)
- послеоперационный (T81.1)
- приступ Стокса-Адамса (I45.9)
- обморок:
- синокаротидный (G90.0)
- тепловой (T67.1)
- психогенный (F48.8)
- бессознательное состояние БДУ (R40.2)
последние изменения: январь 2016
Исключены: судороги и пароксизмальные приступы (при):
- диссоциативные (F44.5)
- эпилепсии (G40-G41)
- новорожденного (P90)
Исключены:
- шок (вызванный):
- анестезией (T88.2)
- анафилактический (вследствие):
- БДУ (T78.2)
- неблагоприятной реакции на пищевые продукты (T78.0)
- сывороточный (T80.5)
- осложняющий или сопровождающий аборт, внематочную или молярную беременность (O00-O07, O08.3)
- воздействием электрического тока (T75.4)
- в результате поражения молнией (T75.0)
- акушерский (O75.1)
- послеоперационный (T81.1)
- психический (F43.0)
- травматический (T79.4)
- синдром токсического шока (A48.3)
последние изменения: январь 2015
R58
Кровотечение, не классифицированное в других рубриках
Кровотечение БДУ
Включены: опухшие железы
Исключены: лимфаденит:
- БДУ (I88.9)
- острый (L04.-)
- хронический (I88.1)
- мезентериальный (острый) (хронический) (I88.0)
Исключена: задержка полового созревания (E30.0)
Исключены:
- булимия БДУ (F50.2)
- расстройства приема пищи неорганического происхождения (F50.-)
- недостаточность питания (E40-E46)
Исключены:
- синдром истощения как результат заболевания, вызванного ВИЧ (B22.2)
- злокачественная кахексия (C80.-)
- алиментарный маразм (E41)
последние изменения: январь 2010
Эта категория не должна использоваться в первичном кодировании. Категория предназначена для использования в множественном кодировании, чтобы определить данный синдром, возникший по любой причине. Первым должен быть присвоен код из другой главы, чтобы указать причину или основное заболевание.
добавлено: январь 2010
R69
Неизвестные и неуточненные причины заболевания
Болезненность БДУ
Недиагностированная болезнь без уточнения локализации или пораженной системы
Источник
Рубрика МКБ-10: R55
МКБ-10 / R00-R99 КЛАСС XVIII Симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках / R50-R69 Общие симптомы и признаки
Определение и общие сведения[править]
Этиология и патогенез[править]
Клинические проявления[править]
Многие больные описывают ощущение приближающейся потери сознания как головокружение, другие — как чувство пустоты в голове, легкого опьянения, дурноты. Эти же ощущения бывают и при вестибулярном головокружении. Предобморочное состояние может сопровождаться и иными симптомами, характерными для вестибулярного головокружения: тошнотой, бледностью, потоотделением, чувством страха, пеленой перед глазами. Поэтому жалобы на головокружение бывает подчас трудно интерпретировать. В таких случаях особенно полезны провокационные пробы (см. гл. 4, п. I.Д). Хотя при вестибулярном головокружении возможны падения из-за внезапной утраты равновесия, преходящая потеря сознания для этого состояния не характерна.
Обморок (синкопе) и коллапс: Диагностика[править]
А. Рефлекторный обморок возникает в результате рефлекторных вегетативных реакций, вызывающих главным образом расширение сосудов. В результате происходит снижение ОПСС, недостаточное наполнение правых отделов сердца и падение сердечного выброса. Приступ обычно возникает в положении стоя, реже — в положении сидя. Потере сознания часто предшествуют тошнота, бледность, потоотделение, ощущение дурноты или головокружение.
1. Вазовагальный обморок обычно провоцируется страхом, стрессом или болью. Это самый распространенный вид обмороков у здоровых молодых людей.
2. Ситуационные обмороки (ваговагальные или висцеральные рефлекторные обмороки)
а. Обмороки при мочеиспускании и дефекации.
б. Обмороки при кашле.
в. Обмороки при глотании.
г. Артериальная гипотония после приема пищи (одна из частых причин обмороков у пожилых людей, у которых нарушенные барорефлексы не в состоянии компенсировать повышение чревного кровотока после еды).
3. Синдром каротидного синуса. Головокружение и обмороки при этом состоянии могут быть обусловлены брадикардией, расширением сосудов или их сочетанием.
4. Ортостатическая гипотония обусловлена недостаточностью рефлекторных симпатических механизмов, обеспечивающих поддержание АД при переходе в положение стоя.
а. Первичная вегетативная недостаточность наблюдается при синдроме Шая—Дрейджера и идиопатической ортостатической гипотонии.
б. Вторичная ортостатическая гипотония развивается вследствие:
1) Вегетативных полинейропатий (при сахарном диабете, алкоголизме, амилоидозе).
2) Медикаментозного лечения (гипотензивными и сосудорасширяющими средствами, нитратами, транквилизаторами, антидепрессантами, фенотиазинами и др.).
3) Гиповолемии (при кровопотере, рвоте, повышенном диурезе, дегидратации).
4) Длительного постельного режима, детренирующего сердечно-сосудистую систему.
Б. Кардиогенные обмороки обусловлены снижением выброса левого желудочка. При кардиогенных обмороках, в отличие от рефлекторных, потеря сознания часто происходит внезапно, без предшествующих симптомов.
1. Обструктивные кардиогенные обмороки обусловлены сужением выносящего тракта левого желудочка (при стенозе аорты, гипертрофической кардиомиопатии, легочной гипертензии, тампонаде сердца, миксоме предсердия и т. д.).
2. Аритмические кардиогенные обмороки возникают при желудочковой тахикардии, АВ-блокаде, синдроме слабости синусового узла, синдроме удлинения интервала QT и т. д.
3. Поскольку кардиогенные обмороки угрожают жизни, при повторных обмороках неясного генеза необходимо в первую очередь исключить заболевания сердца. В большинстве случаев это удается сделать на основании анамнеза, осмотра и обычных инструментальных методов исследования. Однако иногда для выяснения причины обмороков могут потребоваться электрофизиологическое исследование, пробы на ортостатическом столе, холтеровский мониторинг ЭКГ.
В. Для стенозирующих поражений церебральных артерий обморочные состояния не характерны, и поэтому объяснять эти состояния преходящей ишемией мозга ошибочно. Однако изредка обмороки могут возникать при распространенном стенозе или окклюзии внечерепных артерий. Это бывает при следующих заболеваниях:
1. Атеросклеротическая двусторонняя окклюзия нескольких внечерепных артерий: в этом случае возможна первичная ортостатическая ишемия мозга (изолированная мозговая ортостатическая гипотония).
2. Аортоартериит (болезнь Такаясу).
3. Синдром подключичного обкрадывания.
Дифференциальный диагноз[править]
Обморок (синкопе) и коллапс: Лечение[править]
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
1. Manolis, A. S., et al. Syncope: Current diagnostic evaluation and management. Ann. Intern. Med. 112:850, 1990.
Действующие вещества[править]
- Аммиак
- Никетамид
- Норадреналин
Источник
Синкопальным состоянием (обмороком) называется резкая потеря сознания, продолжающаяся от нескольких секунд до 1-2 минут, вызванная нарушением мозгового кровообращения и снижением тонуса мышц и сосудов.
 Кратковременная потеря сознания, вызванная временной общей гипоперфузией ГМ – это обморок или синкопальное состояние, код по МКБ 10 – R55.
Кратковременная потеря сознания, вызванная временной общей гипоперфузией ГМ – это обморок или синкопальное состояние, код по МКБ 10 – R55.
Более тяжелым состоянием является коллапс – острая сосудистая недостаточность, сопровождающаяся падением сосудистого тонуса и относительным сокращением объема циркулирующей крови.
Обморок может возникнуть как сам по себе, так и являться симптомом какой-либо соматической патологии. Часто он возникает у подростков в период полового созревания.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Международный код по МКБ-10
В международной классификации болезней 10-го пересмотра обморок (синкопе) и коллапс обозначены одним и тем же кодом. Однако какой-либо общепринятой классификации в медицинской науке не существует.
Одна из самых обоснованных классификаций делит синкопальное состояние код по МКБ 10 – R55 в зависимости от причины на:
- Нейрогенные.
- Соматогенные.
- Экстремальные.
- Мультифакторные.
Каждый указанный вариант делит обморок еще на несколько разновидностей.
Нейрогенные обмороки
Нейрогенные синкопальные состояния наиболее распространены среди всех видов синкопе и вызваны рефлекторными изменениями в нервной системе.
Нейрогенное состояние может быть вызвано:
- раздражением рецепторов каротидного синуса (при бритье, вдавлении шеи тугим воротником или галстуком, наличии опухолей каротидного синуса и др.);
- сильной острой болью (она может быть вызвана, например, разрывом аппендикса, почечной коликой и др.);
- приступом кашля у людей старшего возраста (это явление называется беттолепсией, оно также может быть вызвано приемом пищи или дефекацией);
- раздражением нервных рецепторов внутренних органов (так называемые ирритативные) при проведении колоноскопии, ФГДС и других эндоскопических исследований;
- раздражением волокон блуждающего нерва при глотании при некоторых патологиях пищевода, гортани, средостения;
- сильными переживаниями, способными стать раздражающим фактором для вегетативной нервной системы у лиц с неврозами и истерическими расстройствами.
Кроме того, нейрогенные состояния делятся на:
- Дисциркуляторные (развиваются из-за нарушений регуляции тонуса сосудов при мигрени, ДЭП, церебральных васкулитах и др.).
- Дезадаптационные (возникают из-за нарушений механизмов приспособления организма к неблагоприятным условиям среды – при перегреве, переохлаждении, физических перегрузках).
- Ассоциативные (развиваются в ситуациях, напоминающих прошлые эпизоды с развитием обморока; чаще свойственны творческим личностям с хорошо развитым воображением).
- Ортостатические (связаны с недостаточностью симпатического влияния на сосуды ног при переходе человека из горизонтального положения в вертикальное без их надлежащего сужения) – могут возникнуть при приеме гипотензивных или мочегонных средств, кровопотере, обезвоживании.
Соматогенные
Данный вид синкопе связан с патологиями внутренних органов и делится на:
- кардиогенные (связанные с заболеваниями сердца) – при аритмии, сужении аорты и др.;
- гипогликемические (связанные с резким падением уровня глюкозы крови) – при длительном чувстве голода, сахарном диабете, гипоталамической недостаточности, непереносимости фруктозы, онкологических заболеваниях;
- анемические (связанные с дефицитом эритроцитов и гемоглобина в крови);
- дыхательные (связанные с болезнями легких, сопровождающихся уменьшением емкости легких, снижением концентрации углекислого газа при гипервентиляции) – при БА, эмфиземе, коклюше и др.
Экстремальные состояния
Экстремальное синкопальное состояние возникает в чрезвычайной ситуации, требующей от организма максимальной мобилизации жизненных сил.
Данный вид подразделяется на:
- гиповолемический (возникает при нехватке жидкости в организме– при большой потере крови, длительном пребывании на солнцепеке и др.);
- гипоксический (возникает при дефиците кислорода в окружающем воздухе, например, при подъеме высоко в горы);
- гипербарический (случается при дыхании под высоким давлением);
- токсический, или интоксикационный (при отравлении алкоголем, органическими веществами, оксидом углерода);
- медикаментозный, или ятрогенный (развивается при передозировке некоторых препаратов – транквилизаторов, мочегонных и гипотензивных средств, нейролептиков и др.).
Мультифакторные
В группу мультифакторных входят синкопальные состояния, возникающие при одновременном стечении нескольких причин.
В качестве примера можно привести так называемый никтурический обморок – состояние, возникающее преимущественно у мужчин старшего возраста сразу после или во время ночного похода в туалет в вертикальном положении.
При этом можно наблюдать сразу несколько причинных факторов:
- уменьшение давления в мочевом пузыре, приводящее к расширению сосудов;
- резкая смена горизонтального положения на вертикальное (во сне преобладает влияние парасимпатического отдела ВНС).
Эти факторы приводят к так называемому «синдрому обкрадывания» головного мозга, что и приводит к тому, что человек теряет сознание.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Причины и признаки
Обморочное состояние – это не болезнь, однако оно может являться симптомом развития серьезного патологического процесса в организме.
Существует большое количество заболеваний, способных привести к синкопе:
- Патологии сердца и сосудов – аритмии, стенозы аорты и ЛА, стенокардии, ИМ и др.
- Нарушения нервной регуляции сосудов – могут спровоцировать потерю сознания при быстром переходе из горизонтального положения в вертикальное, при глотании и др.
- Состояния, связанные с пониженным содержанием кислорода в крови – при анемии, других патологиях крови, пребывании в душном непроветриваемом помещении и др.
Симптомы зависят от типа потери сознания. Обычно перед ней человек ощущает недомогание, дурноту, тошноту, жалуется на затуманивание зрения, звон в ушах, «мушек» перед глазами.
Возникает сильная слабость, частая зевота, иногда подкашиваются ноги. Человек бледнеет, покрывается холодным потом.
После этого происходит потеря сознания, при которой:
- кожа приобретает пепельно-серый оттенок;
- резко падает АД;
- сердечные тоны почти не прослушиваются;
- пульс очень редкий или, наоборот, очень частый, нитевидный, прощупывается с большим трудом;
- мышцы расслаблены;
- неврологические рефлексы резко снижены или не обнаруживаются вовсе;
- зрачки расширены, не реагируют на свет.
Длительность обморока – от нескольких секунд до 1-2 минут. При его затяжном течении (5 минут и более) могут развиваться судорожные припадки, случается непроизвольное мочеиспускание.
Обморочные состояния (код МКБ – R55) опасны тем, что при падении человек может удариться об острые предметы и получить травму.
Для лиц с болезнями сердца и сосудов, нарушениями мозгового кровообращения синкопе может иметь фатальные последствия.
Кроме того, повышается риск развития хронического кислородного голодания, ухудшения когнитивных функций головного мозга.
Диагностика
Существуют следующие диагностические критерии синкопальных состояний:
- жалобы и анамнез: медленное падение, «оседание» больного; у детей – отсутствие нормальной реакции на окружающую обстановку (заторможенность, сонливость, отсутствие реакции на свет и громкие звуки);
- физикальное обследование: бледность кожи, пульс определяется слабо или совсем не определяется, дыхание поверхностное, давление снижено;
Показаны следующие лабораторные исследования:
- общий анализ крови;
- биохимический анализ крови (креатинин, мочевина, печеночные ферменты);
- определение уровня глюкозы крови.
Инструментальные методы исследования:
- ЭКГ в 12 отведениях (отсутствие данных за острый коронарный синдром).
Алгоритм диагностики включает в себя последовательный осмотр:
- кожа (бледность, влажность);
- голова и лицо (отсутствие признаков травматизации);
- уши, нос (наличие цианоза, выделение крови, гноя, ликвора);
- глаза (конъюнктива – бледность, желтушность, отсутствие кровоизлияний; зрачок – наличие или отсутствие или наличие анизокории, сохранность реакции на свет);
- шея (отсутствие ригидности затылочных мышц);
- язык (сухость, влажность, отсутствие следов свежих прикусов);
- грудная клетка (симметричность, отсутствие повреждений);
- живот (размеры, наличие вздутия, симметричность, наличие перистальтических шумов);
- пульс (слабый, замедленный);
- частота сердечных сокращений (тахикардия, брадикардия, аритмия);
- АД (нормальное, сниженное);
- аускультация легких;
- дыхание (тахипноэ, брадипноэ, поверхностное);
- перкуссия ГК.
Дифференциальный диагноз
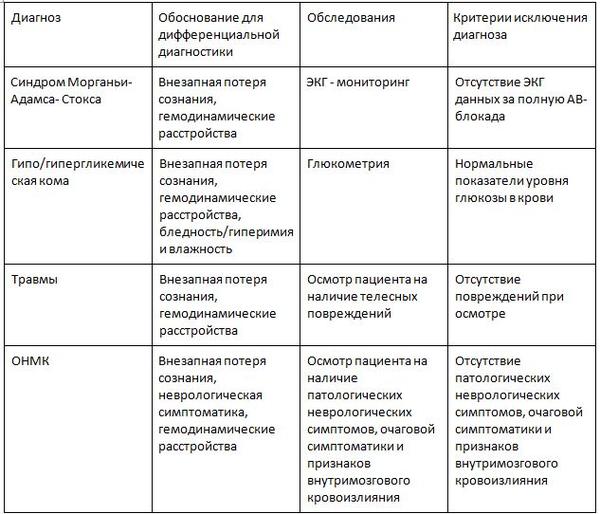
Лечение потери сознания
Необходимо сразу уложить больного, приподнять его ноги на 30-45°, обеспечить приток свежего воздуха, освободить дыхание (расслабить галстук, расстегнуть рубашку и др.), обрызгать лицо прохладной водой.
Лекарственное лечение:
- Дать вдохнуть пары нашатырного спирта.
- При пониженном давлении – подкожная инъекция фениэфрина, кофеина натрия бензоата, никетамида 25%.
- При сниженной частоте сердечных сокращений – подкожная инъекция атропина сульфата.
- При тахиаритмии – амиодарон в 5%-ном растворе декстрозы внутривенно.
- При подозрении на анафилаксию – преднизолон, оксигенотерапия.
В неотложной ситуации следует немедленно приступить к проведению СЛР. При обмороках кардиогенного и церебрального генеза показано лечение основной патологии.
Клинрекомендации по лечению анафилактического шока
При повторных эпизодах синкопе (код по МКБ-10 – R55) и неэффективности немедикаментозных методов лечения показана консультация узких специалистов – кардиолога, эндокринолога, невролога, других врачей по показаниям.
Профилактика включает в себя следующие мероприятия:
- увеличение количества выпитой жидкости;
- увеличение употребления соли;
- чередование физической и умственной нагрузок;
- ночной сон не менее 7-8 часов;
- исключение алкогольных напитков;
- избегание душных помещений, длительного стояния на ногах, перегрева, натуживания, резкого закидывания головы назад;
- ежедневные ортостатические тренировки (так называемый титл-тренинг);
- умение распознать и купировать предвестники синкопе (принять горизонтальное положение, выпить воды, создать изометрическую нагрузку на ноги (перекрестить их) и руки (сжать кисти в кулак) – это повышает давление и состояние нормализуется.
Показатели эффективности лечения:
- возвращение сознания;
- нормализация гемодинамики.
Госпитализация
Плановая госпитализация в стационар показана при:
- повторяющихся обмороках неясного происхождения;
- потерях сознания, возникающих во время физической нагрузки;
- ощущении нарушений работы сердца непосредственно перед потерей сознания;
- обмороке в положении лежа;
- наличии случаев внезапной смерти у близких родственников пациента.
Экстренная госпитализация показана при:
- угрожающих жизни кардиогенных и цереброваскулярных обмороках;
- эпизодах остановки дыхания и кровообращения;
- отсутствии восстановления сознания в течение 10 минут;
- травмах, полученных при падении в результате синкопе.
Профилактика
Синкопальные состояния можно предупредить, если избегать провоцирующих факторов:
- пребывание на жаре;
- резкая перемена положения тела;
- тесная одежда;
- сон на высокой подушке;
- душные помещения с большим скоплением народа.
Легкую гипотензию помогают устранить следующие меры:
- ходьба;
- «перекатывание» с носка на пятку;
- разминание мышц;
- дыхательная гимнастика;
- для гипертоников – снижение дозы сосудорасширяющих средств.
Лечение синкопальных состояний у пожилых людей не может быть достаточно эффективным из-за множества противопоказаний, поэтому помещения, в которых они проживают, следует сделать максимально безопасными – убрать предметы с острыми углами, постелить на пол мягкое покрытие. Прогулки они должны совершать только в сопровождении.
Прогноз обморочных состояний зависит от своевременности оказания медицинской помощи. Она вкупе со здоровым образом жизни позволяет не допустить повторных эпизодов синкопе.

Источник
