Синдром пролапса митрального клапана лечение
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 21 июня 2018;
проверки требуют 15 правок.
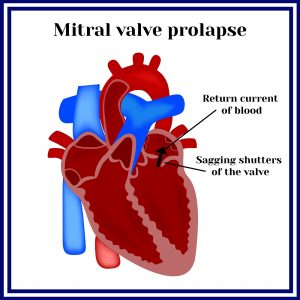
Пролапс левого клапана, или пролапс митрального клапана, или пролапс двустворчатого клапана (ПМК) — заболевание, сопровождающееся нарушением функции клапана, расположенного между левым предсердием и желудочком. В норме когда сокращается предсердие, клапан открыт и кровь поступает в желудочек. Затем клапан закрывается и происходит сокращение желудочка, кровь выбрасывается в аорту. При некоторой патологии соединительной ткани или изменениях сердечной мышцы происходит нарушение строения митрального клапана, что ведёт к «прогибанию» его створок в полость левого предсердия во время сокращения левого желудочка, часть крови поступает обратно в предсердие. По величине обратного потока судят о выраженности данной патологии. Считается, что чаще всего это отклонение наблюдается у молодых людей, однако данные Фремингеймского исследования показали, что нет достоверной разницы во встречаемости этого заболевания в зависимости от пола и в различных возрастных группах. В случае небольшого возврата крови (регургитации), клинически никак не ощущается и не требует лечения. В редких случаях величина обратного потока крови велика и требуется коррекция порока, вплоть до хирургического вмешательства.
Симптомы[править | править код]
- Боли в области сердца с вегетативными проявлениями;
- Сердцебиение и перебои в работе сердца;
- Обмороки и предобморочные состояния;
- Незначительное «беспричинное» повышение температуры;
- Вегетативные кризы;
- Синдром гипервентиляции;
- Головокружения;
- Повышенная утомляемость;
- Одышка, чувство неполного вдоха.
Заболевание выявляется у 2.4 % людей (Фремингеймское исследование). Однако у 20-40 % пациентов вообще отсутствуют какие-либо субъективные симптомы. Нарушения ритма проявляются учащённым сердцебиением, «перебоями», толчками, «замиранием». Тахикардия и экстрасистолия не постоянны, чаще возникают при волнении, физической нагрузке, употреблении чая, кофе. У 15-32 % пациентов с ПМК одышка появляется даже при незначительных физических нагрузках.[1] Вегетативная дисфункция проявляется тошнотой, ощущением «кома в горле», повышенной утомляемостью, раздражительностью, повышенной потливостью, повышением температуры, вегетативными кризами.
Диагностика пролабирования митрального клапана основывается на аускультации (прослушивании) сердца, при котором выявляется систолический клик (щелчок) и поздний систолический шум. Изменения на электрокардиограмме не позволяют установить диагноз. Основным методом служит эхокардиографическое исследование. При помощи эхокардиографии можно определить феномен пролабирования створок (используется только парастернальная продольная позиция), объём обратного тока крови (степень регургитации), наличие миксоматозных изменений створок клапана.
Течение ПМК обычно доброкачественное, благоприятное. Нарушение функции аппарата митрального клапана прогрессирует медленно, состояние остается стабильным на протяжении всей жизни. Повышенный риск сердечно-сосудистых осложнений имеют пациенты с ПМК с миксоматозной дегенерацией створок клапана (т. н. классический пролапс митрального клапана).
ПМК может сопровождаться внешними признаками — астеническим типом конституции, деформацией грудной клетки (воронкообразная, килевидная), арахнодактилией (длинные пальцы рук), миопией, плоскостопием.
Лечение[править | править код]
Для многих пациентов никакого лечения вообще не требуется. Активное вмешательство врача необходимо лишь в том случае, когда пролапс сопровождается нарушениями ритма сердца и болями в сердце. В этом случае могут потребоваться специальные лекарственные препараты, которые назначит врач-кардиолог. Ребёнку с такими нарушениями необходимы регулярные посещения кардиолога. Боли в сердце часто прекращаются самостоятельно, либо при приеме «успокоительных» препаратов. Врач-кардиолог обычно совмещает фармакотерапию с разъяснительной и рациональной психотерапией, направленной на выработку адекватного отношения к состоянию и лечению. Хорошие результаты самого обследования часто успокаивают пациента и его родителей (например, если на УЗИ сердца не выявлено значительных изменений), что обычно приводит к уменьшению симптомов. При выраженных тревожных и невротических расстройствах может потребоваться курс специальных противотревожных препаратов. Пациента следует обучить методам аутотренинга и миорелаксации. Пациенту следует изменить образ жизни, режим труда и отдыха; исключить переутомления, чрезмерные психоэмоциональные и физические нагрузки, интоксикации в быту и на производстве. Рекомендованы умеренные систематические физические нагрузки, полноценный отдых (ежедневный, еженедельный, ежемесячный, ежегодный); посещение климатических и бальнеологических курортов с мягким климатом; водные процедуры. При синдроме гипервентиляции используется специальная дыхательная гимнастика (волевая регуляция дыхания, формирование правильных стереотипов дыхания).
Поскольку не исключена возможность прогрессирования изменений со стороны митрального клапана с возрастом, а также существует крайне низкая вероятность возникновения тяжелых осложнений, то пациентам с пролапсом митрального клапана требуется динамическое (повторное) наблюдение у врача-кардиолога. Такие пациенты должны повторно осматриваться врачом-кардиологом и проходить контрольные исследования не реже 1 раза в 1-2 года. В случае нарастания изменений и сильного прогибания створок клапана (при регургитации III—IV степени) может потребоваться хирургическая операция, до проведения которой будут противопоказаны любые физические нагрузки.
Примечания[править | править код]
Ссылки[править | править код]
- [www.libemed.ru/zabolevaniya/prolaps-mitralnogo-klapana/ Все о пролапсе митрального клапана на LibeMed.ru]
- Пролапс митрального клапана
- Пролапс митрального клапана в педиатрии: классификация, современные взгляды на этиологию, клинику, диагностику
- / Наследственные нарушения соединительной ткани (Рекомендации Всероссийского национального общества кардиологов)
Некоторые внешние ссылки в этой статье ведут на сайты, занесённые в спам-лист. Эти сайты могут нарушать авторские права, быть признаны неавторитетными источниками или по другим причинам быть запрещены в Википедии. Редакторам следует заменить такие ссылки ссылками на соответствующие правилам сайты или библиографическими ссылками на печатные источники либо удалить их (возможно, вместе с подтверждаемым ими содержимым). Список проблемных доменов |
Источник
 а
аПролапс митрального клапана (ПМК) – это провисание створок митрального клапана в сторону левого предсердия во время сокращения левого желудочка. Данный порок сердца приводит к тому, что во время сокращения левого желудочка часть крови забрасывается в левое предсердие. ПМК чаще наблюдается у женщин и развивается в возрасте 14-30 лет. В большинстве случаев такая аномалия сердца протекает бессимптомно и ее нелегко диагностировать, но в некоторых случаях объем забрасываемой крови слишком велик и требует лечения, иногда даже хирургической коррекции.
О данной патологии поговорим в этой статье: на основе чего диагностируется ПМК, нужно ли его лечить, а также каков прогноз у лиц, страдающих недугом.
Причины
Причины развития пролапса митрального клапана до конца не изучены, но современной медицине известно, что формирование пригибания клапанных створок происходит вследствие патологий соединительной ткани (при несовершенном остеогенезе, эластической псевдоксантоме, синдромах Марфана, Элерса-Данло и др.).
Данный порок сердца может быть:
- первичным (врожденным): развивается вследствие миксоматозной дегенерации (врожденной патологии соединительной ткани) или токсического воздействия на сердце плода во время беременности;
- вторичным (приобретенным): развивается на фоне сопутствующих заболеваний (ревматизма, ИБС, эндокардитов, травм грудной клетки и др.).
Симптомы врожденного ПМК

При врожденном ПМК симптомы, вызванные нарушением гемодинамики, наблюдаются крайне редко. Такой порок сердца чаще обнаруживается у худощавых людей с высоким ростом, длинными конечностями, повышенной эластичностью кожи и гиперподвижностью суставов. Сопутствующей патологией врожденного пролапса митрального клапана часто является вегето-сосудистая дистония, которая и вызывает ряд симптомов, часто ошибочно «приписываемых» именно пороку сердца.
Такие больные часто жалуются на боли в грудной клетке и области сердца, которая, в большинстве случаев, провоцируется нарушениями в функционировании нервной системы и не связана с гемодинамическими расстройствами. Она возникает на фоне стрессовой ситуации или эмоционального перенапряжения, носит покалывающий или ноющий характер и не сопровождается одышкой, предобморочными состояниями, головокружениями и увеличением интенсивности болевых ощущений при физической нагрузке. Продолжительность боли может составлять от нескольких секунд до нескольких суток. Данный симптом требует обращения к врачу только при присоединении к нему ряда других признаков: одышки, головокружения, усиления болезненных ощущений при физической нагрузке и предобморочного состояния.
При повышенной нервной возбудимости больные с ПМК могут ощущать сердцебиение и «перебои в работе сердца». Как правило, они не вызываются нарушениями в функционировании сердца, длятся кратковременно, не сопровождаются внезапным обмороком и быстро исчезают самостоятельно.
Так же у больных с ПМК могут наблюдаться другие признаки вегето-сосудистой дистонии:
- боли в животе;
- головные боли;
- «беспричинный» субфебрилитет (повышение температуры тела в пределах 37-37,9 °С);
- ощущения комка в горле и чувства нехватки воздуха;
- частые мочеиспускания;
- повышенная утомляемость;
- низкая выносливость к физическим нагрузкам;
- чувствительность к колебаниям погоды.
В редких случаях при врожденном ПМК у больного наблюдаются обмороки. Как правило, они вызываются сильными стрессовыми ситуациями или появляются в душном и плохо проветриваемом помещении. Для их устранения бывает достаточно устранить их причину: обеспечить приток свежего воздуха, нормализовать температурные условия, успокоить больного и пр.
У больных с врожденным пороком митрального клапана на фоне вегето-сосудистой дистонии при отсутствии коррекции патологического психоэмоционального состояния могут наблюдаться панические атаки, депрессии, преобладание ипохондрии и астеничности. Иногда такие нарушения вызывают развитие истеричности или психопатии.
Также у пациентов с врожденным ПМК часто наблюдаются другие заболевания, связанные с патологией соединительной ткани (косоглазие, близорукость, нарушения осанки, плоскостопие и др.).
Выраженность симптомов ПМК во многом зависит от степени провисания клапанных створок в левое предсердие:
- I степень – до 5 мм;
- II степень – на 6-9 мм;
- III степень – до 10 мм.
В большинстве случаев при I-II степени данная аномалия строения митрального клапана не приводит к существенным нарушениям в гемодинамике и не вызывает тяжелых симптомов.
Симптомы приобретенного ПМК

Выраженность клинических проявлений приобретенного ПМК во многом зависит от провоцирующей причины:
- При ПМК, который был вызван инфекционными заболеваниями (ангиной, ревматизмом, скарлатиной), у больного наблюдаются признаки воспаления эндокарда: снижение толерантности к физическим, умственным и эмоциональным нагрузкам, слабость, одышка, сердцебиение, «перебои в работе сердца» и др.
- При ПМК, который был спровоцирован инфарктом миокарда, у больного на фоне симптомов инфаркта появляются сильные кардиалгии, ощущения «перебоев в работе сердца», одышка, кашель (возможно появление розовой пены) и тахикардия.
- При ПМК, вызванного травмой грудной клетки, происходит разрыв хорд, которые регулируют нормальное функционирование створок клапана. У больного появляется тахикардия, одышка и кашель с выделением розовой пены.
Диагностика
ПМК в большинстве случаев обнаруживается случайно: при проведении прослушивания сердечных тонов, ЭКГ (может косвенно указывать на наличие данного порока сердца), Эхо-КГ и допплер-Эхо-КГ. Основными методиками диагностики ПМК являются:
- Эхо-КГ и допплер-Эхо-КГ: позволяют установить степень пролапса и объем регургитации крови в левое предсердие;
- Холтер-ЭКГ и ЭКГ: позволяют выявлять наличие аритмий, экстрасистолии, синдром слабости синусового узла и др.
Лечение
В большинстве случаев ПМК не сопровождается существенными нарушениями со стороны работы сердца и не нуждается в специальной терапии. Такие пациенты должны наблюдаться у кардиолога и выполнять его рекомендации о ведении здорового образа жизни. Больным рекомендуется:
- раз в 1-2 года проводить Эхо-КГ для определения динамики ПМК;
- тщательно следить за гигиеной полости рта и посещать стоматолога раз в полгода;
- отказаться от курения;
- ограничить употребление кофеинсодержащих продуктов и алкогольных напитков;
- давать себе адекватные физические нагрузки.
Необходимость назначения медикаментозных препаратов при ПМК определяется индивидуально. После оценки результатов диагностических исследований врач может назначить:
- препараты на основе магния: Магвит, Магнелис, Магнерот, Кормагензин и др.;
- витамины: Тиамин, Никотинамид, Рибофлавин и др.;
- адреноблокаторы: Пропранолол, Атенолол, Метопролол, Целипролол;
- кардиопротекторы: Карнитин, Панангин, Коэнзим Q-10.
В некоторых случаях больным с ПМК может понадобиться консультация психотерапевта для выработки адекватного отношения к лечению и состоянию. Пациенту могут рекомендоваться:
- транквилизаторы: Амитриптилин, Азафен, Седуксен, Уксепам, Грандаксин;
- нейролептики: Сонапакс, Трифтазин.
При развитии выраженной митральной недостаточности больному может рекомендоваться хирургическая операция по замене клапана.
Прогнозы
В большинстве случаев ПМК протекает без осложнений и не влияет на физическую и социальную активность. Беременность и роды не противопоказаны и протекают без осложнений.
Осложнения при данном пороке сердце развиваются у больных с выраженной регургитацией, удлиненными и утолщенными клапанными створками или увеличением левого желудочка и предсердия. К основным осложнениям ПМК относятся:
- аритмии;
- отрыв сухожильных нитей;
- сердечная недостаточность;
- инфекционный эндокардит;
- инсульт;
- внезапная смерть.
Пролапс митрального клапана и митральная регургитация. Медицинская анимация (англ.).
Источник
Энциклопедия / Заболевания / Сердце и сосуды / Пролапс митрального клапана
Научный редактор: Строкина О.А., терапевт, врач функциональной диагностики. Практический стаж с 2015 года.
Декабрь, 2018.
Пролапс митрального клапана — провисание (прогибание) одной или обеих створок митрального клапана в левое предсердие во время сокращения левого желудочка.
Проявления пролапса митрального клапана могут быть обнаружены как в детском, так и во взрослом возрасте, как случайно, так и в ходе прицельного обследования. Феномен пролапса описан относительно недавно – только во второй половине 60–х годов прошлого века, когда появился метод ультразвукового исследования сердца.
Пролапс створок митрального клапана встречается у 5 -10% людей, чаще всего у женщин.
Выделяют первичный и вторичный пролапс митрального клапана. Первый вариант составляет подавляющее большинство случаев выявления патологии. Это врожденная патология и часто сочетается с другими наследственными дефектами развития соединительной ткани:
- синдром Марфана;
- отдельные варианты синдрома Эллерса-Данло,
- эластическая псевдоксантома,
- несовершенный остеогенез;
- одним из вариантов поликистозной болезни почек у взрослых.
Вторичный пролапс возникает как осложнение основного заболевания, например:
- нарушения кровоснабжения сосочковых мышц (они удерживают створки клапана в правильном положении и не дают прогибаться в сторону предсердия);
- ревматизма;
- гипертрофической кардиомиопатии;
- саркоидоза.
В большинстве случаев заболевание протекает скрыто и его выявляют случайно при профилактическом обследовании.
В других случаях симптомы пролапса митрального клапана могут включать в себя признаки нейроциркуляторной (вегетососудистой) дистонии, особенно у молодых пациентов. К таким симптомам относятся:
- чувство нехватки воздуха (возникает желание сделать глубокий, полноценный вдох);
- ощущение «познабливания»;
- частое или, напротив, редкое мочеиспускание в ответ на психоэмоциональную нагрузку;
- утренние и ночные головные боли, головокружения, неустойчивость настроения;
- обморочные и предобморочные состояния, которые могут быть проявлением вегетативного криза.
Помимо симптомов НЦД пролапс митрального клапана могут сопровождать:
- ощущение сердцебиения или нарушения ритма сердца: от экстрасистол (внеочередные сокращения сердца) при легких вариантах пролапса митрального клапана до мерцательной аритмии при тяжелых формах патологии;
- боли в левой половине грудной клетки (колющие, ноющие, без связи с физической или эмоциональной нагрузкой).
Диагностика всегда начинается с диалога с врачом-кардиологом. Он внимательно выслушивает жалобы пациента, задает дополнительные вопросы, изучает историю болезни.
Во время осмотра специалист может обнаружить вероятную причину симптомов благодаря косвенным признакам. Сам пролапс он заподозрит впервые при выслушивании сердца. Во время сокращения желудочков появляется так называемый “щелчок”, иногда за ним следует шум, эквивалентный обратному току крови в предсердия. Однако, при легкой степени пролапса таких признаков может быть не слышно.
Лабораторных методов диагностики пролапса митрального клапана не существует. Среди инструментальных большое значение имеют:
- ЭКГ — у больных с пролапсом митрального клапана специфических изменений не обнаруживают. Иногда на пленке выявляют нарушения ритма сердца в виде экстрасистол, блокад проводящих путей, мерцательной аритмии).
- трансторакальное УЗИ сердца (эхокардиография, проводимая через грудную клетку) — единственный наиболее доступный и легкий метод обследования, позволяющий с точностью определить пролапс створок митрального клапана, степень и признаки недостаточности его функции.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При скрытом течении пролапса без признаков недостаточности митрального клапана или без проявлений нарушения ритма на ЭКГ нет необходимости в проведении лечения. Но за больным необходимо наблюдать на предмет появления факторов риска осложнений.
- Рекомендован УЗИ-контроль каждые 1-2 года;
- Рекомендуется отказ от употребления крепкого чая, кофе, алкоголя, а также от курения;
- Рекомендуется прием препаратов магния. Исследователями установлено снижение уровня магния в организме пациентов с пролапсом митрального клапана.
Большинство схем медикаментозной терапии пролапса не имеют доказательной базы в виде клинических исследований. Большая их часть основана на симптоматическом лечении.
Все чаще для лечения пролапса с выраженной митральной регургитацией (обратный ток крови в предсердие) используют хирургический метод — пластика клапана или его протезирование.
Обычно пролапс митрального клапана протекает доброкачественно. Осложнения чаще возникают у больных с систолическим шумом, утолщёнными, удлинёнными митральными створками или увеличением полости левого желудочка или левого предсердия.
К осложнениям пролапса митрального клапана относят:
- Отрыв сухожильных нитей,
- Выраженную недостаточность митрального клапана,
- Отложение фибрина на створках митрального клапана,
- Аритмии сердца,
- Цереброваскулярную патологию ( ишемические инсульты),
- Инфекционный эндокардит,
- Внезапную сердечную смерть (только при выраженной недостаточности митрального клапана).
Источники
- Мовшович Б.Л. дмн, проф., Лисица Д.Н. Ведение пациентов с пролапсом митрального клапана в поликлинике. — Медицинский научно-практический портал Лечащий врач, 2001.
- “Болезни сердца: руководство для врачей” /под ред Р. Г. Оганова, И. Г. Фоминой. — М: Литтерра, 2006.
Источник: diagnos.ru
Источник
