Синдром позвоночной артерии ком горле

Синдром позвоночной артерии, возникающий при шейном остеохондрозе, всегда имеет вертеброгенный характер. То есть спровоцирован изменениями в структуре позвоночных дисков и позвонков, развивающимися вследствие дегенеративно-дистрофических процессов, сопровождающих остеохондроз. Для синдрома характерна обширная симптоматика, порождающая депрессивное настроение и снижающая работоспособность пациента на физическом и психоэмоциональном уровнях.

Суть патологии и причины возникновения
Вертебробазилярный синдром, или синдром позвоночной артерии, развивающийся на фоне шейного остеохондроза, базируется на гипоксических процессах в отдельных участках мозга. Это боковые и затылочные его зоны, питание которых обеспечено позвоночными артериями. Патология возникает в тот момент, когда позвоночные сосуды прекращают доставлять необходимое мозгу количество насыщенной кислородом крови, а компенсация кровоснабжения сонными артериями не может перекрыть возникший дефицит.
Нарушение кровотока провоцирует ишемические процессы в тканях мозга, а его отделы не могут справляться со своими функциями, что провоцирует возникновение обширного симптомокомплекса, негативно сказывающегося на уровне жизни пациента. Синдром присущ только шейному остеохондрозу. Локализация дегенеративно-дистрофических процессов в других отделах позвоночника не влияет на состояние позвоночных артерий.

Причины недостаточности функций позвоночных сосудов кроются в патологических изменениях, спровоцированных остеохондрозом. К ним относятся:
- Передавливание просвета сосуда деформированными позвонками.
- Залом артерий при смещении позвонков.
- Сдавливание сосудов при сужении межпозвоночного просвета.
- Спазм стенок артерии при раздражении нервов симпатического ствола шейного отдела позвоночника.
- Сужение просвета артерий, спровоцированное спазмом мышечного скелета позвоночника из-за болезненности остеохондроза.
К числу провокаторов синдрома специалисты относят типичные причины развития остеохондроза: гиподинамический образ жизни, сидячую работу, чрезмерные физические нагрузки и нарушение обмена веществ.
Характерные проявления
Клиническую картину вертебробазилярной недостаточности (ВБН) открывает головная боль. При сниженной функции артерий позвоночника головные боли имеют специфику:
- Возникают ночью или перед пробуждением.
- Исчезают при определенном положении головы, усиливаются при его изменении.
- Возникают в виде спазмов в затылке, откуда распространяются на височную и лобную области.
- Усиливаются при прикосновении к зоне роста волос.
- Возникают после определенной деятельности.

Врачи указывают на болезненность позвоночника, усиливающую головную боль при ощупывании.
Головные боли могут имеют колющий, режущий, ноющий характер. Длительность варьируется от нескольких минут до нескольких часов. Врачи указывают на болезненность позвоночника, усиливающую головную боль при ощупывании.
О нарушении кровоснабжения головного мозга говорит регулярное ощущение головокружения. Симптом регулярно возникает после пробуждения, при подъеме с кровати. Пациенты отмечают головокружение на протяжении дня, сопровождающее изменение положения тела.
Основными признаками синдрома выступают нарушения слуха и зрения. Первые проявляются шумом в ушах и голове. Это могут быть:
- Звон.
- Шипение.
- Постукивание.
- Писк.
Частотность и интенсивность шума меняется зависимо от положения головы, а также фазы остеохондроза. Острая фаза патологии провоцирует высокочастотный писк в ушах. На стадии ремиссии чаще возникает шипение. По мере прогрессирования остеохондроза позвоночные артерии все хуже выполняют свою функцию, а редкий шум становится многочасовым или постоянным навязчивым звуком.
Нарушение зрения, сопровождающее остеохондроз шейного отдела – это мелькание мушек перед глазами. Симптом часто сопряжен с шумом в ушах. Может предшествовать ему или проявляться одновременно.
Из-за деформации позвоночных артерий и нарушения кровоснабжения головы теряется чувствительность лица. Симптом характерен для поздних этапов развития остеохондроза и возникает при серьезных заломах позвоночных сосудов. На ранних этапах развития синдрома проявляется ощущением постороннего тела в горле, нарушающем процесс проглатывания.

К неврологическим симптомам синдрома позвоночной артерии специалисты относят обмороки и депрессивное состояние.
К неврологическим симптомам синдрома позвоночной артерии специалисты относят тошноту, обмороки и депрессивное состояние. Тошнота сопровождает головокружение и связана с ишемией вестибулярного аппарата, порой заканчивается рвотой. Депрессия возникает из-за тяжелого психоэмоционального состояния пациента, который постоянно испытывает дискомфортные ощущения наряду с основным симптомом остеохондроза – болью. В качестве компенсаторной реакции функциональной недостаточности позвоночных сосудов наблюдается повышение артериального давления.
Методы диагностики и схожие по проявлению патологии
Синдром позвоночной артерии врач заподозрит уже после первых жалоб пациента. Основой правильной терапии выступают установка причины возникновения синдрома и ее нейтрализация. В компетенции специалиста находится дифференцирование синдрома позвоночной артерии от других патологий с похожей симптоматикой – опухолей головного мозга и шейного отдела позвоночника, отека мозга.
Для точной диагностики используются следующие методы:
- УЗИ головного мозга, сосудов шеи с допплерографическим исследованием – основной способ диагностики синдрома, позволяет оценить состояние сосудов, скорость и направление кровотока.
- МРТ головы, шейного отдела – наиболее информативный способ определения причины развития синдрома. Позволяет оценить состояние кровеносных сосудов, а также уровень ишемии отделов головного мозга.
- Рентген. Снимок в разных положениях дает исчерпывающую информацию о состоянии позвонков шейного отдела и причине синдрома позвоночной артерии. Позволяет установить наличие протрузии и грыж позвоночных дисков.

Для постановки диагноза врач назначает рентген или МРТ в обязательном порядке.
При синдроме позвоночной артерии в диагностику включают биохимическое исследование крови. Это необходимо для определения воспалительных процессов, ревматических болезней позвоночника.
Способы лечения СПА
Лечение синдрома позвоночной артерии, диагностированного при шейном остеохондрозе, начинается с терапии основного заболевания. Доктор определяет степень разрушения позвоночных сочленений, а также локализацию наибольшего давления на сосуды, чтобы предпринять соответствующие меры. Терапия остеохондроза позвоночника включает:
- Назначение НПВП для устранения воспалительного процесса, сопровождающегося болью.
- Миорелаксанты – для снижения давления мышц на позвонки и артерии в шейном отделе, нормализации кровообращения.
- Хондропротекторы – для активизации восстановления позвоночных сочленений.
- Витамины группы В, нормализующие обменные процессы.
Синдром позвоночной артерии требует назначения специфических препаратов, способных устранить ишемические явления и обеспечить нормальное кровоснабжение мозга. В общем порядке при остеохондрозе назначают:
- Мануальное лечение (массаж, остеопатическое воздействие).
- Физиопроцедуры.
- ЛФК.
Массаж
При синдроме позвоночной артерии врач назначает курс массажа для улучшения кровообращения в шейном отделе, а также для активизации притока крови к позвоночным сочленениям, что ускорит регенерацию дисков.
При недостаточности артерий массаж должен делать специалист. Неправильное воздействие чревато ухудшением ситуации, нарастанием симптоматики синдрома, образованием тромбов. Курс массажа начинают через несколько дней после начала лечения, когда остеохондроз перейдет в подострую форму.
Медикаментозная терапия
Ярко выраженный синдром требует назначения специфических препаратов:
- Для улучшения венозного оттока. Назначают внутривенное введение L-лизина.
- Для улучшения реологических свойств крови и облегчения ее прохождения по просвету артерий. Применяют Трентал, Агапурин.
- Для устранения гипоксии отдельных участков головного мозга. Назначаются инъекции Мексидола и Актовегина с последующим переходом на таблетированную форму.
- Нейропротекторные препараты – для восстановления поврежденных нервных волокон: Сомазина, Глиатилин, Сермион.
- Ноотропные средства – для активизации мозгового кровообращения: Бетагистин, Пирацетам, Тиоцетам.


Врачи назначают один или несколько препаратов зависимо от состояния позвоночных сосудов, степени гипоксического повреждения мозга. Медикаментозное лечение синдрома продолжается на протяжении месяца.
Упражнения
ЛФК при синдроме позвоночной артерии заключается в выполнении упражнений, показанных при шейном остеохондрозе. Их выполняют плавно, постепенно наращивая нагрузку. В стандартный комплекс, состоящий из поворотов, наклонов и круговых движений головой, включают воздействие на мышцы шейного отдела сопротивлением. Это способствует релаксации мускулатуры, нормализации кровоснабжения мозга.
Игнорирование синдрома, а также заболевания, его вызвавшего, ведет к усугублению ситуации, повышению риска развития осложнений. Среди них ишемический инсульт, ведущий к инвалидизации пациента. Это говорит о необходимости срочного лечения с соблюдением врачебных указаний для нормализации функции позвоночных артерий.
Источник
Синдром позвоночной артерии — это хроническое, реже острое расстройство кровообращения в головном мозгу по причине постепенного, неуклонного снижения скорости движения жидкой ткани по сосудам, локализованным в воротниковой области.
Они питают затылочную долю, потому как раз она и экстрапирамидная система, (мозжечок) страдают первыми.
Патологический процесс годами не обнаруживается, сопровождается минимальной клиникой.
И даже когда расстройство дает выраженные симптомы, люди редко обращаются к врачу. Списывая головные боли на усталость, потерю сознания на перемены погоды и т.д. Признаки неспецифичны, что и делает расстройство довольно сложным в плане раннего выявления.
Лечение консервативное, оперативное намного реже. Момент начала очень важен. Чем дольше прогрессирует и даже просто существует расстройство, тем сложнее проводить терапию.
«Кульминацией» отклонения выступает инсульт затылочной доли, возможно обширный с развитием тяжелого неврологического дефицита или смерти больного.
Механизм становления
Основу расстройства составляет один из возможных вариантов, влияющих на проходимость позвоночных артерий. Выделяют два основных направления:
Первый и основной — стеноз. То есть сужение или спазм сосуда в результате двух групп причин.
- Вертеброгенных (связанных с позвоночником): межпозвоночная грыжа, шейный остеохондроз, увеличение остеофитов (наростов на шейных позвонках), воспалительные процессы в фасеточных суставах, травмирование позвонков приводят к сдавливанию артерий.
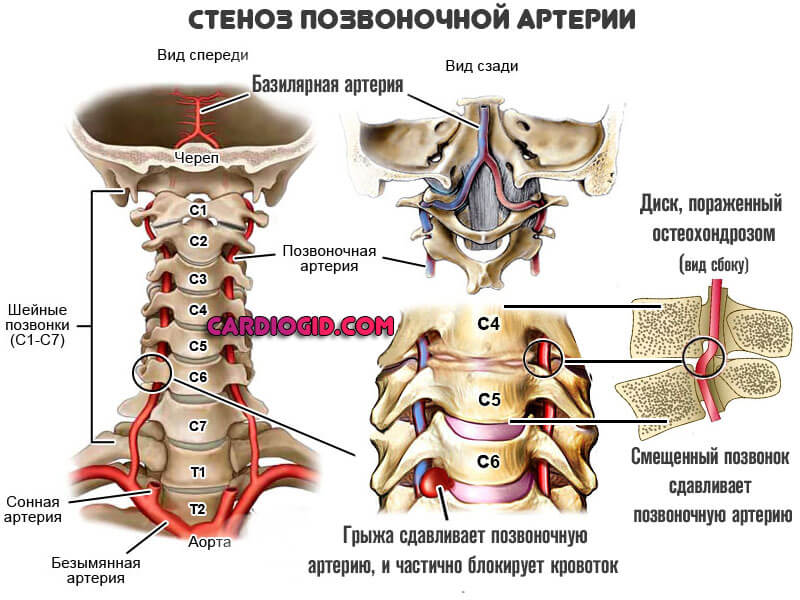
- Невертеброгенных (не связанных с позвоночником). Спазм позвоночной артерии встречается у пациентов курящих, злоупотребляющих спиртным или имеющих склонность к потреблению наркотиков.
Сужение просветов сосудов вследствие их гипоплазии (недоразвития), непрямолинейности хода ПА (чрезмерной извилистости). Реже в результате течения соматических эндокринных патологий и прочих.
Второй – отложение на стенках позвоночных артерий холестериновых бляшек. В результате длительного течения обменных нарушений.
Липиды (жиры) перемещаются по кровеносному руслу, радиально облепляют стенки, сужают просвет и не позволяют крови нормально циркулировать.
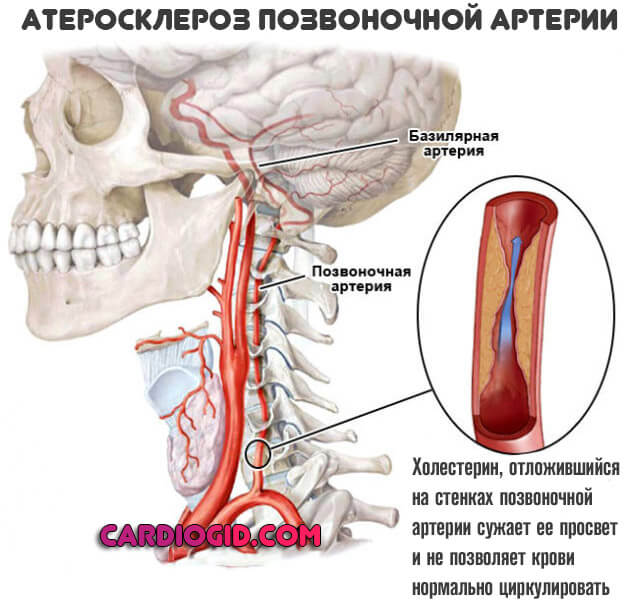
При длительном существовании атеросклероза (название самого диагноза) бляшки накапливают соли кальция, становятся твердыми как камень. Удалить их на этой этапе можно только хирургическими методами.
Третий — закупорка сосуда тромбом. Дальше многое зависит от степени обструкции. До 20% — симптоматика минимальная, до 50% — выраженная, вплоть до острого состояния, свыше 80% — не избежать инсульта обширного типа и летального исхода.
Внимание:
Все три клинических варианта встречаются часто, но неодинаково. На первом месте сужение, на втором — атеросклероз, на третьем — тромбоэмболия.
Далее процесс развивается по сценарию ишемического расстройства головного мозга.
Церебральные структуры недополучают кислорода и полезных веществ. Отсюда неврологические симптомы.
Первым страдает мозжечок, возможно стремительное отмирание его тканей и развитие стойкой слепоты. Полной или частичной.
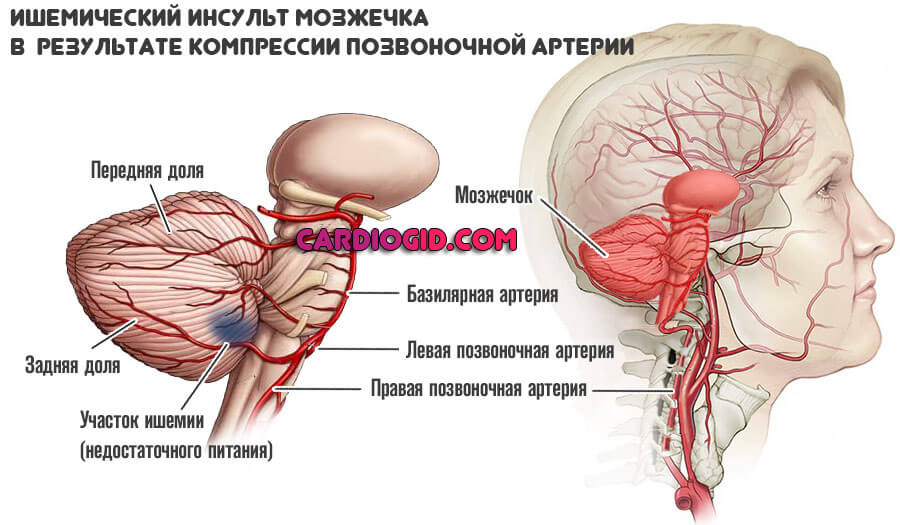
Инвалидность оказывается наиболее вероятным исходом, смерть возможна, но далеко не обязательна.
Патологический процесс может протекать без выраженной клиники при формальной полной сохранности деструктивных расстройств.
То есть человек прямой дорогой идет к тяжелому итогу, даже не подозревая об этом. На полное развитие патологии в случае хронического течения уходит не один год.
Классификация
Типизация синдрома позвоночной артерии (сокращенно СПА) проводится как по тяжести клинических проявлений, так и по формам расстройства, основному органическому происхождению отклонения.
Второй критерий позволяет выделить 4 разновидности болезни:
- Ангиоспастическую. Происходит сужение позвоночных артерий c ухудшением кровотока. На фоне чего развивается подобное — нужно выяснять отдельно с помощью инструментальных исследований.
- Компрессионную. Считается одной из основных. Суть патологического процесса в пережатии позвоночной артерии сторонними объектами.
В подавляющем большинстве случаев речь идет о мышцах в спазмированном состоянии.
Обычное дело для пациентов, страдающих остеохондрозом, спортсменов, людей длительно находящихся в положении лежа или отдыхающих на неудобной подушке.
- Ирритативную. Суть заключается в нарушении иннервации сосудов. Передается аномальный сигнал, который и провоцирует стеноз позвоночных артерий. Встречается такой вариант примерно в 10% случаев. Трудно поддается диагностике и отграничению от прочих форм расстройства.
- Смешанная разновидность. Обнаружить суть патологического процесса еще труднее. Требуется всесторонняя диагностика.
Первый же критерий подходит скорее для стадирования расстройства.
- Начальная стадия. Латентная или скрытая. Заболевания слабо выражено, потому клиники практически нет, кроме нечастых головных болей, нарушения ориентации в пространстве.
- Вторая стадия. На этом этапе обнаружить отклонение довольно просто, при условии, что человек обратится к доктору. Но такого чаще всего не происходит. Потому патология благополучно прогрессирует, приводит к необратимым изменениям состояния головного мозга.
- Третья стадия. Сопровождается критическим снижением церебрального кровотока в затылочной области. Симптомы неврологические, тяжелые, ухудшают качество жизни. Невозможно заниматься повседневной деятельностью. Трудоспособность минимальна.
- Четвертая стадия. Обычно предшествует инсульту, через несколько суток, максимум недель наступает неотложное состояние. Далее сценария два: инвалидность с полной или преимущественной утратой зрения или гибель.
Классификации СПА используются практиками для определения тактики диагностики, терапии, прогнозирования вероятного исхода синдрома вертебральной артерии (другое название состояния).
Возможно подразделение расстройства на функциональное и органическое (разница в стойкости проявлений).
Клинические варианты синдрома и симптомы
Выделяют порядка 10 форм патологического процесса. Их не стоит отграничивать друг от друга жестко, потому как чистые разновидности встречаются исключительно редко.
Много чаще имеет место сочетание отдельных симптомов из каждой группы, собирается интересный «конструктор» из клинических признаков. Подобная типизация имеет скорее теоретическое значение.
Синдром Барре-Льеу
Неврологические проявления довольно скудные, малые по интенсивности.
- Головная боль. Слабая или чуть выше, но мучительная, длительная. Плохо снимается препаратами или вообще не поддается коррекции подручными средствами. Купируется на небольшой срок. Сопровождает больного почти всегда.
- Шум в ушах, ощущение звона. Нарушения слуха другого типа, падение восприятия звуков.
- Фотопсии. Вспышки в поле зрения, которые выглядят как яркие точки или простейшие геометрические фигуры.
Дроп-атаки
Сопровождаются опасными признаками:
Резкое нарушение проведения нервного импульса, в результате дисфункции экстрапирамидной системы, мозжечка.
Проявляется параличом тела. Голова запрокидывается, человек не может управлять собственными конечностями. Тонус мышц максимальный.
Дальше следует падение. Это опасно, потому как вероятно получение травм, несовместимых с жизнью.
Шейная или базилярная мигрень
Мало отличается от классической формы. Имеет сосудистой происхождение. Среди типичных признаков:
- Развитие ауры. Предшествующих основному приступу симптомов. Вроде выпадения участков полей зрения, появления мерцательной скотомы (область формирования ярких искорок в зоне видимости).
- Головная боль в затылке. Сильная ,невыносимая. Может спровоцировать рефлекторную неоднократную рвоту. Человек занимает вынужденное положение, чтобы как-то смягчить дискомфорт.
- Нарушение речи. Язык заплетается, управляемость мимической мускулатуры падает.
- Сильное головокружение. Ориентироваться в пространстве невозможно.
Вестибуло-атактический синдром
Сопровождается неспецифическими моментами.
- Нарушение нормального равновесия. Отсюда шаткость походки.
- Потемнение в глазах после резкой перемены положения тела и внезапно, спонтанно.
Тошнота, рвота. - Необъяснимые скачки артериального давления. Преимущественно показатели находятся на отметках ниже нормы.
- Рост числа сердечных сокращений. Тахикардия. Рефлекторная реакция организма на недостаточность питания церебральных структур.
Преходящее нарушение мозгового кровообращения
Транзиторная ишемическая атака, если говорить по-другому. Еще одно наименование — микроинсульт, что не соответствует действительности. Некроза, отмирания тканей нет.
Клиника налицо:
- Дисфагия (невозможность глотать).
- Снижение силы голоса вплоть до полной его потери.
- Двоение в глазах, монокулярная и тотальная слепота.
- Тошнота, рвота.
- Головная боль, невозможность ориентироваться в пространстве.
- Длительность симптомов от пары минут до нескольких часов. Затем все спонтанно возвращается в норму.
Синдром кохлеовестибулярный
Преимущественная клиническая характеристика — нарушение слуха вплоть до его полного исчезновения. По мере прогрессирования возможно покачивание при ходьбе.
Вегетативный синдром
- Нарушения сна. По типу частых ночных пробуждений.
- Повышенная тревожность.
- Потливость или гипергидроз, сменяющийся зябкостью, ощущением холода.
- Бледность кожных покровов.
- Падение уровня артериального давления.
Проявления возникают спонтанно. В качестве отдельных приступов. Эпизод длится от 10 до 40 минут.
Регрессирует сам. Затем все повторяется. Частота разная. От 1 раза в неделю до нескольких в сутки.
Офтальмологический синдром
Сопровождаются скотомами (выпадение полей зрения, выглядят как черные статичные пятна), транзиторной (преходящей) слепотой, снижением остроты, цветовосприятия. Также возможно слезотечение, быстрая утомляемость.
Синкопальный синдром
Долго спазм позвоночных артерий с подобным признаком не считался самостоятельным диагнозом.
Суть расстройства заключается в кратковременной потере сознания или развитии предобморочного состояния при резком повороте головы или нахождении в неудобной статичной позе.
Другое название — синдром Унтерхарншайдта по имени первооткрывателя. В остальные моменты симптомы отсутствуют.
Психические расстройства
Тревожность, ипохондрия, обсессивно-компульсивный невроз, депрессия. Возможно выборочное «обострение» отдельных характеристик и качеств личности человека. Обычно негативных: агрессивность, плаксивость, обидчивость, сварливость.
Симптомы выявляются для оценки полной картины состояния. Без этого в выборе тактики терапии не обойтись.
Причины
В подавляющем большинстве случаев речь идет о двух негативных состояниях.
- Остеохондроз шейного отдела позвоночника. Хроническое дегенеративно-дистрофическое заболевание опорно-двигательного аппарата. Сопровождается нестабильностью костных тканей, воспалительными процессами и постоянной или регулярной компрессией нервных окончаний, сосудов около позвоночника.
- Миозиты, хронические спазмы мускулатуры на уровне шеи. Здесь расположены мощные мышцы. В результате неудобного положения во время сна, малоподвижного образа жизни, неверной позы при сидении развивается хронический спазм. Его трудно снять своими силами. Если не невозможно. Требуется помощь специалистов: как минимум ортопеда, массажиста и врача ЛФК, также, скорее всего, физиотерапевта.
- Чуть реже встречаются прочие причины. Среди которых грыжи шейного отдела позвоночника, курение, потребление спиртного в неумеренных количествах, наркотическая зависимость, гиподинамия, артериальная гипертензия.
В долгосрочной перспективе таким неожиданным образом сказываются некоторые застарелые травмы позвоночного столба.
Диагностика
Проводится под тщательным контролем ортопеда или травматолога. Доктора оценивают сам опорно-двигательный аппарат в системе с окружающими тканями.
Но их одних недостаточно, потому как проблема междисциплинарная. Также требуется консультация невролога или даже профильного хирурга (сосудистого).
Среди мероприятий:
- Устный опрос и сбор анамнеза жизни. Все жалобы и важные моменты фиксируются.
- Проверка рефлексов, функциональные тесты. Дают возможность чуть не с первого взгляда заподозрить болезнь. Для этого требуется определенный опыт.
- Рентгенография шейного отдела позвоночника, в том числе с нагрузкой. Используется для оценки анатомических структур.
- Допплерография сосудов шеи. Основная и наиболее действенная методика. Снижение кровотока по позвоночным артериям почти в 100% случаев однозначно указывает на развитие рассматриваемого патологического процесса или на его длительное существование. Зависит от полученных данных.
- Также оценивается кровоток в структурах головного мозга (дуплексное сканирование).
- Ангиография.
- КТ или МРТ.
Лабораторные тесты неинформативны. Потому к ним не прибегают почти никогда. Разве что оценить соединения липидного спектра в ходе биохимии, если предполагаемая причина синдрома позвоночной артерии кроется в атеросклерозе с отложением холестерина на стенках сосудов.
Лечение
Терапия консервативная. К операции не прибегают, не считая крайних случаев, когда есть показания и это обосновано.
Назначаются лекарства нескольких групп:
- Ангиопротекторы. Анавенол и аналоги. Нормализуют эластичность артерий, препятствуют их разрушению.
- Средства для восстановления кровотока, снятия спазма. Обычно эффективно сочетание Нимесулид и его аналогов (противовоспалительные нестероидного происхождения) и флеботоника (Троксерутин). Возможно использование иных сочетаний. На усмотрение специалиста.
- Протекторы нервных клеток. В том числе Мексидол, Суматриптан.
- Средства для восстановления церебрального кровотока: Пирацетам, Актовегин, Циннаризин и прочие.
- Ноотропы. Нормализуют обменные процессы. Глицин и иные.
- Спазмолитики для купирования стеноза позвоночной артерии. Папаверин, Дротаверин.
- Миорелаксанты, если имеет место поражение мышц.
- Обязательно применение витаминов группы B.
Хирургические методы назначаются в крайних случаях. Основное показание — межпозвоночные грыжи. Также операция проводится при некоторых видах нестабильности столба, если речь о запущенном случае.
Помимо препаратов назначают массаж (кроме тех ситуаций, когда есть грыжи), ЛФК, физиотерапию.
Лечение синдрома позвоночной артерии продолжается от 3 до 12 месяцев.
Прогноз
На полное излечение рассчитывать не приходится. Потому как наблюдаются необратимые изменения анатомического плана в позвоночнике. Но есть все шансы добиться тотальной компенсации при проводимом регулярно лечении.
Вероятность выживания — 98%, сохранения трудоспособности — 78% с некоторыми ограничениями и исключая физические виды активности.
Возможные последствия
Самое грозное из осложнений синдрома позвоночной артерии — ишемический инсульт. Он затрагивает затылочную область.
Редко провоцирует летальный исход (примерно в 20% случаев, что мало для такого опасного состояния).
Неврологический дефицит — слепота, невозможность ориентироваться в пространстве при поражении мозжечка, потеря координации. Доводить до такого не стоит, все в руках человека.
В заключение
Синдром вертебральной (позвоночной) артерии — опасный патологический процесс, затрагивающий как опорно-двигательный аппарат, так и сосуды, нервную систему. Требуется напряжение сил нескольких докторов.
Шансы на восстановление хорошие даже на запущенных стадиях. Медлить с обращением в больницу не стоит, при первых же симптомах лучше проявить бдительность.
Источник
