Синдром позвоночной артерии и климакс

Синдром позвоночной артерии — ряд расстройств вестибулярного, сосудистого и вегетативного характера, возникающих в связи с патологическим сужением позвоночной артерии. Чаще всего имеет вертеброгенную этиологию. Клинически проявляется повторяющимися синкопальными состояниями, приступами базилярной мигрени, ТИА, синдромом Барре-Льеу, офтальмическим, вегетативным, вестибуло-кохлеарным и вестибуло-атактическим синдромами. Постановке диагноза способствует проведение рентгенографии и РЭГ с функциональными тестами, МРТ и КТ позвоночника и головного мозга, офтальмоскопии, аудиометрии и пр. Терапия включает применение венотоников, сосудистых и нейропротекторных препаратов, симптоматических средств, массажа, физиотерапии, ЛФК.
Общие сведения
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак). Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
Анатомия позвоночной артерии
У человека имеется 2 позвоночные артерии. Они обеспечивают до 30% церебрального кровоснабжения. Каждая из них отходит от подключичной артерий соответствующей стороны, направляется к шейному отделу позвоночника, где идет через отверстия в поперечных отростках СVI–СII. Затем позвоночная артерия делает несколько изгибов и сквозь большое затылочное отверстие проходит в полость черепа. На уровне начала моста позвоночные артерии сливаются в одну основную артерию. Эти три артерии образуют вертебробазилярный бассейн (ВББ), кровоснабжающий шейные сегменты спинного мозга, продолговатый мозг и мозжечок. Посредством веллизиевого круга ВББ взаимодействует с каротидным бассейном, кровоснабжающим остальную часть мозга.
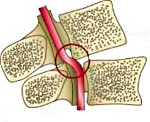
В соответствии с топографическими особенностями ПА выделяют ее экстра- и интракраниальные отделы. Чаще всего синдром позвоночной артерии связан с поражением экстракраниального отдела артерии. Причем он может возникать не только при сдавлении и др. изменениях самой артерии, но и при неблагоприятных воздействиях на ее вегетативное периваскулярное симпатическое сплетение.
Синдром позвоночной артерии
Причины синдрома позвоночной артерии
Синдром позвоночной артерии компрессионной этиологии встречается наиболее часто. Его причиной выступают экстравазальные факторы: остеохондроз позвоночника, нестабильность позвонков, шейный спондилоартроз, межпозвоночные грыжи, опухоли, структурные аномалии (платибазия, синдром Клиппеля-Фейля, аномалия Кимерли, аномалии строения I шейного позвонка, базилярная импрессия), тоническое напряжение шейных мышц (длинной, лестничных, нижней косой). При этом СПА зачастую развивается не вследствие сужения просвета артерии из-за ее механического сдавления, а в результате рефлекторного спазма, обусловленного сдавливающим воздействием на симпатическое периартериальное сплетение.
В других случаях синдром позвоночной артерии возникает вследствие ее деформации — аномалий строения сосудистой стенки, наличия перегибов или кинкинга (патологической извитости). Еще одной группой этиофакторов СПА выступают окклюзионные поражения ПА при атеросклерозе, системных васкулитах, эмболиях и тромбозах различного генеза. В силу существующих компенсаторных механизмов воздействие только экстравазальных факторов редко приводит к развитию СПА. Как правило, синдром наблюдается, если компрессия артерии происходит на фоне патологических изменений ее сосудистой стенки (гипоплазии или атеросклероза).
Классификация синдрома позвоночной артерии
Патогенетически СПА классифицируют по типу расстройств гемидинамики. Согласно данной классификации, синдром позвоночной артерии компрессионного типа вызван механическим сдавлением артерии. Ангиоспастический вариант возникает при рефлекторном спазме, обусловленном раздражением рецепторного аппарата в зоне пораженного позвоночного сегмента. Он проявляется преимущественно вегето-сосудистыми расстройствами, слабо зависящими от движений головой. Ирритативный СПА возникает при раздражении волокон периартериального симпатического сплетения. Наиболее часто синдром позвоночной артерии носит смешанный характер. Компрессионно-ирритативный тип СПА типичен для поражения нижне-шейного отдела, а рефлекторный ассоциируется с патологией верхне-шейных позвонков.
Клиническая классификация разделяет СПА на дистонический и ишемический, представляющие собой стадии одного патологического процесса. Дистонический вариант является функциональным. На этой стадии клиническая картина характеризуется цефалгией (головной болью), кохлео-вестибулярными и зрительными симптомами. Цефалгия пульсирующая или ноющая, сопровождается вегетативными симптомами, является постоянной с периодами усиления, часто спровоцированными движениями в шее или ее вынужденным положением.
Ишемический СПА является органической стадией, т. е. сопровождается морфологическими изменениями в церебральных тканях. Клинически проявляется ОНМК в вертебробазилярном бассейне, которые могут носить транзиторный (обратимый) характер или вызывать стойкий неврологический дефицит. В первом случае говорят о ТИА, во втором — об ишемическом инсульте. На ишемической стадии СПА наблюдается вестибулярная атаксия, тошнота с рвотой, дизартрия. Преходящая ишемия мозгового ствола ведет к возникновению дроп-атаки, аналогичный процесс в зоне ретикулярной формации — к синкопальному пароксизму.
Клинические варианты синдрома ПА
Обычно клиника СПА представляет собой сочетание нескольких из нижеуказанных вариантов, но ведущее место может занимать один конкретный синдром.
Базилярная мигрень протекает с цефалгией в затылочной области, вестибулярной атаксией, многократной рвотой, шумом в ушах, иногда — дизартрией. Часто базилярная мигрень проявляется как классическая мигрень с аурой. Аура характеризуется зрительными нарушениями: располагающимися в обоих глазах мерцающими пятнами или радужными полосами, помутнением зрения, появлением «тумана» перед глазами. По характеру ауры базилярная мигрень является офтальмической.
Синдром Барре — Льеу носит также название задне-шейный симпатический синдром. Отмечаются боли в шее и затылке, переходящие на теменные и лобные отделы головы. Цефалгия возникает и усиливается после сна (в случае неподходящей подушки), поворотов головой, тряской езды или ходьбы. Ей сопутствуют вестибуло-кохлеарные, вегетативные и офтальмические симтомы.
Вестибуло-атактический синдром — преобладают головокружения, провоцируемые поворотом головы. Отмечается рвота, эпизоды потемнения в глазах. Вестибулярная атаксия выражается в чувстве неустойчивости во время ходьбы, пошатывании, нарушении равновесия.
Офтальмический синдром включает утомляемость зрения при нагрузке, преходящие мерцающие скотомы в поле зрения, транзиторные фотопсии (кратковременные вспышки, искры в глазах и т. п.). Возможны временные частичные или полные двусторонние пароксизмальные выпадения зрительных полей. У некоторых пациентов отмечается конъюнктивит: покраснение конъюнктивы, боль в глазном яблоке, ощущение «песка в глазах».
Вестибуло-кохлеарный синдром проявляется головокружением, ощущением неустойчивости, постоянным или преходящим шумом в ушах, характер которого варьирует в зависимости от расположения головы. Может возникнуть легкая степень тугоухости с нарушением восприятия шепотной речи, что находит свое отражение в данных аудиограммы. Возможна паракузия — более лучшее восприятие звуков на фоне шума, чем в полной тишине.
Синдром вегетативных расстройств обычно сочетается с другими синдромами и всегда наблюдается в периодах обострения СПА. Для него характерны приливы жара или холода, гипергидроз, похолодание дистальных отделов конечностей, ощущение нехватки воздуха, тахикардия, перепады АД, ознобы. Могут отмечаться нарушения сна.
Транзиторные ишемические атаки характеризуют органический СПА. Наиболее типичны временные двигательные и сенсорные расстройства, гомонимная гемианопсия, головокружение с рвотой, не обусловленная головокружением вестибулярная атаксия, диплопия, дизартрия и дисфагия.
Синдром Унтерхарншайдта — кратковременное «отключение» сознания, провоцируемое резким поворотом головы или ее неудобным положением. Длительность может варьировать. После восстановления сознания некоторое время сохраняется слабость в конечностях.
Дроп-атаки — эпизоды транзиторной резкой слабости и обездвиженности всех четырех конечностей с внезапным падением. Возникают при быстром запрокидывании головы. Сознание остается сохранным.
Диагностика синдрома позвоночной артерии
Синдром позвоночной артерии диагностируется неврологом, дополнительно возможно консультирование пациента отоларингологом, офтальмологом, вестибулологом. При осмотре могут выявляться признаки вегетативных нарушений, в неврологическом статусе — неустойчивость в позе Ромберга, легкая симметричная дискоординация при выполнении координаторных проб. Рентгенография позвоночника в шейном отделе проводится с функциональными пробами в 2-х проекциях. Она определяет разнообразную вертебральную патологию: спондилез, остеохондроз, гипермобильность, подвывих суставных отростков, нестабильность, аномалии строения. При необходимости получения более точной информации проводится КТ позвоночника, для оценки состояния спинного мозга и его корешков — МРТ позвоночника.
С целью исследования сосудистых нарушений, сопровождающих СПА, выполняется реоэнцефалография с функциональными пробами. Как правило, она диагностирует снижение кровотока в ВББ, возникающее либо усиливающееся при проведении ротационных проб. В настоящее время РЭГ уступает место более современным исследованиям кровотока — дуплексному сканированию и УЗДГ сосудов головы. Установить характер морфологических изменений церебральных тканей, возникших вследствие ОНМК в органической стадии СПА, позволяет МРТ головного мозга. По показаниям проводится визиометрия, периметрия, офтальмоскопия, аудиометрия, калорическая проба и др. исследования.
Лечение синдрома позвоночной артерии
В случаях, когда синдром позвоночной артерии сопровождается ОНМК, необходима ургентная госпитализация пациента. В остальных случаях выбор режима (стационарный или амбулаторный) зависит от тяжести синдрома. С целью снижения нагрузки на шейный отдел рекомендовано ношение воротника Шанца. Для восстановления должного анатомического расположения структур шейного отдела возможно применение мягкой мануальной терапии, для снятия тонического напряжения мышц шеи — постизометрической релаксации, миофасциального массажа.
Фармакотерапия обычно имеет комбинированный характер. В первую очередь назначают препараты, уменьшающие отек, усугубляющий компрессию ПА. К ним относятся троксорутин и диосмин. С целью восстановления нормального кровотока в ПА используют пентоксифиллин, винпоцетин, нимодипин, циннаризин. Назначение нейропротекторных препаратов (гидролизата головного мозга свиньи, мельдония, этилметилгидроксипиридина, пирацетама, триметазидина) направлено на профилактику нарушений метаболизма мозговых тканей у пациентов с риском развития церебральной ишемии. Подобная терапия особенно актуальна у больных с ТИА, дроп-атаками, синдром Унтерхарншайдта.
Одновременно в зависимости от показаний осуществляется симптоматическая терапия антимигренозными препаратами, спазмолитиками, миорелаксантами, витаминами гр. В, гистаминоподобными лекарственными средствами. Положительный эффект оказывает применение в качестве дополнительных лечебных методик физиотерапии (ультрафонофореза, магнитотерапии, электрофореза, ДДТ), рефлексотерапии, массажа. Вне острой фазы СПА рекомендованы занятия ЛФК для укрепления шейных мышц.
При невозможности устранения этиологического фактора, недостаточной эффективности консервативных мероприятий, угрозе ишемического поражения головного мозга рассматривается вопрос о хирургическом лечении. Возможна хирургическая декомпрессия позвоночной артерии, удаление остеофитов, реконструкция позвоночной артерии, периартериальная симпатэктомия.
Источник
анонимно, Женщина, 43 года
Здравствуйте доктор ,мне 43 г,в настоящее время беспокоят головокружения,приступы сильнее при сгибании головы вниз,после чего бросает в жар,появляется сердцебиение и нарушается равновесие при стоянии и ходьбе и сильно болит голова.Беспокоит постоянно тревожность с паническими атаками,плохой сон,быстрая физическая и умственная утомляемость.Лечюсь с 2012 года,сосудистые препараты не помогают,а от некоторых даже хуже ,массаж тоже усиливает панику,Анализы крови в норме,гормоны щитовидной железы я вам прикрепила.Есть отклонения в обследованиях головы и сосудов шеи.На рентгенограмме нестабильности шейных позвонков не выявлено.Несколько раз подбирали антидепрессанты ,пока эффекта нет.Помогите пожайлуста вашими рекомендациями по поводу лечения,заранее благодарна вам.
Добрый день. Спондилогенные нарушения мозгового кровообращения крайне редки. При отсутствии их явных признаков — повторные бульбарные и вегетативные симптомы при поворотах головы — можно не рассматривать их как причину. Тем более, у вас нет инструментальных признаков нестабильности шейного отдела позвоночника и спондилогенной компрессии позвоночной артерии.
Если брались за антидепрессанты, значит похоже на тревожное расстройство. Неуспех бывает.
Не думаю, что стоит отступаться. Кроме антидепрессантов, есть противотревожные препараты других групп. Продолжайте взаимодействие с врачом по месту жительства.
Консультация врача-невролога на тему «Синдром позвоночной артерии или тревожный невроз» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Кирилл Бурлаков (Мужчина, 29 лет)
Здравствуйте Евгений Александрович! Периодами у меня наступают головные боли, по вискам, в затылке, зажим сзади в шее, а спереди как будто удушает или чувство набухания. Бывает пульсирует все тело. Тахикардия…
анонимно (Мужчина, 29 лет)
Михаил Андреевич здравствуйте! История моя такая, с ранних лет врачи ставили ВСД, была тахикардия в детстве, которая проходила на долгое время, и в данный момент появилась и течение у неё…
анонимно (Мужчина, 23 года)
Здравствуйте, опишу вкратце. Парень, 22 года, вес 72 рост 178 5 месяцев беспокоит: — головокружение (несистемного характера, дурнота, слабость, предобморочное состояние, от поворотов и запрокидывания головы не зависит, всё это…
анонимно (Женщина, 34 года)
Здравствуйте!кровь показала наличие аутоимунного заболевания с наибольшей вероятностью СКВ.Сейчас диагноз СКВ под вопросом.И аутоимунное не ясного генеза.Сопутствующие-гипоплазия позвоночной артерии(помоему левой).Год назад проводили гормональную терапию от СКВ ,отреагировала положительно все симптомы…
Максим Игоревич Шлома (Женщина, 41 год)
Здравствуйте, после сильнейшего стресса, попала в отделение неврозов(4 года назад). Были ПА, высокая тревожность, рвота (лечение транквилизаторами, нейролептиками, антидепрессантами, сосудистыми препаратами) На протяжении длительного времени — работа с психологами, психиатрами,…
Анна Бразовская (Женщина, 30 лет)
Добрый день. Я женщина, мне 30 лет. Мне ни кто не может поставить точный диагноз что бы начать лечение. С 10.05.2016г. начались не понятные приступы, сопровождаются они звоном в ушах…
анонимно
Здравствуйте! Мне 32 года, более двух лет беспокоят следующие симптомы: головокружение/шаткость, головная боль, быстрая умственная утомляемость вплоть до того что голова просто «не варит», нарушение зрения, тошнота, потливость, повышенная ЧСС,…
Источник
анонимно
Здравствуйте, доктор. Мне 22 года. Был длительный авиаперелет, 9 часов. Всегда переносила нормально. Имеются проблемы с позвоночником в грудном и шейном отделе. Прилетев в Санкт-Петербург, на следующий день почувствовала слабость, головокружение, шум в ушах, знаете, такое ощущение, что вокруг все в тумане, как пленка на глазах. Из-за этого сильно стала нервничать, для меня это состояние не привычно. Много сплю, ничего не хочется. Сдала кровь, мочу, все в порядке. В итоге мои похождения по врачам привели меня к неврологу. Две недели прошли как в тумане за 1 день. Невролог направила на МРТ шейного отдела и назначила Бетасерк. Я сделала следующие исследования, помимо МРТ шейного отд: 1) МРТ шейного и грудного отдела. Вот заключение: МР-картина статических изменений шейного отдела позвоночника. Дегенеративно-дистрофические изменения грудного отдела позвоночника. Протрузии дисков Тh-6-Th7, Th7-Th8, Th8-Th9, Th10-Th11 2) УЗДГ сосудов шеи и головного мозга. Заключение: 1) Признаки экстравазальной компрессии обеих ПА в позвоночном канале. 2) Вертебогенные влияния в правой ПА. 3) Признаки венозной дисциркуляции за счет базальных вен, вен подзатылочных и позвоночных сплетений с затруднением оттока в них. 4) Косвенные признаки внутричерепной гипертензии. 3) МРТ головного мозга. Заключение: MP-признаки единичных очагов слсудистого генеза в веществе головного мозга. Как сказал врач, кот делал МРТ, ничего страшного. Также сделала рентген с функциональными пробами. В заключении врач написал (как он сказал с большой натяжкой): остеохондроз 1 степени, есть небольшое смещение позвонка С3 при сгибании кпереди относительно низлежащих позвонков. Постоянное ощущение тамана и неясности сознания. Как я поняла из всех обследований и слов врачей — у меня синдром позвоночной артерии, она сдавлена чем-то. Скажите, я правильно поняла ? И как это лечить? Может ли быть спазмированна артерия мышцами, а не позвонками (ведь с позвонками все в порядке)? Я смогу как и раньше светло и ясно мыслить? Это началось все внезапно, раньше таких вещей не было. Могло ли мне во время длительного пребывания в одной позе (авиаперелет) что-то защемить и сдавить позвоночную артерию?
сердечно-сосудистый хирург, рентгенэндоваскулярный хирург
Добрый вечер!
В вашем случае действительно может иметь место синдром позвоночной артерии, однако учитывая молодой возраст, проблему можно решить курсом мануальной терапии на шейном отделе позвоночника и постоянными упражнениями.
С уважением, С.В.
анонимно
Спасибо большое за ответ!
Я сделала дообследование: МСКТ брахиоцефальных сосудов, в заключении: протрузия диска С3-С4, разомкнутые Виллизиев круг. Также большое подробное описание всех артерий, вен и т д из которых ясно, что все в порякдке. Только отсутствует одна замыкающая артерия (разомкнутый Виллизиев круг), а также вторая прослеживается тонкой пунктирной линией. Позвоночные артерии при этом в порядке (обследование спуся месяц после УЗДГ). Также сделала МРТ вен головного мозга: данных за сосудистые мальформации и окклюзирующий процесс не выявлено. Ассиметрия поперечных и сигмовидных синусов (D>S). Потоковые артефакты в сигмовидных синусах и в левом поперечном синусе.Мой врач невролог сначала поставила мне диагноз : синдром позвоночной артерии, затем изменила его на венозную дисциркуляцию и нарушение венозного оттока. Назначила препараты детралекс, бетасерк, актовегин и цитофлавин капельницы, диакарб. Мануальную терапию и массаж. Исходя из всех обследований я поняла, что особенно страшного ничего, кроме начального остеохондроза нет. Основной симптом сейчас — это муть в голове, пошатывание, неусточнивость. Особенно, когда проедусь в транспорте. Очень мешает жить. Прокомментируйте, пожалуйста, данные последних обследований? Как это лечить и какой все же предположительный диагноз?
Страшного ничего действительно нет. Необходимо подождать, пока начнут действовать назначенные препараты и появится эфект от мануальной терапии. Успехов.
С уважением, С.В.
Источник
