Синдром после холецистэктомии в практике терапевта и гастроэнтеролога

Постхолецистэктомический синдром (ПХЭС) — состояние после операции удаления желчного пузыря (холецистэктомии) по поводу хронического калькулезного холецистита. ПХЭС — это условное обозначение различных нарушений, повторяющихся болей и диспепсических проявлений, которые возникают у больных после холецистэктомии.
Постхолецистэктомический синдром. Причины
-
 допущенные диагностические ошибки до операции и технические погрешности во время операции,
допущенные диагностические ошибки до операции и технические погрешности во время операции, - функциональные нарушения, связанные с удалением желчного пузыря,
- обострение существующих до операции заболеваний, в первую очередь, болезней поджелудочной железы,
- развитие новых состояний желудочно-кишечного тракта в связи с удалением желчного пузыря (желчный рефлюкс в желудок, послабления стула, нарушения процессов переваривания пищи).
Функциональные нарушения сфинктерного аппарата желчевыводящих путей
В настоящее время считается доказанным факт, что после удаления желчного пузыря наблюдается повышение тонуса сфинктера Одди, причиной которого является исключение регулирующей роли сфинктера желчного пузыря и мышечной активности желчного пузыря на сфинктер Одди.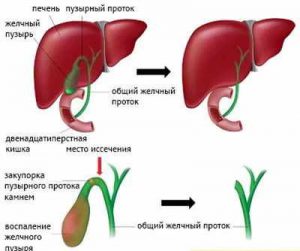
После удаления желчного пузыря включаются механизмы приспособления к работе желчевыводящих путей без желчного пузыря. Изменение моторной функции сфинктера Одди является одной из причин формирования острой или хронической боли в животе и диспепсического синдрома в послеоперационном периоде. Перестройка работы желчевыводящих путей после холецистэктомии может продолжаться до 1 года после операции.
Дисфункция сфинктера общего желчного протока и других сфинктеров желчевыводящей системы может приводить к повышению давления в протоках, застою желчи в них, что проявляется болями в правом подреберье или в подложечной области. Если преобладает дисфункция панкреатического протока, то появляется клиническая картина, характерная для панкреатита.
Разнообразие клинических проявлений ПХЭС затрудняет не только определение типа функциональных нарушений сфинктерного аппарата желчевыводящей системы, но затрудняет диагностику ПХЭС.
Нарушения печени, поджелудочной железы и кишечного тракта после холецистэктомии
Удаление желчного пузыря перестраивает процессы желчеобразования и желчевыделения.
- Отмечается увеличение образования желчи печенью, что является основной причиной поносов после холецистэктомии. Прием желчегонных препаратов в этих случаях нежелателен!
- Наиболее часто после удаления желчного пузыря страдает поджелудочная железа. При желчнокаменной болезни, дисфункции сфинктерного аппарата желчных путей, нарушении моторной функции желчного пузыря до операции формируется хронический билиарный пенкреатит (панкреатит, причиной которого является нарушения система желчеотделения).
- Иногда наблюдаются поражения протоковой системы, которые нарушают отток желчи – сужения, камни в протоках, увеличение лимфатических узлов, воспалительные заболевания в сфинктерно-протоковой системе.
Вследствие этого, обострения хронического панкреатита после удаления желчного пузыря встречаются достаточно часто — от 5 до 90 %. Такой разброс объясняется тем, что до операции не проведено достаточное обследование для оценки состояния поджелудочной железы, но в ряде случаев имеет место гипердиагностика хронического панкреатита.
В медицинской практике отмечается, что чем дольше существуют камни в желчном пузыре, тем чаще возникает хронический панкреатит.
В поджелудочной железе снижается объем секреции ферментов, развивается внешнесекреторная недостаточность функции поджелудочной железы, нарушаются процессы пищеварения. Холецистоэктомия, вовремя проведенная, способствует улучшению или нормализации показателей ферментативной функции поджелудочной железы.
После удаления желчного пузыря нередко нарушается функция 12-перстной кишки, что подтверждается появлением дуоденогастрального рефлюкса, т.е., заброс содержимого 12-перстной кишки в желудок, и вызывающего морфологические изменения в выходном отделе желудка и формирование хронического рефлюкс-гастрита (желчного).
После удаления желчного пузыря нарушается функция тонкой кишки (всасывания пищевых компонентов) и моторная функция толстой кишки (запоры, поносы).
Постхолецистэктомический синдром. Диагностика
Диагностика направлена на выявление различных заболеваний желудочно-кишечного тракта, которые пациент имел до операции, возникших после операции, возможные послеоперационные осложнения.
Диагноз устанавливается на основе:
- клинических проявлений болезни (жалоб пациента),
- объективных данных осмотра больного,
- лабораторных данных (биохимического исследования крови, клинического анализа крови, показателей обменных процессов – липидного, углеводного обменов, ферментативной функции поджелудочной железы, микрофлоры кишечного тракта),
- инструментальных методов обследования (ренгенологических, ультразвукового исследования гастродуоденоскопии),
- в более выраженных случаях – эндоскопической ретроградной холангиографии, компьютерной томографии, динамической сцинтиграфии.
Постхолецистэктомический синдром. Лечение и профилактика
В раннем послеоперационном периоде большое значение имеет лечебное питание, которое предусматривает часто дробное питание до 6 раз в день, небольшими порциями с ограничением жиров до 60-70 г в сутки.
С целью более быстрой адаптации пищеварительной системы к новым физиологическим условиям – функционирование без желчного пузыря, с учетом сопутствующих болезней рекомендуется более раннее расширение питания близкого к рациональному.
Постхолецистэктомический синдром. Лекарственная терапия по показаниям
С целью улучшения качества желчи, продуцируемой печенью, назначакются препараты урсодезоксихолевой кислоты (Урсосан, Урсофальк, Урсодез, Ливодекса, Эксхол, Холудексан, Урсодокса и др.). Доза продолжительность приема препарата определяется лечащим врачом.
Для связывания избытка желчи в кишечник и особенно наличие холагенной диареи назначаются сорбенты (Смекта) и антациды (Фосфалюгель, Маалокс, Алььагел и др.) по 1 пакету 3-4 раза в день через 1 час после еды в течение 7- 14 дней, режим приема и продолжительность определяется индивидуально.
При наличии боли в верхних отделах живота назначаются спазмолитики (например, Дюспаталин по 1 капсуле 2 раза в день, Дицетел по 50-100 мг 3 раза в день в течение 2-4 недель).
При наличии дуоденита, папиллита, появлении условно-патогенной флоры в посевах кала проводится 7-дневный курс антибактериальных препаратов. Препаратами выбора могут быть Эрцефурил, Интетрикс, Фуразолидон и др., реже антибиотики в общепринятых дозах.
При наличии сопутствующей патологии (панкреатит и др.) по показаниям назначаются ферментные препараты (Панкреатин, Мезим форте, Креон и др.).
Постхолецистэктомический синдром. Профилактика
Профилактика ПХЭС начинается уже в процессе подготовки к операции с целью выявления и своевременного лечения заболеваний гепатопанкреатодуоденальной зоны (заболеваний печени, панкреатита, дуоденита и эрозивно-язвенного процесса в 12-перстной кишке).
Особенно врача беспокоит состояние поджелудочной железы, и если до операции выявлен хронический панкреатит, необходимо провести курс лечения (антисекреторные препараты, спазмолитики, ферментные препараты, препараты урсодезоксихолевой кислоты). Эти мероприятия снижают риск возникновения обострений панкреатита в послеоперационный период в 2.5-3 раза.
Реабилитация
Опыт показывает, что признаки постхолецитэктомического синдрома чаще возникают в первый год наблюдения в период адаптации пищеварительного тракта в новых анатомических условиях.
Через 3-6 месяцев, хотя в настоящее время имеются сведении об успешном применении минеральных вод низкой минерализации после 10 дня после операции, показан прием минеральных вод, оптимальнее в условиях гастроэнтерологического питьевого курорта (Железноводск, Кашин, Дорохово, Карловы Вары и др.) с повторением курса минеральной воды в домашних условиях через полгода.
Диспансерное наблюдение пациентов проводится в течение первого года после операции.
Источник
Постхолецистэктомический синдром (ПХЭС) — функциональное расстройство, развивающееся после удаления желчного пузыря (холецистэктомии) и в большей степени связанное с нарушением функции сфинктера Одди (СО). ПХЭС включает также и другие функциональные расстройства (нарушение функции 12-перстной кишки — дуоденостаз, хроническую билиарную недостаточность, синдром избыточного бактериального роста (СИБР), функциональные кишечные расстройства, заброс желчи в желудок — дуоденогастральный рефлюкс).
Постхолецистэктомический синдром развивается почти у половины оперированных пациентов.
Формы ПХЭС
Выделяют следующие варианты ПХЭС:
- спастический вариант
- вариант с недостаточностью СО, хронической билиарной недостаточностью и нарушением пищеварения жиров
- вариант с СИБР, дуоденальной гипертензией, дисфункцией сфинктера Одди (ДСО), застоем желчи в протоках
- вариант с дисфункцией СО, с хронической билиарной недостаточностью, нарушением пищеварения жиров, кишечной гипертензией, спазмом СОп
- то же с дуоденожелудочным рефлюксом, рефлюкс-гастритом.
Факторы, влияющие на формирование ПХЭС, можно разделить на две основные группы:
- Способствующие (дисфункция сфинктера Одди — ДСО).
- Разрешающие:
- синдром избыточного бактериального роста
- дуоденальная гипертензия (повышение давления в 12-перстной кишке)
- хроническая билиарная недостаточность
- кишечная и абдоминальная гипертензия (повышение давления в кишечнике и в брюшной полости)
- дуоденогастральный рефлюкс.
Симптомы ПХЭС
Выделяют два клинических типа ДСО: билиарный и панкреатический.
- Билиарный тип характеризуется приступом ноющих или острый болей в правом подреберье, связанных, а иногда и не связанных с приемом пищи.
- Панкреатический тип характеризуется болями в эпигастрии (проекции желудка), над пупком, опоясывающими болями. Может отмечаться горечь во рту, подташнивание.
Диагностика ПХЭС
В диагностический спектр исследований должны входить:
- УЗИ органов брюшной полости
- эзогастродуоденоскопия с прицельным осмотром фатерова соска
- ультразвуковое исследование с оценкой функционального состояния сфинктера Одди (пищевая и фармакологическая пробы)
- эндоскопическая ультрасонография
- динамическая эхо-холедохография
- динамическая холесцинтиграфия с Т 99
- водородный дыхательный тест
- рентгенологическое исследование.
Лечение ПХЭС
После того как диагноз поставлен и расшифрованы механизмы развития заболевания, назначается лечение, общие принципы которого могут быть сведены к следующим этапам.
I. Диетотерапия рассматривается как важный компонент лечения. По срокам выделяют несколько ступеней:
- Диета раннего послеоперационного периода: дробное 6-разовое питание с последним приемом пищи перед сном, ограничение жиров, добавление в рацион продуктов, содержащих клетчатку, овощи и фрукты должны быть термически обработаны.
- Диета периода функциональной адаптации: сохраняется дробность питания с восстановлением имевшихся ограничений.
- Диета периода некомпенсированной билиарной недостаточности и нарушенного пищеварения жиров. Необходимо восстановление жиров в рационе в сочетании с восполнением желчных кислот и ферментов.
II. Фармакотерапия зависит от формы и выраженности ПХЭС и включает в себя различные группы препаратов, снимающих спазмы, регуляторы моторики, противовоспалительные и антибактериальные средства, препараты желчных кислот, ферментные средства.
Терапия должна быть беспрерывной (продолжительность и интенсивность подбираются индивидуально).
III. В случаях неэффективности проведения комплексного лечения решается вопрос о проведении хирургических вмешательств — папиллосфинктеротомия.
Прогноз
Прогноз зависит от причины возникновения ПХЭС. В целом можно сказать, что состояние склонно к рецидивированию.
Профилактика и рекомендации
Специфической профилактики, позволяющей избежать возникновения постхолецистэктомического синдрома не существует. Поэтому для лечения болевого синдрома и предотвращения рецидивов рекомендуется соблюдение регулярного питания и плановые визиты к врачу гастроэнтерологу.
Часто задаваемые вопросы
Обусловлено ли развитие ПХЭС хирургическими ошибками?
По мере изучения механизма развития данного процесса было установлено, что погрешности в проведении хирургического вмешательства стоят на последнем месте среди причин формирования данного состояния.
Лечится ли ПХЭС?
Заболевание имеет склонность к рецидивам, поэтому лечение должно проводится курсами, порой пожизненно.
Как часто развивается ПХЭС после удаления желчного пузыря?
В среднем, заболевание развивается у 30% лиц, подвергшихся холецистэктомии.
Можно ли ограничиться соблюдением диеты в лечении ПХЭС?
Соблюдение диетических рекомендаций обязательный, но не единственный этап в лечении данного состояния.
Применяются ли препараты желчных кислот в лечении ПХЭС?
Да, в случае, если имеются признаки нарушения состава, образования и выделения желчи.
Истории болезни
История №1
Пациентка Ш., 56 лет, обратилась в Клинику ЭКСПЕРТ с жалобами на тянущие боли в правом после еды, горечь во рту. Из анамнеза известно, что 7 лет назад проведено удаление желчного пузыря по поводу желчнокаменной болезни в плановом порядке. В дальнейшем пациентка соблюдала диету. Жалоб не предъявляла.
Последние 3 года диету не соблюдает, прибавила 6 кг. В течение последнего года стала отмечать указанные жалобы, что и послужило поводом для обращения к врачу.
При проведении УЗИ органов брюшной полости по месту жительства серьезных нарушений в структуре органов выявлено не было. Врач-гастроэнтеролог Клиники ЭКСПЕРТ назначил комплексное лабораторно-инструментальное обследование, включающее оценку функции желчных протоков и сфинктера Одди (динамическая холедохография).
По результатам обследования было установлено вторичное функциональное расстройство сфинктенра Одди (ПХЭС). Назначена диетотерапия и курсовое лечение направленное на восстановление функции желчевыводящей системы в отсутствие желчного пузыря. На фоне проводимой терапии самочувствие улучшилось, пациентка жалоб не предъявляет, продолжает лечение и наблюдение врача-куратора в условиях Клиники ЭКСПЕРТ.
История №2
Пациент П., 48 лет обратился в Клинику ЭКСПЕРТ с жалобами на опоясывающие боли после еды, подташнивание. Из анамнеза известно, что 3 года назад проведено удаление желчного пузыря по поводу желчнокаменной болезни в плановом порядке. Старался соблюдать диету с незначительными погрешностями. Алкоголем не злоупотреблял. При обращении к врачу по месту жительства состояние было расценено как хронический панкреатит и назначались курсы ферментных препаратов поджелудочной железы без значимого эффекта, в связи с чем пациент обратился в Клинику ЭКСПЕРТ.
При проведении комплексного лабораторно-инструментального обследования, назначенного врачом Клиники ЭКСПЕРТ было установлено, что указанные жалобы обусловлены не воспалительным процессом в поджелудочной железе, а формированием функциональное расстройство сфинктера Одди по панкреатическому типу. По этому поводу было назначено лечение, включающее в себя не только ферментные препараты, но и средства спазмолитического действия, препараты желчных кислот. На фоне указанного лечения жалобы прекратились. Пациент продолжает курсовую антирецидивную терапию.
Источник
Одним из часто выполняемых оперативных вмешательств на органах пищеварения является плановая или экстренная холецистэктомия (удаление жёлчного пузыря). Операция чаще выполняется по поводу желчной колики (острого болевого синдрома в связи с обструкцией жёлчного пузыря камнем), либо в связи с рецидивирующими панкреатитами, причиной которых являются желчные камни. Нередко после удаления желчного пузыря формируется постхолецистэктомический синдром.
Пищеварение без участия желчного пузыря изменяется, так как физиологическое отделение и депонирование желчи нарушается (отсутствует резервуар для её накопления). В более трети случаев, после холецистэктомии сохраняются или появляются жалобы, которые связаны с функциональными расстройствами сфинктеров, обеспечивающих транзит желчи (сфинктер Одди), повышением внутрипротокового давления или прогрессированием сопутствующей патологии (язвенная болезнь, рефлюкс желудочного сока в пищевод, панкреатит, дуоденит). Указанные состояния носят название постхолецистэктомический синдром.

Главной причиной появления жалоб (постхолецистэктомический синдром) после удаления желчного пузыря считается повышение внутрипротокового давления и сокращение (спазм) сфинктера Одди, а также аномальный ответ гладких мышц сфинктера на выработку холецистокинина. Постхолецистэктомический синдром имеет место у подавляющего большинства пациентов после холецистэктомии. Со временем, у ряда больных при отсутствии сопутствующих заболеваний, даже без желчного пузыря наблюдается приспособление к новым условиям функционирования и снижение гипертонуса (спазма) сфинктеров, что ведёт к уменьшению негативных симптомов.
Жизнь без желчного пузыря возможна при соблюдении диеты и образа жизни. После холецистэктомии можно достичь достаточно хорошего качества жизни больного.
Как изменяется пищеварение без желчного пузыря?
Для понимания того, как меняется пищеварение без желчного пузыря, рассмотрим некоторые вопросы физиологии желчевыделения. Желчь представляет собой стерильную (в норме) жидкость, нейтральной реакции, от светло — желтого (печёночная желчь), до оливкового цвета (пузырная желчь) цвета. При различных заболеваниях гепатобилиарной системы (холецистит, камни), её стерильность может нарушаться.
Желчь состоит из жидкой фракции (вода) и растворенных в ней веществ (желчные пигменты, кислоты, холестерин, лецитин, фосфолипиды, белок, соли). Около 70 процентов веществ составляют жёлчные кислоты. Билирубин (пигмент), образующийся при распаде гемоглобина, окрашивает кал в соответствующий цвет.
Желчь принимает участие в расщеплении жиров, усиливает моторику кишечника, обладает бактерицидным свойством по отношению ко многим патогенным микроорганизмам. Образование и выделение желчи — сложный и многоступенчатый процесс. Важно не только образование желчи, но и её выведение и накопление. Поэтому жизнь без желчного пузыря чревата нарушением пищеварения.
Гепатоциты (клетки печени) постоянно, не зависимо от приёма пищи, образуют желчь (около 1,5 литров в сутки), которая поступает в желчный пузырь. Размер пузыря в среднем 30-40 мл. В нем жидкая светло-желтая желчь уменьшается в объеме за счёт обратного всасывания жидкой части (воды). При этом желчь концентрируется в 5-10 раз. Без желчного пузыря концентрационная и накопительная функции выпадают, развивается постхолецистэктомический синдром.
Во время еды синтезируется пищеварительные гормоны (холецистокинин, панкреозимин), усиливающие выработку и выведение жёлчи (сокращение желчного пузыря) в ответ на поступление пищи. Кроме того, во время приёма пищи раздражаются рецепторы вегетативной (парасимпатической) нервной системы, усиливается двигательная функция желчного пузыря, что также способствует выделению жёлчи. После холецистэктомии теряется цикличность выделения желчи, отличая постхолецистэктомический синдром от других патологий.
Желчь нейтрализует кислый химус, поступающий из желудка, что даёт возможность ферментам поджелудочной железы работать в просвете кишечника. Без желчного пузыря панкреатические ферменты недостаточно активны.
Таким образом, без желчного пузыря (после холецистэктомии) выпадает его депонирующая функция, так как в нем накопливается и концентрируется желчь. Во время еды пузырная желчь не смешивается с печёночной желчью, выделяемой непрерывно, не создаётся оптимальное внутрипротоковое давление в желчевыводящих путях. Без желчного пузыря, удалённого в результате холецистэктомии, наблюдается гипертонус (спазм) сфинктера Одди, который главным образом и определяет тяжесть такого состояния, как постхолецистэктомический синдром.
Без желчного пузыря наблюдается снижение выработки жёлчи и ее компонентов, расщепления липидов. После холецистэктомии, вследствие снижения секреции жёлчных кислот, резко снижается бактерицидность жёлчи, что может способствовать росту патогенной флоры в различных отделах ЖКТ и в системе билиарных (печеночных) протоков, развитию дисбактериоза кишечника. При этом постхолецистэктомический синдром затрагивает и другие органы пищеварительной системы.
При значительном дефиците компонентов жёлчи (билиарная недостаточность), развившейся после холецистэктомии, концентрация токсичных жёлчных кислот возрастает.
Симптомы постхолецистэктомического синдрома, боли после холецистэктомии
Симптомы, возникающие после холецистэктомии, могут иметь характер билиарного или панкреатического расстройства. В первом случае больного беспокоят боли, дискомфорт в правом подреберье или в районе эпигастрия. Боли чаще невыраженные, иногда нарушающие самочувствие и жизнедеятельность человека, ещё реже наблюдаются симптомы ПХЭС, требующие неотложного медицинского вмешательства.
Боль при постхолецистэктомическом синдроме не изменяется после смены положения тела, дефекации, имеет характер спазмов или тянущих ощущений, длящихся около получаса. Болевые симптомы билиарного характера могут провоцироваться алиментарными погрешностями (жирная, обильная пища, алкоголь), сочетаться с тошнотой или рвотой, горечью и вздутием живота.
Часто симптомы и эпизоды болей совпадают с нервно-психическими перегрузками и травмами. При всём обилии жалоб и симптомов постхолецистэктомического синдрома, у больного при тщательном обследовании часто не удаётся выявить серьезных органических изменений в билиарного системе (желчные протоки), процесс носит функциональный характер, течение заболевания отличается доброкачественностью. Постхолецистэктомический синдром может претерпевать обратное развитие.
После операции, уже без желчного пузыря, больного могут беспокоить боли (эпигастрий и правое подреберье), в постприступный период лабораторным симптомом является повышенный уровень АЛТ и АСТ, конъюгированной фракции билирубина и щелочной фосфатазы. Нормализация указанных маркёров наблюдается вскоре после купирования билиарный болей, что является типичным симптомом при данном виде постхолецистэктомического синдрома.
Вторым типом симптомов, появляющихся после проведённой холецистэктомии являются признаки, характерные для панкреатического расстройства. Симтомы боли при этой разновидности постхолецистэктомического синдрома отличаются. Локализация болевых ощущений — подложечная область и левое подреберье. Болевые симптомы чаще умеренные, боль иррадиирует в спину, под правую лопатку, меняется при изменении положения тела. В анализе крови увеличивается амилаза.
Так как после холецистэктомии желчь поступает в ДПК нерегулярно, нарушается переваривание жиров. Из-за снижения бактерицидной роли жёлчи, тонкая кишка и протоки (панкреатический и жёлчные) обcеменяются патогенной микрофлорой. Все это при постхолецистэктомическом синдроме проявляется симптомом упорной диареи (жирные поносы), повышением температуры, потерей микро и макроэлементов, витаминов. Симптомы интоксикации – слабость, сниженная работоспособность.
Токсины бактерий оказывают влияние на моторику протоков. Воспалительный процесс (панкреатит, энтерит, колит, холангит) ведёт к повышению давления в просвете ДПК, что ведёт к забросу содержимого в рядом лежащие отделы с неизбежным повреждением слизистых. Симптомы обратного заброса (рефлюкса) находят проявления в виде рефлюкс-гастрита, эзофагита, панкреатита с попаданием агрессивных компонентов жёлчи в соответствующие отделы. Постхолецистэктомический синдром в данном случае может сопровождаться повышением температуры тела, отрыжкой горьким, воздухом, кислотой.
Часто симптомами постхолецистэктомического синдрома становятся боли и дискомфорт в верхних отделах живота, в спине, усиливающиеся после еды, особенно тяжелой и жирной, тяжесть в эпигастрии. Симптомы ферментной недостаточности — вздутие живота, частый обильный жирный стул. Слизистая оболочка и эпителий тонкой и толстой кишки после холецистэктомии (без желчного пузыря) претерпевает структурные изменения.
Кроме функциональных изменений, причиной болей и диспепсии после холецистэктомии могут стать органические нарушения. К ним относятся сужения, стриктуры, стенозы, опухоли большого дуоденального соска, камни протоков, увеличение головки поджелудочной железы (острое или хроническое воспаление, кисты, опухоли), послеоперационные спайки. При этом симптомы постхолецистоэктомического синдрома выражены ярче.
Диагностика постхолецистэктомического синдрома (ПХЭС)
Ситуация, при которой у больного без желчного пузыря (после холецистэктомии), сохраняются или появляются симптомы и жалобы, требует дообследования. Для исключения органической причины постхолецистэктомического синдрома проводят ряд лабораторно-диагностических вмешательств.
По назначению врача, при наличии постхолецистэктомического синдрома осуществляется исследование крови на биохимические маркёры (АЛТ, ЩФ, АСТ, билирубиновые фракции, амилазу, липазу), мочи на диастазу, гастроскопия.
Незаменимым и безопасным методом диагностики постхолецистэктомического синдрома является эхо-исследование (УЗИ) органов гепатобилиарной зоны (печень, желчевыводящие пути, поджелудочная железа с протоками). При этом оценивается толщина общего желчного и панкреатических протоков, наличие камней и сужений. Данное исследование при постхолецистэктомическом синдроме, в ряде случаев, проводится после пищевой липидной нагрузки (оценивается динамика просвета протоков).
Ещё более информативным, но более сложным исследованием, применяемым в диагностике ПХЭС, является ретроградная эндоскопическая (через осмотр двенадцатиперстной кишки) холангиопанкреатография с введением контрастного вещества — РХПГ. При этом визуализируется большой дуоденальный сосок и оценивается функция сфинктера Одди. Данное исследование при ПХЭС может сочетаться с манометрией (исследование функции панкреатического и билиарного сфинктеров, внутрипротокового давления), с помощью введения специального зонда.
Другим современным методом диагностики причины постхолецитэктомического синдрома является МРТ в сочетании с РХПГ (при этом возможно одновременное хирургическое вмешательство, восстанавливающее пассаж жёлчи).
Диета после холецистэктомии
Питание и диета после холецистэктомии играет важное значение для оптимального функционирования пищеварительной системы в условиях отсутствия желчного пузыря. Диета после холецистэктомии отличается от привычного рациона. Вследствие потери депонирующей функции пузыря, питание должно быть не реже 5-6 раз в сутки.
Пациенту без желчного пузыря резко уменьшают холестеринсодержащие продукты, предельные жирные кислоты (животные жиры). После холецистэктомии не рекомендуют субпродукты, сало, жирное мясо, жареные блюда, большое количество приправ и специй, печёные и сдобные блюда, газированные напитки.
Так как ожирение способствует нарушению процесса образования жёлчи, диета после холецистэктомии предполагает питание, направленное на снижение веса.
Медикаментозное лечение постхолецистэктомического синдрома
Постхолецистэктомический синдром необходимо лечить. Терапия осуществляется врачом – гастроэнтерологом, терапевтом или хирургом после всестороннего обследования. Самолечение недопустимо.
Для расслабления спазмированного сфинктера Одди при ПХЭС используют дротаверин, папаверин, мебеверин, гимекромон. Постхолецистэктомический синдром, в условиях ферментной недостаточности, требует назначения ферментов (креон, пангрол, мезим-форте, панкреатин).
Постхолецистэктомичекий синдром иногда сочетается с запорами и повышенным давлением в дуоденальной системе (двенадцатиперстной кишке). Поэтому при данных жалобах проводится лечение запоров, назначаются прокинетики (домперидон, метоклопрамид, тримебутин). Для профилактики холелитиаза (повторного образования камней в протоках) после холецистэктомии, усиления выработки жёлчи и ее выведения, снижения холестерина, по назначению врача назначают препараты урсодезоксихолевой кислоты.
Лечение нарушенного микробного пейзажа тонкой и двенадцатиперстной кишки осуществляется назначением кишечных антисептиков и антибиотиков, с последующим применением пробиотиков и пребиотиков.
Лечение постхолецистэктомического синдрома органической природы (спайки, стриктуры протоков, камни, опухоли) осуществляют хирургическим путём, в том числе с помощью РХПГ.
Источник
