Синдром поражения затылочной височной теменной доли
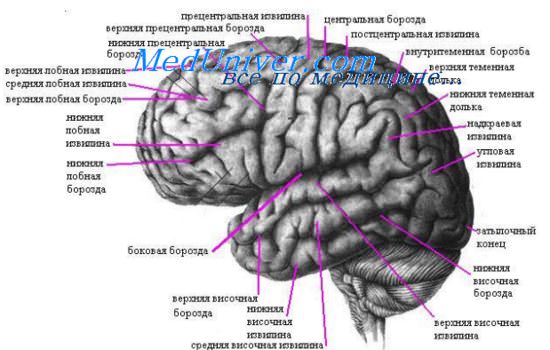
Поражение теменной доли. Поражение височной доли.
В состав теменной доли, не имеющей четкой границы с височной и затылочной долями мозга, входят прежде всего задняя центральная извилина с чувствительными клетками, важная для осуществления функции праксиса, огибающая (или надкраевая) извилина, а также участвующая в осуществлении гностической функции угловая извилина.
При поражении теменной доли, если оно захватывает постцентральный регион и верхнюю теменную долю, наблюдаются:
• Неврологические расстройства:
— сенсорное или сенсомоторное нарушение на одной половине тела;
— нижняя квадрантная гомонимная гемианопсия;
— зрительное игнорирование противоположной половины пространства;
— ослабление оптокинетического нистагма в ответ на раздражение, исходящее из противоположной половины поля зрения.
• Эпилептические припадки, начинающиеся при поражении теменной доли как чувствительные джексоновские приступы. Они могут сопровождаться судорогами половины тела и поворотом глаз и головы в противоположную сторону. Очаг в парацентральной дольке, расположенной на внутренней поверхности теменной борозды, вызывает парестезии в аногенитальной области и недержание кала и мочи.
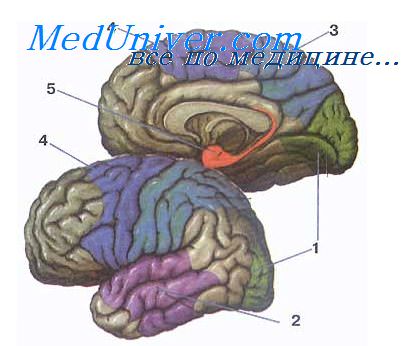
• Нейропсихические нарушения могут наблюдаться в виде
— нарушения ориентации в пространстве и различения правой и левой сторон;
— тактильной агнозии;
— конструктивной апраксии при поражении доминантного полушария;
— амнестической афазии и дизлексии.
Среди этиологических причин поражения теменных долей мозга следует упомянуть прежде всего:
• опухоли (их первым проявлением особенно часто служат эпилептические припадки, вскоре присоединяются признаки повышения внутричерепного давления);
• травмы, особенно в случае воздействия внешней силы сбоку;
• атрофические процессы в головном мозге (на первый план в этих случаях выступают нейропсихические нарушения);
• сосудистые нарушения в зоне кровоснабжения задних ветвей средней мозговой артерии.
Поражение височной доли
На поверхности височной доли находятся участки коры, связанные с функцией понимания речи (зона Вернике в верхней височной извилине), а также с окончанием центральных слухового и обонятельного путей. Задние отделы относятся к лимбической системе. Здесь заканчиваются ассоциативные волокна от сенсорных отделов коры и энтероцептивные афферентные пути вегетативной нервной системы. В задних отделах височной доли проходит также зрительный путь, содержащий волокна от задней половины сетчатки.
При поражении височной доли наблюдаются:
• Неврологические нарушения в виде гомонимного выпадения путей зрения, особенно верхняя квадрантная гемианопсия. Центральных нарушений функции обоняния юти слуха (при одностороннем поражении) не обнаруживается. При процессах, распространяющихся в глубину до бледного шара, нарушается координация движений и развиваются непроизвольные хореоатетоидные движения.
• Эпилептические припадки часто носят характер психомоторных, возможна вторичная генерализация. Бывают также приступообразные слуховые галлюцинации (при поражении поперечной извилины Гешля), а также вкусовые или обонятельные галлюцинации (поражение крючка).
• Психопатологические и нейропсихические расстрой ства в виде нарушения внимания при процессах в средненижних отделах височной доли (гиппокамп), при этом может особенно страдать вербальная память. В дальнейшем развиваются нарушения настроения в виде дисфории и раздражительности, иногда имеют место расторможенность и амнестико-афатические расстройства. Описано также снижение музыкальных способностей и нарушение ощущения времени.
Среди этиологических причин поражения височной доли на первом плане стоят:
• опухоли, прежде всего глиобластома, реже менингеомы, например боковая менингеома крыла основной кости;
• черепно-мозговая травма, особенно сотрясение при воздействии удара спереди или сзади;
• нарушения кровообращения, причем аноксия, в том числе в дородовом периоде, может поражать наиболее чувствительную парагиппокампальную извилину и спустя многолетний латентный период вызывать височные эпилептические (психомоторные) припадки;
• абсцессы мозга могут развиваться в височной доле после перелома пирамиды височной кости;
• среди атрофических процессов в начале болезни Пика наблюдается более или менее изолированное поражение коры височной доли.
— Также рекомендуем «Поражение затылочной доли. Синдромы поражения ствола мозга.»
Оглавление темы «Поражения головного и спинного мозга.»:
1. Синдромы поражения головного мозга. Синдромы поражения двигательных и чувствительных путей.
2. Поражение теменной доли. Поражение височной доли.
3. Поражение затылочной доли. Синдромы поражения ствола мозга.
4. Синдромы поражения базальных ганглиев. Экстрапирамидные синдромы.
5. Синдромы поражения промежуточного мозга. Признаки патологии промежуточного мозга.
6. Синдромы поражения варолиева моста. Синдромы поражения продолговатого мозга.
7. Синдромы поражения мозжечка. Признаки поражения мозжечка.
8. Синдромы поражения спинного мозга. Поперечное поражение спинного мозга.
9. Одностороннее поперечное поражение спинного мозга. Синдром Броун-Секара.
10. Центромедуллярное поперечное поражение спинного мозга. Частичные поперечные поражения спинного мозга.
Источник
Поражение затылочной доли. Синдромы поражения ствола мозга.
Меньшая часть поверхности затылочной доли представлена задним полюсом конвекситальной поверхности больших полушарий, а большая — медиальными поверхностями задних участков полушарий. Здесь заканчивается четвертый нейрон зрительного тракта, зрительная лучистость в area striata, в области шпорной борозды. Здесь же, в полях 18 и 19, происходит переработка зрительных раздражений.
При поражении затылочной доли наблюдаются:
• Неврологические нарушения в виде расстройства зрения, которые подробнее описаны в статье «Расстройства зрения», а также глазодвигательные нарушения; поражения полей 18 и 19 вызывают преходящее отклонение взора в сторону очага и парез взора в противоположную сторону; позже нарушаются следящие движения глазных яблок (в то время как движения во фронтальном поле зрения сохраняются); это приводит прежде всего к нарушению процесса чтения (дизлексии).
• В качестве симптома раздражения развиваются оптические галлюцинации, которые носят при поражении поля 17 элементарный характер (молнии, вспышки), при поражении поля 18 приобретают характер предметных видений, а при поражении поля 19 даже могут представлять собой целые галлюцинаторные сюжеты. Это может сочетаться с отклонением глаз и головы в противоположную сторону. Возможна вторичная генерализация.
• Нейропсихические нарушения возможны в виде нарушения зрительно-пространственной ориентации, цветовой или оптической агнозии («душевная слепота»), а особенно — алексии.

Среди этиологических причин поражения затылочной доли на первом плане стоят:
• травмы, особенно при ударе спереди или сзади;
• опухоли относительно редки; наряду с первичными опухолями головного мозга и метастазами наблюдаются менингеомы, образующиеся в области заднего свода и верхней продольной пазухи;
• сосудистые нарушения в зоне кровоснабжения задней мозговой или основной артерий, нередко протекающие с двусторонними симптомами.
Синдромы поражения ствола мозга
К стволу мозга относятся:
• диэнцефалон (промежуточный мозг), прежде всего таламус и гипоталамус;
• мезэнцефалон (средний мозг), который содержит бледный шар, черную субстанцию и красное ядро;
• варолиев мост;
• продолговатый мозг.
В этих статьях будут подробно рассмотрены только три наиболее частых синдрома с характерной локализацией поражения, а нарушение функции остальных анатомических областей и ядер базальных ганглиев с их взаимоотношениями с экстрапирамидной системой будут представлены в функциональном единстве.
— Также рекомендуем «Синдромы поражения базальных ганглиев. Экстрапирамидные синдромы.»
Оглавление темы «Поражения головного и спинного мозга.»:
1. Синдромы поражения головного мозга. Синдромы поражения двигательных и чувствительных путей.
2. Поражение теменной доли. Поражение височной доли.
3. Поражение затылочной доли. Синдромы поражения ствола мозга.
4. Синдромы поражения базальных ганглиев. Экстрапирамидные синдромы.
5. Синдромы поражения промежуточного мозга. Признаки патологии промежуточного мозга.
6. Синдромы поражения варолиева моста. Синдромы поражения продолговатого мозга.
7. Синдромы поражения мозжечка. Признаки поражения мозжечка.
8. Синдромы поражения спинного мозга. Поперечное поражение спинного мозга.
9. Одностороннее поперечное поражение спинного мозга. Синдром Броун-Секара.
10. Центромедуллярное поперечное поражение спинного мозга. Частичные поперечные поражения спинного мозга.
Источник
Одна из классификаций синдромов основана на топическом принципе. Согласно ей выделяются синдромы поражения затылочных, височных, лобных и теменных долей.
При поражении височных долей наблюдаются следующие нарушения.
I. Слуховые агнозии.
1. Сенсорная афазия. Возникает при поражении левого полушария. В грубой форме больной не может понять родную речь, не различает фонемы. При этом вторично нарушается и собственная речь больного. При менее грубой форме больной плохо понимает быструю речь, сложные и редкоупотребляемые слова. При этом в собственной речи больного появляются вербальные парафазии (говорит не то слово, которое хотел) и литеральные парафазии (замена букв).
2. Слуховая, или акустическая, агнозия. Возникает при поражении правого полушария. Характеризуется тем, что у больного нарушено восприятие предметных, природных и музыкальных звуков. В грубой форме не узнают даже простые бытовые звуки (шаги, скрип двери), они перестают быть для больных носителями информации.
3. Амузия. Проявляется при поражении правого полушария. Нарушение способности воспроизвести хорошо знакомую или только что услышанную мелодию, а также отличить одну мелодию от другой. Больной с амузией оценивает музыку как неприятное и болезненное переживание.
4. Нарушение интонационной стороны речи. Проявляется при поражении правого полушария. Больные не различают речевых интонаций, их собственная речь лишена интонационного разнообразия, монотонна и невыразительна.
5. Аритмия. Возникает при поражении как правого так и левого полушария. Проявляется в неспособности воспроизвести и оценить простые ритмические структуры. Неправильно оценивают количество звуков и их «узор».
II. Слуховое невнимание. При дихотическом прослушивании (одновременном предъявлении разных звуковых стимулов на каждое из ушей) больной игнорирует информацию, поступающее в одно ухо. В среднем нормальный человек слышит правым ухом лучше на 10-15%, у больных степень этой асимметрии возрастает до 50-60%. Слуховое невнимание связано с повреждением слуховой анализаторной системы.
III. Модально-неспецифические нарушения памяти. Проявляются в нарушениях КП. Больному трудно удержать следы вследстивие их неустойчивости по отношению к посторонним раздражителям. При массивных поражениях нарушения КП по интенсивности приближаются к корсаковскому синдрому.
IV. Афазии.
1. Акустико-мнестическая афазия. Возникает при пражении средней части височной доли. Больной не способен запомнить даже небольшой речевой материал из-за нарушения слухоречевой памяти. Он может удержать в КП не 7 элементов, как здоровый человек, а 2-3.
3. Сенсорная афазия. Возникает при поражении задней части височной доли (зона Вернике). В основе сенсорной афазии лежит нарушение фонематического слуха. При сильном повреждении зоны Вернике больной вообще не понимает родную речь, воспринимает ее как иностранную. При менее серьезных повреждениях он не понимает сложные и редкоупотребляемые слова.
V. Нарушения в эмоциональной сфере. Появляются аффективные приступы (приступы страха, гнева, тоски), сопровождающиеся бурными вегетативными реакциями.
VI. Нарушения сознания. Могут появиться просоночные состояния, галлюцинации. В других случаях – трудности ориентировки во времени и пространстве. Также могут появиться эпилептические припадки, во время которых происходит полное отключение сознания с последующей амнезией на произошедшее.
При поражении затылочных долей наблюдаются следующие нарушения.
I. Зрительные агнозии.
1. Предметная агнозия. Одна из самых распространенных форм агнозий. Характеризуется тем, что больной видит предмет, может описать его отдельные признаки, но не может назвать его. При грубых нарушениях больной может опознать предмет только после ощупывания. В повседневной жизни такие люди ведут себя почти как слепые. При менее грубых нарушениях больной может опознать предмет, но если рисунок контурный, перечеркнутый или наложен на другой рисунок, то больной опознать его не сможет.
2. Оптико-пространственная агнозия. Теряется способность ориентировки в реальном и изображенном пространстве. Нарушается ориентировка в лево-правых и верхне-нижних координатах. Такие больные не могут ориентироваться по карте, нарушена способность передавать на рисунке пространственные признаки предметов (при односторонней агнозии больной игнорирует или грубо искажает сторону рисунка, противоположную поврежденному полушарию мозга). Они не могут скопировать позу другого человека и затрудняются выполнять бытовые действия, в которых требуется ориентация в пространстве.
3. Символическая агнозия. Больной не узнает изображения букв, хотя может скопировать их изображения. Распадается навык чтения.
4. Цветовая агнозия. Больной правильно называет отдельные цвета, но не может их классифицировать, сопоставить с предметами.
5. Симультанная агнозия. Больной из-за нарушения движения глаз не может рассматривать предмет последовательно. В результате этого, он не может воспринять предмет как целостный, он видит только его части.
6. Лицевая агнозия. Проявляется в том, что у больного нарушается способность распознавать реальные лица и их изображения. При грубой форме больные не могут различить мужские и женские лица, взрослые и детские, не узнают знакомых (узнают только по голосу).
II. Апрактоагнозия, или пространственная апраксия. Возникает при поражении теменно-затылочных отделов коры. Основой апрактоагнозии является расстройство зрительных пространственных представлений (верх-низ, правое-левое). У больных наблюдаются трудности в регуляции позы тела, трудности в выполнении пространственно-ориентированных движений (больные не могут застелить постель, одеться).
III. Зрительное невнимание. Когда больному, который смотрит на центральную точку, одновременно предъявляют два стимула, он не замечает один из них, игнорирует стимулы одной стороны. Или предлагается описать картинку с большим количеством деталей, больной также будет игнорировать одну сторону картинки. Это связано с неспособностью зрительного анализатора распределить внимание на большом объеме предметов.
IV. Оптико-мнестическая афазия. Возникает при поражении задней части височной доли. Больные не могут назвать предметы, вместо этого описывают их функционального назначение.
Источник
Зона ТПО (кора теменно-височно-затылочной области) – это третичная зона:
— невозможность воспринимать информ.как единое целое
— Аграфия (особенно копирование текста)
— алексия
-акалькулия – нарушение счёта
— семантическая афазия – нарушение понимания сложных логико- граматич. Конструкций (при поражении левого п.ш.)
— амнестическая афазия (при поражении левого п.ш.)- то чем пишет , то чем режет
— пространственно- конструктиваня апраксия, пространственно – зрительная агнозия ( при поражении п п.ш)
Синдромы характерные для поражения п п.ш:
— лицевая агнозия, амузия
— аутотопогнозия – нарушение схемы тела
— анозогнозия – недооценка или игнорирование своего дефекта, своей болезни. Поражение п п.ш.- у него конечностей нет.
Симптомы поражения затылочной и теменной долей головного мозга
Поражения затылочной и теменной долей головного мозга относятся к очаговым нарушениям функционирования головного мозга, и характеризуются комплексом симптомов, которые дают представление о том, какова локализация поражения и какие функции работы головного мозга нарушены. В случае поражения теменной доли головного мозга дифференцируют следующие очаги локализации поражений: чувствительный постцентральный участок коры головного мозга, ангулярная извилина доминантного полушария, теменная извилина субдоминантного полушария. Для каждого поражения характерны соответствующие признаки или симптомы: дисфункция сенсорной дискриминации (в том числе,астереогнозии – тактильное нарушение, выражающееся в сложностях идентификации предметов на ощупь; нарушение способности дифференцировать одновременно поступающие раздражения), расстройство речи в виде аграфии (см. вопрос 22), нарушение счета в виде акалькулии, алексии и других симптомов. В большинстве случаев при поражении ангулярной извилины доминантного полушария наблюдается пальцевая агнозия (утрата способности дифференцировать и называть пальцы на руках), а также утрата или частичное нарушение умения различать левое и правое. При поражении теменной извилины субдоминального полушария наблюдается апраксия (см. вопрос 53), нарушение осознания дефицита двигательных реакций, снижение зрительного восприятия (контралатерального характера). В основном при поражении теменной доли головного мозга подвергается патологическим процессам корковая чувствительность.
Нарушения тактильной дифференциации происходит на фоне затруднения распознавания себя в пространстве. Симптомы поражения теменной области головного мозга дифференцируется на два синдрома: синдром нарушения соматосенсорных афферентных синтезов и синдром нарушения пространственных синтезов. На фоне перечисленных сенсорных дискриминаций иногда наблюдаются афферентные моторные афазии, соматоагнозия (нарушение осознания структуры тела). Гемисоматоагнозия (утрата ориентировки левой части структуры тела) наблюдается чаще нарушения правостороннего распознавания. Соматоагнозия может проявляться, сопровождаясь мнимыми соматическими образами (эффект нескольких конечностей, ложное ощущение уменьшения или увеличения той или иной части тела и другие проявления).
Поражение затылочной доли головного мозга непосредственно влияет на зрительные анализаторы. Если очаг поражения локализован в коре затылочной доли в нижней части после шпорной борозды, наблюдается верхняя контралатеральная гемианопсия (или квадрантанопия – то есть поражение участка правой париетальной (теменной) области, в данном случае односторонняя гемианопсия). Гемианопсия – это выпадение половины зрительного поля. Контралатеральную гемианопсию может вызвать поражение височной доли (см. вопрос 23), если патологический процесс затрагивает зрительные пути от отделов коры головного мозга. Если поражение коры затылочной доли затронуло зрительные пути или локализуется выше шпорной борозды, также наблюдается контралатерательная гемианопсия, но нижнего проявления. Двусторонние (билатеральные) поражения затылочной доли провоцируют корковую слепоту (значительное сужение поля зрения). В большинстве случаев больной не идентифицирует свои дисфункции зрения. Патологические процессы в основании левой затылочной доли (в некоторых случаях поражение затрагивает прилежащие участки височных и теменных отделов) провоцируют нарушения в виде агностической алексии (утрата восприятия и называния отдельных букв).
В случае поражения височных долей головного мозга дифференцируют следующие очаги, локализации нарушений: верхняя извилина доминантного полушария (иногда в сочетании с поражением нижней теменной извилины); двусторонне слуховые отделы коры; участок гиппокампа; отдел медио-базальной коры головного мозга.
Височные отделы непосредственно вовлечены в функционирование эмоций, памяти, потребностей человека.
Поэтому при патологических процессах в височных долях головного мозга симптомы касаются нарушения акустико-перцептивных и других функций (например, акустическая агнозия (см. вопрос 52), сенсорная афазия (см. вопрос 22)). Появляются дефекты различения любых шумов, голосов по признаку пола, возраста. Наблюдается экспрессивная и импрессивная амузия как разновидность слуховой агнозии, выражающаяся в нарушении способности различать и идентифицировать музыку, воспринимать ноты и исполнять мелодии. Как правило, данные симптомы сопровождаются дефектами восприятия ритмов и их повторного воспроизведения. Дисфункции в восприятии (в том числе речи или при самостоятельном чтении) влияют на искажение смыслового понимания услышанного и прочтенного. Нейропсихологический синдром включает нарушения памяти (см. вопрос 51), особенно проявляющийся, если больного непродолжительно прервали или отвлекли в момент восприятия важной информации, разговора. Искажается восприятие сознания относительно прошедших, настоящих и будущих событий, связанных непосредственно с заболевшим человеком. Нарушения ориентировки в пространстве и абсансы нарушения сознания (например, присутствие явлений дежа-вю), поражение медиальных отделов височных долей провоцируют нарушение психо-эмоциональной сферы, выражающееся в доминировании негативных эмоций (пароксизм страха, тревоги), состоянии депрессии. В некоторых случаях (при поражении медио-базальной коры головного мозга) наблюдается синдром Клювера-Бьюси, включающий состояние эйфории и неадекватной эмоциональной реакции на фоне психической свободы, расторможенности. Психо-эмоциональные симптомы часто сопровождаются вегетативными кризами, гиперсексуальностью и чувством постоянного голода. Как правило, больные осознают нарушения акустико-перцептивных функций, компенсируя их стремлением фиксировать информацию, однако непосредственное запоминанию замедляется, как и объем возможного запоминания.
При выявлении симптомов поражения лобной, височной долей головного мозга, необходимо учитывать, что левое полушарие (в отличие от правого) будет иметь более выраженную симптоматику. Нейропсихологическое обследование должно сопровождаться индивидуальной информацией о личностных особенностях больного.
Кровоснабжение ГМ
Головной мозг получает артериальную кровь из двух источников: внутренних сонных и позвоночных артерий.
Внутренняя сонная артерия на уровне перекреста зрительных нервов делится на две концевые ветви . Одна из них – средняя мозговая артерия – мощная, уходит в глубь боковой борозды, васкуляризируя (кровоснабжая) большую часть полушария. Она ложится в латеральную борозду и ее ветви снабжают кровью островок, переднюю и заднюю центральные, нижнюю и среднюю лобную, теменную, верхнюю и среднюю височную извилины. Другая ветвь – передняя мозговая артерия – тянется по мозолистому телу назад и питает извилины медиальной поверхности полушария. Передние мозговые артерии обеих сторон соединяются друг с другом вблизи своего начала при помощи короткой передней соединительной артерии. Каждая внутренняя сонная артерия соединяется задней соединительной артерией с задней мозговой артерие)(ветвью позвоночной артерии) своей стороны. В результате в области гипофиза образуется «артериальный круг» («Виллизиев круг»).
Позвоночные артерии, входят в череп через большое затылочное отверстие и у заднего края моста сливаются в непарную основную артерию (базилярную артерию).
Располагаясь на нижней поверхности моста, она отдает артерии, питающие его и мозжечок. У переднего края моста основная артерия разделяется на две задние мозговые артери), снабжающие заднюю часть полушарий. Из артериального круга, а также из трех мозговых артерий берут начало многочисленные и тонкие центральные артерии, погружающиеся в мозговую ткань. Короткие артерии снабжают верхние три слоя коры, длинные – медулярные – нижние ее слои. Пройдя кору, последние входят в белое вещество. Наибольший процент кровоизлияний наблюдается при патологических изменениях стенок центральных артерий мозга. Кровоотток от головного мозга происходит по венам, впадающим в венозные пазухи. Кровь из последних изливается через сигмовидную пазуху во внутреннюю яремную вену Через непостоянные отверстия в костях мозгового черепа – выпускники – кровь венозных пазух проходит и в подкожные вены головы.
В венозные пазухи вливается также цереброспинальная жидкость, которая несет функцию гидростатической и барьерной защиты мозга. Вырабатываемая в сосудистых сплетениях, она омывает стенки полостей мозга и через специальные отверстия в заднем мозговом парусе проникает в подпаутинное пространство.
Ее отток происходит через грануляции паутинной оболочки в венозные пазухи, по лимфатическим сосудам в этой оболочке и особенно в оболочках нервов.
Интенсивность кровотока в различных отделах головного мозга не является постоянной и зависит от многих факторов. Современные методы исследования позволяют наблюдать ее изменение в соответствующих областях мозга при умственной нагрузке, выполнении определенных манипуляций и т.д
Кровоснабжение ГМ (лекция):
— каротидная система (вертебробазилярная система)-ствол, мозжечок и затылок
— внутренняя сонная артерия (передняя мозговая артерия, задняя мозговая, задняя нижняя мозжечковая артерия).
— Виллизиев круг.
Чувствительность – способность организма воспринимать раздражение, исходящие из окружающей среды или от собственных органов и тканей. В физиологии вся совокупность афферентных систем объединяется понятием – рецепции. Чувствительность – это частный случай рецепции, когда афферентные импульсы приводят к формированию ощущений. Не все, что подвергается рецепции, ощущается. Например: афферентные к мозжечку пути Говерса и Флексига до коры не доходят, проприорецептивные импульсы, проводимые по этим путям, не ощущаются, хотя и вызывают ответные реакции на мышцы за счет автоматизма мозжечковой системы.
Раздражители внешней среды воспринимаются человеком с помощью специфичных функциональных систем – анализаторов.
Анализаторы – это функциональные объединения структур периферической и центральной нервной системы, осуществляющие восприятие и анализ информации о явлениях внешней и внутренней среды. И. П. Павлов в структурном отношении разделял анализатор на три основных отдела:
16. Рецепторные образования, воспринимающие и трансформирующие специфические раздражения (периферический отдел).
17. Проводниковую систему с переключающими нейронами, передающими центростремительно импульс (кондуктивный отдел).
18. Корковый конец анализатора, в котором происходит высший анализ и синтез полученных возбуждений (корковый отдел).
Рецепторы (и в соответствие с ними чувствительность) разделяют на общие и специальные (связанные с органами чувств). Первые в свою очередь подразделяются на:
• Экстерорецепторы – болевые, температурные (луковицы Краузе, тельца Руффини), тактильные (тельца Фатера-Пачини, тельца Мейснера, Меркеля, Гольджи-Маццони).
• Проприорецепторы – расположенные в мышцах, сухожилиях, связках, суставах.
• Интерорецепторы – расположенные во внутренних органах баро- и хеморецепторы.
Проводящие пути глубокой и поверхностной чувствительности.
А) Проводники болевой и температурной чувствительности.
Первый нейрон расположен (как и в других трактах общей чувствительности) в спинальных ганглиях и представлен псевдоуниполярным нейроном. Периферический отросток в составе спинномозгового нерва, сплетения, периферического нерва идет к рецепторам соответствующего дерматома. Аксоны образуют спинномозговой нерв и задний корешок. Войдя в вещество спинного мозга, эти волокна проходят краевую зону, студенистое вещество и в основании заднего рога образуют синапс со вторым нейроном. Клетки второго нейрона составляют так называемые собственные ядра – колонку нервных клеток, проходящую вдоль спинного мозга (столб Кларка).
Еще до синапса аксон первого нейрона отдает коллатераль для дуги соответствующего сегментарного рефлекса. Аксон второго нейрона идет косо и вверх и на 1–2 сегмента выше в области передней спайки переходит на противоположную сторону. Войдя в боковой канатик противоположной стороны, аксон второго нейрона направляется вверх вместе с аналогичными волокнами, вступившими в боковой канатик ниже. Образуется пучок, проходящий через весь спинной мозг и мозговой ствол. В мосту и среднем мозге он с дорсальной стороны примыкает к lemniscus medialis и заканчивается в вентролатеральном ядре таламуса. По месту начала и окончания этот путь получил название спино-таламического. Аксоны третьего нейрона (таламического) через заднюю треть задней ножки внутренней капсулы в составе таламо-кортикального пути направляются в постцентральную извилину и верхнюю теменную дольку.
Волокна бокового спино-таламического пути распределены очень своеобразно. От дерматомов, расположенных ниже (например, ноги) волокна ложатся кнаружи, а от расположенных более высоко (руки) – кнутри. Такая закономерность расположения длинных проводников, или закон эксцентрического расположения длинных проводников (закон Ауэрбаха-Флаттау), имеет значение для топической диагностики. При экстрамедуллярной опухоли зона расстройства поверхностной чувствительности начинается с дистальных отделов ноги, а при дальнейшем росте распространяется вверх (восходящий тип расстройств чувствительности). При интрамедуллярной опухоли зона расстройств чувствительности, наоборот, распространяется сверху вниз (нисходящий тип).
Б) Проводники глубокой и тактильной чувствительности.
Первый нейрон этого пути, как и других видов общей чувствительности, представлен клеткой спинномозгового ганглия. Аксон вступает в задний канатик своей стороны, отдавая ветвь для образования дуги сегментарного рефлекса, затем поднимается вверх до продолговатого мозга. Совокупность этих восходящих волокон образует тонкий и клиновидный пучки (пучки Голля и Бурдаха). В ходе волокон задних канатиков имеется следующая особенность – вновь пришедшие волокна ложатся кнаружи от имеющихся. Поэтому в медиально расположенном тонком пучке проходят волокна от нижней конечности, а в латеральном клиновидном от туловища и руки.
Аксоны первых нейронов на уровне каудальных отделов продолговатого мозга заканчиваются в одноименных ядрах. Здесь находятся тела вторых нейронов. Их аксоны переходят на противоположную сторону и принимают восходящее направление, в мосту мозга к ним присоединяются волокна болевой и температурной чувствительности.
Этот путь имеет два названия: бульбо-таламический или, по старой номенклатуре, медиальная петля. Третий нейрон этого пути находится в таламусе, его аксон через заднюю треть задней ножки внутренней капсулы направляется к постцентральной извилине и верхней теменной дольке.
Расстройства чувствительности.
А) Виды расстройств чувствительности.
Анестезия – утрата того или иного вида чувствительности. Существуют анестезия тактильная, тепловая (термоанестезия), болевая (анальгезия);
Гипестезия – не полная утрата, а лишь снижение чувствительности, уменьшение интенсивности ощущений. Может касаться как всей чувствительности, так и ее отдельных видов;
Гиперестезия – повышенная чувствительность;
Гиперпатия – характеризуется повышением порога восприятия. Единичные уколы больной не ощущает, но серия уколов (5–6 и более) вызывает интенсивную и тягостную боль, которая возникает через некоторый скрытый период как бы внезапно. Указать место наносимого укола больной не может. Одиночные раздражения воспринимаются как множественные, зона этих ощущений расширяется. Восприятие ощущений остается и после прекращения нанесения раздражения (последействие);
Дизестезия – извращение восприятия раздражения: прикосновение воспринимается как боль, холод как тепло;
Полиестезия – одиночное раздражение воспринимается как множественное.
Синестезия – ощущение раздражения не только в месте его нанесения, но и в какой-либо другой области;
Аллохейрия – раздражение больной локализуется не там, где оно было нанесено, а на противоположной стороне тела обычно на симметричном участке.
От рассмотренных выше видов расстройств чувствительности, выявляемых при обследовании, отличаются чувствительные феномены, возникающие без нанесения внешних раздражителей – боли и парестезии.
Парестезии – патологические ощущения, испытываемые без раздражения извне, могут быть чрезвычайно разнообразными: ползание мурашек, жар или холод, покалывание, жжение.
Боли – это реальное субъективное ощущение, обусловленное наносимым (слишком интенсивным) раздражением или патологическим процессом в организме. Боли бывают местные, проекционные, иррадиирующие и отраженные.
Источник
