Синдром полости в легком не сообщающейся с бронхом
1. Этиология и патогенез Образование полости в легком происходит в результате абсцедирования пневмонии, при туберкулезе (каверны), как правило, в зоне уплотнения легкого. Поэтому у больных наблюдаются одновременно признаки уплотнения легочной ткани и полостные симптомы, причем выявление последних возможно лишь при наличии гладкостенной, содержащей воздух, сообщающейся с бронхом и расположенной близко к грудной стенке полости не менее 4 см в диаметре. Развитие гнойного процесса в легких наблюдается как осложнение пневмонии или бронхоэктазов, а также при ранениях грудной клетки, аспирации инородных тел, операциях на дыхательных путях. Синдром полости наблюдается также при туберкулезе легких, поликистозе легких, системной красной волчанке с преимущественным поражением легких. В развитии абсцесса легких выделяют 2 периода: начальный (до вскрытия абсцесса) и второй период (после вскрытия гнойника).
2. Клиническая картина Больные предъявляют жалобы на кашель с гнойной мокротой, озноб и лихорадку (до вскрытия абсцесса), с большими колебаниями температуры, кашель с отделением мокроты «полным ртом», одышку (после вскрытия гнойника). При осмотре не удается выявить каких-либо специфических для этого синдрома изменений. При длительно существующем абсцессе или каверне возможно исхудание больного, обусловленное инфекционной интоксикацией; больной имеет вид лихорадящего больного, пальцы рук напоминают «барабанные палочки», ногти в виде «часовых стекол». Для выявления синдрома полости объективными методами должны иметь место следующие данные: полость в легких должна иметь размер не менее 4 см в диаметре; полость должна быть расположена вблизи грудной стенки; окружающая полость легочная ткань должна быть уплотненной; стенки полости должны быть тонкими; полость должна сообщаться с бронхом и содержать воздух.
При пальпации грудной клетки может выявляться болезненность по межреберьям на больной стороне (за счет вовлечения в процесс костальной плевры). Голосовое дрожание может быть усилено, при глубоком расположении абсцесса оно часто не изменено. При перкуссии грудной клетки определяется тупой, притупленный или притупленно-тимпанический звук (до вскрытия абсцесса) и тимпанический звук (после вскрытия абсцесса). Над полостью определяется притупленно-тимпанический перкуторный звук, при большом ее размере — с металлическим оттенком. Если полость сообщается с бронхом узким отверстием, при сильной перкуссии можно получить «шум треснувшего горшка». Аускультативно дыхание над полостью бронхиальное или амфорическое. Выслушиваются звучные влажные крупнопузырчатые хрипы, которые могут исчезать вследствие закрытия мокротой просвета бронха и появляться вновь после откашливания. Выявляется положительная бронхофония. Достоверными физикальными признаками полости являются бронхиальное дыхание и крупнопузырчатые влажные хрипы, выслушиваемые на ограниченном участке. При лабораторном исследовании в крови выявляются нейтрофильный лейкоцитоз (15-25 х 109 /л) со сдвигом влево, резкое ускорение СОЭ до 50-60 мм/ч, токсическая зернистость нейтрофилов. Мокрота имеет гнойный характер, трехслойная, при микроскопическом исследовании выявляют большое количество лейкоцитов, эритроцитов, эластических волокон. В анализе мочи может наблюдаться умеренная протеинурия до 1,5-2 % (за счет развивающегося амилоидоза почек). Рентгенологически обнаруживается ограниченное просветление округлой формы, обычно на фоне окружающего затемнения. Внутри полости определяется горизонтальный уровень жидкости, смещающийся при перемене положения тела больного.
Источник
Воздушная полость в легких это локализованный полостной процесс сообщающийся с бронхом.
Образование полости в легком происходит в результате:
— абсцедирования пневмонии;
— при туберкулезе (каверна);
— распаде раковой опухоли;
— бронхоэктатической болезни (бронхоэктатическая каверна);
— кистозном поражении легких (врожденная воздушная киста);
— при аспирации инородных тел;
— при ранениях грудной клетки;
— при операциях на дыхательных путях.
При синдроме воздушной полости в легких у больных наблюдаются одновременно признаки уплотнения легочной ткани и полостные симптомы.
5 необходимых условий для выявления полости в легких:
1. Полость в легких должна иметь размер не менее 4 см в диаметре;
2. Полость должна быть расположена вблизи грудной стенки;
3. Окружающая полость легочная ткань должна быть уплотненной;
4. Стенки полости должны быть тонкими;
5. Полость должна сообщаться с бронхом и содержать воздух.
Основные жалобы:
— Кашель с выделением, как правило, гнойной, мокроты в большом количестве («полным ртом»), неприятного запаха, иногда зловонный (из-за гнилостной флоры), суточное количество 500 мл и более;
— Сильное отделение мокроты наблюдается при определенном (дренажном) положении тела. Например: при положении больного на правом боку (бронхоэктазы или полость, содержащая гной, находится в левом легком);
— Повышение температуры тела с большими размахами;
— Ознобы;
— Потливость;
— Анорексия (потеря аппетита);
— Снижение массы тела.
Общий осмотр
При осмотре не удается выявить каких-либо специфических для этого синдрома изменений. При длительно существующем абсцессе или каверне возможно
исхудание больного, обусловленное инфекционной интоксикацией.
Осмотр грудной клетки:
Нередко отмечается отставание пораженной половины грудной клетки при дыхании.
Пальпация:
1. В проекции полости определяется усиление голосового дрожания;
2. Симптом Крюкова –болезненность при пальпации по ходу межреберных промежутков (при субплевральном расположении полости).
Сравнительная перкуссия:
1.Над полостью определяется притупленно-тимпанический перкуторный звук;
2. При большом размере полости — звук с металлическим оттенком;
3. Если полость сообщается с бронхом узким отверстием, при сильной перкуссии можно получить «шум треснувшего горшка».
Аускультация:
Основные дыхательные шумы: Дыхание над полостью бронхиальное или реже «амфорическое».
Побочные дыхательные шумы: Выслушиваются звучные влажные крупнопузырчатые хрипы, которые могут исчезать вследствие закрытия мокротой просвета бронха и появляться вновь после откашливания.
Бронхофония: усиление бронхофонии наблюдается на стороне поражения.
Рентгенологические признаки воздушной полости в легких .Ограниченное просветление округлой формы, обычно на фоне окружающего затемнения. Внутри полости определяется горизонтальный уровень жидкости, смещающийся при перемене положения тела больного.
Образование воздушной полости в легком (абсцесса легкого) главным образом зависит от способности патогенной инфекции выделять соответствующие ферменты и токсины, приводящие к некрозу легочной ткани.
В развитии абсцесса легких выделяют два периода:
1. Период формирования абсцесса (до вскрытия абсцесса) .
2. Период формирования полости (после вскрытия абсцесса)
Абсцесс легких : Первый период
Период формирование абсцесса (до его вскрытия). Длительность — 2-3 недели (в среднем 7-10 дней).
Жалобы:
— озноб, лихорадка (часто гектического характера), проливной пот;
— сухой кашель, боли в грудной клетке;
— неприятный запах из рта (foetor ex ore);
— общая нарастающая слабость;
— похудание.
Общий осмотр:
В начальный период при общем осмотре никаких особых отклонений не выявляется.
Осмотр грудной клетки :Отставание пораженной половины
грудной клетки в акте дыхания (при достаточной обширной зоне инфильтрации).
Пальпация:
— Симптом Крюкова
— Профузная потливость (гипергидроз)
Голосовое дрожание:
— может быть усилено (обширная зона инфильтрации)
— при глубоком расположении абсцесса не изменено.
Сравнительная перкуссия: определяется притупление перкуторного звука (при достаточно обширной зоне инфильтрации).
Аускультация: основные дыхательные шумы. Выслушивается ослабленное везикулярное дыхание с появлением бронхиального оттенка.
Аускультация: побочные дыхательные шумы.
Обильное количество звонких влажных хрипов (на ограниченном участке).
Шум трения плевры (при субплевральном расположении абсцесса)
Бронхофония: Усиление бронхофонии над формирующимся гнойником.
Анализ крови: Нейтрофильный лейкоцитоз 15 000—25 000 со сдвигом влево, токсическая зернистость нейтрофилов. Резкое ускорение СОЭ до 50—60 мм/час.
Рентгенологическое исследование грудной клетки : выявляется массивная инфильтрация в виде гомогенного затемнения с нечеткими границами.
Абсцесс легких: второй период.
После вскрытия абсцесса с образованием полости.
Начало периода – от момента вскрытия гнойника до отхождения мокроты через
бронх.
Жалобы:
— сильный кашель с отделением гнойной мокроты “полным ртом» (от 50 мл до 1
л и более);
— снижение температуры, которая, довольно долго остается субфебрильной;
— улучшение аппетита;
— улучшение самочувствия.
Перкуссия
1. Тимпанический звук ( при большой поверхностно-расположенной полости);
2. Симптом Винтриха ( если полость соединена /свищевой ход/ с крупным бронхом, то при перкуссии тон тимпанического звука будет меняться).
Аускультация: Основные дыхательные шумы.
Дыхание над полостью бронхиальное или реже амфорическое.
Побочные дыхательные шумы.
Выслушиваются крупнопузырчатые звучные влажные хрипы (над зоной
поражения).
Мокрота (визуальная оценка):
Запах: зловонная.
Цвет: буро-грязного цвета.
Количество: от 50 мл до 1 литра и более.
При длительном стоянии: 3 слоя:
1. Верхний – слой пенистой серозной жидкости;
2. Средний-слой гнойной мокроты с большим количеством слюны;
3. Нижний-серовато цвета густой гной с крошковидным тканевым детритом.
Мокрота (микроскопия):
— Большое количество лейкоцитов,эритроцитов;
— Эластичные волокна;
— Кристаллы холестерина;
-Кристаллы жирных кислот или шары Дитриха (жироперерожденный эпителий).
Рентгенологическое исследование грудной клетки после вскрытия абсцесса характерно наличие ограниченного затемнения округлой формы на фоне пневмонической инфильтрации с горизонтальным уровнем жидкости.
Бронхоэктазы
Принципиальное клиническое значение имеет деление бронхоэктазов на:
1. первичные (врожденные) или бронхоэктатическую болезнь. Первичные бронхоэктазы возникает в детском и юношеском возрасте, характеризуются образованием инфицированных бронхоэктазов без стойких причинно-следственных связей с хроническими болезнями органов дыхания.
2. вторичные. Вторичные бронхоэктазы развиваются в результате различных заболеваний органов дыхания (бронхиты, пневмонии).
Бронхоэктазы – это регионарное расширение бронхов, превышающее просвет неизмененного бронха в два и более раза, и их деформация.
По анатомической форме бронхоэктазы делятся:
— цилиндрические;
— мешотчатые;
— смешанные;
— кистевидные;
— веретенообразные;
— варикозные.
Жалобы (вне обострения):
1. Кашель со слизисто-гнойной и гнойной мокротой, возникающий с
характерной регулярностью по утрам при пробуждении и вечером при
отходе ко сну;
2. Кровохарканье;
3. Похудание;
4. Быстрая утомляемость;
5. Снижение трудоспособности.
Жалобы (при обострении):
-Лихорадка;
— Боли в грудной клетке (при развитии перифокальной пневмонии);
— Потливость;
— Головная боль;
— Плохой аппетит.
Анамнез заболевания:
1. Перенесенные (повторные пневмонии) в детском возрасте;
2. Частые бронхиты, острые респираторные инфекции.
Общий осмотр:
— Отставание больного в физическом развитии (при формировании бронхоэктазов в детском возрасте);
— Цианоз;
— Одутловатость лица;
— Ногти в форме часовых стекол;
Осмотр грудной клетки.
Эмфизематозная форма грудной клетки (особенно при ателектатических бронхоэктазах)
Сравнительная перкуссия:
— Коробочный звук (при выраженной эмфиземе).
— Тимпанический звук (при крупных бронхоэктазах).
— Притупление перкуторного звука (при перифокальной пневмонии).
Топографическая перкуссия:
Низкое расположение и уменьшение подвижности нижних краев легких.
Аускультация: основные дыхательные шумы:
— Ослабленное везикулярное дыхание (при наличии эмфиземы);
— Жесткое дыхание (при наличии сопутствующего бронхита).
Аускультация: побочные дыхательные шумы:
— Сухие и влажные (мелкопузырчатые и среднепузырчатые) влажные хрипы (над областью бронхоэктазов), стабильная локализация влажных хрипов.
Анализ крови:
1. Лейкоцитоз с нейтрофильным сдвигом влево (при обострении);
2. Ускоренное СОЭ;
3. Анемия.
Биохимия крови:
— диспротеинемия (снижение содержания альбуминов;
— увеличение альфа-2-глобулинов, фибрина;
— наличие гипоальбуминемии, которая может быть ранним признаком амилоидоза печени.
Анализ мочи. Протеинурия, стойкое наличие белка в моче может свидетельствовать о поражении почек (амилоидоз почек).
В Мокроте обнаруживается большое количество нейтрофилов, эластических волокон, могут быть эритроциты.
Рентгенологическое исследование:
— Рентгенография;
— Компьютерная томография (КТ);
— Бронхография.
Рентгенологическое исследование:
1. Повышение прозрачности легочной ткани;
2. Усиление легочного рисунка;
3. Ячеистость легочного рисунка;.
4. Деформация сосудистого рисунка;
5. Перибронхиальный фиброз в поражённых сегментах, ателектазы.
Более информативна компьютерная томография легких, выполненная в соответствующих проекциях и на разной глубине, при которой четко выявляется сотовый рисунок поражения.
Бронхография.
Направленная бронхография относится к достоверным методам
диагностики бронхоэктазии.
Рисунок нормальных бронхов сравнивают
с «зимним деревом», а рисунок бронхов при бронхоэктазах- с « деревом с листвой» или измененные бронхи приобретают вид обрубленного дерева или пучка прутьев.
Мешотчатые бронхоэктазы : дистальные отделы выглядят вздутыми
(«деревом с листвой»).
Цилиндрические бронхоэктазы.Они дают картину обрубленного дерева.
Исследование ФВД: рестриктивные или рестриктивно-обструктивные
вентиляционные нарушения.
Фибробронхоскопия:
Уточнение локализации и вида бронхоэктазов (цилиндрические, мешотчатые) помогает выявить источник кровотечения
Фибробронхоскопия выявляет:
— атрофические;
— гипертрофические;
— отечно-гипертрофические изменения слизистой бронхов;
-. гной в их просвете.
4. С-м поражения бронхиального дерева. Бронхит.
Синдром поражения бронхиального дерева характеризуется диффузным , двусторонним поражением бронхиального дерева и протекает с нарушением дренажной функции бронхов, гиперсекрецией слизи и изменением слизистой оболочки (эндобронхит) или всей стенки бронхов (панбронхит).
Вместе с тем, бронхит в легких может носить локальный или сегментарный характер. Так, при очаговой пневмонии с затянувшемся течением в месте инфильтрации или зоне поражения со временем формируется локальный или сегментарный (изолированный) бронхит. В этих случаях речь не идет о синдроме поражения легких, а о локальном или сегментарном бронхите.
Яркими примерами поражения бронхиального дерева являются бронхиальная астма, ХОБЛ (хроническая обструктивная болезнь легких) и бронхит, когда процесс является диффузным и двусторонним.
Бронхит подразделяется на острый и хронический. Острый бронхит: это воспалительный процесс в трахее, бронхах или бронхиолах, характеризующийся острым течением и диффузным обратимым поражением преимущественно слизистой оболочки. Обычно воспалительный процесс купируется в течение нескольких недель, а пораженная слизистая оболочка дыхательных путей полностью восстанавливается.
Острый бронхит является чаще всего одним из клинических этапов ОРЗ (острых респираторных заболеваний), значительно реже — самостоятельным заболеванием
По происхождению ОБ может быть первичным и вторичным.
Последний нередко возникает на фоне инфекционных заболеваний (кори, коклюша, и др.) или острых нарушений кровообращения и обмена веществ (уремии, желтухи и др.).
В большинстве случаев ОБ — это инфекционное заболевание.
Жалобы/
Если ОБ является следствием ОРЗ, то ему предшествуют : насморк (ринит), першение и боли в горле при глотании (фарингит, ангина), охриплость голоса (ларингит), жжение, саднение или “царапанье” за грудиной (трахеит). Больные жалуются в это время на недомогание — общую слабость, разбитость, ухудшение аппетита, мышечные боли в спине и конечностях, познабливание.
Появляется кашель обычно сухой или с трудноотделяемой мокротой. Через 2-3 дня кашель становится влажным с отделением слизистой или слизисто-гнойной мокроты.
При общем осмотре и осмотре грудной клетки патология не выявляется.
Перкуторно — ясный легочный звук. Аускультативно — выявляется жесткое дыхание. Побочные дыхательные шумы – сухие хрипы различной высоты и тембра.
1. Анализ крови, как правило, в пределах нормы. Изредка выявляют незначительный лейкоцитоз (9,0-11,09/л) или некоторое увеличение СОЭ (15-20 мм/час).
2. Рентгенологическое исследование- отклонений от нормы нет. В редких случаях можно обнаружить некоторое усиление легочного рисунка.
ХРОНИЧЕСКИЙ БРОНХИТ
Классификация бронхита.
1. По характеру воспалительного экссудата:
— Катаральный;
— Гнойный.
2. По изменениям функции внешнего дыхания:
— Обструктивный;
— Необструктивный.
3. По течению:
— Ремиссия;
-Обострение.
Жалобы:
1. Кашель — после пробуждения — по утрам;
2. Мокрота начале со слизистый мокротой, позднее – слизисто –гнойная и гнойная мокрот;
1. Одышка – в первое время незначительная, а потом и при небольшой физической нагрузке (обструктивный бронхит).
Источник
Сущность синдрома:
образование полости в легком вследствие
распада легочной ткани в результате
воспаления либо опухолевого роста.
Симптомы:
— жалобы: кашель,
сопровождающийся отделением обильной
зловонной мокроты гнойного либо
геморрагического характера «полным
ртом». Отделение мокроты и кашель
усиливаются при перемене положения
больного, когда облегчается опорожнение
полости. Подобные жалобы, зависящее от
положения тела больного, носят название
пастуральных.
— при осмотре:
пораженная половина грудной клетки
отстает в акте дыхания;
— пальпаторно:
локальное усиление голосового дрожания
(резонирующая полость);
— перкуторно: при
наличии тонкостенной полости,
расположенной субплеврально, на
ограниченном участке (локально) над
полостью определяется перкуторный тон
с тимпаническим оттенком. При полости,
окруженной толстой капсулой определяется
притупленный тимпанит (справедливо
при крупной полости, диаметром не менее
4 см);
—
при аускультации основным типом дыхания
является резонированное бронхиальное
(амфорическое) дыхание. Побычными
дыхательными шумами являются влажные
крупнопузырчатые хрипы. В отдельных
случаях выслушивается «шум падающей
капли» – симптом, подтверждающий
наличие полости в легком.
Примечание:
воздушная полость, не сообщающаяся с
бронхом (воздушная киста, булла, блебс)
протекает без жалоб, при осмотре — данные
неубедительны. Пальпаторно — локальное
ослабление голосового дрожания, при
крупных кистах размерами более 4 см —
голосовое дрожание локально отсутствует.
Аускультативно — дыхание резко ослаблено.
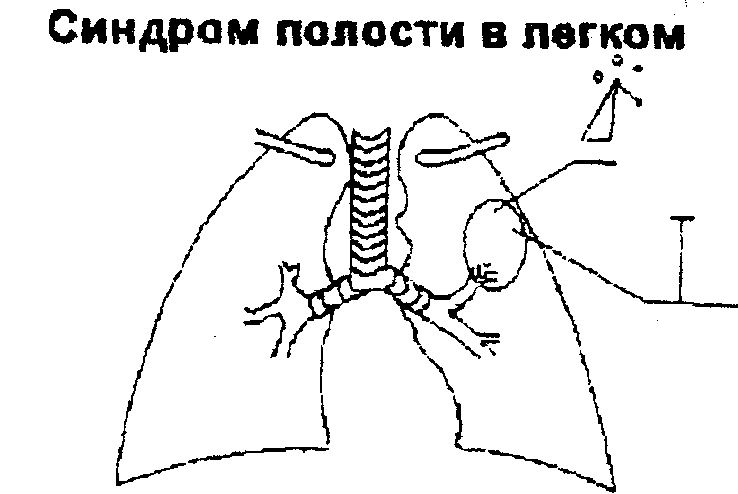
Рис. 25. Схема
синдрома полости в легком.
Синдром полости
в легком, сообщающейся с бронхом, является
ведущим при абсцессе легкого, кавернозном
туберкулезе, раке легкого с распадом.
Подтверждается данными обзорной прямой
и боковой рентгенографии, томографии.
Мокрота — макроскопически трехслойная
(легочной детрит, гной, слизь). При
микроскопии определяется наличие зерен
гемосидерина. При опухолях микроскопическое
исследование мокроты позволяет выявить
атипичные клетки, при туберкулезе –
микобактерии туберкулеза.
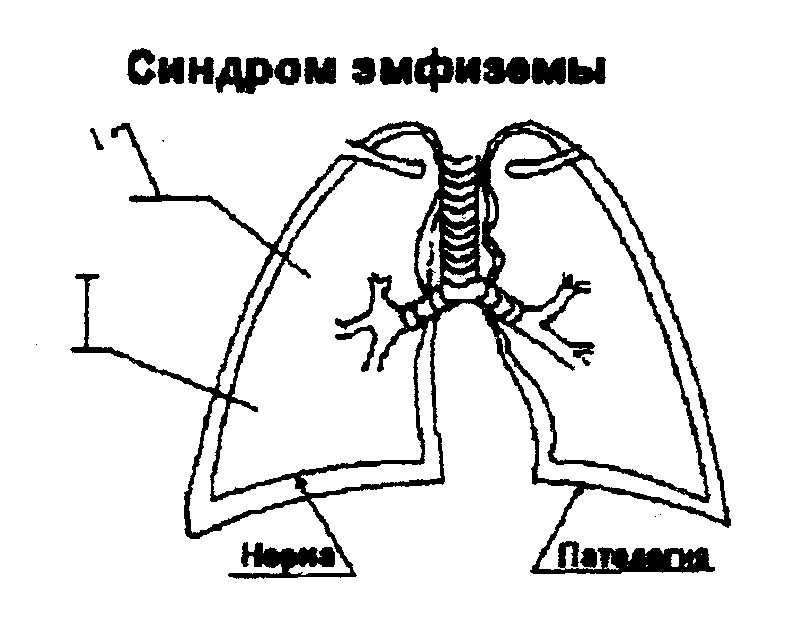
Синдром эмфиземы
Сущность
синдрома: избыточное содержание воздуха
в легких, сопровождающееся увеличением
их размеров вследствие перерастяжения
патологически измененных альвеол.
Обязательным морфологическим субстратом
эмфиземы является деструкция
межальвеолярных перегородок. Вследствие
этого увеличивается остаточный объем
выдох. В «чистом» виде синдром эмфиземы
встречается при идиопатической
эмфиземе, эмфиземе вызванной дефицитом
альфа-1-антитрипсина), инволютивной
эмфиземе.
При
хронической обструктивной болезни
легких (ХОБЛ) и при тяжелом течении
бронхиальной астмы синдром эмфиземы
является вторичным по отношению к
синдрому бронхиальной обструкции,
однако именно он определяет прогноз
заболевания, поэтому наряду с синдромом
бронхиальной обструкции является при
ХОБЛ ведущим.
Включает в себя
кластеры
клинико-анамнестический
обструктивной
эмфиземывикарной эмфиземы
идиопатической
эмфиземыинволютивной
эмфиземымежуточной эмфиземы
дыхательной
недостаточности
Симптомы:
—
Жалобы: одышка в покое или при физической
нагрузке является проявлением кластера
дыхательной недостаточности. Синдром
эмфиземы легких всегда сочетается с
синдромом рестриктивной дыхательной
недостаточности в связи с изменением
объемных характеристик легких. Наличие
рестриктивной ДН подтверждается данными
исследования функции внешнего дыхания.
—
при осмотре выявляется эмфизематозная
грудная клетка;
—
пальпаторно: ослабление голосового
дрожания над симметричными участками
легких;
—
перкуторно: при топографической перкуссии
— расширение границ легких, уменьшение
дыхательной экскурсии нижнего легочного
края; при сравнительной перкуссии:
коробочный перкуторный тон над всей
поверхностью легких.
—
аускультативно: ослабленное везикулярное
дыхание по всей поверхности легких;
Данные
рентгенологического исследования:
повышение воздушности легочной ткани,
обеднение легочного рисунка, расширение
межреберных промежутков, высокое
стояние верхушек легких, низкое положение
диафрагмы.

Рис.
25. Схема синдрома эмфиземы.
Синдром
эмфиземы является ведущим при следующих
заболеваниях: ХОБЛ, первичная
(идиопатическая, вызванная дефицитом
альфа-1-антитрипсина) эмфизема, старческая
(инволютивная) эмфизема, викарная
(компенсаторная) эмфизема, межуточная
эмфизема.
Наиболее
часто эмфизема развивается у больных
хроническим обструктивным бронхитом
и бронхиальной астмой. Ее принято
называть «обструктивная эмфизема». При
этом клинически четко выявляются
два ведущих синдрома: синдрома:
бронхообструктивный (или бронхоспастический)
и эмфизематозный.
Соседние файлы в предмете Пропедевтика внутренних болезней
- #
- #
- #
- #
- #
27.06.2017385.54 Кб71Учебное пособие. Печень.wiz
- #
- #
- #
- #
- #
- #
Источник
