Синдром поликистозных яичников атипичная форма
В литературе существует множество разных классификаций, большинство из . которых основано на принципах деления заболевания по этиологии, патогенезу, степени выраженности клинических симптомов, времени возникновения заболевания и т.д.
В этом разделе будут приведены наиболее распространенные и общепризнанные классификации, которые — втречаются в современной литературе.
1. По этиологии заболевание делится на:
- Первичные поликистозные яичники (syn. синдром Штейна-Левенталя; болезнь поликистозных яичников). Первичные поликистозные яичники — заболевание, причиной которого является первичное нарушение в системе гипоталамус-гипофиз-яичники вследствие патологии беременности или родов у матери пациентки, либо вследствие врожденного дефекта функции этой системы.
- Вторичные поликистозные (syn. синдром поликистозных яичников) — заболевание, развивающееся на фоне имеющейся эндокринной патологии (например, при болезни или синдроме Иценко-Кушинга, при пубертатной форме адреногенитального синдрома, при гипоталамическом синдроме, гиперпролактинемии и многих других состояниях), либо вследствие воздействия внешнего патогенного фактора (инфекция, интоксикация, стресс, черепно-мозговая травма и др.)
Данная классификация в литературе оспаривается многими авторами. Е.М.Вихляева и соавт. считают, что выделение первичной и вторичной форм синдрома необоснованно. По их мнению, всегда есть какая-либо первопричина, приводящая к возникновению болезни, а разделение этой бездействующей причины на первичную и вторичную очень условно, следовательно подобное деление не имеет смысла. Другой вопрос, что бездействующую причину в практике нередко бывает довольно сложно установить, что опять же, по мнению исследователей, подвергает сомнению целесообразность приведенной выше классификации.
2. Общепризнанной в современной литературе является деление синдрома по патогенезу на следующие формы:
- Типичная форма;
- Центральная форма;
- Смешанная форма.
Типичная форма синдрома поликистозных яичников сопровождается гиперандрогенией овариального (яичникового) происхождения.
Центральная форма синдрома поликистозных яичников развивается вследствие нарушений в гипотатамо-гипофизарной системе, из-за которых страдает функция яичников. В литературе можно встретить и несколько измененное название этого патогенетического варианта заболевания, которое является синонимом центральной формы — синдром поликистозных яичников центрального генеза. Смешанная форма синдрома поликистозных яичников сопровождается гиперандрогенией супраренального (надпочечникового) и овариального генеза. Таким образом, гиперандрогения носит смешанный характер, отсюда и название формы заболевания
По клиническим проявлениям установить форму синдрома поликистозных яичников и определить генез гиперандрогении нередко представляет большие сложности. Для дифференциальной диагностики форм заболевания на помощь практикующему гинекологу приходят определение гормонального статуса пациентки (желательно неоднократно) и проведение гормональных проб.
3. Данная классификация предусматривает деление заболевания на :
- Истинные поликистозные яичники (syn. синдром Штейна-Левенталя) согласно классификации, представляют собой такую форму заболевания, причиной которой является врожденный генетически детерминированный дефект энзимных систем самих яичников.
- Вторичные поликистозные яичники
Под вторичными поликистозными яичниками авторы классификации подразумевают все другие формы синдрома, вызываемые любым этиологическим фактором, за исключением генетического дефекта ферментов яичников. К этим этиологическим факторам авторы относят инфекции, интоксикации, травмы, стрессы, центральные нарушения, эндокринопатии и т.д.
4. Мы уже говорили, что увеличение размеров яичников является характерным, но не облигатным признаком заболевания. Исходя из этого факта, существует следующая классификация синдрома:
- Синдром поликистозных яичников первого типа — сопровождающийся увеличением размеров яичников.
- Синдром поликистозных яичников второго типа — не сопровождающийся увеличением размеров яичников.
Данная классификация встречается в основном в иностранной литературе.
Итак, мы рассмотрели наиболее распространенные классификации синдрома поликистозных яичников, которые можно встретить в современной литературе. Перейдем к вопросам этиологии заболевания.
B. Koкoлинa
Синдром поликистозных яичников…
Дополнительная информация:
- Симптомокомплекс синдром поликистозных яичников
- Причины синдрома поликистозных яичников
- Вся информация по этому вопросу
Источник
Автор: Волкова А.А., врач-эндокринолог, практический стаж с 2015 года.
Май, 2019
Код по МКБ-10: Е28.2
Синонимы: синдром поликистозных яичников, СПКЯ, гиперандрогенная ановуляция, синдром Штейна-Левенталя
Синдром поликистозных яичников – заболевание, при котором на яичниках у женщины начинают активно образовываться доброкачественные образования кистозной формы, приводящие к различным сбоям в работе этих органов.
СПКЯ может быть обусловлен различными факторами, но в большинстве случаев – это следствие нарушений в работе нейроэнокринной системы.
Проявляется СПКЯ нарушениями менструального цикла, набором веса, бесплодием, кожными проблемами, активным ростом волос по мужскому типу.
Лечение основано на применении гормональных препаратов, а также оперативном вмешательстве в случае неэффективности консервативной терапии.
Что это за болезнь
СПКЯ – заболевание, знаменитое разнообразной клинической картиной, трудностями в диагностике и лечении. Однако при любой форме болезни основной ее особенностью является то, что в яичниках начинают активно образовываться кисты – доброкачественные, часто полые образования различного размера. Наличие кист неминуемо приводит к тому, что происходят сбои в работе яичников.
В репродуктивную фазу от СПКЯ страдает в среднем от 5 до 10% женщин. Причем заболевание может в течение длительного промежутка времени ничем о себе не напоминать.
Поликистоз яичников, как заболевание, больше всего опасен с точки зрения бесплодия. Женщины, не способные зачать или выносить ребенка в 25% случаев страдают от данной болезни. И пока СПКЯ не удастся скомпенсировать, вероятность зачатия очень мала.
Причины и факторы риска СПКЯ
Основа, лежащая в развитии СПКЯ – это различные эндокринные нарушения. Причем различные отклонения наблюдаются не в одном, а сразу в нескольких органах. Чаще всего отмечается:
- неправильная регуляция работы надпочечников и яичников еще на уровне гипофиза или гипоталамуса;
- неверная работа коркового слоя надпочечников, из-за чего они продуцируют очень большое количество андрогенов, негативно влияющих на работу яичников;
- сбои в работе непосредственно самих яичников (неправильная секреция эстрогенов и, как следствие, появление нарушений в строении органа);
- неправильная работа поджелудочной железы, при которой она секретирует очень много инсулина, а ткани организма теряют к нему чувствительность.
Среди факторов риска, увеличивающих вероятность развития СПКЯ, значатся:
- ожирение;
- избыток инсулина;
- черепно-мозговые травмы;
- заболевания гипофиза и гипоталамуса;
- заболевания надпочечников;
- постоянные негативные психоэмоциональные воздействия;
- болезни органов половой системы.
Поскольку яичники, являясь органом эндокринной системы, сами вынуждены подчиняться другим гормонам, вырабатываемым более высоко стоящими органами, получается, что СПКЯ развивается в основном, как мультифакторное заболевание. При этим неверная гормональная регуляция со временем ведет к тому, что капсула яичника становится более плотной, фолликулы перестают правильно развиваться, а это, в свою очередь, приводит к формированию кист.
Причиной эндокринных нарушений, потянувших за собой развитее СПКЯ, могут быть любые негативные воздействия на организм. Стрессы, кардинальная смена климата, остро или хронически протекающие инфекционные заболевания способны привести к тому, что органы эндокринной системы перестанут работать в соответствии с запросами организма.

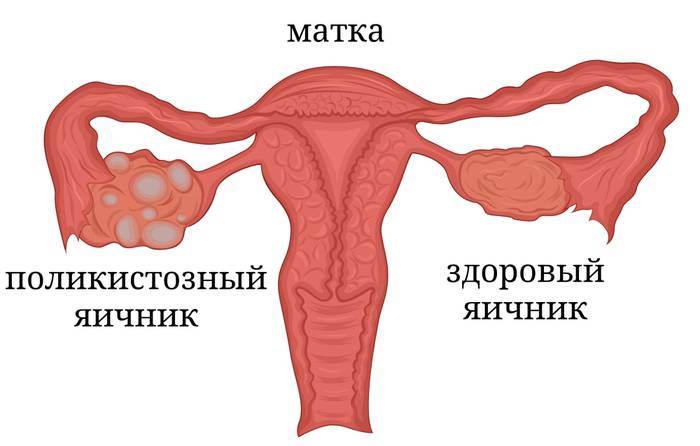
Фото: сравнение здорового яичника и яичника при СПКЯ
Классификация
Синдром поликистоза яичников – заболевание, у которого есть небольшая классификация. Основана она на том, откуда произошла патология. Выделяют:
Первичное заболевание
В эту группу относят, в первую очередь, врожденную форму поликистоза. Она встречается из-за различных нарушений, появляющихся еще на этапе развития плода в утробе. Дополнительно сюда же относят заболевание, при котором структурные нарушения в органе первичны, а вот эндокринные расстройства уже имеют вторичное происхождение. Такая ситуация – редкость.
Вторичное заболевание
Вторичным называют поликистоз, если он развился на фоне уже существующих эндокринных нарушений. В клинической практике вторичная форма поликистоза яичников встречается чаще, чем первичная (95% случаев).
Симптомы, указывающие на синдром поликистоза яичников
СПКЯ – заболевание, которое может протекать бессимптомно. Хотя если признаки болезни все же появляются, игнорировать их женщине довольно сложно. Обращают на себя внимание:
Различные нарушения в менструальном цикле
Большинство женщин относят сюда только нерегулярность менструального цикла. Однако на практике в эту группу нарушений входят также полное отсутствие менструаций или их чрезмерное количество. Бывают ситуации, когда месячных нет в течение длительного промежутка времени, а затем развивается полноценное маточное кровотечение, которое может нести угрозу жизни.
Кожные проблемы
Из-за дисбаланса гормонов женщины часто жалуются на появление угрей, акне, прыщей. Также может отмечаться чрезмерная сухость кожного покрова.
Неадекватная работа сальных и потовых желез
Чрезмерная сальность волосяного покрова, избыточное потоотделение также могут быть следствием СПКЯ.
Набор веса
Ожирение в той или иной форме наблюдается минимум у 40% женщин, страдающих от поликистоза яичников. Причем ожирение – это не только довольно характерный симптом, но и один из факторов риска. Это значит, что женщины и девушки, имеющие лишний вес, имеют больше шансов заболеть СПКЯ.
Гирсуртизм
Под этим термином понимают слишком активный рост волос т.е. появление оволосения по мужскому типу. При этом волосы разрастаются на груди, ногах, могут появляться на лице в виде редких усиков или бородки.
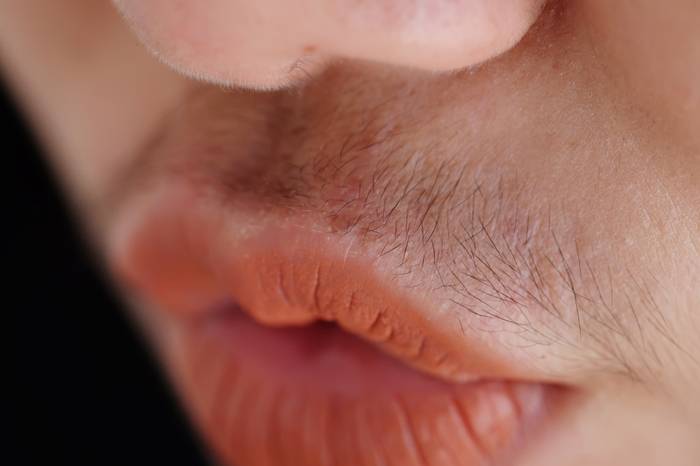
Фото: одно из проявлений гирсутизма у женщин
Проблемы с фертильностью
Как и в случае с нарушением менструального цикла, проблемы с фертильностью могут быть очень разнообразны. Некоторые женщины просто не способны забеременеть на фоне наличия у них СПКЯ, а некоторые забеременеть способны, но выносить плод до сроков, с которых он становится жизнеспособным, не способны.
Омужествление
В этот синдром также входит множество симптомов. Чаще всего это, в первую очередь, изменение фигуры с женского типа на мужской. Также это может быть андрогенная форма алопеции, то есть постепенная потеря волосяного покрова на голове. Залысины в основном определяются на макушке, а также в районе лба, по боковым его сторонам.
Появление стрий
Стрии – полосы, где кожа чрезмерно растянута. Они появляются из-за резкого набора массы тела, а локализуются в основном на животе, бедрах, груди. Способствует образованию стрий гормональный дисбаланс, на фоне которого кожный покров теряет свою эластичность.
Все симптомы могут также дополняться выраженным предменструальным синдромом, депрессией, сонливостью, повышенной нервозностью, снижением работоспособности, затуманенностью мышления.
Важные критерии для постановки диагноза
Для того чтобы поставить женщине диагноз СПКЯ, врач должен понять, соответствует ли клиническая картина ряду показателей. Критериями для выставления конкретного диагноза являются:
- наступление первых менструаций (менархе) своевременно;
- появление сбоев в менструальном цикле по типу олигоменореи еще с периода менархе;
- наличие лишнего веса и оволосения по мужскому типу еще с менархе (наблюдается в половине случаев);
- бесплодие первичного типа — все попытки забеременеть были неудачными;
- отсутствие овуляции;
- увеличение размера яичников по данным УЗИ-исследования, проводимого трансвагинально;
- большое количество ЛГ в крови, увеличение соотношения ЛГФСГ более, чем в 2,5 раза.
Обследования
Диагностика СПКЯ начинается в первую очередь с оценки жалоб пациентки. Дополнительно данные включают картину, полученную при инструментальной и лабораторной диагностике. Проводят:
- осмотр на гинекологическом кресле, благодаря которому можно определить увеличение и уплотнение яичников;
- УЗИ малого таза, на котором могут быть заметны фолликулярные кисты на периферии яичников, увеличение их в диаметре или длине, уплотнение капсулы органа;
- допплерометрия, задача которой показать, что в яичниках усилен кровоток;
- МРТ, необходимое, чтобы исключить злокачественные образования в яичниках, способные давать сходную клиническую картину;
- диагностическое лапароскопическое исследование, которое покажет, есть ли изменения в структуре яичников.
Какие анализы необходимо сдавать
Оценка гормонального профиля с помощью с помощью анализа крови:
- тестостерон,
- ЛГ,
- ФСГ,
- эстрадиол,
- пролактин.
Оценка липидного профиля в составе биохимического анализа крови, призванная показать, есть ли нарушения в липидном обмене.
Принципы лечения
Терапией СПКЯ занимается гинеколог-эндокринолог или гинеколог с эндокринологом в тандеме.
Лечение СПКЯ может сильно варьироваться в зависимости от того, есть ли у женщины ожирение. При его наличии первоначально усилия направляют на то, чтобы ликвидировать лишний вес, как один из факторов риска, а только потом назначают основную терапию. Если лишнего веса у пациентки нет, возможен переход к лечению заболевания сразу.
В лечении поликистоза яичников используют две методики:
- консервативную;
- оперативную.
На ранних стадиях развития болезни рекомендуется консервативная методика. Она основана на подборе гормональных препаратов, таких как комбинированные оральные контрацептивы (Дюфастон, Ярина, Джес и др.), антиэстрогены (Кломифен), гонадотропины. Также рекомендуется нормализовать рацион питания, чтобы сбросить вес или предотвратить его дальнейший набор, увеличить физическую активность.
Длительность терапии с помощью противозачаточных средств варьируется от 3 до 6 месяцев, чтобы понять, есть ли эффект от консервативного лечения.
Лапароскопия при СПКЯ
Если консервативные методики не дают эффекта (сохраняются симптомы заболевания, не восстанавливается репродуктивная функция, не нормализуется вес), прибегают к оперативному вмешательству. Сегодня в лечении СПКЯ используют малотравматичную лапароскопию, в отличие от более ранних годов, когда использовалась лапаротомия.
Лапараскопия — операция, при которой вместо полноценного разреза выполняется несколько проколов диаметром до 1 см, через которые вводятся инструменты. Этим она и отличается от лапаротомии, когда делается полноценный разрез. Вмешательство происходит под контролем небольшой видеокамеры. Восстановление после операции занимает от 4 до 6 недель и требует соблюдения ряда рекомендаций. среди них:
- ограничение по физическим нагрузкам;
- ограничение на половые контакты на 30 дней;
- отказ от употребления соленых, жирных, жареных, острых блюд, специй;
- отказ от алкоголя.
Во время лапароскопии предпочтительным вариантом операции является клиновидная резекция яичника с прижиганием. При этом пациентке удаляют часть яичника в форме клина, наиболее сильно пораженную кистами, выполняют прижигание. Как итог, нормализуется частично количество гормонов, удается добиться нормальной овуляции и наступления беременности более, чем в 65% случаев. Однако операция – не панацея, так как решает проблемы только на 1-3 года, а потом из оставшейся ткани яичников снова разрастаются кисты.
При сохранении желания завести ребенка, обратиться к врачу с целью получить подготовительные рекомендации стоит в первые полгода. При этом женщине выписывают таблетки, оказывающие стимулирующее воздействие на созревание яйцеклетки, а также рекомендуется начать половую жизнь без предохранения.
При необходимости операцию можно сделать повторно, но эффект от нее будет выражен уже не так сильно.
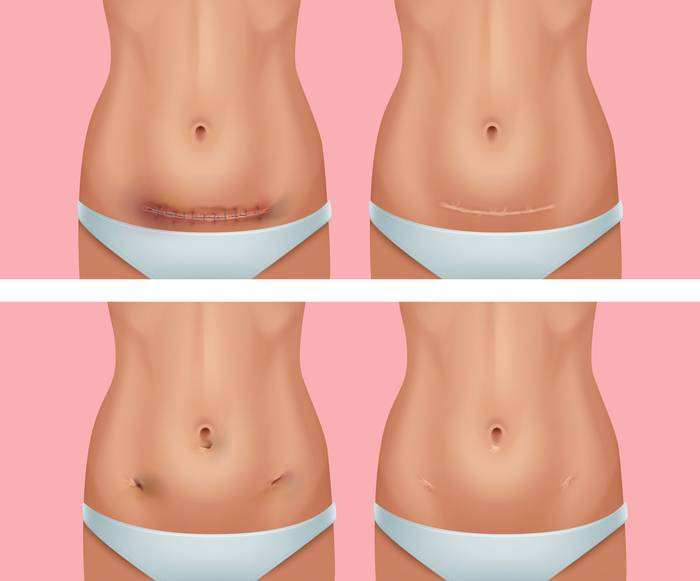
Фото: вверху — шов после лапаротомии, внизу — после лапароскопии — свежий и после заживления
Осложнения заболевания
Поликистоз яичников – опасное заболевание, которое при неверном лечении может привести к осложнениям. Среди них:
- бесплодие;
- выраженное ожирение;
- дислипидемия т.е. нарушение жирового обмена;
- развитие сахарного диабета II типа из-за резистентности тканей к инсулину, вырабатываемому поджелудочной железой;
- онкологические изменения в эндометрии матки;
- раковое поражение молочных желез;
- патологические изменения в системе свертывания крови вплоть до склонности к повышенному тромбообразованию;
- атеросклеротические поражения сосудов;
- патологии сердечнососудистой системы.
Из-за большого количества осложнений, которые может вызывать СПКЯ, его лечение самостоятельно, без контроля специалиста, категорически не рекомендуется. Также не рекомендуется использование народных средств в терапии заболевания.
Рекомендации по профилактике и прогноз
СПКЯ – заболевание, в основе профилактики которого лежат регулярные плановые посещения гинеколога. Поликистоз, если его выявить на ранней стадии развития, легче поддается коррекции, что позволяет избежать большинства осложнений, включая бесплодие. Стоит уделять внимание профилактике абортов, правильному использованию контрацептивов, предотвращению воспалительных заболеваний половых органов. Косвенной профилактикой при наличии факторов риска являются избегание стрессовых воздействий, ведение здорового образа жизни.
Поликистоз яичников – заболевание, которое на сегодняшний день полному излечению не поддается. Болезнь можно взять под контроль, снизить выраженность ее проявлений, чтобы улучшить качество жизни пациентки. Также можно пройти курс коррекции, направленный на то, чтобы женщина смогла забеременеть. Однако поскольку СПКЯ прогрессирует с возрастом, стоит планировать беременность как можно раньше.
Источник


Гинекологи все чаще признают синдром поликистозных яичников гормональным и метаболическим нарушением и рекомендуют гормональную терапию пациентам. Недиагностированные и невылеченные проблемы с яичниками могут быть припятствием для беременности. Поэтому женщины, которые планируют иметь детей в будущем, должны уделять особое внимание тревожным симптомам и узнать что такое СПКЯ.
Содержание:
- Симптомы поликистоза яичников
- Лечение синдрома поликистозных яичников
- Фармакологические методы лечения поликистоза яичников
- Нужна ли операция при поликистозе яичников
- Возможна ли беременность при синдроме поликистозных яичников
- СПКЯ и бесплодие: методы лечения
- Диета при СПКЯ
Симптомы поликистоза яичников
Синдром поликистозных яичников несет в себе множество тревожных симптомов. Если ваш менструальный цикл нерегулярный (отсутствие менструации 3-4 месяца), вы толстеете, хотя не едите много, у вас часто появляется акне на лице и спине, растут темные усики под носом – вам следует обратиться к гинекологу-эндокринологу. Если у вас диагностируют СПКЯ, вам следует начать лечение, потому что это состояние может быть причиной бесплодия. Узнайте, чем опасен синдром поликистозных яичников.
Если вы обнаружите некоторые из этих симптомов, не стесняйтесь и сообщите об этом гинекологу:
- неоправданный вес (особенно в талии);
- скудные или нерегулярные менструации;
- угревая сыпь – даже на груди и спине;
- чрезмерные волосы на лице, бедрах, ягодицах, спине;
- истончение волос (так называемые секущиеся волосы);
- гипертония;
- повышенный уровень сахара в крови;
- микротрубочки в яичниках (видимые во время ультразвука);
- проблема с зачатием ребенка.

Одним из симптомов синдрома поликистозных яичников является нарушение менструального цикла, вызванное аномальным гормональным дизбалансом. Менструация обычно появляется нерегулярно, а иногда даже исчезает. Это в основном ановуляторные циклы, которые не позволяют женщине забеременеть. Под влиянием гормонов растет фолликул Граафа, в котором созревает яйцо, но не выделяется. Такой механизм, неоднократно повторяющийся, приводит к многочисленным мертвым фолликулам, которые видны на ультразвуковом изображении яичников.
Типичными симптомами дисрегуляционного метаболизма гормонов при СПКЯ являются также проблемы с кожей и половым созреванием. Угри, кроме лица, могут также появляться на спине и груди. Волосы часто появляются в необычных местах, например, над верхней губой, на бедрах, щеках. Это результат увеличенного количества мужских гормонов на женское тело. Устранение этих симптомов основано на снижении концентрации андрогенов в крови женщины.
Кроме того, метаболические проблемы могут возникать в результате нарушения гормонального фона:
- лишний вес, особенно в области талии;
- гипертония;
- повышенный уровень сахара в крови.
Лечение синдрома поликистозных яичников
Гинекологу-эндокринологу сначала потребуются анализы крови на гормоны и результаты трансвагинального ультразвукового исследования. Если женщина страдает от СПКЯ, яичники окружены венком пузырьков на ультразвуковых изображениях.
Это заболевание лечится довольно трудно. В начале врачи рекомендуют удалить часть фолликулов, чтобы ограничить производство андрогенов и механически облегчить овуляцию. Затем они начинают бороться с последствиями синдрома поликистозных яичников. Обычно терапия начинается с рекомендации уменьшить лишний вес тела, потому что жировая ткань – хотя и в малой степени – однако производит гормоны (андрогены). Если женщина курит, она должна избавиться от этой вредной привычки, потому что никотин стимулирует организм вырабатывать больше андрогенов.
Гормональная терапия может потребоваться для лечения СПКЯ. Обычно врач назначает таблетки, которые должны восстановить закономерность цикла. Такие гормональные препараты обычно являются контрацептивами. Благодаря «бездействующим» яичникам в течение некоторого времени уменьшается уровень андрогенов и ЛГ, кисты перестают появляться в яичниках, за счет чего они уменьшаются в объеме.
Менструальный цикл контролируется гипоталамусом – гипофизом яичников. Когда гипоталамус сигнализирует о гипофизе, он начинает вырабатывать два важных гормона: ФСГ (фолликулостимулирующий) и ЛГ (лютеинизирующий). Под воздействием ФСГ в яичнике растет и созревает фолликул Граафа (вырабатывает эстрогены и небольшое количество мужских гормонов – андрогенов), а в нем – яйцо.
Под воздействием эстрогена слизистая оболочка, которая обволакивает матку, увеличивает ее толщину. Таким образом, он готовится к возможному зачатию и развитию эмбриона. Когда фолликул Граафа лопается, из него выходит зрелое яйцо, которое идет в сторону матки. В то же время под влиянием гормона ЛГ фолликул Граафа превращается в эндокринную железу, так называемое желтое тело.
Тело начинает выделять прогестерон – гормон, который делает мембрану матки свободной. Если яйцеклетка не оплодотворена во время овуляции, слизистая оболочка отслаивается, а во время менструации она выходит через влагалище.

Фармакологические методы лечения поликистоза яичников
Процедура лечения СПКЯ зависит от того, планирует ли женщина стать матерью. Если беременность не планируется в ближайшем будущем, контрацептивные таблетки могут быть лучшим решением. Блокируя естественный менструальный цикл, пузырьки в яичниках поглощаются, и никаких новых изменений не возникает. Таблетки также позволяют регулировать частоту кровотечения и снимать другие симптомы, такие как акне и чрезмерный рост волос (гирсутизм).
При лечении синдрома поликистозных яичников наиболее распространенными являются:
- оральные противозачаточные таблетки, содержащие гестагены III или IV, с небольшим антиандрогенным действием. Эти таблетки также повышают уровень глобулина SHBG, который связывает и инактивирует тестостерон циркулирующий в крови;
- ацетат ципротерона, содержащийся в таблетках Диане 35 и Андрокур, он эффективно ингибирует активность мужских гормонов в женском теле;
- спиронолактон, используемый в медикаментах для гипертонии, в соответствующих дозах также проявляет антиандрогенные эффекты и все чаще назначается пациентам с гормональными нарушениями;
- метформин, основной целью которого является повышение чувствительности тканей к инсулину, также имеет косвенные антиандрогенные эффекты. Он способствует потере массы тела и уменьшает количество инсулина в организме, что положительно влияет на снижение секреции андрогенов яичниками.
К сожалению, каждая из представленных терапий работает только тогда, когда мы активно ее используем. При прекращении приема лекарств симптомы могут возвратиться. Важно проверять функционирование печени каждые полгода, используя гормональные таблетки. Также важно регулярно проверять свертывание крови (коагуляция), что позволяет контролировать риск тромбоза и венозной перегрузки.
Нужна ли операция при поликистозе яичников
Когда фармакологические методы терпят неудачу, может помочь хирургическое вмешательство. Такое лечение, как резекция овариального клина – в настоящее время используется все реже и реже. На первый план становятся лапароскопические процедуры – электрокаутер и лазерные надрезы могут оказаться правильным решением на пути к желаемой беременности.
Все хирургические методы направлены на удаление фолликулов, обычно через пункцию яичников, которое временно восстанавливает овуляцию. Хотя это и эффективные методы, вы должны знать, что не у каждой женщины фолликулы смогут достичь нужного размера и произойдет овуляция. Как и в случае других хирургических вмешательств, нельзя исключать неэффективность операции.
Возможна ли беременность при синдроме поликистозных яичников
Женщины с синдром поликистозных яичников обычно имеют гормональный дисбаланс. У них часто встречается высокий уровень ЛГ и соотношене ФСГ/ЛГ (гормонов, вырабатываемых гипофизом), по этой причине количество мелких, незрелых фолликулов увеличивается в яичниках, а овуляция не возникает. В результате желтое тело не может образовываться, а количество прогестерона в крови не увеличивается. Дефицит этого гормона отвечает за нерегулярные менструации и слишком большое количество пузырьков, которые производят андрогены, отвечающие за чрезмерную волосатость. Яичники полны фолликулов, которые превращаются в кисты – отсюда и название синдрома поликистозных яичников.
Важно
По оценкам врачей, около 12% молодых женщин страдают от СПКЯ. Почти у 40% из них синдром поликистозных яичников является причиной бесплодия (из-за постоянного или периодического отсутствия овуляции).
Не совсем понятно, что вызывает болезнь. Одна из теорий заключается в том, что это генетически обусловленное проявление.
Гормональное лечение синдрома поликистозных яичников часто длится много лет. Однако если молодая женщина планирует забеременеть, терапию назначают на 3-6 месяцев. Бывает, что этого времени достаточно, чтобы улучшить гормональное состояние, которое позволит освободить зрелое яйцо. Иногда, однако, необходимо принимать лекарства, которые стимулируют овуляцию.
Молодая женщина, которая найдет опытного врача, способного назначить правильное лечение при синдроме поликистозных яичников, имеет хорошие шансы забеременеть и иметь ребенка. Нет необходимости оттягивать терапию, потому что симптомы СПКЯ усиливаются с возрастом, а позже у вас могут возникнуть серьезные проблемы с зачатием. По этой причине врачи предлагают женщинам с поликистозным синдромом яичников пробовать завести ребенка до 25 лет.
Также случается, что молодая женщина с поликистозными яичниками рожает первого ребенка, и когда через некоторое время планирует завести второго, у нее возникают большие проблемы. Поэтому, чтобы не упустить шанс, лечение должно быть начато как можно раньше.
СПКЯ и бесплодие: методы лечения
Если женщина планирует ребенка, она должна обратиться к гинекологу-эндокринологу, который посоветует провести трансвагинальный ультразвук и сдать основные гормональные и метаболические анализы. Это будет уровень андрогенов (тестостерон, андростендион), пролактин, эстрадиол, сахар и инсулин, а также уровень триглицеридов и холестерина. В зависимости от полученных результатов предлагается соответствующее фармакологическое лечение и, если оно не удается, хирургическое.

Фармакологическое лечение бесплодия, вызванное СПКЯ, часто начинается с использования противозачаточных таблеток в течение нескольких месяцев. Это действие направлено на «усыпление» функции яичников, что иногда позволяет добиться овуляции в первом цикле после прекращения приема таблеток. Следует помнить о повышенном риске множественной беременности.
Другим методом фармакологического лечения является использование лекарств, стимулирующих овуляцию. Первым назначаемым препаратом обычно является Клостилбегит. Если он не работает, используются гонадотропины: менопаузальный гонадотропин или рекомбинантный фоллитропин. Однако терапия гонадотропином довольно дорога, а также увеличивает риск множественной беременности. Когда у женщины встречается гиперпролактинемия и, следовательно, повышенная секреция пролактина гипофизом, для подавления ее секреции используются препараты, такие как, Непролак и Бромгерон. Следует помнить, что сам пролактин, даже без расстройств, может эффективно предотвращать овуляцию.
Если женщина имеет слишком высокий вес тела, его необходимо уменьшить. Жировая ткань может продуцировать большое количество андрогенов, которое дополнительно блокирует созревание яйца. Также стоит попробовать диагностические тесты на резистентность к инсулину, то есть всасываемость сахара. При этом расстройстве наблюдается снижение чувствительности тканей к инсулину, на практике это означает, что поджелудочная железа производит его в несколько раз больше, чем у здорового человека. Такое огромное количество инсулина стимулирует яичники для производства андрогенов и блокирует процесс сжигания жира. В этих случаях используются лекарства, содержащие метформин, который сенсибилизирует ткани к инсулину, тем самым уменьшая секрецию этого гормона.
Диета при СПКЯ
Было показано, что правильное лечение резистентности к инсулину и, следовательно, восстановление правильного веса тела часто приводит к регуляции менструального цикла и даже к восстановлению овуляции. Следовательно, большое внимание уделяется лечению этого расстройства. Основой терапии является использование низкоуглеводной диеты на основе гликемических индексов продуктов. Регулярное потребление небольших порций, состоящих из продуктов с низким ГИ незначительно повышает уровень глюкозы в крови, предотвращает неконтролируемый и вредный для здоровья выброс инсулина. Регулярные физические упражнения также важны, потому что активность сенсибилизирует ткани к этому гормону. В случае высокой резистентности необходимо использовать средства для сенсибилизации тканей для инсулина.
Источник
