Синдром поколачивания отрицательный с обеих сторон что это такое
Как перевести на английский
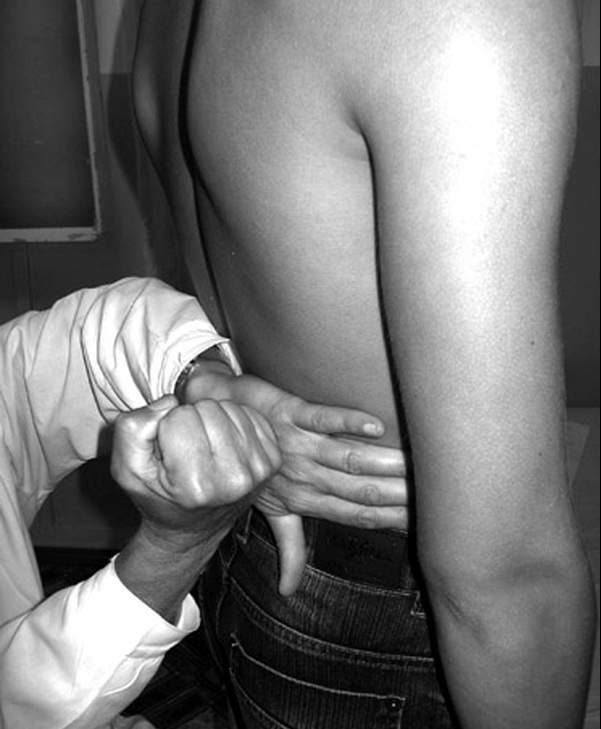 «Симптом Пастернацкого отрицательный с обеих сторон» — эту фразу можно встретить практически в каждой выписке из истории болезни.
«Симптом Пастернацкого отрицательный с обеих сторон» — эту фразу можно встретить практически в каждой выписке из истории болезни.
Казалось бы, никаких особых сложностей с переводом на английский возникнуть не должно. Ищем в словаре «симптом Пастернацкого» — находим «Pasternatsky’s symptom» или «Pasternatsky symptom». Проверяем в Гугле, видим достаточное количество источников (980 и 1560 при точном совпадении), выбираем более употребительный вариант — и готово, «Pasternatsky symptom is negative on both sides».
Однако все не так просто, как кажется на первый взгляд. Проблемы возникают не только с переводом на английский, но и с исходным русским текстом.
«Симптом Пастернацкого» или «симптом поколачивания»?
Важно помнить, что часто встречающаяся фраза «Симптом Пастернацкого отрицательный с обеих сторон» на самом деле подразумевает вовсе не симптом Пастернацкого, а симптом поколачивания. Несмотря на то, что эти два симптома похожи, между ними есть существенная разница:
Симптом Пастернацкого
Симптом Пастернацкого — это сочетание болезненности при поколачивании в поясничной области с появлением или увеличением количества эритроцитов в моче. Техника проведения: пациент стоит или сидит. Врач кладет ладонь на область реберно-позвоночного угла (зона проекции почек) и постукивает по ней ребром ладони или кулаком второй руки. После этого пациент сдает анализ мочи. При положительном симптоме Пастернацкого пациент ощущает боль во время поколачивания поясничной области, а в анализе мочи присутствует кровь.
Симптом поколачивания
Симптом поколачивания — это возникновение боли при легком постукивании кулаком или ребром ладони в поясничной области. Врач выполняет постукивания ребром ладони или кулаком по другой руке, расположенной в области проекции почек (реберно-позвоночный угол) поочередно справа и слева. Иногда просто постукивают ребром ладони по поясничной области. Симптом считается положительным, если такое постукивание вызывает у пациента боль.
При рутинном общем осмотре пациента, не предъявляющего жалоб на нарушения мочеиспускания или боли в поясничной области, проверять настоящий симптом Пастернацкого (с анализом мочи до и после поколачивания) нецелесообразно. Если нет оснований предполагать заболевание почек, при осмотре врач ограничивается симптомом поколачивания. Таким образом, в подавляющем большинстве случаев упоминание в описании общего осмотра пациента «отрицательного симптома Пастернацкого» говорит лишь об отсутствии болезненности при поколачивании поясничной области. Тем не менее, фраза прочно укоренилась в медицинском сленге, и упрямо путешествует из одной истории болезни в другую именно в виде неточного названия «симптом Пастернацкого».
Итак, задача изменилась — для того, чтобы правильно передать смысл исходного русского текста, вместо перевода «симптома Пастернацкого» нам нужен английский вариант «симптома поколачивания».
Переводим на английский «симптом поколачивания»
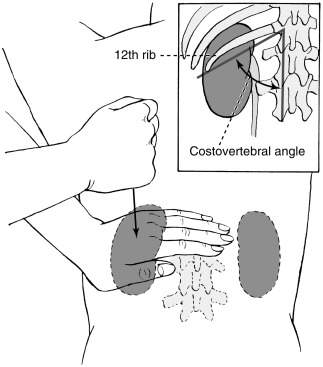 В англоязычной медицинской литературе вышеописанный симптом поколачивания фигурирует под несколькими названиями: Murphy’s punch sign, Murphy’s punch, Murphy’s percussion test, costovertebral angle tenderness, CVA tenderness, CVAT.
В англоязычной медицинской литературе вышеописанный симптом поколачивания фигурирует под несколькими названиями: Murphy’s punch sign, Murphy’s punch, Murphy’s percussion test, costovertebral angle tenderness, CVA tenderness, CVAT.
Многочисленные описания техники выполнения данного приема подтверждают, что это именно симптом поколачивания:
Murphy’s percussion test (costovertebral angle tenderness)
Murphy’s percussion test is also known as costovertebral angle tenderness (CVAT) or Murphy’s punch sign and is used to rule out kidney involvement or pseudorenal pain. When performing this percussion test the patient can either be in prone or sitting. The examiner places one hand over the costovertebral angle (CVA) of the patient’s back. Next, the examiner provides a percussive thump with the other hand, allowing the kidney to vibrate. A positive test is noted by either costovertebral tenderness or reproduction of back/flank pain signaling a red flag for renal involvement. If the patient experiences no pain after the thump is performed, then renal involvement is ruled out.
Важно! Не путать с Murphy’s sign. Это совсем другой симптом, он никак не связан с почками и относится к желчному пузырю.
Из приведенных выше вариантов англоязычных названий симптома поколачивания лучше всего остановиться на costovertebral angle tenderness (CVAT). С одной стороны, этот вариант наиболее часто используется. С другой стороны, он предельно ясно описывает симптом и сводит к минимуму вероятность того, что вас неправильно поймут.
Примеры перевода на английский
| Русский | Английский |
|---|---|
| Симптом поколачивания отрицательный. | No costovertebral angle tenderness was revealed. |
| При осмотре живот болезненный при пальпации в правом нижнем квадранте, симптом Щеткина-Блюмберга отрицательный, напряжения мышц брюшной стенки нет, симптом поколачивания отрицательный. | On examination, the patient has tenderness to palpation at the right lower quadrant without rebound or guarding and no CVA tenderness. |
| Симптом поколачивания слабоположительный с обеих сторон. | There is mild bilateral costovertebral angle tenderness. |
| При осмотре выявлена незначительная болезненность при поколачивании поясничной области справа. | Physical examination reveals mild costovertebral angle tenderness to percussion. |
| Положительный симптом поколачивания справа. | Patient is positive for costovertebral angle tenderness on the right side. |
Источники:
- Лис М.А., Солоненко Ю.Т., Соколов К.Н. Пропедевтика внутренних болезней. Издательство Гревцова, 2011 г.
- M.E. Lonnemann PT, DPT, MSc, A. Burke-Doe PT, MPT, PhD, in Orthopaedic Physical Therapy Secrets (Third Edition), 2017
- Goodman CC, Snyder TEK: Differential Diagnosis for Physical Therapists: Screening for Referral, 5e, 2013, St. Louis, Elsevier, Inc.
Серженко Надежда
Бюро медицинских переводов «Медтран»
Copyright © 2008-2019 Medtran.ru. All rights reserved.
Источник
Симптом Пастернацкого закрепился в названии после выявления особенного признака русским терапевтом Ф. И. Пастернацким при изучении проявлений мочекаменной болезни. Он впервые отметил связь болезненности при поколачивании по пояснице и последующего увеличения числа эритроцитов в моче с почечной коликой.
Современная диагностика включает обязательное определение симптома Пастернацкого в схему первичного осмотра пациентов с предполагаемыми болезнями почек, брюшной полости. Этим методом пользуются врачи в дифференциальной диагностике.
Разумеется, для окончательного диагноза одного этого способа недостаточно. В полное обследование входят лабораторные и инструментальные, рентгеновские и ультразвуковые, магниторезонансные и даже радиоизотопные исследования. Но в практической деятельности врача нечасто бывает возможность использовать их у постели пациента.
Техника выявления симптома
Врачам рекомендуется использовать 3 варианта классического приема. Они зависят от положения пациента, его общего состояния:
- если больной может стоять или сидеть, то врачу рекомендуется положить ладонь одной руки на поясничную область и провести несколько несильных ударов кулаком или ребром ладони другой руки по тыльной поверхности кисти;
- если пациент только сидит, то врач может постучать пальцами по зоне проекции почек (на границе нижнего ребра и поясничных мышц);
- при положении исследуемого человека на спине доктору следует подвести руку под область поясницы и сделать несколько толчков.
Все варианты включают обязательное двухстороннее применение. Это позволяет выявить отличия в реакции со стороны каждой почки. При осмотре детей поколачивание проводится легким пальцевым постукиванием.
Постукивание можно производить ребром ладони
Трактовка результатов
Положительный симптом Пастернацкого выявляется при появлении болезненных ощущений справа или слева в зоне поколачивания. Резко положительным его считают, если боли значительно усиливаются, провоцируются методом исследования. Такой итог чаще всего встречается при мочекаменной болезни.
Если пациент не чувствует никакого дискомфорта, то симптом считается отрицательным. В медицинской документации обязательно указываются результаты с учетом обеих сторон. Часто допускается обозначение плюсом (+) или минусом (-).
Нельзя забывать о классическом описании процедуры. Это означает, что у пациента необходимо взять анализ мочи до и после манипуляции, провести сравнение содержания эритроцитов. Если обнаруживается рост гематурии, то этот признак засчитывается как положительный симптом.
Важна связь болезненности с усилением гематурии, поскольку боль при поколачивании может возникнуть не только при воспалительном процессе в почке, паранефральной клетчатке, но и в случаях патологии поджелудочной железы, при миозитах, остеохондрозе поясничного отдела позвоночника.
Если симптом Пастернацкого отрицательный с обеих сторон, нельзя успокаиваться и прекращать исследования на почечную патологию. Причиной могут быть аномалии в локализации почек или латентная стадия хронического воспалительного процесса.
В диагностике важно сопоставление жалоб и признаков заболевания
Когда выявляется положительный симптом?
Результат определяется как положительный при следующих заболеваниях:
- мочекаменной болезни или нефролитиазе с формированием солевых камней в мочевыводящих путях;
- остром или хроническом пиелонефрите, когда воспаление захватывает лоханку, чашечки и переходит на паренхиму почки;
- апостематозной форме острого пиелонефрита, при тяжелом гнойном течении заболевания, причиной которого часто служат отдаленные хронические очаги инфекции;
- перинефрите и паранефрите – если воспаление переходит на капсулу и околопочечную жировую клетчатку;
- опухолях почек, как с доброкачественным течением (киста, ангиолипома, аденома, фиброма), так и со злокачественным ростом (почечно-клеточная карцинома, аденокарцинома);
- остром гломерулонефрите, реже при хронической форме заболевания, когда аутоиммунное воспаление захватывает почечные клубочки, основные структурные единицы органа.
Особенности диагностики
На практике врачи различают симптомы Пастернацкого и «поколачивания», когда не прослеживается увеличения количества эритроцитов в моче.
Положительный симптом «поколачивания» может быть при таких патологиях как:
- травмы почечных структур при ушибах, ранениях;
- сосудистой ишемии с отделением некротизированных тканей;
- патологии околопочечной клетчатки (паранефрите);
- болезнях костно-мышечной системы;
- заболеваниях органов пищеварения (особенно кишечника);
- у женщин при хроническом воспалении придатков, кистозно-измененных яичниках.
Заболевания позвоночника тоже дают положительную реакцию на поколачивание
Для подтверждения связи симптома «поколачивания» или Пастернацкого с конкретными заболеваниями необходима углубленная диагностика. В нее входят:
- полный сбор анамнеза;
- анализ крови общий, биохимические тесты на сахар, белок, азотистые вещества, электролиты, ферменты поджелудочной железы, печени;
- анализы мочи, включая общее исследование, микроскопию осадка, проведение проб по Нечипоренко и Зимницкому, определение белка, сахара, билирубина;
- ультразвуковое сканирование органов брюшной полости и почек;
- рентгенографические методики с обзорными снимками, томограммами, контрастированием мочевыделительных путей;
- цистоскопия;
- магниторезонансное и компьютерное исследование;
- биопсия подозрительных участков тканей для исключения злокачественного разрастания.
Эти исследования оцениваются в совокупности и позволяют получить более достоверную информацию о состоянии почек и других мочевыделительных структур, их функциях, наличии патологии в соседних органах.
Тактика врача после выявления положительного симптома Пастернацкого
После обнаружения положительного симптома Пастернацкого врач назначает дополнительное обследование и, получив их результаты, ставит диагноз и назначает лечение.
В терапии мочекаменной болезни используются:
- консервативные методы, которые подразумевают купирование боли при почечной колике, расширение мочеточников и форсированный диурез для изгнания камня, профилактическое назначение противовоспалительных средств для предупреждения пиелонефрита;
- при камнях, сформированных из солей уратов, возможно применение препаратов с растворяющим действием;
- эндоскопические способы извлечения камней;
- метод ударно-волновой литотрипсии;
- оперативное лечение при осложнениях (анурии, перекрытии мочевыводящих путей, почечном кровотечении).
Воспалительные и гнойные процессы в почках и околопочечной клетчатке требуют незамедлительного применения сильных антибиотиков группы:
- пенициллинов,
- цефалоспоринов,
- фторхинолонов.
Возможно понадобится вскрытие гнойника с промыванием полости антисептическими растворами. При аутоиммунном воспалении (гломерулонефрит) назначают:
- препараты цитостатической группы;
- высокие дозы кортикостероидов.
В зависимости от результатов диагностики определяется дальнейшая тактика ведения пациента
Начальные проявления почечной недостаточности лечат с помощью строго ограничительной диеты (минимум белка, отсутствие соли), компенсации электролитного и кислотно-щелочного состава крови. Необходимо вовремя принять решение об использовании гемодиализа. Метод позволяет сохранить жизнь пациентам.
Тактический подход к лечению опухолей почек зависит от их происхождения и результатов биопсии. За небольшими доброкачественными новообразованиями, не имеющими тенденции к быстрому росту, просто наблюдают. Если опухоль раковая, то ее следует удалить как можно раньше. Объем оперативного вмешательства зависит от поражения почки, степени распространенности процесса на лимфоузлы и окружающие органы.
В случае неоперабельной стадии, назначают симптоматические средства. Как видим, выявление симптома Пастернацкого до настоящего времени имеет значение в диагностике и организации последующего лечения.
Источник
При выявлении болезней органов мочевыводящей системы и брюшной полости немаловажная роль отводится выявлению симптома Пастернацкого. Название закрепилось после установления терапевтом Пастернацким Ф. И. взаимосвязи между болевыми ощущениями при поколачивании поясничной зоны и появлением эритроцитурии в моче. В современной медицине при проведении обследования лиц с предполагаемыми патологиями почек и брюшины определение симптома Пастернацкого является обязательным.
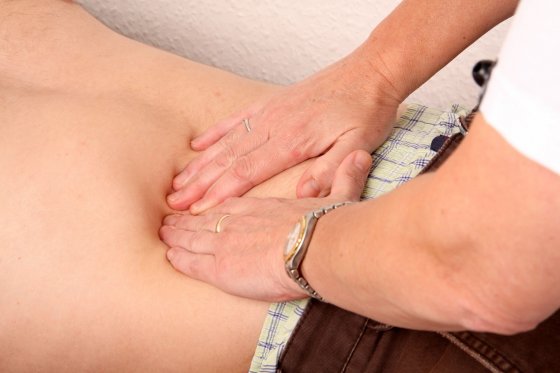
Как проводится?
Существует 3 варианта выявления симптома. Выбор оптимальной техники проведения зависит от состояния здоровья, самочувствия больного и положения, в котором он может находиться:
- если пациент в состоянии сидеть или лежать, техника проведения обследования такова: врач прикладывает ладонь одной руки на зону поясницы, кулаком или боковой частью второй руки делает несколько ударов, без приложения физических усилий;
- если больной в состоянии принять только сидячее положение, техника проведения меняется: врач делает постукивающие движения пальцами в пограничной области между нижними ребрами и мышцами поясницы;
- исследование в лежачем положении: больной лежит на спине, врач подводит руку под зону поясницы и совершает несколько толчков.
После проделанных манипуляций больного просят помочиться в стерильную емкость. Если в урине будут обнаружены выщелоченные (без гемоглобина) эритроциты, это свидетельствует о положительном симптоме Пастернацкого. Для достоверности исследования все манипуляции (постукивание, поколачивание) выполняют с обеих сторон для выявления реакций со стороны правой и левой почки.
При проведении обследования у детей все действия заменяют на легкое постукивание подушечками пальцев. У женщин в период менструальных кровотечений определение симптома Пастернацкого не проводят. Не применяют синдром Пастернацкого и в качестве самостоятельного диагностического метода из-за недостаточной информативности. Однако веское преимущество симптома — в возможности использования у лежащих больных, когда проведение других сложных диагностических процедур затруднено или невозможно.
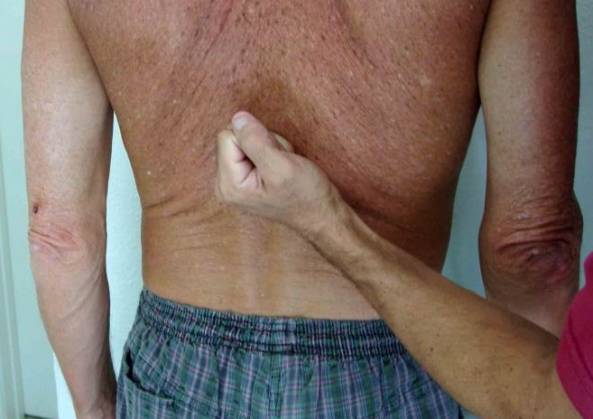
Дифференциация с симптомом «поколачивания»
Многие урологи путают симптом Пастернацкого и симптом «поколачивания». Отличия этих способов диагностики — в проведении анализа мочи. Для правильного определения симптома Пастернацкого ключевая роль отводится именно сочетанию болевых ощущений при простукивании поясничной области с обнаружением или ростом числа красных кровяных клеток в урине.
Для определения обычного симптома «поколачивания» достаточно подтверждения пациентом боли. Такой симптом при обследовании появляется в районе проекции почек и может указывать на:
- последствия травм, ушибов почек и селезенки;
- заболевания органов пищеварения (острый панкреатит, холецистит, воспалительные заболевания кишечника);
- сосудистую ишемию с образованием некротических участков;
- патологии костно-мышечных тканей (миозит, остеохондроз, радикулит);
- хронические гинекологические заболевания у женщин (эндометриоз, метроэндометрит, миома, кисты в яичниках).
Расшифровка результатов
Заболевание является положительным, если в ходе исследования человек ощущает боль справа, слева или с обеих сторон, в сочетании с эритроцитурией. Резко положительный симптом означает усиление болей при простукивании либо их провокация, что часто свидетельствует о мочекаменной болезни.
Трактовка симптома зависит от интенсивности и места локализации болевых ощущений:
- слабоположительный симптом — больной при обследовании испытывает неясные ощущения в районе проекции почек;
- положительный симптом — больной ощущает боль, но она умеренная, терпимая;
- резко положительный — боль сильная, пациент может вскрикивать, морщиться;
- симптом Пастернацкого положительный с обеих сторон — боль ощущается с правой и левой стороны, что свидетельствует о серьезном поражении почек, например, при пиелонефрите;
- симптом Пастернацкого отрицательный с обеих сторон — не всегда такая трактовка свидетельствует о благополучии в состоянии здоровья; если красных кровяных клеток в урине нет, симптом «поколачивания» положительный, требуется расширенная диагностика, возможно причина боли — не в мочевыводящей системе.
Если синдром Пастернацкого отрицательный с одной или обеих сторон, причина иногда кроется в опущении почек. Так, болезненность при обследовании методом простукивания будет отсутствовать даже при наличии подтвержденных почечных патологий, если почки смещены за поясничную область (тазовая дистопия).
На что указывает?
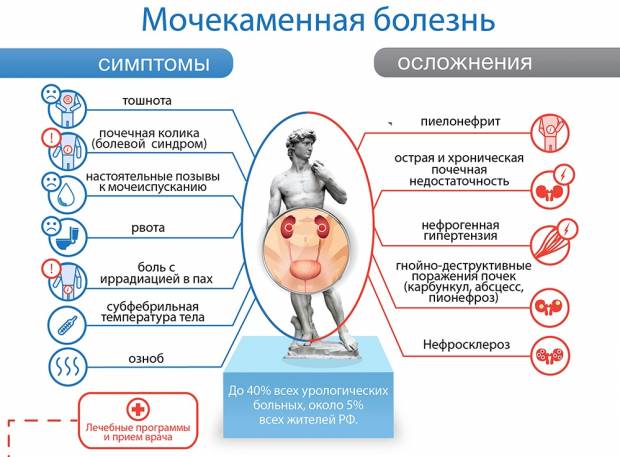
Сочетание эритроцитурии и боли при поколачивании (простукивании) указывает на развитие следующих патологий:
- мочекаменная болезнь и нефролитиаз с образованием солевых отложений в мочеточниках;
- острый и хронический пиелонефрит — катаральный процесс, охвативший почечную лоханку, чашечки и паринхему, в том числе при гнойной форме воспаления;
- перинефрит и паранефрит — недуги, связанные с воспалением околопочечного жирового слоя и жировой капсулы;
- злокачественные опухоли почки (карцинома) и доброкачественные (аденома, фиброма, кистозные образования);
- острый или хронический гломерулонефрит — аутоиммунный процесс, связанный с поражением почечных канальцев и клубочков;
- почечная колика;
- травмы почек.
Расширенная диагностика
При выявлении положительного симптома Пастернацкого необходимо проведение дополнительного обследования для установления достоверного диагноза и назначения соответствующей терапии. Углубленное обследование включает в себя:
- сдачу анализов крови, общий и биохимию — тесты на уровень глюкозы, общий белок, концентрацию электролитов, альфа-амилазу, креатинин;
- общий анализ урины с определением уровня белка, лейкоцитов, эритроцитов, сахара, билирубина, кетоновых тел, плоских цилиндров, бактерий, удельного веса и плотности, микроскопическое исследование мочевого осадка;
- анализ мочи по Нечипоренко и проба Зимницкого;
- УЗИ почек;
- рентгенографию с введением контраста в мочевыводящие пути;
- цитоскопию с биопсией (при наличии подозрительных очагов);
- магнитно-резонансная томографию.
Такое обследование позволяет установить истинную причину болей в пояснице и наличия эритроцитов в урине, выявить отклонения в функционировании органов мочевыводящей системы и брюшной полости. Современные диагностические методы (МРТ, рентген с контрастом) позволяют наглядно оценить состояние и внутреннюю структуру проблемных органов.
Дальнейшая тактика действий врача
После расширенного обследования пациента с положительным симптомом Пастернацкого и установления причины отклонений проводится комплексное лечение. Назначение лечебных мероприятий зависит от диагноза.
- При мочекаменной болезни лечение направлено на использование консервативных методов, включая прием медикаментов, снимающих болезненные спазмы, расширяющих мочеточники, увеличивающих диурез и снимающих воспаление. Если камни уратные — используют средства с растворяющим эффектом. Если камни имеют большие размеры и есть риск закупорки мочеточника — прибегают к эндоскопическим способам удаления и оперативному вмешательству.
- При течении острых катаральных процессов в почках (гнойные формы пиелонефрита) прибегают к внутривенному или внутримышечному вливанию антибиотиков из группы цефалоспоринов или пенициллинов. Если процесс осложняется образованием гнойных полостей — их вскрывают, содержимое удаляют, очаг промывают растворами антисептиков.
- Болезнь часто указывает на почечную недостаточность. Ее лечение сводится к максимально щадящей диете с исключением соли и ограничением белка, нормализации обменных процессов. При тяжелом течении (4-5 стадии) показан гемодиализ для сохранения жизни.
- При онкологических процессах в почках тактика лечения зависит от вида опухоли, стадии и наличия метастазов. Если новообразование доброкачественное, его удаляют. При злокачественных образованиях показано оперативное вмешательство с последующей восстанавливающей терапией.
Симптом Пастернацкого позволяет выявить явные и скрытые патологии почек и мочевыводящих путей, соседних органов. Некоторые медики считают способ устаревшим, однако он не теряет актуальности и в комплексе с более точными диагностическими методами активно применяется для выявления мочекаменной болезни, различных воспалительных заболеваний почек, онкологических процессов.
(7 оценок, среднее: 4,57 из 5)
Загрузка…
Источник
