Синдром пигментной дисперсии сколько таких людей
Синдром пигментной дисперсии представляет собой начальную стадию развития пигментной глаукомы. Заболевание характеризуется нарушением циркуляции жидкости внутри глазного яблока. Влага скапливается в передней камере глаза, но не может ее покинуть, из-за чего повышается давление на зрительные структуры. В результате происходит дегенерация пигментного слоя радужной оболочки, гранулы меланина отслаиваются и начинают циркулировать по органу зрения вместе с жидкостью.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Причины возникновения патологии
Заболевание характеризуется развитием дегенеративно-дистрофических изменений, поражающих пигментный слой роговой оболочки и некоторую область сосудистого эпителия. В результате патологического процесса происходит отмирание и отслаивание пигментных клеток от радужки. Разделенные частицы меланина продолжают плавать в глазной жидкости передней камеры органа зрения. Они непрозрачны, поэтому перекрывают трабекулярный аппарат.
Последний является сетчатой структурой, которая обеспечивает транспорт биологической жидкости из передней камеры яблока в канал склеры. При моргании из задней камеры влага переходит во фронтальную, что способствует повышению внутриглазного давления на 30-35 мм рт. ст. Из-за того, что деформированная радужка плотно прилегает к хрусталику жидкость не может попасть обратно в переднюю камеру глазного яблока.
Патологическое состояние, при котором повышенное давление может спровоцировать разрушение волокон зрительного нерва, называется синдромом пигментной дисперсии (СПД) или пигментной глаукомой. В 85% случаев заболевание проявляется у мужчин в возрасте от 30 до 35 лет на фоне расстройства рефракции, близорукости. После 40 лет у большинства пациентов патология регрессирует, полностью останавливается. В 25% синдром возникает у женщин старше 45 лет, что связано с гормональным дисбалансом в организме.
Чаще всего патологический процесс поражает одновременно оба глазных яблока. При этом ощущается резкое падение остроты зрения – больной видит туман перед глазами.
Заболевание сопровождается откладыванием меланина на эндотелии глазного яблока. Величина и толщина пигментных клеток зависит от степени выраженности атрофии радужки. При пигментной глаукоме наблюдается расширение зрачка и потемнение радужной оболочки. Выделяют следующие причины развития дегенеративно-дистрофических изменений:
- травма органа зрения, повреждение зрительного нерва;
- расстройство периферического зрения;
- повышение внутриглазного давления вследствие приема медикаментозных средств;
- зрительная аккомодация;
- неравномерный тонус вегетативной нервной системы;
- врожденные дефекты зрительного анализатора;
- перенапряжение глаз;
- резкое изменение освещения в помещении;
- постоянный стресс;
- отек роговицы.
Мнение эксперта
Носова Юлия Владимировна
Врач офтальмолог высшей категории. Кандидат медицинских наук.
Механизм развития пигментной глаукомы тесно связан с синдромом пигментной дисперсии. Последний прогрессирует как начальная, бессимптомная стадия глаукомы. Повышения внутриглазного давления не наблюдается, потому что в передней камере накапливается недостаточное количество гранул меланина. Небольшое количество пигментных клеток не могут спровоцировать патологический процесс в тубулярном аппарате.
Если дегенеративные изменения затрагивают малую площадь пигментного эпителия и циркуляция внутриглазной жидкости находится в пределах нормы, не наблюдается развития глаукомы и поражения зрительного нерва.
В группу риска развития СПД попадают молодые люди, у которых есть миопия. При перенапряжении, длительном расширении зрачка и занятиях тяжелой атлетикой происходит разрушение структуры радужной оболочки. Предпосылкой развития патологического процесса служит тесный контакт радужки с ресничным пояском. Он провоцирует отторжение пигментных клеток.
Полезное видео
Синдром пигментной дисперсии:
Факторы риска
Спровоцировать развитие СПД способно множество различных факторов:
- увеличение внутриглазного давления выше 21 мм рт. ст., постоянные колебания больше 3 мм рт. ст.;
- люди старше 40 лет;
- наследственная предрасположенность;
- неврологические и сердечно-сосудистые патологии;
- миопия;
- нестабильное артериальное давление;
- ортостатические коллапсы;
- гипотония в ночное время суток;
- вазоспастический синдром.
Признаки и симптомы
Симптомы пигментной глаукомы в большинстве случаев появляются одновременно на обоих органах зрения. На раннем этапе развития патологического процесса заболевание протекает бессимптомно. Со временем в зависимости от скорости прогрессирования заболевания и общего состояния организма развивается следующая клиническая картина:
- больной жалуется на снижение остроты зрения;
- у него перед глазами появляется дымка, пелена или бесцветные мушки;
- изменение цвета радужной оболочки;
- органы зрения становятся сферической формы;
- наблюдается воспаление роговицы;
- радужка становится вогнутой;
- на задней части трабекул возникает гомогенная пигментация;
- решетчатое разрушение глазного дна с последующим деформированием сетчатой оболочки глаза;
- синтез большого количества внутриглазной жидкости;
- при повышении давления внутри глаза наблюдается развитие головной боли.
Специфический признак появления пигментной глаукомы — регулярное возникновение радужных кругов, когда человек смотрит на яркий свет. Это обусловлено тем, что гранулы меланина откладываются на поверхности роговицы. Они частично отражают свет, из-за чего появляется радуга. Она возникает вне зависимости от показателей ВГД.
При резком повышении внутриглазного давления на фоне пигментной глаукомы наблюдается развитие клинической картины кратковременного криза. Пациенты жалуются на затуманивание видимого пространства перед собой, усиление мигрени, резкое снижение остроты зрения.
Часто провоцирует криз высокая физическая нагрузка — стресс организма приводит к отторжению пигментных клеток с их последующей концентрацией во фронтальной камере глаза. При этом пациенты чувствуют дрожь радужки во время сужения и расширения зрачка.
ВАЖНО. При подозрении на развитие пигментной глаукомы необходимо прекратить занятия спортом, сократить физическую активность и перестать перенапрягать глаза до постановки точного диагноза у офтальмолога.
Диагностика
Диагностика синдрома пигментной дисперсии основывается на информации, полученной после проведения следующих видов исследований:
- биомикроскопическое исследование позволяет выявить пигментные клетки в стекловидном теле и на поверхности роговицы;
- офтальмоскопия — снимки глазного яблока позволяют с точностью определить локализацию меланинов гранул и оценить состояние органа зрения;
- тонометрия позволяет узнать показатели внутриглазного давления, наличие или отсутствие изменений ВГД;
- при проведении визометрии наблюдается снижение остроты зрения больного;
- периметрия — при патологическом процессе поле зрения сужается;
- гониоскопия позволяет выявить патологические изменения в области передней камеры глаза.
Тонометрия позволяет определить повышение внутриглазного давления. При пигментной глаукоме данный показатель увеличивается на 20 мм рт. ст. и больше. При нормальных показателях ВГД при наличии клинической картины СПД полностью исключать развитие патологии нельзя, потому что давление может увеличиться через несколько дней.
Визометрия позволяет оценить уменьшение остроты зрения, тогда как с помощью периметрии офтальмолог узнает насколько изменилось поле видимости.
Биомикроскопия требует использование щелевой лампы, необходимой для осмотра глазного дна. На нем визуально определяют плавающие гранулы меланина. Пигментные клетки располагаются в области эндотелия роговицы в вертикальном положении веретен Крукенберга. Отложение меланиновых гранул наблюдается на передней поверхности радужных оболочек, на внутренней стороне хрусталика. Они обнаруживаются даже в гелеобразной субстанции стекловидного тела в месте выхода гиалоидного канала.
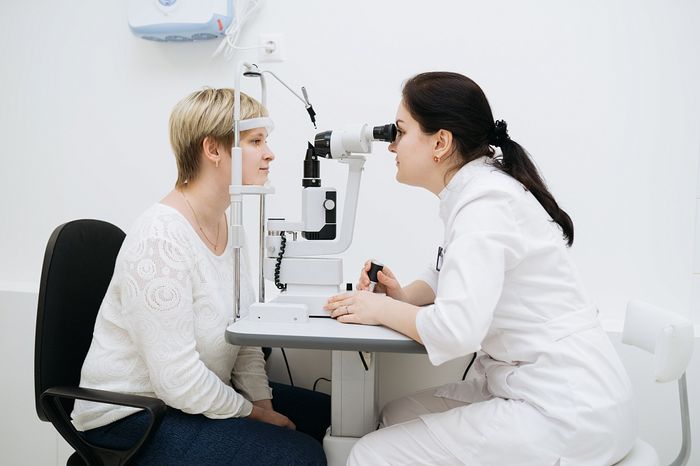
При проведении офтальмоскопии или сканировании глазного яблока можно заметить, что на глазном дне меланиновые отложения обладают прекапиллярным расположением. Гониоскопия на фоне пигментной глаукомы помогает оценить уровень толщины передней камеры глаза — при развитии патологического процесса она достигает более 3,5 мм. Процедура позволяет вовремя выявить коллапс радужки, симптомы иридодонеза и общую пигментацию в месте угла передней камеры глазного яблока.
К вспомогательным диагностическим процедурам относят:
- Ультразвуковую биомикроскопию. С помощью данной методики можно определить иридозонулярный контакт.
- Лекарственные пробы с мидриатиками. Последние являются препаратами, принудительно расширяющими зрачок. В этом случае можно увидеть гранулы меланина на фоне глазного дна.
- Оптическую когерентную томографию. Определяет скорость оттока внутриглазной жидкости. При синдроме пигментной дисперсии она ниже нормы — составляет около 0,28-0,45 мм 3/мин. Процедура позволяет визуализировать структурные дефекты органа зрения.
При пигментной глаукоме требуется проведение дифференциальной диагностики с другими заболеваниями органа зрения, характеризуется гиперпигментацией и повышением внутриглазного давления. К таким патологиям относят:
- Псевдоэксфолиативную глаукому. Меланин скапливается только в трабекулярном аппарате. Аномалии радужки распространяются только по краю зрачка.
- Закрытоугольную глаукому. Повышение давления внутри органа зрения приводит к гиперпигментации трабекулярного аппарата. В этом случае для постановки точного диагноза проводят гониоскопию. Процедура позволяет выявить закрытый угол глаукомы во фронтальной камере глаза, который отсутствует при синдроме пигментной дисперсии.
- Передний увеит. При развитии патологии у лиц пожилого возраста, поражается только одно глазное яблоко. На фоне старения организма структуры глазного яблока контактируют с поверхностью искусственного хрусталика глаза. Это приводит к деградации и дистрофическим изменения пигментного эпителия, нарушает отток внутриглазной жидкости.
Методы лечения
Схема лечения пигментной глаукомы зависит от выраженности патологического процесса. На начальном этапе развития заболевания при отсутствии миопии назначается лекарственная терапия, которая включает в себя миотики. К данной категории препаратов относят средства с антихолинэстеразным эффектом, холиномиметики. Такие медикаменты отделяют радужную оболочку от связочного аппарата глаза, благодаря чему происходит отток внутриглазной жидкости.
СПРАВКА. При отсутствии терапевтического эффекта консервативного лечения проводится оперативное вмешательство, исправляющее нарушения циркуляции влаги внутри глазного яблока.
Если заболевание проявилось в молодом возрасте, допускается осуществление лазерной трабекулопластики. При этом силу теплового излучения определяют в зависимости от степени выраженности СПД. Чтобы предупредить разрушение пигментного слоя и устранить симптомы смещения радужной оболочки, осуществляется лазерная иридотомия.
Иридэктомия проводится на фоне СПД при наличии зрачкового блока — патологии, при которой влага не может проникнуть из задней камеры глаза в переднюю через зрачок. Данный вид хирургической операции осуществляется только на поздних стадиях развития патологии.
Трабекулэктомия считается более сложной процедурой. Проводится только больным с трабекулопластикой, высокой устойчивостью к лекарственной и лазерной терапии. После проведения операции рекомендуется прием витаминных комплексов и нейропротекторов. Они улучшают работу зрительного нерва и ускоряют регенерацию поврежденных тканей.

Медикаменты
На фоне синдрома пигментной дисперсии осуществляется лекарственная терапия с назначением следующих препаратов:
- Бета-адреноблокаторы. Нормализуют давление внутри глаза.
- Простагландины. Повышают отток жидкости из склерального канала, уменьшают давление внутри глаз.
- Миотики. Обеспечивают отток избыточной жидкости за счет отделения радужки от связочного аппарата органа зрения.
- Блокаторы карбоангидразы. Стабилизируют выработку внутриглазной жидкости.
Параллельно медикаментозной терапии может проводиться лазерная коррекция зрения.
Лазерная коррекция
При СПД и пигментной глаукоме используют малоинвазивные техники:
- Лазерная трабекулопластика. Назначается на начальном этапе развития патологии с использованием низких доз теплового излучения. ⅓ части пациентов после проведения процедуры требуется проведение трабекулэктомии.
- Иридотомия. Устраняют смещенную радужную оболочку, благодаря чему предупреждает еще один выброс гранул меланина.
- Иридэктомия. В ходе хирургической операции вырезают часть радужной оболочки глаза.
Оперативное вмешательство
Чаще всего используют трабекулэктомию. Удаление трабекул осуществляют только при отсутствии эффекта от лекарственной терапии и проведения лазерной коррекции.
Прогноз
При своевременной диагностике и лечении прогноз у заболевания благоприятный. После проведения терапии острота зрения восстанавливается, лекарство позволяет сохранить трудоспособность больного. При отсутствии лечебных мероприятий или отказе пациента от проведения операции заболевание продолжает прогрессировать, перерастая в полную потерю зрения.
Заранее предупредить развитие пигментной глаукомы невозможно, потому что специфических мер или препаратов по уменьшению риска развития патологии еще не разработано. При развитии первых симптомов заболевания рекомендуется проведение иридэктомии. Лазерная коррекция проводится в качестве меры профилактики.
Людям, предрасположенным к развитию синдрома пигментной дисперсии, необходимо проверяться у офтальмолога 2 раза в год. При этом человек должен постоянно измерять артериальное давление, чтобы избежать повышение ВГД. Помимо тонометрии осуществляется офтальмоскопия, визометрия и гониоскопия.
Заключение
Пигментная глаукома характеризуется наличием гранул меланина в передней камере глаза, стекловидном теле и на задней поверхности хрусталика. Из-за скопления частиц человек начинает видеть множество мелких радуг при ярком свете. Со временем патологический процесс прогрессирует, вызывая снижение остроты и сокращение поля зрения.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Одной из причин развития глаукомы, а следовательно, и потери зрения, может быть такое заболевание, как синдром дисперсии пигмента (в английской аббревиатуре — PDS). Что это за патология, почему возникает, как развивается, расскажем в этой статье.

Синдром пигментной дисперсии считается довольно редким офтальмологическим заболеванием, которое встречается прежде всего у молодых мужчин 20-40 лет с европейским типом внешности и близорукостью в анамнезе. На его развитие может оказывать влияние генетика и наследственные факторы.
Главная опасность PDS в том, что зачастую этот синдром становится причиной пигментной разновидности глаукомы, на фоне которой может развиться необратимое поражение зрительного нерва и слепота.
Рассмотрим подробнее, в чем суть данного заболевания.
Радужная оболочка глаза содержит пигмент — тот самый естественный краситель, который придает нашим глазам определенный цвет, обеспечивает защиту от ультрафиолета. При указанном синдроме пигментные клетки радужки по какой-то причине отделяются от ее поверхности и оказываются плавающими во внутриглазной жидкости. Из-за отделившегося пигмента нарушается нормальная циркуляция жидкости, происходит сбой в работе системы водоотведения. Как результат, жидкость накапливается, давление внутри глазного яблока растет, что и приводит к развитию глаукоматозных изменений. По статистике, в половине случаев PDS осложняется пигментной глаукомой или стойким повышением внутриглазного давления без признаков глаукомы.
Симптомы заболевания
Заподозрить у себя синдром пигментной дисперсии довольно сложно, потому что заболевание может протекать без ярко выраженных симптомов. В редких случаях человек может жаловаться на головную боль, туман перед глазами. Обычно такие признаки появляются после физической активности как реакция на повышение внутриглазного давления.
Поскольку самостоятельно определить болезнь практически невозможно, необходимо регулярно обследоваться у офтальмолога. Врач сможет диагностировать PDS в процессе осмотра по специфическим симптомам. На эндотелии роговой оболочки будет заметно так называемое веретено Крукенберга — это осевшие на роговице пигментные клетки, по форме напоминающие вертикально расположенное веретено. Также на синдром могут указывать частички пигмента на передней части радужной оболочки, ее поражения в периферической зоне, пигментное напыление на поверхности глазного хрусталика и некоторые другие признаки.
Патология часто сопровождается дистрофическими изменениями и разрывами сетчатки, поэтому в ходе офтальмологической диагностики врач обязательно контролирует состояние глазного дна.
Как лечат?
Специфического лечения синдрома в современной офтальмологии не существует. Но если подобный диагноз поставлен, пациенту обычно назначают капли или хирургические процедуры, цель которых — снизить внутриглазное давление. Лечение носит, скорее, профилактический характер и помогает избежать развития глаукомы — самого грозного осложнения PDS.
Также людям с синдромом пигментной дисперсии в целях профилактики отделения пигментных клеток рекомендуют ограничить физические нагрузки.
Команда MagazinLinz.ru
Источник
| УДК: | 617.7-007.681:617.753.2 |
Бабаджанова Л.Д., Кариев А.В., Гопуров М.К.
1Ташкентский педиатрический медицинский институт
Синдром пигментной дисперсии (СПД) — двусторонний патологический процесс, характеризующийся вымыванием пигмента из пигментного эпителия заднего листка радужки и его оседанием на структурах переднего отрезка глаза. Впервые он был описан в 1949 г. S. Sugar и R. Barbour у пациентов, имеющих миопическую рефракцию. СПД чаще встречается у молодых мужчин. В 50% случаев СПД переходит в пигментную глаукому [1, 2].
В качестве иллюстрации приводим собственное клиническое наблюдение не совсем типичного течения СПД.
Больной А., 2003 года рождения, наблюдался в 2011 г. в глазном отделении клиники Ташкентского педиатрического медицинского института. Из анамнеза известно, что низкое зрение у ребенка впервые отмечено в 5-летнем возрасте. Через 2 года по поводу выявленной в условиях стационара высокой врожденной миопии обоих глаз с трофической целью была проведена склероукрепляющая операция.
В настоящее время у ребенка имеются следующие изменения. Острота зрения правого глаза — pr.l.certae. Острота зрения левого глаза — 0,06, с коррекцией 0,4. OU-диаметр роговицы 9,5 мм (микрокорнеа). На задней поверхности роговицы определяются пылеобразные комочки пигмента, расположенные в форме вертикального веретена («веретено» Крукенберга). Передняя камера глубокая, влага прозрачная. Мидриаз. Наблюдается смещение кпереди периферической части радужки (пролапс). Атрофия пигментного эпителия радужки с трансиллюминационными ее дефектами. Распыление пигмента на передней капсуле хрусталика.
При гониоскопии — отложение пигмента в трабекулярной сети. Пигментация гомогенна, формирует плотную, равномерную пигментную полоску.
Угол передней камеры открыт, широкий, атрофические изменения мезодермального листка прикорневой зоны радужки.
Глазное дно: паркетный тип сетчатки, миопический конус, веерный рефлекс от фовеа, макулярный рефлекс расширен.
Тонометрия правого глаза — 38 мм рт.ст.
Тонометрия левого глаза — 32 мм рт.ст. Поля зрения справа определить не удалось. На левом глазу отмечено сужение поля зрения на 30°.
По совокупности выявленных офтальмологических изменений поставлен клинический диагноз: cиндром пигментной дисперсии, пигментная глаукома, миопия врожденная, высокая, оперированная, стабилизированная.
На фоне проводимой гипотензивной терапии офтальмотонус сохранялся повышенным (до 36 мм рт.ст.). Поэтому в дальнейшем была проведена cинусотрабекулотомия, базальная иридэктомия, частичная синехиотомия (иридокапсулярные сращения) на фоне гипотензивной (тимолол 0,25 % и 1% раствор пилокарпина) и противовоспалительной терапии.
После проведенного лечения как глубина передней камеры, так и степень пролапса радужки уменьшилась. Мидриаз сохранялся. Тонометрия правого глаза — 22 мм рт.ст. Тонометрия левого глаза 20 мм рт. ст. Острота зрения правого глаза — 0,01, не корригирует. Острота зрения левого глаза — 0,07, с коррекцией 0,5.
Таким образом, офтальмологические изменения в виде двустороннего «веретена» Крукенберга, глубокой передней камеры, атрофии пигментного эпителия радужки с трансиллюминационными ее дефектами, распыления пигмента на передней капсуле хрусталика и отложения пигмента в трабекулярной сети у ребенка 8 лет явились типичными симптомами синдрома пигментной дисперсии и начальной пигментной глаукомы.
Обращает на себя внимание то, что манифестация клинических признаков была обнаружена нами у мальчика в 8-летнем возрасте, а судя по анамнезу заболевания первые признаки появились ещё раньше.
По данным же литературы синдром пигментной дисперсии чаще развивается у 20-45 летних мужчин.
Наметившаяся тенденция к переходу заболевания в пигментную глаукому заставила нас выполнить синусотрабекулотомию, базальную иридэктомию, частичную синехиотомию. Наряду с примененным нами подходом к лечению есть основания не отказываться и от инстилляций раствора пилокарпина.
На наш взгляд миотическое действие данного препарата способствует ликвидации обратного зрачкового блока и уменьшению пролапса радужки.
©КОЛЛЕКТИВ АВТОРОВ, 2014
Страница источника: 38
Просмотров: 803
Источник
