Синдром передней лестничной мышцы мкб 10
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Профилактика
Другие названия и синонимы
Синдром Наффцигера, Скаленус–синдром.
Названия
Название: Синдром лестничной мышцы.
Синдром лестничной мышцы
Синонимы диагноза
Синдром Наффцигера, Скаленус–синдром.
Описание
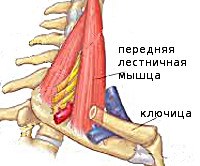
Синдром лестничной мышцы. Совокупность нейрогенных и сосудистых нарушений, возникающих при компрессии проходящих между лестничными мышцами сосудов и нервов. Клиническая картина представлена цервикалгией, брахиалгией, симптомами артериальной недостаточности или венозного застоя, трофическими нарушениями в верхней конечности. Диагноз устанавливается на основании осмотра, данных неврологического статуса, результатов рентгенографии, КТ, МРТ, УЗДГ, электронейромиографии. Лечение – фармакотерапия в сочетании с немедикаментозными методиками (мануальная терапия, физиотерапия, массаж, кинезиотерапия, остеопатия), при недостаточной эффективности проводятся хирургические операции.

Синдром лестничной мышцы
Дополнительные факты
Синдром лестничной мышцы (СЛМ) относится к нейрососудистым компрессионным синдромам. Получил своё название от мышц, между которыми происходит сдавление подключичных сосудов и ветвей плечевого сплетения, лежащее в основе заболевания. Поскольку в латинской терминологии лестничные мышцы называются «скалени», в неврологии данная патология широко известна под синонимичным названием «скаленус-синдром». Наиболее частой причиной заболевания выступает остеохондроз шейного отдела позвоночника. Распространенность скаленус-синдрома среди пациентов с клинически проявленным шейным остеохондрозом составляет 6%. Пик заболеваемости приходится на возрастной период 20-50 лет. Среди больных преобладают женщины.
Причины
Различают переднюю, среднюю и заднюю лестничные мышцы. Они начинаются от поперечных отростков шейных позвонков и крепятся к двум первым рёбрам. Указанные мышцы участвуют в поворотах головы, поднимают верхние рёбра при вдохе. Между мышцами проходят иннервирующие руку нервные стволы плечевого сплетения, между первой и второй лестничной мышцей — подключичная артерия и вена. При уменьшении межлестничного пространства происходит компрессия расположенных в нём анатомических образований, развивается синдром лестничной мышцы. Основными этиофакторами СЛМ выступают:
• Шейный остеохондроз. Раздражающее воздействие остеофитов на нервные корешки потенцирует и поддерживает рефлекторное тоническое сокращение лестничных мышц. Верхние рёбра приподнимаются, межлестничное расстояние уменьшается, вызывая сдавление сосудов и нервных волокон.
• Искривление позвоночника. Избыточный шейный лордоз, нарушение осанки, патологическая установка головы с наклоном вперёд приводят к изменению анатомического взаиморасположения костных и мышечных структур, формирующих межлестничное пространство. В результате отмечается уменьшение последнего и возникновение компрессии.
• Травмы. Перелом ключицы, 1-2-го ребра, травмирование мягких тканей шеи, верхних отделов грудной клетки обуславливают изменение конфигурации межлестничного промежутка, его дополнительное уменьшение за счёт отёчности травмированных тканей. Травма нервов может становиться причиной нейрогенного СЛМ.
• Врождённые аномалии. Из-за наличия дополнительного ребра, уплотнения связки, соединяющей ребро и позвоночник, расстояние между ключицей и верхними рёбрами сокращается. Создаются условия, вызывающие сдавление нервно-сосудистого пучка в межлестничном пространстве.
• Занятия спортом. Регулярные занятия тяжёлой атлетикой, отдельными видами единоборств, плаванием приводят к увеличению объёма шейных мышц, что может провоцировать компрессию. Развитие СЛМ вследствие повышенной нагрузки на ткани данной области возникает при занятиях бейсболом, баскетболом, теннисом, поскольку они связаны с подъёмом руки вверх.
• Увеличение веса. Значительный набор массы тела при ожирении, в период беременности сопровождается увеличением объёма тканей шеи. Следствием этого становится уменьшение межлестничного промежутка, приводящее к возникновению СЛМ.
Формированию скаленус-синдрома способствует непропорциональное развитие шейной мускулатуры, длительное вынужденное положение руки (например, при работе за компьютером). Предрасполагающими факторами нейрогенного СЛМ являются эндокринные заболевания, протекающие с поражением нервных стволов (сахарный диабет, гипотиреоз). К факторам риска относят также женский пол, возраст старше 20 и моложе 50 лет.
Патогенез
Волокна плечевого сплетения дают начало нервам, иннервирующим плечо и верхнюю конечность. Их компрессия вызывает боли, сенсорные расстройства, снижение мышечной силы. Функциональная слабость мышц потенцирует нарушения биомеханики плечевого сустава, изменения последовательности включения мышц плечевого пояса в двигательный акт с формированием патологических моторных паттернов. Из-за изменения двигательных стереотипов повышается нагрузка на мышцы, что выступает дополнительным патогенетическим звеном в развитии СЛМ.
Подключичная вена и артерия обеспечивают кровоснабжение верхней конечности. Вследствие компрессии артерии ухудшается кровенаполнение сосудов руки, возникают нарушения трофики в ее тканях. Сдавление вены ведёт к ограничению оттока крови из сосудов верхней конечности, развивается венозный застой. Кровоснабжение конечности нарушается, формируются трофические расстройства.
Классификация
В большинстве случаев скаленус-синдром протекает со смешанными нейрососудистыми расстройствами. В зависимости от ведущего механизма в клинической картине преобладают нервные или сосудистые симптомы. Согласно патогенетической классификации различают три основных вида синдрома лестничной мышцы:
• Нейрогенный. Возникает вследствие сдавления нервов плечевого сплетения. В клинике доминируют чувствительные расстройства, болевой синдром, периферический парез руки.
• Артериальный. Развивается при компрессии подключичной артерии. Проявляется онемением, бледностью и похолоданием кожных покровов, снижением пульсации артерий поражённой конечности.
• Венозный. Формируется при сдавлении подключичной вены. Характеризуется отёчностью, цианозом, расстройством чувствительности верхней конечности.
Симптомы
Для патологии типична острая манифестация клинической симптоматики с интенсивной болью в шее (цервикалгией), иррадиирующей вдоль верхней конечности. У ряда больных отмечается головная боль (цефалгия), изолированная боль в руке (брахиалгия). При левосторонней локализации патологии возможны псевдокардиалгии. Пациенты связывают появление болей с предшествующим статическим перенапряжением мускулатуры плечевого пояса и шеи. Усиление болевых ощущений провоцируют повороты головы, движения в плечевом суставе, глубокий вдох. Для облегчения состояния больные ограничивают указанные движения.
Боль в шее. Рвота. Слабость в руках. Тошнота.
Возможные осложнения
Укорочение лестничной мышцы приводит к подъёму двух верхних рёбер с выключением их из акта дыхания. Изменяется положение остистых отростков позвонков, что обуславливает образование шейного горба. Скаленус-синдром может вызывать нейродистрофические изменения тканей плечевого сустава с развитием плечелопаточного периартроза и стойким ограничением движений в плече. Серьёзным осложнением является вертебробазилярная недостаточность (ВБН) — нарушение кровоснабжения затылочных долей и основания головного мозга. ВБН проявляется головокружением, неустойчивостью походки, цефалгией затылочной локализации, тошнотой, рвотой, снижением остроты зрения, фотопсиями.
Диагностика
Основные диагностические трудности связаны со схожестью клинической картины СЛМ и вертеброгенного корешкового синдрома, наличием у многих пациентов признаков остеохондроза. Неполное физикальное обследование больного приводит к ошибочному диагностированию шейного радикулита и некорректному назначению лечения. Первоначально предположить синдром лестничной мышцы позволяют выраженные сосудистые нарушения. Перечень обследований, необходимых для установления диагноза, включает:
• Осмотр невролога. Отмечается анталгическая установка головы, ограничение двигательного объёма в плече и шейном отделе позвоночного столба. Пальпаторно определяется уменьшение длины лестничной мышцы, высокое стояние верхнего ребра, его ограниченное участие в дыхательных движениях. В поражённой конечности выявляется гипотония, гипорефлексия, парез, болевая гипестезия по корешковому типу, снижение пульсации на лучевой артерии. Пробы Танноци и Эдсона положительные.
• Рентгенография. Рентгенография грудной клетки позволяет диагностировать наличие дополнительного ребра и прочие пороки развития. Рентгенография шейного отдела обнаруживает остеохондроз, снижение высоты межпозвонковых промежутков.
• Электронейромиография. Регистрирует нейрофизиологические признаки частичного блокирования прохождения нервных импульсов на подключичном уровне. При определённом стаже заболевания данные ЭНМГ свидетельствуют о дегенеративных изменениях нервных стволов на указанном уровне.
• Томография. КТ позвоночника в шейном отделе обеспечивает детализацию костных изменений. МРТ шейного отдела визуализирует мягкотканные структуры, даёт возможность исключить межпозвоночную грыжу, спинальную опухоль.
• УЗДГ брахиоцефального ствола. Ультразвуковая допплерография проводится для оценки кровотока в подключичных сосудах. Определяется сужение просвета сосудов на уровне лестничных мышц.
Скаленус-синдром необходимо дифференцировать от межпозвоночной грыжи шейного отдела, радикулита, корешкового синдрома опухолевой этиологии. Исключить данные заболевания помогает проведение компьютерной и магнитно-резонансной томографии. При левостороннем СЛМ с симптоматикой кардиалгии дифдиагноз проводится с приступами стенокардии, инфарктом миокарда, нейроциркуляторной дистонией. Может потребоваться консультация кардиолога, ЭКГ, эхокардиография.
Лечение
Разработано множество методов лечения СЛМ, начиная от фармакотерапии и заканчивая лечебной физкультурой. Понимание патогенетических механизмов развития синдрома привело к широкому распространению немедикаментозных методик, позволяющих восстановить нормальные анатомические взаимоотношения структур, ограничивающих межлестничное пространство, и двигательный паттерн. Эффективность фармакотерапии ограничена – она значительно облегчает состояние пациентов с интенсивным болевым синдромом, способствует расслаблению и улучшению метаболизма мышечных тканей, но не может воздействовать на причины, вызывающие заболевание. Выраженные сосудистые и неврологические нарушения, резистентность к консервативной терапии обуславливают необходимость операций. В процессе лечения возможно использование следующих методов:
• Медикаментозная терапия. Купирование болей проводится обезболивающими, нестероидными противовоспалительными препаратами в комбинации с седативными средствами. Интенсивный болевой синдром является показанием к лечебным блокадам с введением глюкокортикоидов и местных анестетиков. Для снятия тонического мышечного напряжения назначают миорелаксанты, для поддержания трофики нервных стволов — витамины группы В.
• Немедикаментозные методы. Восстановление правильных анатомических взаимоотношений достигается сеансами остеопатии или мануальной терапии. Расслаблению мышц способствует миофасциальный массаж, постизометрическая релаксация. Обезболивающим и противовоспалительным эффектом обладает УЗ-терапия, магнитотерапия, ультрафонофорез с лидокаином или гидрокортизоном. Кинезиотерапия направлена на восстановление физиологичных двигательных паттернов. Для укрепления мышечной ткани применяется ЛФК, массаж, грязелечение.
• Хирургические вмешательства. Основными методами оперативного лечения являются скаленотомия (рассечение лестничной мышцы), резекция первого ребра, скаленотомия с одновременной резекцией ребра. Зачастую скаленотомию дополняют периартериальной симпатэктомией. При нарушении проходимости подключичных сосудов выполняют соответствующие реконструктивные сосудистые операции. При наличии костных аномалий производят их коррекцию: удаление шейного ребра, гипертрофированного поперечного отростка VII шейного позвонка.
Профилактика
Своевременная постановка диагноза и комплексная терапия позволяют добиться полного выздоровления пациента. Некорректная диагностика и лечение СЛМ как шейного радикулита приводит к временному улучшению с последующим рецидивированием симптоматики. Рецидивы после хирургического лечения по различным данным составляют 10-20%. Профилактика скаленус-синдрома включает здоровый образ жизни, умеренные физические нагрузки, регулярное выполнение упражнений для укрепления позвоночника и формирования правильной осанки, здоровое питание с поддержанием оптимальной массы тела, коррекцию эндокринного дисбаланса, предупреждение травматизма.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Синдром передней лестничной мышцы (его также называют синдромом Наффцигера – по имени автора, описавшего это заболевание впервые – H.C. Naffziger, 1937) является одним из самых частых вариантов патологии в сборной категории синдромов, наблюдающихся в верхнем входе грудины.
Код по МКБ-10
M62 Другие поражения мышцы
Эпидемиология
Обычно подобный синдром развивается у людей в возрасте от 30-35-ти лет. Он одинаково присущ как мужчинам, так и женщинам. В основном наблюдается у тех, кто занимается тяжёлым физическим трудом. При этом в 96% всех случаев это заболевание развивается вследствие шейного остеохондроза.
 [1], [2], [3], [4]
[1], [2], [3], [4]
Причины синдрома передней лестничной мышцы
Причиной появления синдрома является рефлекторный мышечный спазм, который возникает вследствие раздражения корешков из-за развития шейного остеохондроза. Располагается передняя лестничная мышца в промежутке между поперечными окончаниями 3-6 позвонков шеи, а также 1-ым ребром. В этом месте также располагается нижняя область плечевого сплетения вместе с находящейся под ключицей артерией – они сдавливаются вследствие сужения мышцы.
 [5], [6], [7]
[5], [6], [7]
Факторы риска
Основными факторами риска развития патологии являются травмы шеи, головы, рук, а помимо этого аномальные изменения передней лестничной мышцы, резкое снижение веса, а также связанные с возрастом изменения в структуре скелета.
 [8], [9], [10], [11]
[8], [9], [10], [11]
Патогенез
При синдроме Наффцигера у больного наблюдается уплотнение, спазмирование, либо утолщение обозначенной мышцы, а кроме этого вторичное сдавление пучка сосудисто-нервных окончаний (находящиеся под ключицей вена с артерией, а вместе с ними пучок внутри плечевого нервного сплетения, который формируется из корешков типа С8-Т1) в области межлестничного пространства (между 1-ым ребром и спазмированной мышцей).
 [12], [13], [14], [15], [16], [17], [18], [19]
[12], [13], [14], [15], [16], [17], [18], [19]
Симптомы синдрома передней лестничной мышцы
Данному синдрому характерны следующие симптомы: болевые ощущения в области шеи, которые переходят вниз по руке с локтевого края, а помимо этого болезненные ощущения с натяжением в руке. Болевой синдром становится сильнее ночью, а также в случае глубокого вдоха и попытки наклонить голову на здоровый бок. В отдельных случаях боль способна переходить и в область плечевого пояса, подмышек и грудины. Может ощущаться кистевая слабость (в основном в 4-5 пальцах), а иногда наблюдается появление вазомоторных нарушений в кисти. Вместе с этим в руке может ощущаться покалывание с онемением, в особенности в предплечье, а также по ульнарной кистевой стороне.
В результате сдавления артерии из-за спазма передней лестничной мышцы начинает напухать надключичная ямка, а помимо этого понижается амплитуда артериальных колебаний и уровень АД (в случае поворачивания головы в противоположную сдавленной мышце сторону). Вместе с этим возможно развитие парестезий в верхней конечности, а также головные боли.
Могут также появляться синюшность либо бледность, а также припухлость в области кисти, а кроме этого снижаться температура кожи. Возможно огрубение кожного покрова, развитие остеопороза кистевых костей, а также развитие ломкости ногтей. При пальпации уплотнённой мышцы пациент ощущает боль.
Осложнения и последствия
В случае нарастания проявлений синдрома возможно развитие некоторых осложнений: гипотрофия кистевых мышц, сопровождаемая симптомами плохого кровообращения в конечности. Это состояние похоже на болезнь Рейно (снижение пульса внутри лучевой артерии, отёк кисти, появление гипертонических кризов, вызываемых холодом, и проч.).
 [20], [21], [22], [23], [24], [25], [26], [27], [28]
[20], [21], [22], [23], [24], [25], [26], [27], [28]
Диагностика синдрома передней лестничной мышцы
В основе процесса диагностики находится клиническая картина заболевания: в результате пальпации на шее у больного обнаруживается односторонний отёк и утолщение (правее или левее, в зависимости от того, какая из мышц сдавливается) – эта область также болезненная.
Чтобы уточнить поставленный диагноз, выполняют так называемую пробу Эдсона: для этого руку пациента отводят назад, а затем он должен запрокинуть голову. Вследствие этого усиливается компрессия спазмированной мышцы в отношении подключичной артерии. В случае, если проба положительная – боль усилится, а рука онемеет. При этом пульсация в области лучевой артерии ослабится либо вообще исчезнет.
В процессе диагностики выполняются такие инструментальные процедуры, как реовазография, осциллография, а помимо этого объёмная сфигмография.
 [29], [30], [31], [32], [33], [34]
[29], [30], [31], [32], [33], [34]
Дифференциальная диагностика
В процессе диагностики крайне важно вовремя отличить присущее вышеуказанной патологии рефлекторное стягивание мышцы от очень похожего по симптоматике синдрома Панкоста, который развивается на фоне опухоли легочной верхушки.
 [35], [36], [37]
[35], [36], [37]
Лечение синдрома передней лестничной мышцы
Основной целью лечебного курса является устранение дискомфортных ощущений (онемения и боли), а помимо этого восстановление естественного здорового состояния сосудов и мышц вместе с двигательной функцией верхней конечности. На начальном этапе лечение производится консервативными методами.
В процессе лечения используются различные лекарства – проводится новокаиновая блокада спазмированной мышцы (в качестве вспомогательного средства разрешается введение гидрокортизона). Также в место сдавления нерва может вводиться дипроспан. Вместе с этим назначаются противовоспалительные средства (салицилаты с бруфеном), обезболивающие лекарства, а также вазодилатирующие ЛС (такие, как но-шпа, компламин и никошпан).
Комплексное консервативное лечение также включает употребление витаминов из категории В.
Среди физиотерапевтических процедур – массаж области сдавления, УВЧ, воздействие диадинамическими токами, а также электрофорез салицилатов или новокаина.
Выполняются и процедуры лечебной физкультуры, проводится иглотерапия, изометрическая миорелаксация, а помимо этого прогревание больного места с помощью сухого тепла.
В случае, когда консервативная терапия не дала необходимых результатов, может быть назначена хирургическая операция. При этом проводится процедура скаленотомии (резекция мышцы) либо удаление части шейного ребра.
Прогноз
Синдром передней лестничной мышцы будет иметь благоприятный прогноз при своевременном лечении. А вот при промедлении в этой ситуации возможно развитие необратимых изменений в функционировании нервно-сосудистого пучка, вследствие чего наступает пожизненный паралич конечности.
 [38], [39]
[38], [39]
Источник
