Синдром острый живот для фельдшера
Понятие острого живота
Острый живот — это ряд острых хирургических заболеваний органов брюшной полости угрожающие развитию перитонита или уже приведший к нему, а также осложняются внутрибрюшинным кровотечением. 
Понятие собирательное, но имеет большое практическое значение, так как нацеливает врача на неотложную госпитализацию больного и операцию, чтобы предупредить развитие перитонита, производит с ним борьбу или прекращается смертью кровопотери.
Выраженность и сила симптомов не определяет диагноз острого живота
Заболевания входящие в синдром острого живота
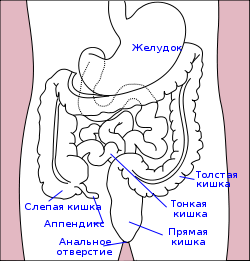
— Аппендицит
— Флегмонозный холецистит
— Острый панкреатит
— Перфорация желчного пузыря
— Перфорационная язва желудка и двенадцатиперстной кишки
— Непроходимость кишечника
— Расслаивающая аневризма брюшного отдела аорты
— Тромбоэмболия нозотериальных сосудов
— Кровотечение в брюшную полость
— Открытые травмы живота
— Внутрибрюшной разрыв мочевого пузыря
— Разрыв селезенки
— Гинекологические заболевания такие как внематочная беременность, разрыв кисты яичника, перекрут ножки кисты яичника.
Существует ряд заболеваний в клинической картине, которой входят симптомы сходные с симптомами острого живота, то есть напоминают острый живот, но им не являются. Это симптомокомплекс острого живота его своеобразная маска называется псевдоабдоминальный синдром.
Заболевания наиболее часто симулирующие острый живот
1. Диафрагмальный плеврит
2. Нижнедолевая пневмония
3. Инфаркт миокарда, локализованный в нижней стенке (диафрагмальный инфаркт)
4. Почечная колика
5. Пиелонефрит
6. Паранефрит
7. Сердечная недостаточность
8. Забрюшинная гематома
9. Травмы ребер, позвоночника, костей таза
Принципиальное значение в диагностике острого живота и псевдоабдоминального синдрома важно для решения проблемы обезболивания и госпитализации: если есть подозрение на острый живот, то необходима госпитализация в хирургическое отделение, но обезболивание не производят до уточнения диагноза
Клиника острого живота
1. Боли в животе: тупая или острая, приступообразная, или постепенно нарастает. Неправильное мнение, что при остром животе боль всегда сильная и острая.
2. Брюшной пресс напряжен при пальпации определяется чувствительность кожи, особенно над очагом патологического процесса.
Для учета реакции раздражения брюшины используется симптом Щеткина-Блюмберга
Симптомы пареза кишечника со вздутием живота и неотхождение газов, отсутствие перистальтики при аускультации
3. При перкуссии в нижних частях живота при уже развившемся перитоните определяется притупление за счет выхода гнойного содержимого
4. Выражение лица страдальческое, осунувшиеся, заостренные черты лица (лицо Гиппократа)
6. Сухость во рту, дыхание несвободное, так как больной щадит живот, потому что глубокие вдохи усиливают боль
7. Тахикардия. В случае перфорации полого органа, например, перфорационная язва двенадцатиперстной кишки, отсутствует печеночная тупость при перкуссии печени
Обязательно надо проводить исследование через прямую кишку и влагалище. Дает возможность пальпировать инфильтрат, гематому, ущемленный участок кишки, установить локальную болезненность
Понятие острого живота свойственна известная общность и хотя он общепризнан необходимо во всех случаях на основании тщательно собранного анамнеза, объективных признаков, динамики болезни стремится к установке нозологического диагноза.
При осмотре больного обязательно исследовать дыхательную систему (хрипы в легких, обследовать сердечнососудистую систему, снять ЭКГ и так далее)
Вместе с тем необходимо понимать, что польза обобщающего понятия острого живота в том, что врач или фельдшер, не установив точного диагноза, но констатировав развитие брюшной патологии должен принять срочные меры. Временный фактор имеет важное значение, так как ранняя диагностика острого живота и соответствующая ранняя госпитализация больного позволяет предотвратить развитие осложнений таких как перитонит
Лекцию читал Гарсия Владимир Павлович
Читайте также
— Абдоминальные симптомы и синдромы в хирургии. Симптомы аппендицита. Что такое симптом Воскресенского и Кохера и другие симптомы острого живота?
— Заболевания острого живота. Какие патологии приводят к данному синдрому? Шпаргалка от работников скорой медицинской помощи
Источник
Тактика фельдшера при «остром животе»
- 1. При «остром животе», несмотря на интенсивный болевой сидром и дефицит времени, необходимо тщательно собрать анамнез, провести осмотр в полном объеме, в строгой последовательности.
- 2. По возможности — консультация хирурга, при клинической картине «острого живота» больной должен быть немедленно госпитализирован в профильное учреждение.
- 3. До момента госпитализации запрещается применять болеутоляющие и наркотические средства, антибиотики, слабительные, клизму.
- 4. В ряде случаев во время транспортировки необходимо введение больным желудочного зонда при многократной рвоте и др.
- 5. При снижении АД показано в/в вливание плазмозамещающих растворов, сердечно-сосудистых средств и т. д.
Тактика и неотложная помощь при почечной колике
Почечная колика, особенно впервые диагностируемая, требует экстренной помощи и срочной госпитализации больного в урологическое или хирургическое отделение.
Проведение лечебных мероприятий при почечной колике в догоспитальном периоде допустимо лишь тогда, когда диагноз не вызывает сомнений (имеются анамнестические данные об обострениях мочекаменной болезни).
- 1. Тепловые процедуры (грелка, нагретый песок на поясничную область, горячая ванна — температура 40—50 °С) с учетом противопоказаний.
- 2. Для купирования болевого синдрома применяют:
- • комбинированные препараты, содержащие анальгетик, спазмолитик и ганглиоблокатор: препаратом выбора является ме- тамизол натрия (баралгин, максиган, спазган, спазмалгон, три- ган и др.) взрослым и детям старше 15 лет вводят в/в медленно 2—5 мл препарата со скоростью 1 мл в 1 мин или в/м или ре- валгин 5 мл в/в или в/м;
- • кеторолак (НПВС) в/в 30 мг (1 мл), дозу вводить не менее чем за 15 с (в/м, анальгетический эффект наступает через 30 мин) или Диклофенак натрия (НПВС) 3 мл (75 мг) в/м или 100 мг в виде свечи;
- • возможно введение анальгина 50 % раствора — 2 мл в/м или в/в.
- 3. В целях ликвидации спазма и восстановления оттока мочи применяют спазмолитики:
- • дротаверин (миотропный спазмолитик) 2 % раствор — 2—4 мл (40—80 мг) в/в медленно;
- • папаверин 2 % раствор или но-шпа 2 % по 2 мл в/м или в/в;
- • платифиллин 0,2 % раствор 1—2 мл п/к или атропин 0,1 % раствор 1 мл в/м или п/к;
- • нитроглицерин (допускается использовать в качестве спазмолитика) под язык в таблетках (1/2 таблетки — 0,25 мг) или 1 доза в виде аэрозоля 0,4 мг.
Показания к госпитализации
- 1. Экстренная госпитализация в урологическое отделение:
- • некупирующаяся почечная колика;
- • наличие признаков осложнений;
- • двусторонняя почечная колика.
Транспортировка осуществляется на носилках в положении лежа.
- 2. Если диагноз почечной колики вызывает сомнение, больных госпитализируют в приемное отделение многопрофильного стационара.
- 3. Допустимо оставить на амбулаторное лечение пациентов молодого и среднего возраста при их отказе в случае:
- • удовлетворительного стабильного состояния;
- • отсутствия признаков осложнений;
- • умеренного болевого синдрома;
- • хорошего эффекта от анальгетиков;
возможности амбулаторного обследования, контроля и лечения. Тактика и неотложная помощь при желчной колике
- 1. При некупирующейся желчной колике немедленная госпитализация в хирургическое отделение.
- 2. Полный покой.
- 3. Для снятия спазма, напряжения гладкой мускулатуры желчного пузыря и протоков ввести:
- • дротаверин (миотропный спазмолитик) 2 % раствор — 2—4 мл (40—80 мг) в/в медленно;
- • папаверин 2 % раствор или но-шпа 2 % по 2 мл в/м или в/в;
- • платифиллин 0,2 % раствор 1—2 мл п/к или атропин 0,1 % раствор 1 мл в/м или п/к;
- • нитроглицерин (допускается использовать в качестве спазмолитика) под язык в таблетках (1—2 таблетки или 1 доза в виде аэрозоля 0,4 мг) или 4—5 капель на 1 % раствора на сахар под язык). Нитроглицерин действует на мускулатуру сфинктера Одди, расслабляя ее.
- 4. Если нет сомнения в правильности диагноза, назначают обезболивающие средства:
- • комбинированные препараты, содержащие анальгетик, спазмолитик и ганглиоблокатор: метамизол натрия (баралгин, мак- сиган, спазган, спазмалгон, триган и др.) взрослым и детям старше 15 лет вводят в/в медленно 2—5 мл препарата со скоростью 1 мл в 1 мин или в/м или ревалгин 5 мл в/в или в/м;
- • кеторолак (НПВС) в/в 30 мг (1 мл), дозу вводить не менее чем за 15 сек (в/м, анальгетический эффект наступает через 30 мин) или диклофенак натрия (НПВС) 3 мл (75 мг) в/м или 100 мг в виде свечи;
- • возможно введение анальгина 50 % раствора — 2 мл в/м или в/в.
Тактика и неотложная помощь при остром панкреатите
- 1. Обеспечить венозный доступ и поддержание жизненно важных функций организма (в соответствии с общереанимационными принципами).
- 2. Начать инфузионную терапию (800 мл и более) в/в капельно: раствор натрия хлорида 0,9 % — 400 мл, глюкоза 5 % — 400 мл.
- 3. Провести обезболивание (после начала инфузионной терапии из-за возможного снижения АД):
- • при боли средней интенсивности применяют спазмолитики: дротаверин (папаверин) в/в медленно 2—4 мл 2 % раствора под контролем АД. Допустим прием нитроглицерина под язык в таблетках (0,25 мг или полтаблетки) или спрея (0,4 мг или 1 доза);
- • при выраженном болевом синдроме используют ненаркотические анальгетики: в/в кеторолак 30 мг (1 мл), дозу необходимо вводить не менее чем за 15 секунд (при в/м введении анальгетический эффект развивается через 30 мин).
Показания к госпитализации
Пациенты с острым панкреатитом нуждаются в госпитализации в отделение скорой помощи (приемное отделение) хирургического стационара.
Источник
Острый аппендицит:
—————————-
Боли в правой подвздошной области, усиливающуюся при кашле, чихании, ходьбе. Иррадиации боли нет! Симптомы:
1. Щёткина- Блюмберга
(симптом раздражения брюшины).
2. Ситковского (усиление боли при повороте больного на левый бок).
3. Бартомье Михельсона (усиление боли при пальпации в правой подвздошной области в положении больного на левом боку).
4. Кохера — Волковича (боль вначале локализуется в эпигастрии, а затем переходит в правую подвздошную область).
5. Образцова (при пальпации в области аппендикса с вытянутой вверх ногой — резкое усиление боли).
6. Ровзинга (при толчкообразной пальпации в левой половине живота -боли справа за счёт передвижения газов).
7. Воскресенского (симптом «рубашки»). Острый холецистит:
—————————
Боли в правом подреберье, эпигастрии. Тошнота, многократная рвота желчью, не приносящая облегчения, горечь во рту.
Положительный симптом Щёткина-Блюмберга,
симптом Ортнера (поколачивание по рёберной дуге справа — резкое усиление боли),
Мерфи (симптом «прерванного вдоха» — при введении пальцев рук в правое подреберье просят больного вдохнуть при этом происходит резкое усиление
боли),
Френикус — симптом (боль в правом плече и надплечье).
Может быть повышение температуры тела до фебрильных цифр, желтуха, задержка стула, вздутие живота.
Прободная язва желудка или 12-перстной кишки:
———————————————————————-
Сильнейшая боль в эпигастрии («удар кинжалом»),
бледность, холодный пот, тахикардия, снижение артериального давления, дефанс,
положительный симптом Щёткина-Блюмберга, рвота.
Больной лежит на боку или спине с подтянутыми к животу ногами. Перкуторно — печёночная тупость отсутствует, аускультативно — отсутствие кишечных шумов.
Желудочное, желудочно-кишечное кровотечение:
————————————————————————
При язве желудка или 12-п. кишки.
Слабость, г/кружение, рвота алой кровью или типа «кофейной гущи», бледность, сухость во рту, жажда, тахикардия, снижение АД, дёгтеобразный чёрный стул (мелена), м/б
боли в эпигастрии.
Симптом Бергмана — исчезновение болей вслед за начавшимся к/течением (при язвенной болезни).
Острая кишечная непроходимость:
————————————————
Острая сильная схваткообразная боль в животе, рвота, задержка стула и газов, тахикардия, артериальная гипертензия, возможно повышение температуры тела от
субфебрильных цифр до фебрильной.
Язык сухой, обложен налётом.
Живот вздут, резко напряжён, асимметричен.
При пальпации определяется опухолевидное выпячивание, «шум плеска».
Аускультативно «шум падающей капли».
Прерывание внематочной беременности (по типу разрыва маточной трубы):
———————————————————
Анамнез: нарушение менструального цикла, задержка mensis.
Острая внезапная боль внизу живота, иррадиация в прямую кишку, лопатку (Френикус симптом), подреберье.
Тошнота. Стул — в норме. Ps, АД, t° — в норме. Язык — в норме.
«+» симптом Щёткина-Блюмберга.
Острый (обострение хр.) аднексит:
————————————————-
Анамнез: переохлаждение, гнойные бели, воспалительные заболевания придатков.
Острые боли внизу живота с иррадиацией в пах, внутреннюю поверхность бедра, поясницу, задний проход.
Стул — в норме, язык -влажный, при перитоните — сухой,
«+» симптом Щёткина-Блюмберга
ЖКБ. Печёночная колика:
————————————
Боли в правом подреберье, эпигастрии, иррадиирующие в правую лопатку, плечо.
«+» печёночные с.-мы — Ортнера, Мерфи
Острый панкреатит:
—————————
После погрешности в диете — интенсивная боль в эпигастрии, вокруг пупка, в правом и левом подреберьях.
Боль носит опоясывающий характер. Неукротимая рвота, не приносящая облегчения. М/б вздутие живота. Болезненность при пальпации в эпигастрии, вокруг
пупка.
«+» симптом Мендельсона (боль при поколачивании по левой рёберной дуге).
Острая окклюзия мезентериальных сосудов:
—————————————————————
Причины: эмболия, тромбоз, расслаивающая аневризма брюшной аорты,
травма.
На первой стадии (первые 5-7 ч.) боль в животе, понос, шок. Расхождение между тяжёлым общим состоянием больного и относительно небольшими изменениями, выявляемыми при осмотре живота: вздутие его
и умеренная болезненность без симптомов раздражения брюшины, ослабление перистальтики кишечника. М/б тестовидная опухоль между пупком и лобком.
Вторая стадия (через 7-12 ч.) — боль усиливается, но перитонеальных симптомов нет.
Третья стадия: больной кричит, мечется, не находит себе места, подтягивает ноги к животу, принимает коленно-локтевое положение.
Резкая боль в животе схваткообразного характера, вздутие живота, задержка стула и газов, перистальтика останавливается.
Кровянистый стул, шок, тахикардия, снижение артериального давления, рвота. Болезненность при пальпации в эпигастрии и вокруг пупка Ущемлённая грыжа:
—————————
Резкая боль в области грыжевою выпячивания, которое становится плотным, болезненным, не вправимым. Тошнота, рвота, сухость во рту, тахикардия, снижение
артериального давления.
Положительный симптом «кашлевого толчка».
Источник
Клиническая характеристика синдрома острого живота у детей
Понятие синдром «острого живота» объединяет симптомокомплекс, которым проявляются различные острые хирургические заболевания, требующие срочного оперативного вмешательства.
Наиболее часто синдром «острого живота» развивается при острых воспалительных заболеваниях полости живота — остром аппендиците, остром панкреатите, остром дивертикулите, остром перитоните, язвенно-некротическом энтероколите и некрозе кишки при поздней диагностике острой кишечной непроходимости, перфорации желудка или кишечника.
Клиническая картина
Основные симптомы «острого живота»:
• боли в животе;
• признаки раздражения брюшины, проявляющиеся локальной болезненностью и напряжением передней брюшной стенки;
• симптомы интоксикации.
Боль в животе может возникнуть при заболеваниях органов брюшной полости, забрюшинного пространства, половых органов, позвоночника, мышц брюшной стенки, нервной системы или иррадиировать в живот при заболеваниях органов грудной клетки (например, правосторонний плеврит, инфаркт миокарда и перикардит могут протекать с болью в правом или левом подреберье, эпигастрии). Боль при заболеваниях внутренних органов может быть обусловлена нарушением кровотока, спазмом гладкой мускулатуры внутренних органов, растяжением стенок полых органов, воспалительными изменениями в органах и тканях.
Боль в верхнем отделе живота справа наблюдается чаще всего при заболевании печени, желчного пузыря и желчных путей, двенадцатиперстной кишки, головки поджелудочной железы, правой почки и поражении печеночного изгиба ободочной кишки. При заболеваниях желчных путей боль иррадиирует в правое плечо, при язве двенадцатиперстной кишки и поражениях поджелудочной железы — в спину, при камнях почек — в паховую область и яички.
В верхнем отделе живота слева боль отмечается при поражении желудка, поджелудочной железы, селезенки, левой почки, а также при грыже пищеводного отверстия диафрагмы.
Боль в нижней части живота справа может быть обусловлена поражением аппендикса, нижнего отрезка подвздошной кишки, слепой и восходящего отдела ободочной кишки, правой почки и половых органов. В нижней части живота слева боль может быть вызвана поражением поперечной ободочной и сигмовидной кишок, левой почки, а также заболеваниями половых органов. Спастическая боль в животе отмечается при интоксикации свинцом, в прекоматозной стадии при сахарном диабете, а также при гипогликемических состояниях, при порфирии.
Локализация боли не всегда соответствует расположению пораженного органа. Иногда в первые часы заболевания боль не локализуется четко и лишь позже концентрируется в определенной зоне. В дальнейшем (например, при генерализации перитонита) боль может стать диффузной.
При аппендиците боль первоначально может возникать в подложечной или пупочной областях, а при прикрытой прободной гастродуоденальной язве к моменту осмотра может сохраняться только в правой подвздошной области (при затекании в эту область желудочного содержимого).
Кроме того, жалобы на боль в животе могут иметь место и при ряде внебрюшинных заболеваний.
Большое диагностическое значение имеет характер боли. Схваткообразная боль чаще всего наблюдается при спастических сокращениях гладкой мускулатуры полых органов. Постепенно нарастающая боль характерна для воспалительных процессов. Так, схваткообразная боль в животе наиболее характерна для механической кишечной непроходимости, для почечной и печеночной колик. Однако при этих заболеваниях боль нередко бывает постоянной.
Схваткообразная боль возможна и при остром аппендиците: она обусловлена сокращением мышечной оболочки отростка в ответ на закупорку его просвета. Иногда периодически обостряющаяся боль может создавать впечатление схваткообразной.
Внезапное появление боли по типу «кинжального удара» свидетельствует о внутрибрюшной катастрофе (прорыве полого органа, гнойника или эхинококковой кисты, внутрибрюшинном кровотечении, эмболии сосудов брыжейки, селезенки, почки). Такое же начало характерно и для почечной колики. Поведение больного во время болевых приступов имеет диагностическое значение.
Больной с приступом почечной или печеночной колики мечется, принимает различные позы, чего не наблюдается при поясничном радикулите, имеющем сходную локализацию боли.
Неотложная помощь
На догоспитальном этапе неотложная помощь заключается в экстренной госпитализации больного в хирургическое отделение.
Транспортировка больных проводится в положении полулежа с валиком под коленями. Специальной подготовки к транспортировке эти больные обычно не требуют, исключение составляют только дети, больные разлитым перитонитом, с сопутствующей артериальной гипотензией. Перед транспортировкой им необходимо перелить коллоидные или кристаллоидные растворы (реополиглюкин, 10%-ную глюкозу, плазму или альбумин из расчета 10—15 мл/кг).
«Острый живот» является противопоказанием к введению обезболивающих препаратов, способных вызвать изменения в клинической картине заболевания и помешать диагностике.
Источник
