Синдром острой печеночной недостаточности неотложная помощь
Печень является ведущим органом метаболизма ксенобиотиков и эндотоксинов. Благодаря реакции окисления, многие из них, первоначально не токсичен для печени, превращаются в токсические метаболиты. Другие гепатотропные средства способны непосредственно повреждать структурные элементы гепатоцитов, в частности плазматическую мембрану, митохондрии, компоненты ядра. Гепатотоксичность химических веществ или продуктов метаболизма начинает проявляться тогда, когда количество их превышает емкость системы биотрансформации печени.
Это возможно при передозировке, дефиците субстратов конъюгации и коферментов, ферментов, необходимых для детоксикации, а также под влиянием индукторов и ингибиторов ферментов. Так возникают так называемые предусмотрены или дозозависимы острые отравления гепатотоксикантами. К ним относятся тетрахлорметан, парацетамол, тетрациклины, гризеофульвин, амиодарон, эстрогены, а на-метаболические стероиды, цитостатики и т.п..
Но токсический эффект большинства гепатотоксических веществ не предусмотрен. Такие поражения печени возникают только у чувствительных лиц. Они не зависят от дозы. В их основе лежат иммунологические или генетические механизмы.
Клиника печеночной недостаточности
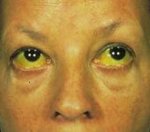
Клинически острая печеночная недостаточность проявляется синдромом печеночно-клеточной недостаточности: нарушается питание, снижается тургор тканей, появляются сухость и иктеричность кожи, как и склер, сосудистые звездочки и кровоизлияния в кожу, увеличиваются или уменьшаются размеры печени.
Нередко развиваются спленомегалия, асцит, а со стороны биохимических показателей крови — гипопротеинемия, гипергаммаглобулинемия, гипер-билирубинемия, снижение уровня проконвертина, фибриногена, протромбина, холестерина, высокая активность индикаторных и органо-специфических ферментов.
Прогрессирование патологического процесса в печени (печеночный запах изо рта, болезненность при пальпации) сопровождается появлением психических и неврологических расстройств: лихорадки, психоэмоциональных проявлений, эмоциональной неустойчивости, депрессии или эйфории, бессонница ночью, но сонливости днем, головокружение. Вскоре отмечаются резкое возбуждение, делириозное синдром, который может варьироваться заторможенностью, тремором рук, губ, век, а в конце — спутанность сознания, ступор, кома.
У большинства больных отмечаются гипокалиемия и гипонатриемия, прогрессирование желтухи и рост уровня гипербилирубинемии, развитие инфекции.
Оказание неотложной помощи больным с острой печеночной недостаточностью
Оказание неотложной помощи больным с острой печеночной недостаточностью или их лечение предусматривает проведение мероприятий по дезинтоксикации организма, коррекции нарушений кислотно-щелочного состояния и электролитного баланса, ликвидации расстройств гемодинами-ики, восстановления функции гепатоцитов, их биотрансформацийнои емкости, как и почечной недостаточности, которая нередко развивается параллельно.
Для этого, прежде всего, необходимо провести комплекс мероприятий по детоксикации организма за счет реанимационных мероприятий и антидотной терапии, а также по удалению из желудочно-кишечного тракта яда.
Инфузионную терапию следует начинать с введения глюкозо-солевых и коллоидных растворов (под контролем почасового и суточного диуреза). Следует избегать избытка жидкости, то может развиться гипергидратация, тогда как при недостатке — дегидратация.
Для обеспечения парентерального питания улучшения функционального состояния печени и предупреждения гипогликемии вводят глюкозу в виде 5-10% раствора внутривенно капельно до 1,5-2 л / сутки с инсулином (1 ЕД инсулина на 3-4 г глюкозы), кислотой аскорбиновой (5 — 10 мл 5% раствора), тиамин бромидом (2 мл 6% раствора) и пиридоксина гидрохлоридом (2 мл 5% раствора). При длительности комы несколько суток, для обеспечения энергетических затрат, целесообразно вводить концентрированные растворы глюкозы (до 100120 мл 40% раствора). Она уменьшает также интоксикацию, способствует соединению аммиака с кислотой глутаминовой.
Лучшим препаратом при острой печеночной недостаточности является альбумин (вводят внутривенно в виде 10% раствора в 300-400 мл / сут), который оказывает дезинтоксикационное действие, используется организмом для синтеза протеина, уменьшает отек гепатоцитов (вследствие увеличения онкотического и осмотического давления плазмы крови). Как инфузионные средства можно применять гемодез (200-400 мл) и реополиглюкин (400 мл).
Количество вводимой за сутки жидкости обычно составляет 2,5-3 л (с учетом массы тела, гематокрита, диуреза и внепочечной потери воды). При угрозе развития отека легких или головного мозга вследствие введения большого количества жидкости показаны диуретики (2-6 мл 1% раствора фуросемида внутривенно).
Восстановление электролитного и кислотно-основного равновесия осуществляют по общим правилам под тщательным лабораторным контролем (определение концентрации калия не только в сыворотке, но и в эритроцитах). Коррекцию гипокалиемии проводят путем ограничения введения жидкости и добавления к ней электролитов (3 г калия хлорида на 1 л 5% раствора глюкозы). В случае снижения содержания калия в сыворотке менее 3,5 ммоль / л необходимо вводить 30-60 ммоль калия в сутки (1,65-2,3 г калия). При олигурии коррекцию уровня калия проводят только при его снижении менее 2 ммоль / л. Для ликвидации ацидоза вводят свижоприготов-лений 4% раствор натрия гидрокарбоната (до 200-600 мл / сут, время 1,5-2 л).
Целесообразно применение кокарбоксилазы (0,2-0,3 г / сут) для уменьшения ацидоза, поскольку она способствует переходу пировиноградной кислоты в ацетальдегид. При выраженном метаболическом алкалозе вводят калия хлорид в больших дозах (10 г / сут и более). Возможно использование глюкозо-инсулин-калиевой смеси.
Антибиотикотерапию проводят только при наличии инфекционных осложнений или обоснованном подозрении на них. С профилактической целью целесообразно назначение малотоксичных антибиотиков, а при наличии инфекции — с учетом высеянных возбудителя и результатов антибиограмы.
Обосновано парентеральное введение или прием внутрь витаминов — аскорбиновой кислоты (до 1 г / сут), тиамина бромида (0,03-0,06 г / сут), пиридоксина гидрохлорида (0,05-0,1 г / сут), рибофлавина ( 0,01-0,02 г / сут), цианокобаламина (по 0,00010,0002 г через день), фолиевой кислоты (0,015-0,02 г / сут). С целью активизации окислительного фосфорилирования назначают никотинамид (0,1 г / сут), калия оротат (0,5-1 г / сут) и кальция пан-Емаф (0,2-0,3 г / сут). Целесообразно применение цитохрома С (по 20-40 мл 0,25% раствора в сутки внутривенно капельно в течение 6-8 ч), который катализирует окислительно-восстановительные процессы. Эффективны также кислота липоевая и эссенциале.
Они проявляют нормализующее действие на обмен белков, жиров и углеводов, улучшают функциональное состояние печени и обнаруживают детоксикационную действие. Кислоту липоевую назначают внутрь по 0,05-0,1 г или внутривенно по 3-10 мл 0,5% раствора, а эссенциале — внутривенно струйно по 20 мл в течение дня.
При беспокойстве, психомоторном возбуждении применяют седативные средства (сибазон внутрь по 0,005 г 3-4 раза в день или внутримышечно по 2 мл 0,5% раствора 1-2 раза, хлордиазепоксид по 0,01 г 3-4 раза в день, дипразин до 6-9 мл 2,5% раствора внутримышечно в сутки). Можно использовать галоперидолл (по 1-2 мл 0,5% раствора внутримышечно 1-2 раза в день), таламонал (по 1 мл 1-3 раза в день внутримышечно), дроперидол (по 2 — 4 мл 0,25% раствора внутривенно 2-3 раза в день), натрия оксибутират (внутривенно медленно в дозе 0,050,1 г / кг), то есть препараты, которые в основном выводятся почками.
Для улучшения оксигенации тканей, в том числе и печени, проводят постоянную ингаляцию кислорода со скоростью подачи 2-4 л / мин через носовые катетеры, введенные на глубину 8-10 см. Гипербарооксы-генотерапию выполняют в течение нескольких часов с подачей кислорода под давлением 2 — 3 атмосферы. Возможны постоянная перфузия артериол ализованои крови через печень и внутришньопортальне введения оксигенированную растворов. Повышение содержания кислорода положительно влияет на регенераторные процессы в клетках печени и мозга.
Эффективность печеночной оксигенации повышается при назначении препаратов, которые улучшают утилизацию кислорода гепатоцитами и влияют на окислительно-восстановительные процессы (кальция пангамат, цитохром С, кислота липоевая и др.)..
Применение сердечных гликозидов (0,3 мл 0,05% раствора строфантина внутривенно 2 раза в день или 0,5-1 мл 0,06% раствора коргликона 2 раза в день) и сосудистых средств (1-2 мл 10% раствора кофеина- бензоата натрия подкожно или внутривенно, 0,5-1 мл 5% раствора эфедрина гидрохлорида подкожно или внутривенно, 1-2 мл кордиамина подкожно или внутривенно) позволяет ликвидировать сердечно-сосудистую недостаточность или предупредить ее развитие.
Нарушение дыхания необходимо корректировать своевременно и в полном объеме, при респираторных расстройствах проводят ингаляцию кислорода, при острой дыхательной недостаточности — интубация и ИВЛ для поддержания адекватной оксигенации.
С целью устранения геморрагического синдрома вводят викасол (до 10 мл 1% раствора в сутки внутримышечно трехкратно), кальция глюконат (10 мл 10% раствора внутривенно), кислоту аминокапроновую (100 мл 5% раствора внутривенно капельно). При тяжелой коагулопатии лучше использовать свежую кровь, недавно консервированную кровь или замороженную плазму. В случае отсутствия эффекта от заместительной терапии назначают гепарин в суточной дозе 20 000-60 000 ЕД в виде внутривенных капельных вливаний в сочетании с реополиглюкином (200-400 мл) или другими низкомолекулярными декстранами. При высокой фибринолитической активности целесообразно использовать ингибиторы протеолитических ферментов в больших дозах — контрикал (внутривенно капельно до 90000 ЕД / сут), трасилол (по 80 000-100 000 ЕД на одну инфузию несколько раз в сутки), гордокс (по 300 000 — 500 000 ЕД / сут).
Больные с острой печеночной недостаточностью подлежат срочной госпитализации в специализированное отделение больницы или терапевтические палаты интенсивной терапии.
Автор:admin
16/02/2014
Отравления
Источник

Острая печеночная недостаточность – патологический симптомокомплекс, развивающийся при изменениях паренхимы печени и сопровождающийся нарушением ее функций. Острая печеночная недостаточность характеризуется признаками печеночной энцефалопатии (немотивированной слабостью, сонливостью, адинамией, возбуждением), диспепсическими расстройствами, появлением и нарастанием желтухи, отеков, асцита, геморрагического диатеза; в тяжелых случаях – развитием печеночной комы. Диагностика острой печеночной недостаточности основывается на клинических данных, результатах исследования печеночных проб, КЩС, ЭЭГ. Лечение острой печеночной недостаточности требует проведения инфузионной терапии, витаминотерапии, гормонотерапии, плазмафереза, гемодиализа, гемосорбции, лимфосорбции, кислородных ингаляций, гипербарической оксигенации.
Общие сведения
Острая печеночная недостаточность – тяжелый синдром, в результате которого развиваются грубые метаболические нарушения, интоксикация организма продуктами белкового обмена, геморрагический синдром, нарушения деятельности ЦНС, печеночная кома. В гастроэнтерологии и гепатологии острой печеночной недостаточностью могут осложняться различные заболевания и патологические состояния. Смертность пациентов от печеночной недостаточности составляет 50-80%.
Причины острой печеночной недостаточности
Острая печеночная недостаточность является исходом целого ряда патологических процессов, приводящих к обширным дистрофическим, фиброзным или некротическим изменениям паренхимы печени. Она может развиваться при тяжелом течении гепатитов различной этиологии (вирусных, лекарственных, аутоиммунных), циррозе, гепатозе, обтурации желчных протоков, отравлениях гепатотропными токсичными веществами и ядами (соединениями фосфора, мышьяка, несъедобными грибами, фармакологическими препаратами), при инфузии крови, не совпадающей по групповой принадлежности и др. Иногда острая печеночная недостаточность возникает как следствие нарушения печеночного кровообращения, которое встречается при ожогах, сепсисе, массивном кровотечении, тромбозе воротной вены и т. д.
Непосредственными пусковыми факторами развития острой печеночной недостаточности могут выступать прием алкоголя или лекарственных препаратов с гепатотоксическим действием, наркоз при операциях, хирургические вмешательства (например, портокавальное шунтирование, лапароцентез при асците), желудочно-кишечное кровотечение, избыток белка в пище, почечная недостаточность, поносы. У пациентов с имеющимся поражением печени (гепатит, цирроз) острая печеночная недостаточность может быть спровоцирована интеркуррентными инфекциями, перитонитом, тромбофлебитом воротной вены и др. состояниями.
Патологические сдвиги, развивающиеся в организме при острой печеночной недостаточности, обусловлены накоплением в крови соединений (аммиака, аминокислот, фенолов), оказывающих церебротоксическое действие, нарушением водно-электролитного и кислотно-щелочного баланса, расстройствами кровообращения и др. факторами. При острой печеночной недостаточности в наибольшей степени нарушается детоксикационная функция печени, а также снижается участие печени в различных обменных процессах (белковом, углеводном, жировом, витаминном, электролитном и т. д.).
Классификация острой печеночной недостаточности
Выделяют три формы острой печеночной недостаточности: эндогенную (спонтанную), экзогенную (индуцированную) и смешанную. Функциональная недостаточность, развивающаяся при непосредственном поражении паренхимы печени, расценивается как эндогенная. В основе экзогенно обусловленной печеночной недостаточности лежит расстройство кровообращения в печени, что приводит к сбросу крови, насыщенной токсинами (в первую очередь, аммиаком), в общий круг кровообращения. При смешанной печеночной недостаточности имеют место оба патологических механизма – эндогенный и экзогенный.
По выраженности функциональных нарушений печени различают три степени гепатопатии. При гепатопатии легкой степени клинические проявления поражения печени отсутствуют. С помощью лабораторных тестов выявляются умеренные функциональные нарушения (повышение ферментов, билирубинемия, увеличение уровня трансаминаз и др.).
Гепатопатия средней степени характеризуется появлением клинических симптомов: гепатомегалии, болезненности печени, приступов печеночной колики, желтушности кожных покровов и склер, явлений геморрагического диатеза. В крови нарастает гипербилирубинемия, гипопротеинемия, диспротеинемия.
Тяжелая гепатопатия соответствует стадии острой печеночной недостаточности. К вышеназванным проявлениям присоединяются симптомы печеночной энцефалопатии и печеночной комы, развивающиеся на фоне грубого нарушения функций печени.
Симптомы острой печеночной недостаточности
Клиническая стадия острой печеночной недостаточности (печеночная энцефалопатия) характеризуется сонливостью, которая может сменяться возбуждением, адинамией, прогрессирующей слабостью. Отмечаются диспепсические расстройства: тошнота, потеря аппетита, рвота, поносы. Нарастают отеки, явления геморрагического диатеза, желтухи, интоксикации, асцита, лихорадка.
В прекоматозном периоде развиваются нервно-психические нарушения: головокружение, замедление речи и мышления, расстройства сна, слуховые и зрительные галлюцинации, спутанность сознания, тремор пальцев, двигательное возбуждение. Могут отмечаться кровотечения из носа, десен, варикозно-расширенных вен пищевода.
Предвестниками приближающееся печеночной комы служат боли в подреберье, появление «печеночного» запаха изо рта, уменьшение печени в размерах. Собственно печеночная кома характеризуется утратой сознания; судорогами, гипотермией, аритмией, появлением патологических рефлексов, полиорганной недостаточностью.
Диагностика острой печеночной недостаточности
Распознавание острой печеночной недостаточности проводится с учетом симптоматики, результатов исследования биохимических показателей (в т. ч. печеночных проб), КЩС, инструментальных исследований (электроэнцефалографии).
Лабораторными признаками острой печеночной недостаточности служат анемия, тромбоцитопения, гипербилирубинемия (уровень билирубина может повышаться в 5 и более раз), увеличение активности сывороточных трансаминаз. В терминальной стадии острой печеночной недостаточности выражены гипохолестеринемия, гипоальбуминемия, снижение ПТИ и др. факторов свертывания, гипогликемия, гипокалиемия, отмечается нарушение кислотно-основного состояния.
Исследование ЭЭГ в зависимости от стадии острой печеночной недостаточности выявляет нарушение (неравномерность, замедление или исчезновение) альфа-ритма, доминирование тета- и дельта-волн.
Лечение острой печеночной недостаточности
Центральное место в лечении острой печеночной недостаточности занимает инфузионная терапия, направленная на дезинтоксикацию, улучшение микроциркуляции, метаболизма, коррекцию электролитных нарушений, восстановление кислотно-щелочного равновесия. При острой печеночной недостаточности показано внутривенное введение растворов глюкозы, альбумина, декстрана, реополиглюкина, сорбита, маннита и др. При введении большого объема жидкости для профилактики отека головного мозга и легких применяются диуретики.
Производится назначение витаминов (аскорбиновой кислоты, тиамина, рибофлавина, пиридоксина гидрохлорида, цианокобаламина, никотинамида). При геморрагическом синдроме показано введение растворов викасола, аминокапроновой кислоты, этамзилата натрия; при дефиците факторов свертывания и признаках ДВС-синдрома осуществляется трансфузия больших объемов плазмы. Прогрессирование острой печеночной недостаточности требует применения глюкокортикоидных гормонов (преднизолона), антибиотиков (аминогликозидов, цефалоспоринов).
С дезинтоксикационной целью используют плазмаферез, гемосорбцию, лимфосорбцию, гемодиализ. Для стимуляции иммунологической активности применяют УФО крови, для борьбы с гипоксией — гипербарическую оксигенацию, кислородные ингаляции.
Прогноз и профилактика острой печеночной недостаточности
Своевременная интенсивная терапия острой печеночной недостаточности существенно улучшает прогноз. При глубокой печеночной коме развиваются необратимые изменения, приводящие к гибели пациента.
Профилактика острой печеночной недостаточности требует адекватного лечения первичных заболеваний печени, исключения действия гепатотоксических или церебротоксических веществ, провоцирующих факторов.
Источник
