Синдром острой боли в животе тактика врача

Острый живот – комплекс симптоматических проявлений болезней хирургического профиля брюшной полости и забрюшинного пространства. Все эти заболевания требуют немедленной госпитализации и уточнения диагноза. Ведь они имеют идентичную симптоматику и клинические проявления. Больных с проявлениями «острого» живота направляют в хирургическое отделение, так как после уточнения диагноза пациенту показано оперативное вмешательство.
При остром животе неотложная помощь – единственная возможность спасти человеческую жизнь.

Возможные причины опасного состояния
Несмотря на то, что причины опасного состояния разные, симптомы и первая неотложная медицинская помощь до госпитализации идентичны. Среди главных причин возникновения «острого» живота выделяют такие болезни:
- Аппендицит острый (воспаление аппендикса). Симптоматика начинается с боли в области желудка. Затем распространяется на весь живот. Характерная особенность патологии – больному не удается определить эпицентр боли. Хотя иногда ее наибольшая концентрация сосредотачивается в области пупка. При пальпации усиливается боль в правом боку, взывая сильный спазм мышц.
- Кишечная непроходимость. Характер боли зависит от механических или динамических факторов, вызвавших патологию.
- Перфорация как осложнения язвы желудка. Болезнь развивается из-за образования сквозного отверстия в стенке желудка. Из него в брюшную полость «изливается» все содержимое, вызывая сильную боль.
- Ущемленная грыжа. В отдельную группу выделяют послеоперационную грыжу. В этом случае болевой синдром ярче всего выражен в области рубца. При других видах грыж боль не имеет четкой локализации. Она может переходить даже на бедра.
- При воспалительном поражении подвздошной или слепой кишки боль сопровождается расстройством стула и повышенным газообразованием.
- Прободная язва вызывает сильнейшую боль, при которой пациенту даже сложно дышать. Концентрация боли в позвоночнике, правом плече и лопатке.
- Патологии желудка, селезенки, поджелудочной железы. Болезни проявляют себя по-разному, однако боли чаще всего нарастающие и сверлящие. Локализуются в пояснице или боках.
- Печеночная колика. Боль вызвана камнями в желчном пузыре или его протоках. Носит нарастающий характер, локализуется преимущественно с правой стороны.
- Почечная колика. Локализация болевого синдрома не определяется. Боль фиксируется в пояснице и животе. Иногда отдает в промежность.
Отсутствие своевременного медицинского вмешательства при этих патологиях приведет к развитию перитонита.
Следует отметить, что есть болезни некоторых внутренних органов, которые своими проявлениями «симулируют» симптомы «острого» живота. Однако они не связаны с брюшиной. К их числу относят следующие патологии:
- Инфаркт миокарда. Может иметь нетипичные проявления боли в солнечном сплетении. В данном случае прием сердечных препаратов снижает или полностью купирует боль.
- Правосторонняя пневмония. В процессе постоянного раздражения брюшины возникает болевой синдром в правой верхней части живота.
- При воспалительном процессе в тканях плевры. Боль над пупком сопровождается кашлем и чиханием;
- Острые инфекции кишечника. Болевой синдром приступообразный, не имеет четкой локализации.
- Патологии женской репродуктивной системы (разрыв яичников, внематочная беременность, воспалительные процессы). Боль сильная, сосредоточена в нижней части поясницы и живота. Отдает в промежность.
- Отравление. Боль сопровождают признаки интоксикации: непрерывная рвота, нарушения стула и повышение температурных показателей тела.
- Воспалительные процессы в простате. Болевой синдром отмечается в паху, отдавая в область прямой кишки. При опорожнении кишечника усиливается, становится пульсирующей и резкой.
Учитывая схожесть проявлений патологий, рассмотрим главные симптомы «острого» живота и их отличия от «имитирующих» его заболеваний.
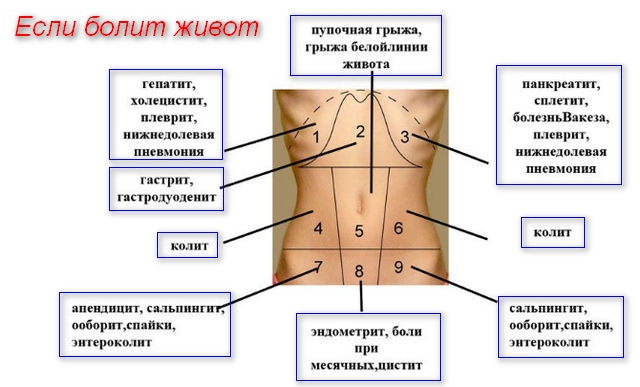
Особенности симптоматики
Каких внутренних органов произошло поражение, выявить с помощью осмотра часто не удается. Поэтому, обследовав стенку брюшины, пострадавшего направляют в медицинское учреждение для прохождения лабораторной и аппаратной диагностики.
Главными признаками «острого» живота являются такие симптомы:
- Болевой синдром повышенной интенсивности. Любое движение, чихание или кашель усугубляют чувство болезненности. Пациент принимает статичную позу, подтянув к животу колени.
- Четкая локализация боли прослеживается только в начале приступа. Затем она распространяется на всю брюшину. Что стало источником воспалительного процесса, определяют, постукивая пальцами по животу. Место наибольшей концентрации боли соответствует пораженному органу.
- Главный симптом, возникающий при поражении внутренних органов брюшины, – признак Щеткина-Блюмберга. Плавное надавливание на живот вызывает боль, которая резко усиливается после одергивания руки.
- Скованность мышц передней стенки брюшины. Интенсивность этого симптома зависит от весовой категории, возраста и других индивидуальных показателей пациента. Особенно ярко он выражен после разрыва органа и наличия кровотечения в брюшную полость.
- Тошнота и рвота иногда сопровождают проявления «острого» живота. Также не являются специфическими и такие симптомы: повышение температуры тела, ощущение сухости во рту, икота, отсутствие стула.
Диагностические мероприятия
При особо тяжелом состоянии проводят экстренную предварительную подготовку больного. Для диагностики патологии и определения поврежденного органа используют такие исследования:
- Опрос пациента и его близких;
- Оценка жизненно важных показателей (температуры тела, артериального давления, ясности сознания);
- Внешний осмотр кожных покровов, слизистых;
- Пальпация живота;
- Лабораторные исследования мочи, крови и кала;
- Рентген брюшной полости;
- Эндоскопия;
- УЗИ-диагностика;
- Пункция брюшины;
- Лапароскопия;
- Лапаротомия

Действия неотложного характера
«Острый» живот требует неотложной помощи медицинского персонала. Поэтому первое правильное действие очевидцев – вызов скорой помощи. Во время беседы с диспетчером опишите симптомы и поведение больного. Если вы являетесь его родственником, расскажите о наличии хронических болезней.
До того, как подоспеет медицинская помощь при «остром» животе, выполните следующие действия:
- Помогите больному лечь так, как ему удобно. Не стоит заставлять его менять положение, если боль при этом усиливается.
- Успокоить, объяснив, что скоро приедут медики, которые помогут.
- Положить холодную грелку на живот. Ее можно заменить пакетом со льдом или замороженными продуктами из морозильной камеры. Однако нужно помнить, что в этом случае пакет или продукты заворачивают в хлопчатобумажную ткань. Помните, что через каждые 10 минут нужно убирать холодный предмет с кожи на 5-6 минут. В обратном случае наступить некроз тканей.
- Если больной потерял сознание, следите за тем, чтобы его голова была повернута на бок. Это действие нужно, чтобы пострадавший не захлебнулся своими рвотными массами.
- При зафиксированной остановке сердечной деятельности показано проведение реанимационных мероприятий: искусственного дыхания и массажа сердца.
Первую медицинскую помощь начинают предоставлять в машине «Скорой помощи». В первую очередь она направлена на устранения проявления болевого шока.
Помните!
До приезда медиков самостоятельно выбирать тактику лечения запрещено!
До госпитализации больному запрещено предоставлять такую помощь:
- Давать анальгетики, антибиотики или другие медикаментозные средства.
- Предлагать еду и питье;
- Ставить клизмы;
- Давать слабительное;
- Согревать живот.
После доставки пострадавшего в больницу определяют необходимость экстренного вмешательства хирургов. Чтобы скорректировать нарушения жизненно важных показателей, больного интенсивно готовят к операции 2-3 часа. В экстренных случаях хирургическое вмешательство проводят сразу.
Воспаление аппендикса
Воспаление аппендикса – самая частая причина проявления «острого» живота. Несмотря на 100 % успешность операций по удалению червеобразного отростка, смертность от этой патологии наступает чаще, чем при прободной язве. Вызвана такая ситуация неправильным диагностированием, вовремя не оказанной неотложной помощью и поздней госпитализацией. Все эти факторы приводят к опасному осложнению – перитониту.
В основном патология начинается внезапно на фоне общего благополучия. Боли носят постоянный, нарастающий характер. Локализуются в пупочной области, затем перемещаются в правую сторону живота. Возможно сопровождение болевого синдрома тошнотой и однократной рвотой.
При проявлении первых симптомов аппендицита нужно немедленно вызвать скорую помощь и приложить на болезненную область живота холод.
Источник
 Понятие острый живот.
Понятие острый живот.
«Острый живот» — это клинический симптомокомплекс, развивающийся при повреждениях и острых заболеваниях органов брюшной полости и забрюшинного пространства; при этом требуется или может потребоваться срочная медицинская (чаще хирургическая) помощь (БМЭ, 1982 г.) Такое собирательное понятие не может удовлетворить требованиям современной клинической медицины. Тем более, что благодаря усовершенствованию методов клинического исследования, повышению квалификации врачей более точной стала диагностика заболеваний.
Однако при оказании больным неотложной помощи врачи-терапевты не всегда могут точно поставить диагноз острого живота. Необходимо учитывать и то, что больной с острой хирургической болезнью живота нередко попадает сначала к терапевту. В этих случаях решающее значение имеет выбор правильной тактики, быстрота принятия соответствующего решения.
Во всех случаях врач, оказывающий помощь больному с острой болью в животе, должен правильно оценить состояние больного, не тратя время на постановку развернутого диагноза, привлечь к диагностике и дальнейшему лечению других специалистов- хирурга (прежде всего), при динамическом наблюдении — гинеколога, инфекциониста и др. Принципиальное значение в диагностике острого живота и псевдоабдоминального синдрома важно для решения проблемы обезболивания и госпитализации
Задачей первичной диагностики «острого живота» является распознавание симптомов острого живота и необходимости срочного лечения. При наличии симптомов острого живота визуализационная диагностика должна проводиться быстро и точно.
Непосредственный повод к диагностике синдрома «острого живота» дают такие яркие симптомы, как частая рвота, боли в животе, напряжение брюшных мышц, признаки раздражения брюшины, парез кишечника, коллапс и др. Они сразу приковывают внимание врача, и, если при этом больной недостаточно обследован, диагностическая ошибка почти неизбежна. Необходима четкая последовательность в проведении обследования больного с подозрением на «острый живот» при минимальной затрате времени, что возможно при достаточных знаниях, умении оценить состояние больного, владении дополнительными методами исследования и т. д.
Терапевт при малейшем подозрении на признаки «острого живота» должен проконсультировать больного хирургом (направление больного в хирургическую клинику или госпитализация из приемного покоя для динамического наблюдения). Нельзя такого больного оставлять без наблюдения («на дому», в приемном покое без контроля).
Определенные трудности представляет диагностика острого аппендицита у беременных, а прогноз всегда серьезный. В практике хирургии с беременностью
сталкиваются в 2,6 % всех
случаев острого аппендицита. Так же важна, да и трудна, дифференциальная
диагностика острого аппендицита с острыми заболеваниями женской половой
сферы: симптомы часто совпадают,
а иногда эти различные заболевания развиваются одновременно.
Картину острого живота дают три группы гинекологических
заболеваний: острые гнойные заболевания придатков и матки, острые
внутрибрюшные кровотечения, разрывы и перекруты кист
и опухолей женских половых органов. Чаще причиной кровотечения в брюшную
полость является внематочная беременность, составляющая от 1 до 6 %
всех гинекологических заболеваний.
Особенность клинического течения острого аппендицита у беременных
заключается в следующем. Начало заболевания внезапное, основным
симптомом являются боли, локализация которых
менее постоянна, чем у небеременных женщин. При пальпации в правой
подвздошной области определяется болезненность, а такие симптомы, как
тошнота, рвота, мало информативны, ибо
встречаются при беременности постоянно. Показания к направлению в
стационар в случае беременности увеличиваются. Следует помнить, что у
таких больных реже встречаются симптомы
Ровзинга, Щеткина и напряжения мышц. Температура обычно высокая, пульс
частый, лейкоцитоз высокий, язык всегда обложен и сухой.
Г. Мондор (1939) так характеризует тактику врача при синдроме «острого живота»: Если врач вызывается к больному, у которого имеются боли в животе, или рвота, или лихорадка, то он должен убедиться в том,
- что у больного имеется местное поражение,
- что оно локализуется именно в брюшной полости,
- что только хирургическое вмешательство может дать надежные результаты.
Важнейшим (основным) признаком симптомокомплекса «острого живота» является напряжение мышц брюшной стенки и раздражение брюшины, наличие симптома Щеткина-Блюмберга. Терапевт при наличии абдоминальной боли, нарушении функции желудочно-кишечного тракта, при малейшем подозрении на симптом Щеткина-Блюмберга обязан консультировать больного с хирургом.
Задачей первичной диагностики «острого живота» является распознавание наличия или отсутствия опасности для жизни и проведения срочного лечения, включая оперативное.
Симптоматология «острого живота» складывается из симптома боли, диспептических нарушений и признаков раздражения брюшины (перитонеальных явлений). Помните, что нет ни одного отличительного симптома, различия — лишь в частоте этих симптомов, их выраженности, их сочетании.
Одним из основных и самых частых признаков, на которых основывается диагностика «острого живота» и приковывается внимание врача, является абдоминальная боль.
Абдоминальные боли наблюдаются при поражениях органов брюшной полости, стенки живота, диафрагмы и брюшины, а также при заболеваниях с локализацией патологического процесса вне пределов брюшной стенки — решение последнего вопроса и является основной задачей терапевта.
Боль в животе по патогенезу подразделяется на висцеральную, соматическую и отраженную.
- Висцеральная боль возникает непосредственно в пораженном органе и обычно носит тягостный характер, сопровождаясь тошнотой, рвотой, нередко коллапсом. Особенность висцеральной боли в том, что она, особенно в начале заболевания, даже при местном патологическом процессе, может носить диффузный характер, распространяясь на весь живот. Она обусловлена иннервацией внутренних органов многосегментарного характера, наклонностью к иррадиации возбуждения.
- Соматическая боль обусловлена раздражением париетальной брюшины, характеризуется своей интенсивностью, нередко — четкой локализацией; усиливается при кашле, при движениях, при перемене положения тела.
- Отраженная боль наблюдается при заболеваниях многих внутренних органов, головного мозга, мозговых оболочек. Обусловлена она передачей раздражения по нервным сплетениям.
Конвергирование в спинном мозге импульсов, исходящих из внутренних органов, с импульсами, направляющимися по нервам кожи, ведет к повышению чувствительности последней, возникновению зон гиперальгезии (зон Захарьина-Геда), что можно определить как висцеросенсорный рефлекс. Аналогичным образом в результате висцеромоторного рефлекса возникает напряжение мышц передней брюшной стенки — что свидетельствует о вовлечении их в патологический процесс наряду с внутренними органами и брюшины.
Структура болевого синдрома.
При оценке этого синдрома важно выяснить следующие вопросы:
- локализация боли (диффузная или распространенная, или локализованная в определенной области),
- характер боли (сжимающие, схваткообразные, «удар ножом», тупая, острая, режущая, колющая и т. д.),
- появилась боль впервые или это повторные боли,
- после чего появились боли, счем связываетихбольной (погрешности в диете, сезонность, резкие движения, физическое перенапряжение, волнение и т. п.),
- длительность боли,
- иррадиация боли,
- чем сопровождается боль (рвота, одышка, жидкий стул, снижение артериального давления, дизурия, лихорадка и т. п.),
- оценить динамичность боли (нарастающая, убывающая и т. п.),
- поведение больного во время болевого приступа (двигательное возбуждение, вынужденное положение, влияние на боль положения тела, приема пищи, акта дефекации, зависимость боли от дыхательных движений, кашля и т. п.),
- после чего проходят боли (самостоятельно, после приема медикаментов, каких).
Логическая структура диагностического процесса при «остром животе»:
- знание (исключение) причин, приводящих к абдоминальным болям, нарушению функции желудочно-кишечного’ тракта и перитонеальным симптомокомплексам;
- анализ структуры ведущего симптома;
- тщательное (пропедевтическое) обследование всех органов и систем больного;
- создание частной картины заболевания (одной или нескольких)
- объединение найденной клинической симптоматики единой патогенетической связью;
- определение наиболее целесообразного объема исследований при этих «частных» диагнозах;
- выделение из общей картины заболевания комплекса ведущих (решающих) симптомов : (клинических, лабораторных, инструментальных и др.) и суждение об основном заболевании;
- проведение дифференциального диагноза, выдвижение диагностической гипотезы, (или) и основного клинического синдрома;
- проверка истинности диагноза.
Анализируя и синтезируя полученные данные, врач, в процессе клинического мышления, на наш взгляд, не должен стремиться выходить сразу на нозологическую форму заболевания. Для избежания диагностической ошибки, он должен вначале ставить «частный диагноз», определить ведущую симптоматику.
Затем, проводя дифференциальную диагностику ведущих признаков, последовательно и параллельно подойти к основной (наиболее вероятной) нозологической форме или крупному синдрому. Так, например, при жалобах больного на боль в сердце, необходимо последовательно или параллельно (что лучше достигается при достаточном опыте) перебрать причины, к ней приводящие. В этом случае, памятуя о существовании отраженных болей, врач должен исключить патологию со стороны органов брюшной полости, могущих обусловить боль в сердце (перфоративная язва, панкреатит и др.) и, наоборот, при болях в животе, должен исключать соматическую патологию. Очень важными диагностическими приёмами являются пальцевое исследование прямой кишки. Особое место в диагностике острого живота принадлежит лапароскопии, показания к которой, как правило, возникают при неясном диагнозе.
Таким образом, мы рекомендуем при осмотре больного с симптомами острой патологии, обследовать его как больного с «острой болью в животе» и (или) с «острой болью в сердце». Не следует скрывать: очень часто, если поступает больной в приемный покой с диагнозом «инфаркт миокарда», то ему практически не проводится тщательное обследование органов брюшной полости. Если поступает больной с диагнозом «обострение хронического гастрита», то редко тщательно анализируются другие (хирургические) причины нарушения функции желудочно-кишечного тракта.
Сохранить в соцсетях:
Похожие публикации:
Ваш отзыв:
Карточка данной публикации. Тема: «Диагностика острого живота», опубликована в разделе Диагностика и анализы — последняя редакция, обновление: 2013-06-14
Копирование информации возможно с обязательной ссылкой на krasgmu.net!
Раздел
: Диагностика и анализы |
|
Просмотров
: 15122
Нашли ошибку? Есть свои предложения? Сообщите нам
Источник
