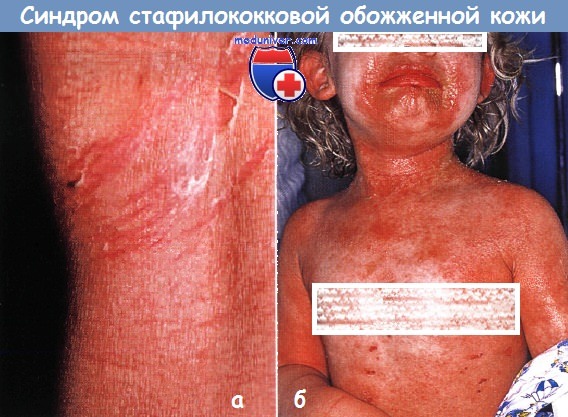
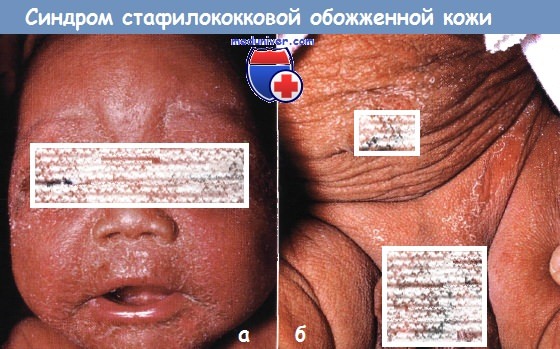
Синдром обожженной кожи у новорожденного
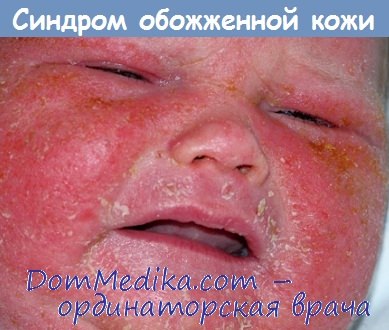
Стафилококковый синдром обожженной кожи (ССОБ) — диагностика, лечение
Стафилококковый синдром обожженной кожи (ССОБ) — заболевание, вызванное действием токсинов и характеризующееся развитием эритемы и распространенной отслойкой поверхностных слоев эпидермиса.
Обратите внимание! В целом кожные очаги стерильны; стафилококки можно обнаружить в мазке, взятом с конъюнктивы, из носоглотки или перианальной области.
Синонимы: пузырчатка новорожденных, болезнь Риттера.
Эпидемиология стафилококкового синдрома обожженной кожи
Возраст: новорожденные, дети младше 6 лет.
Пол: мальчики страдают в два раза чаще.
Этиология: S. aureus фагогруппы II (типы 3А, 3С, 5S или 71).
Патофизиология стафилококкового синдрома обожженной кожи
Стафилококковый синдром обожженной кожи (ССОБ) встречается преимущественно у новорожденных и детей, потому что у большинства людей после 10 лет начинают вырабатываться стафилококковые антитела или повышается способность ограничивать распространение и метаболизировать стафилококковый экзотоксин, что ограничивает генерализованную диссеминацию токсина. У новорожденных и детей в полости носа, конъюнктиве или в области пупка выявляются колонии S.aureus, однако клинические проявления отсутствуют.
Некоторые штаммы могут продуцировать эксфолиативные токсины (ЕТА: кодируемый хромосомой и ЕТВ: кодируемый плазмидой), которые гематогенно транспортируются в кожу. Эксфолиативные токсины являются серинпротеазами которые связывают человеческий десмоглеин 1, вызывающий акантолиз и внутриэпидермальное расщепление в зернистом слое, что приводит к генерализованной отслойке поверхностных слоев эпидермиса.
Анамнез стафилококкового синдрома обожженной кожи. Стафилококковый синдром обожженной кожи (ССОБ) начинается с лихорадки, недомогания и эритемы в области головы и шеи, которая прогрессирует в генерализованные скарлатиниформные болезненные высыпания. Дети становятся раздражительными и плачут. На коже образуются пузыри, эпидермис отслаивается (что придает телу «ошпаренный» вид). Как правило, отслойка начинается на сгибательных поверхностях и через 1-2 дня кожа отслаивается полностью.
Шелушение продолжается в течение 3-5 дней, процесс реэпителизации занимает от 10 до 14 дней. При адекватном лечении кожные покровы заживают без образования рубцов.
Клиника стафилококкового синдрома обожженной кожи
Тип высыпаний: пятна, папулы, пузыри, десквамация.
Цвет: розовый, красный.
Пальпация: положительный симптом Никольского.
Локализация: высыпания начинаются на коже лица, шеи, подмышечных впадин, паховых складок, генерализация процесса происходит через 24-48 часов.
Слизистые оболочки: обычно не поражаются.
Общие проявления стафилококкового синдрома обожженной кожи. Лихорадка. Недомогание, раздражительность, плач.
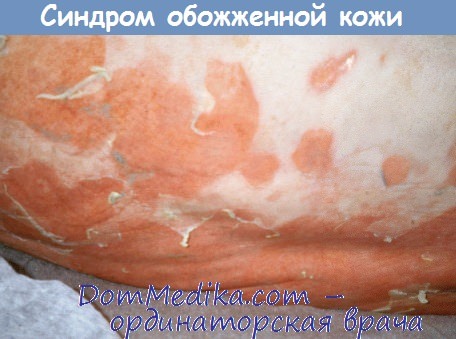
Дифференциальный диагноз проводят с солнечным ожогом, болезнью Кавасаки, буллезным импетиго, вирусной экзантемой, синдромом токсического шока, реакцией трансплантат против хозяина, токсическим эпидермальным некролизом, многоформной эритемой и другими пузырными дерматозами.
Лабораторная диагностика стафилококкового синдрома обожженной кожи
Патогистология: нарушение межклеточных связей в зернистом слое, отсутствие воспалительных клеток, микроорганизмов. Замороженные образцы на «желе-роллах» (образцы, взятые посредством накручивания отторгающихся участков кожи с помощью деревянной палочки, обмотанной ватным тампоном; при этом наблюдается нарушение межклеточных связей в зернистом слое, что используется для быстрого распознавания ССОБ). Латексная агглютинация, двойная иммунодиффузия или ELISA позволяют идентифицировать токсины при ССОБ.
Окраска по Граму: при окраске по Граму (взятие материала производится в области пупка, из носовой полости, глотки, с конъюнктивы, из кала и т.д.) обнаруживаются грам-положительные кокки.
Течение и прогноз стафилококкового синдрома обожженной кожи
Проведение адекватной антибиотикотерапии позволяет достичь заживления без образования рубцов в течение 3-5 дней. Летальность у детей составляет 3%, у взрослых — 50% и почти 100% у взрослых с сопутствующими заболеваниями (хроническая почечная недостаточность или иммуносупрессия).
Лечение стафилококкового синдрома обожженной кожи
Лечение при ССОБ зависит от раннего распознавания заболевания и идентификации первичного инфекционного агента. При выявлении S. aureus необходимо остановить выработку токсина. Препаратами выбора являются бета-лактамаза-устойчивые антибиотики, такие как диклоксациллин, клоксациллин или цефалексин, которые назначаются минимум на 7 дней.
Местная терапия для уменьшения болезненности и зуда включает очищающие ванны и компрессы, смягчающие средства (вазелин, сульфадиазин серебра) или средства с антибиотиками (мупироцин).

— Читать «Синдром токсического шока — диагностика, лечение»
Оглавление темы «Болезни кожи»:
- Целлюлит у детей — диагностика, лечение
- Рожа — диагностика, лечение
- Перианальная стрептококковая инфекция — диагностика, лечение
- Скарлатина — диагностика, лечение
- Стафилококковый синдром обожженной кожи (ССОБ) — диагностика, лечение
- Синдром токсического шока — диагностика, лечение
- Эритразма — диагностика, лечение
- Менингококцемия — диагностика, лечение
- Гонококцемия — диагностика, лечение
- Лихорадка от кошачьих царапин — диагностика, лечение
Источник
Возбудитель синдрома ошпаренной кожи
Staphylococcus aureus фагогруппы II . Болеют синдромом в основном
новорожденные и дети младшего возраста. Синдром ошпаренной кожи начинается
с болезненности кожи центральной части лица, кожи шеи, крупных кожных
складок и покраснения кожи центральной части лица, кожи шеи, крупных кожных
складок. Затем на фоне эритемы появляются вялые пузыри, начинается
расслоение и отслойка поверхностных слоев эпидермиса. Образуются корки,
особенно вокруг рта. Заболевание обусловлено действием эпидермолитического
экзотоксина стафилококков — эксфолиатина . От
синдрома Лайелла оно отличается следующими
признаками:
— грудной возраст большинства больных;
— отслойка
только поверхностных слоев эпидермиса;
— отсутствие высыпаний на
слизистых;
— более короткое и легкое течение, лучший прогноз;
—
отсутствие связи с приемом лекарственных средств.
В дифференциальной
диагностике помогают исследование замороженных срезов покрышки пузыря и
цитологическое исследование его содержимого. При синдроме ошпаренной кожи
содержимое пузырей стерильно, а очаг инфекции локализуется в другом месте
( конъюнктивит ,
ринит , средний отит , ангина ).
У
новорожденных встречается синдром ошпаренной кожи с образованием пузырей. Синдром ошпаренной кожи следует отличать
от синдрома Лайелла , который встречается в
основном у взрослых, обычно бывает вызван лекарственными средствами и
сопровождается более высокой летальностью. Для дифференциальной диагностики
проводят пункционную биопсию кожи с исследованием замороженных срезов: при
синдроме ошпаренной кожи отслаивается роговой слой эпидермиса, при синдроме
Лайелла — весь эпидермис целиком.
В зависимости от тяжести поражения
различают следующие клинические формы заболевания:
— буллезное импетиго ;
— эпидемическую пузырчатку
новорожденных (распространенное
буллезное импетиго );
—
скарлатиноподобный синдром и
— собственно синдром ошпаренной кожи.
Первые две формы встречаются намного чаще, чем синдром ошпаренной кожи,
и обсуждаются в разделе »
Стафилококковый инфекции кожи и мягких тканей «. Что касается скарлатиноподобного синдрома ,
возможно, часть его случаев обусловлена не
эксфолиатинами , а TSST-1 (то есть
представляет собой легкий вариант
токсического шока ).
После 5 лет синдром ошпаренной кожи
встречается редко, только на фоне тяжелых заболеваний (например, почечной недостаточности ) или иммунодефицита . Это
объясняется выработкой
антитоксического иммунитета , повышением почечного клиренса эксфолиатинов и, возможно, снижением
чувствительности к этим токсинам. У большинства взрослых имеются антитела к
эксфолиатинам, как, впрочем, и к другим стафилококковым токсинам.
Развитию синдрома ошпаренной кожи предшествует стафилококковая инфекция различной
локализации, чаще всего — гнойный ринит . Бактериемия сопутствует заболеванию у половины
взрослых, но только у 3% детей.
Синдром ошпаренной кожи часто
начинается с ничем не примечательного продромального периода. В остром
периоде появляется красная мелкоточечная сыпь —
сначала вокруг глаз и рта, затем распространяется на туловище и конечности.
Сыпь особенно выражена в крупных кожных складках. Кожа на ощупь напоминает наждачную
бумагу , при прикосновении
болезненна . Нередки
периорбитальные отеки , у детей —
раздражительность или сонливость , субфебрильная температура . Через
несколько часов или суток начинается
эпидермолиз . Кожа становится похожей на
папиросную бумагу ; малейшее надавливание (даже на внешне здоровые
участки) вызывает отслойку эпидермиса . Это —
симптом Никольского . Участки, лишенные
эпидермиса, — красные и блестящие, но
гнойного налета на них нет , и стафилококки не обнаруживаются. Отслойка
эпидермиса идет большими пластами или мелкими кусочками. Могут появиться крупные вялые пузыри . Как и при термических
ожогах, на этой стадии возможны значительные потери жидкости и электролитов
и присоединение вторичной инфекции.
Примерно через 48 ч лишенные
эпидермиса участки высыхают, и начинается шелушение . Заболевание длится
примерно 10 сут. Летальность у детей составляет около 3%, у взрослых
достигает 50%. Причины смерти — гиповолемия и
сепсис .
Лечение включает
антибиотики, активные в отношении стафилококков, инфузионную терапию и
тщательный уход за пораженной кожей.
Ссылки:
- Везикулы и пузыри
- Сыпь скарлатиноподобная (высыпания)
- Нейродермит диффузный: диагностика дифференциальная
- Эритема сливная с шелушением
- Staphylococcus aureus: суперантигены
- Инфекции, сопровождающиеся образованием пузырей
- Staphylococcus aureus: патогенез, общие сведения
- Шок токсический стафилококковый: дифференциальная диагностика
- НЕКОТОРЫЕ БОЛЕЗНИ КОЖИ, ВЫЗВАННЫЕ ИНФЕКЦИЯМИ
- STAPHYLOCOCCUS AUREUS: ИНТОКСИКАЦИИ
Источник
Синдром стафилококковой обожженной кожи (ССОК) у ребенкаСиндром стафилококковой обожженной кожи (ССОК) развивается почти исключительно у детей грудного и раннего детского возраста. Однако частота его развития растет у детей старшего возраста и у взрослых, особенно у ослабленных пациентов с нарушением функции почек. Этот процесс следует подозревать у любого ребенка с генерализованной болезненной эритемой в сочетании с признаком Никольского — отторжение кожи или образование пузыря в ответ на минимальный сдвиг при надавливании пальцем. Синдром стафилококковой обожженной кожи (ССОК) развивается, когда производимый определенными штаммами стафилококков эксфолиативный токсин связывается с десмоглином-1, молекулой десмосомальной адгезии, под зернистым слоем, что приводит к расщеплению эпидермиса на этом участке. Интересно отметить, что эта же молекула является мишенью для аутоантител при листовидной пузырчатке. Хотя у здоровых детей, у которых быстро развиваются антитела к токсину, ССОК обычно разрешается самопроизвольно, у пациентов с иммунодефицитом может развиться осложнение первичной стафилококковой инфекции. Кроме того, выведение токсина может быть замедленным у пациентов с нарушением функции почек (например, при хронической почечной недостаточности) или полностью отсутствовать (например, у грудных детей). Чаще всего стафилококковая обожженная кожа (ССОК) ассоциируется с первичной кожной инфекцией. Однако растворимый токсин, вызывающий кожные высыпания, может продуцироваться при недиагностированной инфекции, такой как остеомиелит, септический артрит, пневмония или менингит. Здоровые дети реагируют на пероральный прием антибиотиков, действенных против стафилококков, которые устраняют инфекционного возбудителя и, следовательно, прекращают продукцию токсинов. Детям грудного возраста, тяжелобольным детям старшего детского возраста и пациентам со скрытой инфекцией необходимы культуральный анализ и парентеральная терапия. Пациентов предупреждают также о развитии генерализованного шелушения, которое появляется через 10-14 дней после острой фазы заболевания.
— Также рекомендуем «Стафилококковый фолликулит у ребенка» Оглавление темы «Буллезные болезни кожи у детей»:
|
Источник
Синдром ошпаренной
кожи
Синдром ошпаренной кожи возникает под действием токсина,
вырабатываемого стафилококками, и характеризуется эритемой, эпидермолизом и
отслойкой поверхностных слоев эпидермиса. Своим названием он обязан внешнему
сходству с обширным ожогом. Болеют в основном новорожденные и дети младше 2
лет. В зависимости от тяжести поражения различают следующие клинические формы
заболевания: (1) буллезное импетиго,
(2) эпидемическую пузырчатку новорожденных (распространенное
буллезное импетиго),
(3) скарлатиноподобный синдром и (4) собственно синдром
ошпаренной кожи. Синонимы: болезнь Риттера, острый эпидермолиз новорожденных,
эксфолиативный дерматит новорожденных.
Эпидемиология и этиология
Возраст
Чаще всего — первые 3 месяца жизни. Грудные дети, дети
младшего возраста. Взрослые болеют очень редко.
Этиология
Staphylococcus aureus фагогруппы II (как правило, фаготипа 71). Эта бактерия вырабатывает эпидермолитический
экзотоксин (эксфолиатин) двух видов: А и В.
Токсин образуется в первичном очаге инфекции: гнойный
конъюнктивит, средний отит, инфекции носоглотки, буллезное импетиго (в самих
пузырях).
Анамнез
Состояние иммунитета У взрослых синдром ошпаренной кожи
бывает при иммунодефиците и почечной недостаточности.
Жалобы
Синдром ошпаренной кожи: покраснение и болезненность кожи.
Физикальное исследование
Кожа
Элементы сыпи
• Локализованное
поражение. Буллезное импетиго (см. также гл. 23, «Импетиго и эк-тима»):
вялые пузыри с гнойным содержимым, часто располагаются группами. После разрыва
пузыря образуется красная мокнущая или покрытая корками эрозия.
• Генерализованное
поражение. Под действием эксфолиатина развивается скарлатиноподобный
синдром (мелкоточечная скарлатиноподобная сыпь) либо синдром ошпаренной кожи. В
этом случае появля- ется сливная эритема (рис. 24-4), кожа становится
шероховатой и на ощупь напоминает наждачную бумагу. В течение суток цвет кожи
становится все более насыщенным, появляется болезненность и начинается
эпидермолиз. Кожа напоминает мокрую папиросную бумагу, эпидермис отслаивается
при малейшем надавливании (рис. 24-4). После отслойки эпидермиса образуются
красные мокнущие эрозии. У грудных детей иногда возникают вялые пузыри.
Пальпация. Малейшее надавливание вызывает отслойку
эпидермиса (симптом Никольского). Ребенка невозможно взять на руки, так как
пораженная кожа крайне болезненна.
Расположение. При буллезном импетиго пузыри часто
располагаются группами в кожных складках.
Локализация. Буллезное импетиго: чаще всего кожные складки.
Синдром ошпаренной кожи: сначала — вокруг естественных отверстий на лице, шея,
подмышечные впадины, паховая область. Очаг поражения растет в течение 24—48 ч.
Эритема, а позже отслойка эпидермиса особенно выражены вокруг рта (рис. 24-5),
на передней поверхности шеи, в локтевых ямках, подмышечных впадинах, паховой
области, а также на спине (участки, испытывающие давление). Кожа выглядит так,
как будто ее ошпарили кипятком (рис. 24-5).
Слизистые Не поражены.
Другие органы
Возможна субфебрильная температура тела. Дети беспокойны,
плаксивы.
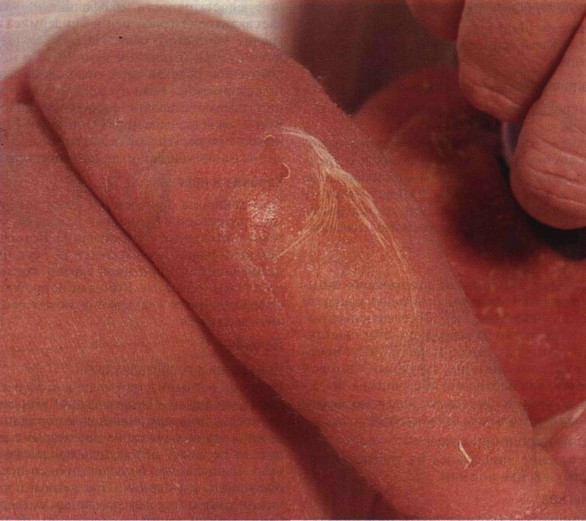
Рисунок 24-4. Синдром ошпаренной кожи. У этого
ребенка — распространенная эритема. Легкое надавливание на кожу привело к
слущиванию целого пласта эпидермиса, который похож на папиросную бумагу
Дифференциальный диагноз
Синдром Лайелла, токсический шок, болезнь Кавасаки,
герпетическая экзема Ка-поши.
Дополнительные исследования
Микроскопия мазка, окрашенного по Граму
Буллезное импетиго: пузыри заполнены гноем, внутри
нейтрофилов — скопления грам-положительных кокков. Синдром ошпаренной кожи:
возбудителя находят только в первичном очаге инфекции; в отслаивающемся
эпидермисе грамположительные кокки отсутствуют.
Посев
Буллезное импетиго: из содержимого пузырей высевают Staphylococcus aureus.
Синдром ошпаренной кожи: Staphylococcus aureus высевается только из первичного очага инфекции (пупочная
ранка, полость носа, носоглотка, конъюнктивы, наружный слуховой проход, при
поражении кишечника — из кала); в содержимом пузырей и на поверхности эрозий
стафилококки отсутствуют.
Патоморфология кожи
Расслоение эпидермиса на уровне зернистого слоя или под ним.
Диагноз
Клиническая картина, подтвержденная результатами посева.
Патогенез
У новорожденных и грудных детей Staphylococcus aureus размножается
на слизистой носа, конъюнктивах или в пупочной ранке. У одних детей при этом
возникают гнойный конъюнктивит, средний отит, инфекции носоглотки; у других
никаких признаков инфекции нет. Стафилококки вырабатывают эпидермолитический
экзотоксин — эксфолиатин, который гематогенным путем попадает в кожу. При
буллезном импетиго эксфолиатин образуется и в самих пузырях. Синдром ошпаренной
кожи редко встречается после 10 лет, что объясняется появлением
антистафилококковых антител и возрастными изменениями метаболизма (эксфолиатин
быстрее расщепляется и выводится из организма). У взрослых он бывает только на
фоне иммунодефицита и почеч- ной недостаточности. Эксфолиатин вызывает
акантолиз и расслоение эпидермиса на уровне зернистого слоя. На коже появляются
пузыри (буллезное импетиго) и мелкоточечная розовая сыпь, похожая на сыпь при
скарлатине. Если пузырей нет, состояние называют скарлатиноподобным синдромом.
Самое тяжелое поражение кожи — генерализованная отслойка эпидермиса — носит
название «синдром ошпаренной кожи».
Течение и прогноз
При синдроме ошпаренной кожи эпидермис слущивается большими
пластами, оставляя оголенные участки дермы. Без лечения заболевание
продолжается 5—7 сут, при назначении антибиотиков эрозии заживают в течение 3—5
сут. Рубцы не остаются. У новорожденных заболевание может окончиться смертью.
Лечение
Показания к госпитализации
Новорожденных и детей младшего возраста госпитализируют.
Госпитализация абсолютно необходима при обширном поражении кожи, а также всем
детям, за которыми родители не могут обеспечить надлежащий уход. Выписывают
больного только после очевидного улучшения. При легком поражении кожи и хорошем
домашнем уходе ребенка можно лечить амбулаторно, назначив антибиотики внутрь.
Местное лечение
Омертвевший эпидермис удаляют с помощью компрессов и ванн.
При буллезном импетиго антибиотики назначают местно: мази с му-пироцином,
бацитрацином, сульфадиазином серебра. Противопоказаны мази, содержащие
неомицин, так как он часто вызывает аллергический контактный дерматит.
Антибиотики (см. также гл. 23)
• Оксациллин: в/в
каждые 4 ч при тяжелом состоянии и генерализованном поражении кожи.
• Диклоксациллин:
внутрь после окончания в/в курса антибиотиков или при легком течении заболевания
и хорошем уходе.
Интенсивная терапия
Возмещают потери воды и электролитов с помощью инфузионной
терапии.
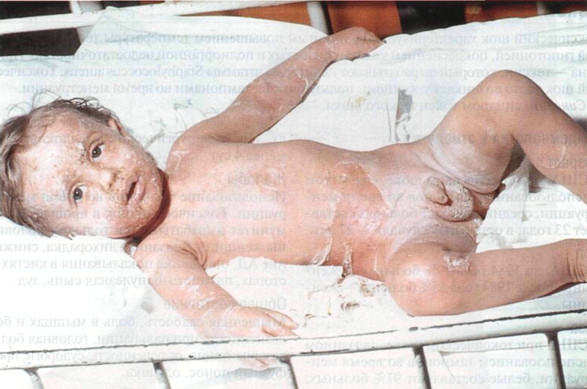
Рисунок 24-5. Синдром ошпаренной кожи. Кожа выглядит как при ожоге — распространенная эритема, болезненность,
отслойка эпидермиса. Источник инфекции — слизистая носа. Вокруг рта — буллезное
импетиго; в пузырях образуется эксфолиатин (экзотоксин Staphylococcus aureus)
Источник