Синдром нунан или синдром тернера

Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 22 марта 2017;
проверки требуют 4 правки.
Синдро́м Нуна́н (синдро́м У́льриха-Нуна́н, тернероидный синдром с нормальным кариотипом) — редкая врождённая патология, наследуется по аутосомно-доминантному типу, носит семейный характер, однако встречаются и спорадически. Синдром предполагает наличие фенотипа, характерного для синдрома Шерешевского-Тернера у особей женского и мужского пола с нормальным генотипом[1].
Эпидемиология[править | править код]
Синдром встречается у детей любого пола у 1:8 000 новорожденных (у 1:16 000 мальчиков) с нормальным кариотипом[2].
История[править | править код]
Старейший известный клинический случай синдрома Нунан, описан в 1883 Kobylinski.
Жаклин Нунан, практиковавшая в качестве кардиолога-педиатра (детского кардиолога) в клинике университета в Айове, заметила, что дети (как мальчики, так и девочки) со стенозом лёгочной артерии (врождённый порок сердца), часто характеризуются низкорослостью, перепончатой шеей, широко расставленными глазами, птозом и низкорасположенными ушными раковинами. Изучив сочетание клинической картины врождённого порока сердца с другими аномалиями развития на примере 833 пациентов, она в 1962 году написала статью: «Associated non-cardiac malformations in children with congenital heart disease» (Сочетание несердечных аномалий у детей с врождённым пороком сердца), в которой описала 9 детей, на фоне врождённого порока сердца имевших характерные черты лица, деформации грудной клетки и невысокий рост. Патология встречалась как у мужчин, так и у женщин, при этом количество хромосом оставалось нормальным (46).
После опубликования статьи, пациентов с признаками описанными Жаклин Нунан называли «Hypertelorism with Turner Phenotype» (гипертелоризм с фенотипом Тернера). В 1971 году на симпозиуме, посвящённом вопросам кардиоваскулярной патологии для обозначения симптомокомплекса официально признан эпоним «Синдром Нунан».
Этиология и патогенез[править | править код]
Аутосомно-доминантный тип наследования.
Описаны спорадические и семейные формы синдрома с аутосомно-доминантной формой наследования[2].
Клиническая картина[править | править код]
Характеризуется низкорослостью (конечный рост у мальчиков достигает 162 см, у девочек — 153 см) и гипогонадизмом. Недостаточность гонад различна[1]:
- у мужчин — от полной агенезии до небольшой гипоплазии яичек — яички маленькие, часто отмечается крипторхизм, сперматогенез отсутствует либо выявляется различная степень олигозооспермии. Слабо развиты вторичные половые признаки (скудное половое оволосение, слабо развита мускулатура);
- у женщин часто функция яичников нормальная, могут быть менструации, возможна даже фертильность. Отмечается гипоплазия наружных гениталий.
Симптоматика[2]:
- основные клинические проявления данного синдрома имеют сходство с синдромом Шерешевского-Тернера: крыловидные складки на шее, вальгусная деформация локтевых суставов, низкорослость, лимфатические отёки кистей и стоп;
- другие проявления синдрома: птоз, впалая грудная клетка, врождённые пороки правой половины сердца (стеноз лёгочной артерии), треугольное лицо и умственная отсталость. У мальчиков отмечаются нарушения развития яичек (крипторхизм, атрофия, анорхия, уменьшение просвета семявыносящих канальцев со склерозом или без него, уменьшение или отсутствие герминальных клеток, гиперплазия клеток Лейдига) и микропения. Некоторые пациенты с нормальными яичками сохраняют фертильность, однако у большинства отмечается умеренный или выраженный гипогонадизм. Содержание тестостерона в плазме крови низкое или определяется на нижних границах нормы, уровень гонадотропинов повышен. Кариотип XY (нормальный, мужской). Причина задержки роста не уточнена, так как уровень базального и стимулированного гормона роста нормальный. Содержание ИФР-1 снижено или остаётся на нижних границах нормы.
Диагностика[править | править код]
Основывается на наличии характерного фенотипа. В гормональном статусе — определяется повышенное содержание гонадотропинов в плазме крови, уровень тестостерона снижен. В эякуляте выявляется различная степень олигоспермии. Костный возраст отстаёт от паспортного. Несмотря на фенотип, характерный для синдрома Шерешевского-Тернера, при кариотипировании не находят патологического клона клеток 45, X0[1].
Лечение[править | править код]
При необходимости проводится заместительная терапия андрогенами. При крипторхизме показано низведение яичка[1].
См. также[править | править код]
- Синдром Шерешевского-Тернера
Примечания[править | править код]
- ↑ 1 2 3 4 Малая энциклопедия врача-эндокринолога / Под ред. А. С. Ефимова. — 1-е изд. — К.: Медкнига, ДСГ Лтд, Киев, 2007. — С. 326—327. — 360 с. — («Библиотечка практикующего врача»). — 5000 экз. — ISBN 966-7013-23-5.
- ↑ 1 2 3 Симптомы и синдромы в эндокринологии / Под ред. Ю. И. Караченцева. — 1-е изд. — Х.: ООО «С.А.М.», Харьков, 2006. — С. 116-117. — 227 с. — (Справочное пособие). — 1000 экз. — ISBN 978-966-8591-14-3.
Источник

Синдром Нунан – генетическая патология, которая характеризуется развитием у больных симптомокомплекса, сходного с болезнью Шерешевского-Тернера, но встречается у лиц обоих полов и не сопровождается изменением количества хромосом. Симптомами этой патологии являются малый рост, гипертелоризм, крыловидные складки на шее, пороки развития мочеполовой и сердечно-сосудистой систем, у мужчин – бесплодие. Диагностика синдрома Нунан производится на основании данных настоящего статуса пациента, изучения его наследственного анамнеза, молекулярно-генетических и цитологических исследований. Специфического лечения патологии не существует, применяют симптоматическую и поддерживающую терапию.
Общие сведения
Синдром Нунан (тернероидный синдром с нормальным кариотипом) – наследственное заболевание, которое сопровождается развитием у больных обоих полов клинической картины синдрома Шерешевского-Тернера при сохранении нормального кариотипа. Впервые это заболевание было описано в 1962 году детским кардиологом Жаклин Нунан, которая обратила внимание на сочетание пороков сердца с низкорослостью, наличием крыловидных складок на шее и другими нарушениями. В настоящее время выяснена генетическая природа синдрома Нунан – это заболевание с аутосомно-доминантным типом наследования, однако в основном передача идет по материнской линии. Значительная часть случаев патологии обусловлена спонтанными мутациями. Причиной передачи по материнской линии является наличие у мужчин выраженных аномалий развития мочеполовой системы вплоть до бесплодия. Распространенность синдрома Нунан по различным данным составляет от 1:1000 до 1:16 000 новорожденных. Это заболевание в среднем чаще встречается у девочек и протекает у них несколько легче, чем у мальчиков. Генетические дефекты при синдроме Нунан обнаруживаются примерно у половины больных, поэтому врачи-генетики продолжают изучение этого заболевания с целью более точного определения его причин.
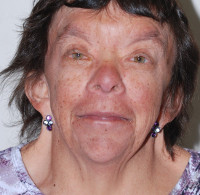
Синдром Нунан
Причины синдрома Нунан
По данным современной генетики, синдром Нунан обусловлен мутациями гена PTPN11, расположенного на 12 хромосоме. Он кодирует последовательность одного из белков-регуляторов клеточного ответа на разнообразные внешние влияния. Другие дефекты этого гена обуславливают развитие таких заболеваний, как ювенильная миеломоноцитарная лейкемия, метахондроматоз и некоторые наследственные пороки развития сердечно-сосудистой системы. В настоящий момент описано несколько десятков мутаций гена PTPN11, в основном дефекты расположены на 3, 7 и 13 экзонах. На этих участках кодируются домены протеина, структура которых обуславливает переход сигнального белка в активное состояние. Изменение аминокислотной последовательности резко снижает активность и нарушает работу данного соединения, что приводит к развитию синдрома Нунан.
Дефектами гена PTPN11 обусловлена лишь половина случаев развития синдрома Нунан, в остальных случаях этиология заболевания остается неизвестной. Мутации наследуются по аутосомно-доминантному механизму, однако большинство новых случаев заболевания обусловлено спонтанными герминативными генетическими дефектами. Семейные варианты синдрома Нунан обычно характеризуются передачей по материнской линии, так как у больных женщин, в отличие от мужчин, сохраняется фертильность и возможность зачать ребенка. Нарушение клеточного ответа на различные воздействия приводит к формированию пороков сердечно-сосудистой, мочевыделительной и отчасти опорно-двигательной системы. Интеллектуальное развитие при синдроме Нунан страдает в различной мере – от выраженной умственной отсталости до незначительно сниженного или нормального интеллекта.
Симптомы синдрома Нунан
Клиническая картина синдрома Нунан характеризуется значительной схожестью с синдромом Шерешевского-Тернера – низкий рост (высшая граница порядка 150-160 сантиметров), наличие крыловидных складок на шее, деформация локтевых суставов. У пациентов выявляются характерные черты лица – широкая переносица с гипертелоризмом, птоз (опущение уголков рта вниз), антимонголоидный разрез глаз, низкое расположение ушных раковин, нередко сопровождающееся их деформацией. Лицо часто асимметричное. Шея у больных синдромом Нунан короткая, грудная клетка впалая, пальцы на руках укорочены. Также наблюдаются нарушения со стороны лимфатической системы – возможны лимфатические отеки нижних конечностей и (реже) кистей.
Со стороны внутренних органов при синдроме Нунан наиболее часто встречаются разнообразные пороки сердца – это может быть стеноз легочного ствола, дефект межжелудочковой перегородки и другие нарушения. Нередки патологии мочевыделительной системы. У таких больных часто отмечается гидронефроз, гипоплазия почек или даже агенезия одной из них, в старшем возрасте все это может приводить к хронической почечной недостаточности. Половое развитие при синдроме Нунан особенно сильно страдает у больных мужского пола – у них часто развивается гипоплазия яичек, крипторхизм, олиго- или азооспермия, в 90% случаев такие пациенты остаются бесплодными. У девочек с данным заболеванием недоразвитие половой системы выражено слабее, в основном наблюдается гипоплазия наружных половых органов и более позднее наступление менструаций, однако фертильность может быть сохранена.
Умственное развитие при синдроме Нунан обычно несколько снижено по сравнению со здоровыми сверстниками, иногда выявляются различные степени умственной отсталости. Среди других нарушений при этом заболевании отмечают повышенную кровоточивость, более легкое развитие гипертрофических и келоидных рубцов. В некоторых случаях наблюдается снижение уровня иммунитета и плоскостопие. Как правило, больные синдромом Нунан сохраняют уровень умственного и физического развития, позволяющий им выполнять определенную работу – иными словами, инвалидизация таких пациентов возникает не всегда.
Диагностика синдрома Нунан
Для выявления синдрома Нунан используют метод общего осмотра, изучение наследственного анамнеза больного, кардиологические исследования, генетические и цитогенетические анализы. Вспомогательную роль в диагностике этого заболевания играют анализы на уровень половых и других гормонов, изучение функционирования мочевыделительной и половой системы больных. При осмотре девочек с синдромом Нунан определяются изменения, нередко приводящие к постановке диагноза синдром Шерешевского-Тернера – низкий рост, крыловидные складки, характерный тип лица. Однако предположение о наличии данного заболевания опровергают результаты изучения кариотипа больных – у них определяется нормальное количество хромосом (46 ХХ у девочек и 46 XY у мальчиков). Таким образом, цитогенетический анализ является основным методом дифференциального диагноза синдромов Нунан и Шерешевского-Тернера.
При проведении кардиологических исследований (электрокардиографии, эхокардиографии и других) при синдроме Нунан в 80% случаев выявляются разнообразные врожденные пороки сердца – стеноз легочного ствола, дефект межжелудочковой перегородки, открытый Боталлов проток. У больных старшего возраста может регистрироваться гипертрофия различных отделов миокарда. Довольно часто у больных синдромом Нунан при проведении ультразвукового исследования определяются аномалии развития почек – от гидронефроза и гипоплазии до полного отсутствия (агенезии) одной из них. У пациентов мужского пола нередко определяется крипторхизм, который следует дифференцировать с полной агенезией яичек, что также может иметь место при этом состоянии. Спермограмма обнаруживает азооспермию или снижение количества активных сперматозоидов. При проведении УЗИ у девочек с синдромом Нунан выявляют уменьшенные размеры матки и яичников, но тяжелые пороки развития внутренних половых органов нередко отсутствуют.
Анализ крови на различные гормоны при синдроме Нунан у мальчиков обычно подтверждает снижение уровня тестостерона различной степени – от нижней границы нормы до выраженного дефицита. При этом уровень гипофизарного гонадотропина довольно ощутимо повышается у пациентов обоих полов. Концентрация гормона роста, несмотря на низкорослость больных синдромом Нунан, находится в пределах нормы или даже несколько повышена. Молекулярно-генетический анализ при этом заболевании сводится к секвенированию гена PTPN11 с целью выявления мутаций. Отсутствие мутаций не является полноценным критерием для исключения синдрома Нунан – по последним данным, дефекты PTPN11 имеют место только у половины таких больных. В настоящее время основным поводом для постановки диагноза является наличие характерной клинической картины на фоне нормального кариотипа больных.
Лечение синдрома Нунан
Специфического лечения синдрома Нунан на сегодняшний день не существует, применяются разнообразные симптоматические мероприятия, в том числе и хирургического характера. Чаще всего помощь хирургов уже в раннем возрасте требуется для коррекции врожденных пороков сердца, характерных для этого заболевания. У мальчиков может определяться длительный крипторхизм, поэтому для снижения риска злокачественного перерождения тканей яичек осуществляют исправление этого дефекта оперативным путем. Кроме того, при синдроме Нунан может потребоваться вмешательство хирургов в случае выраженных нарушений формирования мочевыделительной системы или выраженного лимфостаза нижних конечностей. При проведении операций необходимо учитывать повышенную склонность таких больных к развитию кровотечений.
Консервативное лечение у мальчиков с синдромом Нунан обычно включает в себя заместительную терапию андрогенами – это позволяет уменьшить проявления гипогонадизма. При нарушении функций мочевыделительной системы и развитии хронической почечной недостаточности показан регулярный гемодиализ. В тяжелых случаях ставится вопрос о трансплантации почки, однако при синдроме Нунан потребность в этом возникает достаточно редко. Если больная с данным синдромом вынашивает ребенка, требуется тщательный патронажный контроль над течением беременности и поддерживающее лечение витаминно-минеральными комплексами.
Прогноз и профилактика синдрома Нунан
Прогноз синдрома Нунан относительно жизни больного довольно благоприятен, особенно при правильно и своевременно производимых симптоматических мероприятиях – коррекции пороков сердца, крипторхизма и других нарушений. Больные должны проходить регулярное обследование у специалистов различного профиля, главным образом у кардиолога, уролога или андролога. Это позволяет выявить возможные осложнения синдрома Нунан на ранних этапах и начать их своевременную терапию. Каких-либо иных методов профилактики этого состояния на сегодняшний момент не существует за исключением пренатальной диагностики. Следует учитывать, что при наличии заболевания у будущей матери вероятность развития синдрома Нунан у ребенка (при генетически здоровом отце) составляет 50%.
Источник
Синдром Тернера-Шерешевского – это наследственное хромосомное заболевание, характеризующееся Х-моносомией. Заболевание возникает вследствие недостатка второй половой хромосомы. Х-моносомия может быть как полной, так и частичной.
Синдром Тернера-Шерешевского — редкая патология.
Для данного заболевания характерна триада признаков: низкорослость, половой инфантилизм и аномальные особенности физического развития. Заболевание может развиваться в 3 вариантах:
• Вторая половая хромосома отсутствует полностью. Это наиболее частый вариант развития патологии – 60% случаев. В 80% этих случаев Х-моносомия передается от матери. Развитие по женскому типу оказывается неполным из-за отсутствия второй хромосомы. Наблюдаются пороки развития половой, эндокринной, сердечно-сосудистой и других систем, опорно-двигательного аппарата. Это наиболее тяжёлый вариант;
• Мозаичный вариант. Один из наиболее лёгких. Только небольшая часть клеток содержит одну хромосому. Во всех остальных присутствуют обе половые единицы. Внешность пациентов нестандартная, но отличия не так сильно выражены. У пациентов нет тяжёлых пороков развития. У девочек не наблюдается сильных проблем с менструальным циклом. Возможность выносить и родить ребёнка повышается;
• Изменения в структуре Х-хромосомы. Редкий вариант, диагностируемый у женщин с обеими половыми хромосомами. При этом одна из них обязательно сильно повреждена. Симптоматика заболевания выражена неярко.
Причиной аномального формирования становятся хромосомные перестройки, потеря участка хромосомы вследствие её разрыва или перенос любого участка.
Возможные причины развития синдрома
На 3000 новорождённых девочек регистрируется 1 ребёнок с Х-моносомией. Основной первопричиной развития синдрома определили нарушение передачи хромосомы Х в период формирования зародыша. Аномалия развития возникает из-за неправильного расхождения хромосом в момент деления клетки. До конца не выявлено, что именно становится причиной развития патологии. Чаще всего синдром возникает спонтанно. Но многие учёные сходятся во мнении, что вероятность развития патологии повышается при неблагоприятном воздействии внешних факторов. Эти факторы не являются основополагающими при формировании аномалии. Ребёнок с генетическим заболеванием может родиться в абсолютно здоровой семье.
Кариотип — полный набор хромосом, определяющий признаки вида.
При наличии синдрома у беременных женщин зачастую осложняется общее состояние. Весь период беременности сопровождается токсикозом или гестозом. Повышается риск самопроизвольных выкидышей или преждевременных родов.
Как выглядят дети с синдромом Тернера-Шерешевского
В большинстве случаев беременность при Х-моносомии завершается преждевременными родами, малыши рождаются недоношенными. Если же беременность завершается родами на нормальном сроке, дети всё равно выглядят меньше своих сверстников. Их вес не превышает 2800 г, а рост – 47-48 см. Дети с лёгким течением патологии мало чем отличаются от сверстников, в то время как обладатели тяжёлой степени синдрома кардинально отличаются множеством патологий.
Внешний вид новорождённых малышей с нарушениями кариотипа весьма специфичен. У них отмечают:
• Укороченную шею, по бокам которой располагаются крыловидные складки – птеригиум-синдром;
• Низкую линию роста волос надо лбом;
• Утолщение и выпячивание нижней губы;
• Слабую мимику;
• Аномальное строение ушных раковин;
• Расширенную грудную клетку.
Зачастую отмечают укорочение кистей, особенно фаланг. Конечности могут быть отёчными вследствие нарушения оттока лимфы. Появляются проблемы с суставами. У малышей нарушен рефлекс сосания. Часто возникает рвота «фонтаном». Проявляется сильное двигательное беспокойство.
С раннего возраста у детей наблюдаются симптомы нарушения физического развития. Это сказывается на работе опорно-двигательного аппарата. Развиваются дисплазии, сколиоз, девиации.
Наблюдаются частые отиты, следствие которых – тугоухость. Нарушается развитие речи. Очень редко страдает интеллект. Маленькие пациенты с синдромом обучаемы и могут адаптироваться в обществе.
По достижении подросткового возраста ребёнок с аномальным развитием выглядит очень необычно:
• Низкий рост – 130-140 см;
• Нижняя челюсть недостаточно развита;
• Граница роста волос расположена низко;
• Отсутствие первичных и вторичных половых признаков;
• Нарушенный прикус;
• Косоглазие, птоз;
• Появление большого количества родинок;
• Склонность к повышенной массе тела.
Подростки с синдромом осознают свою аномальную внешность. Часто они стыдятся выходить на улицу и контактировать с социумом. Задача родителей, дефектологов и психологов обеспечить комфортную инклюзию для таких деток.
Помимо внешних признаков, у пациентов с аномалией развивается множество соматических нарушений:
• Ожирение;
• Склонность к диабету;
• Повышенный риск формирования пороков сердца;
• Бесплодие;
• Повышенное артериальное давление;
• Развитие ишемической болезни сердца;
• Повышенный риск возникновения переломов или остеопороза вследствие недостатка выработки эстрогена;
• Удвоение почечных лоханок, риск развития стеноза почечных артерий;
• Гипотиреоз;
• Алопеция, витилиго;
• Повышенный риск развития злокачественных новообразований толстого кишечника.
Необходим регулярный врачебный осмотр и постоянный контроль здоровья пациента. Своевременное выявление патологии, её степени тяжести позволяет обеспечить пациенту комфортную и здоровую жизнь.
Точные причины развития синдрома до конца не изучены.
Диагностика
При Х-моносомии признаки заболевания ярко выражены. Поэтому врач уже при первичном осмотре может поставить верный диагноз. Окончательное заключение делается на основании кариотипирования. Это цитогенетический анализ, в ходе которого изучается весь кариотип пациента и каждая аутосома в отдельности. Этот анализ проводится в генетической лаборатории.
Помимо кариотипирования применяется комплекс лабораторных и инструментальных исследований. Сюда входят:
• Анализ крови на уровень гормонов. При заболевании наблюдается снижение эстрогена и увеличение гонадотропных гормонов;
• Рентгенографическое исследование костей;
• УЗИ внутренних органов и органов малого таза;
• Компьютерная томография и МРТ;
• Электрокардиография;
• Консультации узких специалистов: кардиолога, нефролога, офтальмолога, гинеколога, травматолога, дефектолога, ортодонта.
Комплекс дополнительных исследований направлен на изучение соматических заболеваний, сопровождающих генетическую аномалию. Также проводится дифференциация патологии с другими аномалиями. Важно отличить синдром Тернера-Шерешевского от синдрома Нунана или гипофизарного нанизма. Для этого проводится исследование крови на анализ гормонов гипофиза и другие исследования.
Лечение
Медициной не предусмотрено специфическое лечение синдрома. Современная наука не в состоянии менять хромосомный набор. Терапия патологии ограничивается устранением сопутствующих заболеваний и позволяет жить относительно полноценной жизнью.
Комплекс специфических симптоматических мероприятий включает в себя:
• Приём соматотропина с раннего возраста. Соматотропный гормон отвечает за рост мышц, укрепление костей и ускорение процессов регенерации. Инъекции гормональных препаратов позволяют маленьким пациентам набрать достаточную мышечную массу и вырости до 155-160 см;
• Приём эстрогена начиная с подросткового возраста. Эстроген усиливает развитие вторичных половых признаков, стимулирует развитие половых органов. Через 1-2 года девушки начинают принимать оральные контрацептивы, способствующие регулировке менструального цикла.
Гормон соматотропин вводится до 15 лет с постепенным уменьшением дозировки. А гормонотерапия эстрогеном проводится до 50 лет. Именно этот возраст считается началом естественной менопаузы.
Симптоматическое лечение заключается в ведении соматотропного гормона и эстрогена.
Неспецифическая терапия направлена на корректировку вторичных дефектов. Для неспецифического поддерживающего лечения применяют:
• Диетотерапию и витаминные комплексы. Сбалансированное питание и витамины позволяют нормализовать работу органов и систем;
• Лечебную физкультуру и массажи. Индивидуально разработанные комплексы упражнений позволяют укрепить организм пациентов, нормализовать мышечный тонус и улучшить состояние опорно-двигательного аппарата;
• Физиотерапевтические процедуры оказывают общеукрепляющее воздействие;
• Косметические дефекты устраняются посредством пластических операций.
При возможности выносить и родить ребёнка пациенткам с Х-моносомией предлагают процедуру ЭКО. Экстракорпоральное оплодотворение проводится после тщательного обследования и консультации генетика. ЭКО даёт возможность женщине выносить абсолютно здорового малыша.
Обязательным условием лечения пациентов с синдромом является работа с дефектологами и психологами. Эти специалисты помогают ребёнку овладеть речью, получить необходимые навыки общения и адаптироваться в социуме. А грамотная адаптация и принятие себя в этом мире позволяет ребёнку прожить полноценную и счастливую жизнь, несмотря на имеющийся дефект.
Смотрите далее: из-за чего возникает синдром Эдвардса
Источник
