Синдром нижней полой вены мкб 10
Рубрика МКБ-10: I87.1
МКБ-10 / I00-I99 КЛАСС IX Болезни системы кровообращения / I80-I89 Болезни вен, лимфатических сосудов и лимфатических узлов, не классифицированные в других рубриках / I87 Другие поражения вен
Определение и общие сведения[править]
Синдром верхней полой вены
Ряд доброкачественных и злокачественных заболеваний могут вызывать компрессию или обтурацию верхней полой вены, сопровождаемые характерным симптомокомплексом, известным как синдром верхней полой вены.
Этиология и патогенез[править]
Среди множества факторов, способных вызвать нарушение проходимости верхней полой вены, на первом месте стоит экстравазальная компрессия опухолями средостения или увеличенными лимфатическими узлами (90%). Возможно также прорастание злокачественных опухолей средостения в стенку вены с последующей облитерацией ее просвета. Кроме того, сдавление вены может быть вызвано аневризмой аорты, доброкачественными новообразованиями или фиброзом средостения (склерозирующим медиастинитом). Тромбоз верхней полой вены сравнительно редко возникает при длительном пребывании в полой вене центрального венозного катетера или электродов электрокардиостимулятора. Частота подобных тромбозов колеблется от 0,3 до 4 на 1000.
Клинические проявления[править]
Клинические проявления данного синдрома зависят от степени сужения просвета вены и длительности периода, в течение которого это сужение развивается. Чем быстрее развивается процесс, тем меньше времени для развития коллатералей и тем тяжелее симптомы. При медленном развитии тромбоза или компрессии сосуда успевают развиться коллатерали, которые компенсируют нарушение оттока венозной крови. В этих случаях болезнь может протекать бессимптомно или сопровождаться слабовыраженными клиническими признаками. Приблизительно 2/3 больных жалуются на отечность лица, шеи, верхней половины туловища, одышку в покое, кашель, невозможность спать в лежачем положении вследствие усугубления симптомов болезни. Почти у 1/3 пациентов возникает стридор, свидетельствующий о наличии отека гортани и опасности обструкции дыхательных путей. Повышение давления в венах может сопровождаться отеком мозга с соответствующими симптомами и апоплексией.
Сдавление вен: Диагностика[править]
При осмотре обращают внимание на цианоз и отек лица, шеи, верхних конечностей, расширение поверхностных вен в этих областях. В диагностике синдрома верхней полой вены ведущая роль принадлежит КТ, а также флебографии (прямой рентгеноконтрастной или магнитно-резонансной). Кроме того, совершенно необходимо обследование органов грудной клетки и средостения (рентгенография и КТ) для определения заболевания, которое может вызвать окклюзию верхней полой вены. При опухолевой этиологии данного заболевания необходима морфологическая верификация основного заболевания в целях определения целесообразности последующего применения рентгенотерапии или химиотерапии.
Дифференциальный диагноз[править]
Сдавление вен: Лечение[править]
Обходное шунтирование верхней полой вены редко сопровождается хорошими отдаленными результатами, а зачастую и невыполнимо из-за тяжести состояния больного, распространения опухоли на другие органы. При некоторых злокачественных новообразованиях органов грудной клетки и средостения хороший эффект можно получить при рентгенотерапии и полихимиотерапии. Наилучший эффект наблюдают при лимфомах. В настоящее время наиболее перспективный способ лечения сдавления верхней полой вены опухолями или фиброзом средостения — чрескожная эндоваскулярная баллонная ангиопластика с установкой стента в суженном участке вены.
Профилактика[править]
Прочее[править]
Синдром нижней полой вены
Наблюдается при компрессии нижней полой вены, инфильтрации стенки нижней полой вены опухолью.
Клинически выраженного синдрома нижней полой вены, как правило, не отмечается в связи с постепенной адаптацией к венозной гипертензии системы кавапортакавальных анастомозов. В данном случае помогают дополнительные диагностические методы — восходящая каваграфия, допплерографическое исследование кровотока в крупных венозных сосудах. Исходом операции может стать перевязка нижней полой вены или ее протезирование.
Синдром сдавления левой почечной вены
Синонимы: синдром щелкунчика
Определение и общие сведения
Синдром сдавления левой почечной вены — компрессия левой почечной вены между верхней брыжеечной артерией и брюшной аортой, что приводит к увеличению градиента давления между левой почечной веной и нижней полой веной до 3 мм рт.ст. (нормальный <1 мм рт.ст.), приводящему к развитию левосторонней гематурии.
Точная распространенность не известна. Большинстве случаев патологии было зарегистрировано в Азии. Наиболее симптоматические случаи наблюдаются на третьем / четвертом десятилетии жизни, чаще у женщин астеничного телосложения.
Этиология и патогенез
Выделяют три типа синдрома щелкунчика почечной вены: передний, задней и комбинированный.
Клинические проявления
Синдром сдавления левой почечной вены имеет тенденцию проявляться урологическими или гинекологическими симптомами. Урологические проявления включают в себя боль в пояснице или в животе, одностороннюю (левостороннюю) макроскопическую или микроскопическую гематурию, варикоцеле или варикоз нижних конечностей. Гинекологические проявления — симптомы застоя в малом тазе: дисменорея, диспареуния, боли после полового акта, боли внизу живота, дизурия, варикоз тазовой, вульварной, ягодичной или бедренной областей и эмоциональные нарушения.
Диагностика
Диагноз следует заподозрить при обнаружении боли в пояснице и гематурии. Диагностические тесты должны включать в себя анализ мочи (микроскопия и баканализ), УЗИ и / или внутривенную урографию, цистоскопию и уретрореноскопию, цветное допплеровское сканирование, КТ или МР-ангиографию, а также флебографию левой вены почек.
Лечение
Пациентов в пубертате, которые могут претерпевать спонтанную ремиссию по ходу их физического развития, а также пациентов с незначительными симптомами и микроскопической гематурией или пациентов с интерметтирующей безболевой выраженной гематурией, с нормальной гемограммой — следует наблюдать.
Экстрасосудистое стентирование может быть осуществлено путем полостной или лапароскопической операции и включает в себя размещение трансплантата из политетрафторэтилена. Внутрисосудистое стентирование является наиболее привлекательным вариантом лечения.
Прогноз
Прогноз после вмешательства хороший.
Источники (ссылки)[править]
Хирургические болезни [Электронный ресурс] : учебник / под ред. М. И. Кузина. — 4-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970433713.html
«Эндокринная хирургия [Электронный ресурс] / под ред. И. И. Дедова, Н. С. Кузнецова, Г. А. Мельниченко — М. : Литтерра, 2014. — (Серия «Практические руководства»).» — https://www.rosmedlib.ru/book/ISBN9785423501044.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Другие названия и синонимы
Гипотензивный синдром на спине, Постуральный гипотензивный синдром, Синдром аорто-кавальной компрессии.
Названия
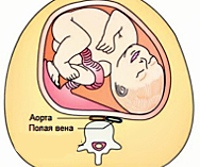
Название: Синдром нижней полой вены при беременности.
Синдром нижней полой вены при беременности
Синонимы диагноза
Гипотензивный синдром на спине, Постуральный гипотензивный синдром, Синдром аорто-кавальной компрессии.
Описание
Синдром нижней полой вены во время беременности. Это комплекс гемодинамических нарушений, вызванных компрессией аортокавальной области с увеличением матки. Она проявляется в виде головокружения, внезапной слабости, тахикардии, одышки, значительного падения артериального давления, увеличения движения, обморока, возникающего, когда беременная женщина лежит на спине. Поставлен диагноз: эхокардиография, допплерография плацентарного кровотока, комплексная реография. Не требует специального лечения. В большинстве случаев для исправления состояния женщины достаточно изменить положение в постели. Вертикальные роды рекомендуются для исключения острой внутри родовой гипоксии плода.

Синдром нижней полой вены при беременности
Дополнительные факты
Синдром компрессии нижней полой вены (ССЗ, аортальный и аортальный компрессионный синдром, постуральный гипотензивный синдром, задний гипотензивный синдром) является одним из наиболее распространенных гемодинамических расстройств, выявляемых во время беременности. По данным различных авторов, в третьем семестре субклинические симптомы различной степени тяжести обнаруживаются у 70% беременных женщин, и только около 10% пациентов жалуются на плохое самочувствие. Важность своевременной диагностики НПВП связана с повышенным риском прерывания беременности и другими серьезными акушерскими осложнениями, сопровождающимися нарушением нормального развития ребенка и увеличением перинатальной смертности.
Причины
Сжатие аорты и брюшной полости во время беременности обычно вызывается механическим сжатием венозных сосудов с увеличением матки и общим повышением внутрибрюшного давления. Чрезвычайно редко наблюдается нарушение кровотока в нижней полой вене из-за сочетания беременности с другими причинами — врожденным сужением, тромбофлебитом, объемными опухолями органов брюшной полости, забрюшинного пространства и заболеваниями печени. В конце беременности вес матки увеличивается в 10-20 раз, вес плода достигает 2,5 кг и более, объем околоплодных вод составляет 1-1,5 л. В результате гибкая сосудистая стенка, когда пациент находится на спине, испытывает давление 6-7 кг, что приводит к уменьшению просвета вены.
Хотя такая ситуация встречается практически у всех беременных, типичная клиническая картина НПВП наблюдается только у 9-10% пациентов, а у 17-20% женщин заболевание носит субклинический характер. В ходе исследований специалисты в области акушерства и гинекологии обнаружили, что следующие предрасполагающие факторы увеличивают вероятность развития расстройства во время беременности:
• Недостаточная торговля хеджированием. Обычно, чтобы компенсировать нарушение кровотока, в системе IVC образуется сеть парентеральных сплетений и безымянных вен, которые выделяют кровь над участком давления или в верхнюю полую вену. При недостаточном развитии безопасности или их ускоренном снижении под воздействием неизвестных факторов возникает синдром гипотензивного отношения.
• Недифференцированная дисплазия соединительной ткани. При генетически детерминированном нарушении синтеза коллагена и его пространственной организации мембрана средней вены менее устойчива к внешней компрессии. Ситуация усугубляется беременностью гормональными изменениями. Увеличение концентрации прогестерона в 10 и более раз приводит к разрыхлению гладкомышечных волокон наружной вены полой вены.
• Патологическая беременность. NPS более сжимается при многоплодной беременности, многогранном полушарии, несении крупного плода, возникшего в контексте резус-конфликта, врожденных пороков развития ребенка, экстрагенитальных заболеваний (сахарный диабет, кардиопатология) и т. Д. Почти треть беременных с НПВП страдают вегетососудистой дистонией, 15% — от высокого кровяного давления, 17% — от гестоза и 22% — от избыточного веса.
Патогенез
При сжатии полой вены кровоток из нижних конечностей, органов брюшной полости и таза затруднен. Венозный возврат уменьшается, соответственно меньше крови поступает в легочные альвеолы, уменьшается ее оксигенация, формируется гипоксемия. В то же время сердечный выброс и зависимое сосудистое давление снижаются. Из-за притока меньшего количества крови в системный кровоток, который недостаточно насыщен кислородом, развивается тканевая гипоксия в различных органах беременной женщины и ребенка. Часть плазмы откладывается в сосудистом русле нижних конечностей и в рыхлых тканях половых органов, что способствует варикозному расширению вен.
Симптомы
У двух третей пациентов расстройство протекает бессимптомно или с повышенной двигательной активностью плода с изменением положения тела женщины. Признаки постуральной гипотонии обычно впервые появляются на 25-27 неделе беременности. Патологические симптомы появляются через 2-3 минуты после того, как беременная женщина легла на спину, и достигают максимума в течение 10 минут. Очень редко СТАРТ наблюдается в сидячем положении. Более половины пациентов с клинически выраженным расстройством жалуются на головокружение, чувство одышки, одышку, внезапную слабость, сердцебиение, более частые и сильные движения. 37% пациентов испытывают спонтанное желание перевернуться, встать. Иногда возникают прекардиальная боль, шум или звон в ушах, искры перед глазами, потеря полей зрения, беспокойство, страх. У 1-3% пациентов наблюдается значительное падение артериального давления (до 80 мм Ст. И ниже), приводящее к обмороку. Симптомы быстро исчезают после изменения положения тела.
Нехватка воздуха.
Возможные осложнения
НПВП часто осложняются нарушением плацентарного кровотока с началом острой или хронической гипоксии плода, задержкой его развития. У женщин со сдавленной нижней полой веной плацента отслаивается значительно чаще преждевременно. Венозный застой вызывает возникновение геморроя, варикозного расширения вен, тромбоза, тромбофлебита. Когда в сосудах нижних конечностей откладываются большие объемы крови, возможен гиповолемический шок с множественными поражениями органов: нарушение почечной клубочковой фильтрации, респираторный дистресс-синдром, церебральная и сердечно-сосудистая недостаточность.
Диагностика
Синдром нижней полой вены во время беременности обычно диагностируется на основании падения артериального давления и характерных симптомов, возникающих в положении женщины на спине. Если вы подозреваете субклиническое течение заболевания, будет назначено комплексное обследование для определения изменений гемодинамики и нарушения кровоснабжения плода. Для подтверждения диагноза рекомендуется: Во время эхокардиографического исследования изменение показателей оценивается, когда беременная женщина поворачивается назад слева. На наличие латентного постурального гипотензивного синдрома указывает снижение ударного объема на 15-20%, незначительный объем крови, сердечный индекс, учащенное сердцебиение и нарушение других показателей, отражающих функцию давления сердца. Результаты УЗИ маточного кровотока плаценты также оцениваются с учетом положения тела пациента. Когда женщина переворачивается на спину в результате компрессии полости рта, индекс сопротивления (RI) в пупочной артерии в 1,15-1,29 раза выше, чем у стандартных показателей. В то же время ИР снижается на 10-19% в обеих маточных артериях.
• Интегральная реография. Неинвазивная регистрация изменений сопротивления ткани высокочастотному току позволяет быстро оценить кровоснабжение сосудистого русла. Реографическое определение шоковых и минутных объемов крови, частоты сердечных сокращений, сердечного индекса подтверждает результаты эхокардиографического исследования или, при необходимости, заменяет его.
Учитывая повышенный риск развития гипоксии плода, динамическое наблюдение за его состоянием с использованием КТГ, рекомендуется фонокардиография. По сообщениям, проводится спектрофотометрический анализ газообразного состояния крови женщины и, в исключительных случаях, ребенка. Как правило, этот метод обнаруживает снижение парциального давления кислорода, повышение парциального давления углекислого газа и признаки метаболического ацидоза.
Дифференциальный диагноз проводится с другими нарушениями, при которых сдавлена нижняя полая вена — сужение, тромбоз, рак печени, поджелудочной железы, матки, яичников, почек, мочевого пузыря, забрюшинных лимфатических узлов, забрюшинного фиброза и синдрома нижнего роста вен Буд-Киари. Исключить патологические состояния, которые могут вызвать коллапс: сосудистую дистонию, гипотензию из-за пищевой или лекарственной интоксикации, острую инфекцию, аритмию, сердечную недостаточность. По показаниям пациентка консультируется у кардиолога, флеболога, гастроэнтеролога, гепатолога, уролога и онколога.
Лечение
Как правило, постуральная гипотензия, вызванная компрессией каваллы, возникает сама по себе, когда пациент поворачивается на боку или когда стоит. Беременные женщины с клиническими признаками расстройства должны спать на левой стороне с подушкой между ног или под верхней ногой. Некоторые женщины чувствуют себя лучше, когда отдыхают в полусидячем положении. Для уменьшения венозного застоя и улучшения гемодинамических показателей показана умеренная физическая активность — ходьба, физические упражнения в воде, йога для беременных. При возникновении внутриутробной гипоксии назначают препараты, улучшающие кровоток в маточно-плацентарном комплексе.
Наличие НПВП необходимо учитывать при планировании способа доставки. При отсутствии акушерских и экстрагенитальных показаний к кесареву сечению пациентам рекомендуется рожать в вертикальном положении, стоя, сидя или на корточках. Это может значительно снизить риск гипоксии плода. Если женщина настаивает на традиционном методе акушерского ухода, ее кладут на левую сторону, а в период изгнания ее переводят в кресло для беременных с высоко поднятой головой. При хирургическом вмешательстве компрессия полости рта часто вызывает критические нарушения гемодинамики, что важно помнить при подготовке и во время вмешательства.
Список литературы
1. Диагностика и лечение сердечно-сосудистых заболеваний при беременности. Рекомендации Российского кардиологического общества. – 2013.
2. Синдром нижней полой вены у беременных/ Леуш С. С. , Терентюк В. Г. , Карпук П. И. // Украинский медицинский журнал. – 2002 — №6 (32).
3. Акушерство глазами анестезиолога/ Зильбер А. П. , Шифман Е. М. – 1997.
Источник
Рубрика МКБ-10: I87.2
МКБ-10 / I00-I99 КЛАСС IX Болезни системы кровообращения / I80-I89 Болезни вен, лимфатических сосудов и лимфатических узлов, не классифицированные в других рубриках / I87 Другие поражения вен
Определение и общие сведения[править]
Хроническая венозная недостаточность (ХВН) нижних конечностей — синдром, характеризующийся нарушением оттока крови из венозного бассейна нижних конечностей.
Эпидемиология
ХВН нижних конечностей является самым распространенным заболеванием периферических сосудов. По данным различных эпидемиологических исследований, ею страдают от 35 до 60% людей трудоспособного возраста, преимущественно женщины. Более того, симптомы выявляются уже у каждого десятого школьника 12-13 лет.
Классификация
В международной флебологической практике используют классификацию СЕАР, включающую клинический, этиологический, анатомический и патофизиологический разделы.
Клиническая часть классификации учитывает основные, наиболее часто встречающиеся признаки заболевания. Всего выделяют семь клинических классов ХВН:
— класс 0: видимые симптомы болезни вен при осмотре и пальпации отсутствуют;
— класс 1: телеангиэктазии и венозная сеть;
— класс 2: варикозно-расширенные вены;
— класс 3: отечность нижних конечностей без изменений кожи;
— класс 4: связанные с венозной недостаточностью трофические расстройства (пигментация кожи, экзема, липодерматосклероз);
— класс 5: кожные изменения, указанные выше + зажившая язва;
— класс 6: кожные изменения, указанные выше + активная язва.
Каждый класс также может быть разделен на две группы. К первой (группа «А») относят случаи отсутствия субъективной симптоматики. Если пациент предъявляет жалобы на боли, тяжесть в ногах, утомляемость икроножных мышц, его относят ко второй (симптоматической — «S») группе.
Каждый последующий класс ХВН может включать все или некоторые признаки, характерные для предыдущих классов.
Этиология и патогенез[править]
В основе синдрома ХВН лежат три заболевания.
1. Варикозная болезнь. Эта патология характеризуется преимущественным поражением поверхностных вен, которые становятся извитыми, на них образуются узлы. Причины заболевания неизвестны. Предполагается, что важную роль играет врожденная слабость венозной стенки (например, вследствие снижения синтеза коллагена III типа), гормональные влияния (баланс эстрогенов и гестагенов), значительная гидростатическая нагрузка на венозную систему у лиц, работа которых связана с длительным стоянием или регулярным подъемом тяжестей. У каждого пациента можно выявить один или несколько из возможных причинных факторов варикозной болезни.
2. Посттромбофлебитическая болезнь. Это состояние развивается после тромбоза глубоких вен (ТГВ). Процесс организации и реканализации тромба приводит к разрушению венозных клапанов или окклюзии глубокой вены. Варикозное изменение поверхностных вен носит вторичный характер и появляется лишь спустя несколько лет. Наиболее тяжелые варианты ХВН встречаются именно при посттромбофлебитической болезни.
Врожденные пороки развития венозной системы нижних конечностей (редко). Варикозное расширение поверхностных вен в этих случаях появляется уже в первые недели и месяцы жизни ребенка. Очень часто изменения вен сочетаются с обширными розово-коричневыми пигментными пятнами на нижней конечности.
Патогенез
В основе ХВН лежат:
— патология механизмов, обеспечивающих венозный отток в ортостазе;
— уменьшение пропускной способности венозного русла;
— сердечная недостаточность. Последний механизм играет свою заметную роль у пациентов пожилого и старческого возраста, а также при тяжелой сердечной патологии. В подавляющем большинстве случаев ХВН бывает вызвана первыми двумя факторами.
Вне зависимости от непосредственной причины в развитии ХВН различной этиологии участвуют общие механизмы. Начальным звеном патогенеза служит рефлюкс крови по глубоким или поверхностным венам. В результате происходит депонирование избыточных объемов крови, достигающее максимальных величин в голени (до 1,5 л к концу дня). Совокупность костных, мышечных, фасциальных и венозных структур этого сегмента конечности называют мышечно-венозным насосом голени. Его деятельность является основным фактором венозного возврата, а возникающее при венозном реф-люксе депонирование крови приводит к перегрузке насоса и снижению его эффективности. Развивается флебостаз, повышается сопротивление на венозном конце капиллярного русла. В результате увеличивается объем интерстициальной жидкости, что в свою очередь способствует перегрузке лимфатического русла. Формируется отек, в околососудистую клетчатку выходят белки плазмы и лейкоциты. Возникает хронический воспалительный процесс, который может усугубиться развитием инфекции после присоединения патогенной микрофлоры.
Клинические проявления[править]
Симптомы ХВН можно разделить на объективные и субъективные:
а) Объективные симптомы включают:
— варикозное расширение поверхностных вен кожи и верхнего этажа подкожной клетчатки (телеангиэктазии и ретикулярный варикоз), крупных притоков или стволов магистральных подкожных вен (типичный варикоз);
— отек дистальных отделов конечности (ранний признак декомпенсации заболевания);
— трофические расстройства (гиперпигментация кожи, склероз подкожной клетчатки и язвы).
Типичное место локализации трофических изменений при ХВН — медиальная поверхность нижней трети голени. Трофические расстройства при венозной патологии имеют четкую стадийность течения: от пигментации кожи к липодерматосклерозу и венозной язве.
б) К субъективным симптомам ХВН относят:
— боль, тяжесть в ногах, утомляемость икроножных мышц пораженной конечности, обычно возникающие во второй половине дня, достигающие максимума к вечеру и полностью исчезающие после ночного отдыха;
— ночные судороги в икроножных мышцах, локальные болевые ощущения в венозных узлах, парестезии (реже).
Осложнения
Самыми частыми осложнениями ХВН являются варикотромбофлебит (поверхностный тромбофлебит) и венозная трофическая язва.
Для поверхностного тромбофлебита характерна боль в проекции воспаленной варикозной вены, спонтанная и особенно при пальпации, а также уплотнение вены и гиперемия кожи над веной.
Язвы развиваются на фоне предшествующих трофических расстройств кожи и подкожной клетчатки и представляют собой дефект кожи площадью от нескольких квадратных миллиметров до нескольких десятков квадратных сантиметров с умеренным болевым и экссудативным синдромом.
Венозная недостаточность (хроническая) (периферическая): Диагностика[править]
Диагноз ХВН устанавливают на основании данных клинического обследования больного и результатов инструментальных исследований.
С помощью фотоплетизмографии определяют время возвратного кровенаполнения венозного русла после физической нагрузки. Это позволяет определить тонико-эластические свойства венозной стенки. Время возвратного кровенаполнения более 25 сек является нормальным. Для варикозной болезни характерны значения данного показателя от 15 до 24 сек. Время возвратного кровенаполнения менее 15 сек свидетельствует о тяжелом поражении венозной системы, которое встречается при посттромбофлеби-тической болезни или в очень тяжелых случаях варикозной болезни.
Ультразвуковая допплерография является методом скрининговой диагностики ХВН. С ее помощью можно обнаружить обратный ток крови в поверхностных и глубоких венах нижних конечностей и определить этиологию венозного застоя.
Дуплексное УЗИ сосудов — наиболее информативный метод диагностики ХВН, позволяет оценить состояние практически всего венозного русла от вен стопы до нижней полой вены включает УЗИ вен и допплеровское исследование кровотока по ним. Это исследование позволяет с высокой степенью точности установить причину ХВН, в частности выявить последствия ТГВ (окклюзия вены или реканализация ее просвета) или, напротив, увидеть неизмененную их стенку с состоятельными клапанами. С помощью дуплексного УЗИ сосудов при варикозной болезни определяют протяженность рефлюкса крови по стволам магистральных поверхностных вен, исследуют состояние прободающих (перфорантных) вен, выявляя обратное движение крови по ним при проведении специальных проб.
Радиоизотопную флебосцинтиграфию применяют при планировании некоторых хирургических вмешательств, поскольку он позволяет количественно оценить степень нарушений венозного оттока в естественных для пациента условиях и при моделировании результатов операции с помощью эластической компрессии. Сравнение полученных данных позволяет судить о целесообразности оперативного лечения. Метод сопряжен с лучевой нагрузкой.
Рентгеноконтрастная флебография применяется только при планировании реконструктивных оперативных вмешательств на глубоких венах у пациентов с посттром-бофлебитической болезнью (не более чем в 5% случаев). К недостаткам метода относится его инвазивный характер.
Дифференциальный диагноз[править]
Чаще всего ХВН дифференцируют от острого ТГВ, лимфедемы (лимфостаза) и заболеваний костно-суставной системы.
При остром ТГВ, как правило, поражается одна нижняя конечность. Отек, характерный для этого заболевания, появляется внезапно, нарастает в течение нескольких часов или дней и становится постоянным, порой сохраняясь до конца жизни пациента. При проксимальной локализации тромбоза (подвздошно-бедренный сегмент) помимо голени отекает и бедро; при варикозной болезни этого не происходит. В случае варикозной болезни бедро может быть увеличено в объеме, однако при опросе пациент отмечает, что отек появился несколько лет назад. Для острого венозного тромбоза нехарактерно варикозное расширение вен.
Лимфедема (лимфостаз, слоновость). При поражении лимфатической системы нижних конечностей увеличивается только объем надфасциальных тканей — кожи и подкожной клетчатки, происходит сглаживание позадилодыжечных ямок. При нажатии на область отека остается четкий след от пальца. Одним из наиболее ярких симптомов является характерный подушкообразный отек тыла стопы и пальцев с развитием патогномоничного для лимфедемы симптома Стеммера (невозможность собрать складку кожи на тыльной стороне II пальца стопы). Для лимфедемы нехарактерны варикозное расширение вен и трофические расстройства.
Костно-суставная патология сопровождается болевым синдромом и отеком периартикулярных тканей. Отек носит локальный характер, появляется только в области пораженного сустава в остром периоде и проходит после курса противовоспалительной терапии. При заболевании суставов выраженность болей может ограничивать возможности передвижения пациента. Напротив, при ХВН объем движений в суставах конечности практически никогда не снижается.
Венозная недостаточность (хроническая) (периферическая): Лечение[править]
При ХВН применяют хирургические (операция и склерооблитерация) и консервативные (компрессия и фармакотерапия) методы.
Хирургическое лечение
Хирургическое лечение показано больным с варикозной болезнью. Флебоскле-рооблитерацию проводят пациентам с те-леангиэктазиями, внутрикожным (ретикулярным) варикозом, а также лицам с изолированным варикозным расширением притоков магистральных подкожных вен при интактности их стволов. Если при обследовании выявлен рефлюкс крови по магистральным поверхностным и прободающим венам, выполняют операцию. Ее характер зависит от класса ХВН.
При посттромбофлебитической болезни показания к хирургическому лечению возникают только в случае неэффективности консервативного лечения. Проводят эндоскопическую диссекцию прободающих вен или реконструктивные операции, направленные на создание дополнительных путей оттока крови при окклюзивном поражении глубоких вен.
Хирургические методы, являясь патогенетическими, могут обеспечить излечение или длительную ремиссию заболевания, но их можно применить не более чем у 10-15% больных. Поэтому важнейшее место в лечении ХВН занимает консервативное лечение.
Компрессионная терапия
Основой любой лечебной схемы является компрессионная терапия. Применяют эластическое бинтование или медицинский трикотаж (гольфы, чулки, колготы). Ношение этих изделий является обязательным в течение активного для пациента времени дня. Компрессионный бандаж приводит к уменьшению диаметра вен и возрастанию скорости тока крови по ним. Сдавле-ние межмышечных венозных сплетений и прободающих вен обеспечивает снижение патологической венозной емкости и улучшение пропульсивной способности мы-шечно-венозного насоса голени. Регулярное применение компрессионной терапии приводит к уменьшению венозного застоя в пораженной конечности.
Локальная гипотермия
Из немедикаментозных средств лечения варикотромбофлебита хорошо зарекомендовала себя локальная гипотермия (пузырь со льдом) по ходу тромбированной вены. Ее применяют 4-5 раз в день по 15-20 мин в течение первых 3-5 суток лечения.
Фармакотерапия
Показанием к началу фармакотерапии являются случаи ХВН с отечным синдромом и яркой субъективной симптоматикой, когда очевидно, что одной эластичной компрессии будет недостаточно для достижения эффекта. Абсолютными показаниями к применению ЛС служат невозможность компрессионного лечения, а также осложнения ХВН. Целью фармакотерапии является ликвидация клинической субъективной симптоматики и ряда объективных признаков заболевания (отека, липодерматосклероза). Это позволяет улучшить качество жизни больных, провести адекватное лечение и профилактику осложнений. Медикаментозное лечение является неотъемлемой составляющей предоперационной подготовки и послеоперационной реабилитации больных.
ЛС для лечения ХВН назначают с учетом доминирующих в клинической картине симптомов.
Оценка эффективности лечения
Критериями эффективности лечения является улучшение общего самочувствия пациента: исчезновение или уменьшение болей, тяжести в икроножных мышцах, отеков нижних конечностей, заживление язв и отсутствие прогрессирования трофических расстройств.
Медикаментозное лечение неосложненной ХВН должно проводиться периодически, полноценными курсами. Ошибкой является назначение ЛС лишь на 1-2 недели, т.е. до уменьшения выраженности клинических симптомов. Равным образом неверно и использование фармакотерапии полноценным курсом всего один раз в год или даже в несколько лет.
ХВН является заболеванием венозной стенки, поэтому использование антиагре-гантов или антикоагулянтов лишено смысла в подавляющем большинстве случаев. Исключение составляет венозная трофическая язва, при которой антиагреганты назначают для улучшения локальной микроциркуляции.
Для устранения отечного синдрома при ХВН не следует использовать диуретические средства, хотя они и дают достаточно быстрый эффект. Именно эта быстрота является противопоказанием к их использованию. В результате удаления только воды из интерстициального пространства в нем резко возрастает концентрация белков, что приводит к прогрессированию фиброзных изменений в тканях и развитию трофических расстройств. Применение диуретиков может быть оправдано лишь при сопутствующей недостаточности кровообращения.
Топические ЛС популярны среди пациентов, но всегда следует помнить, что их назначение с врачебной точки зрения оправдано лишь при варикотромбофлебите (НПВС- и гепариносодержащие гели).
Необходимо четко представлять, что кажущееся быстрое облегчение симптомов заболевания при использовании местных лекарственных форм в основном достигается за счет отвлекающего действия в результате испарения летучих компонентов (спирта, эфиров, ксероформа и др.).
Проникновение лекарственной субстанции в ткани ограничено поверхностными слоями кожи, поэтому возможности самостоятельного использования местных лекарственных форм при лечении ХВН ограничены, их необходимо комбинировать с эластической компрессией и системными флебопротекторами.
Кроме того, в условиях нарушенного венозного оттока и активации местных аллергических реакций эти ЛС являются частой причиной медикаментозных дерматитов и экзем, осложняющих течение основного заболевания. Веноактивные ЛС для местного применения следует назначать лишь в начальных стадиях ХВН, до развития трофических нарушений кожи, и короткими (7-14 дней) курсами.
Профилактика[править]
Прочее[править]
Прогноз
Прогноз в отношении полного излечения у многих больных сомнителен. После оперативного лечения варикозной болезни всегда возможен рецидив заболевания. Излечения от посттромбофлебитической болезни у подавляющего большинства добиться практически невозможно в силу характера и масштаба поражения венозной системы.
Прогноз для жизни больного, как правило, благоприятен. Вместе с тем отсутствие своевременного и адекватного лечения ХВН может привести к смерти пациента от ее осложнений.
Источники (ссылки)[править]
Рациональная фармакотерапия. Справочник терапевта [Электронный ресурс] / Дворецкий Л.И. — М. : Литтерра, 2007. — http:/
