Синдром немого синуса что это
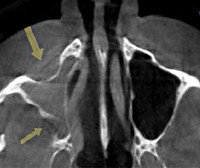
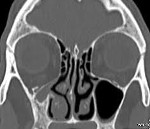
Синдром молчащего синуса – это патология верхней челюсти, при которой наблюдается комбинация деформаций стенок и коллапс гайморовой пазухи. Клинические проявления – односторонний энофтальм и гипофтальм, асимметрия лица, нарушение зрения, сглаженность скуловой дуги и ретракция века на фоне отсутствия болевого и интоксикационного синдромов. Диагностика основывается на результатах визуального осмотра, эндоскопии носовой полости, КТ и МРТ придаточных синусов. Лечение оперативное, заключается в обеспечении оттока содержимого из гайморовой пазухи и восстановлении нижней стенки глазницы.
Общие сведения
Синдром молчащего синуса (СМС), или ателектаз верхнечелюстной пазухи – относительно редкое заболевание в оториноларингологии. В медицинской практике данный термин используется с 1994 года. Впервые сочетание клинических проявлений, характерных для этого синдрома, было описано в 1964 году профессором Гарвардской школы медицины В. В. Монтгомери. Чаще всего СМС развивается у лиц старше 45-50 лет. Патология встречается повсеместно, с одинаковой частотой обнаруживается среди представителей мужского и женского пола. Более чем в 70-85% случаев после качественно проведенного оперативного лечения наблюдается обратное развитие всех симптомов болезни.

Синдром молчащего синуса
Причины синдрома молчащего синуса
Точная причина заболевания неизвестна. Большинство специалистов отводят ведущую роль в этиологии нарушению вентиляции пазухи. Данное состояние может быть обусловлено различными факторами: острыми или хроническими воспалительными поражениями носовой полости, механической закупоркой естественного входного отверстия верхнечелюстного синуса. Таким образом, основными причинами возникновения СМС принято считать:
- Инфекционные заболевания. Чаще всего ателектаз гайморового синуса связывают с хроническими ринитами, фронтитами и гайморитами бактериальной, вирусной или грибковой этиологии.
- Травматические повреждения. Формированию патологии способствуют тяжелые травмы лицевого черепа, сопровождающиеся деструкцией стенок верхнечелюстного синуса. Сюда же относятся эндоскопические эндоназальные вмешательства, декомпрессия орбит.
- Объемные образования. В роли провоцирующих факторов могут выступать кисты, полипы, доброкачественные и злокачественные опухоли, находящиеся в области соустья пазухи и препятствующие нормальной вентиляции.
- Аномалии развития. Включают врожденные и приобретенные деформации верхней челюсти, затрагивающие верхнечелюстной синус, в том числе гиперплазию и гипоплазию крючковидного отростка. Они обуславливают склонность стенок пазухи к деформациям, спаданию и формированию СМС.
Патогенез
Механизм развития заболевания основывается на продолжительной гиповентиляции верхнечелюстной пазухи, спровоцированной нарушением ее анатомических характеристик. Существенную роль играют деформации крючковидного отростка, при которых данное анатомическое образование в процессе дыхания изменяет свое положение по типу клапана. В результате внутри пазухи образуется среда пониженного давления, сопровождающаяся резорбцией газов и повышенной секрецией. Полость синуса постепенно заполняется транссудатом, жидкость через некоторое время трансформируется в густые слизистые массы, поддерживающие хроническое вялотекущее воспаление. На фоне этих процессов и низкого давления происходит истончение и втягивание внутрь стенок пазухи – коллапс синуса.
Классификация
При диагностике ателектаза гайморового синуса в отоларингологии руководствуются рентгенологической классификацией Kass. С учетом этой классификации можно выделить несколько степеней развития заболевания, что позволяет корректировать тактику лечения и обоснованно решить вопрос о характере оперативного вмешательства. В классификацию включены три стадии СМС:
- I – деформация мембраны. На снимке отображается латеральное смещение фонтанелл – аномальных участков медиальных стенок синуса, не имеющих костной основы.
- II – костная деформация. Характеризуется выпячиванием одной или нескольких стенок вовнутрь, значительным уменьшением объема пазухи.
- III – клинических проявлений. Полость синуса практически не визуализируется. Выявляются клинические симптомы заболевания.
Симптомы синдрома молчащего синуса
Патология развивается постепенно, длительно. С момента воздействия этиологического фактора до возникновения первых значимых проявлений проходит от 2-4 месяцев до нескольких лет. Наиболее частым первичным симптомом патологии является односторонняя деформация лицевого скелета в области верхней челюсти и энофтальм – более глубокое, смещенное внутрь орбиты глазное яблоко. Большинство пациентов жалуются на «западение» щеки и гипофтальм – опущение нижнего края глазницы. Реже появляется дискомфорт при движении глаза на больной стороне, углубление моляров и ретракция верхней губы.
При дальнейшем прогрессировании ателектаза верхнечелюстной пазухи наблюдается одностороннее ухудшение зрительной функции – снижается острота зрения, возникает вертикальная диплопия, усиливающаяся при взгляде вверх. Прогрессирует ретракция верхнего века и асимметрия лица, уплощается скуловая дуга с пораженной стороны. Характерная особенность СМС – отсутствие явных клинических признаков острого воспаления гайморового синуса: болевого синдрома, повышения температуры тела, катаральных или гнойных выделений из носа, ухудшения носового дыхания и т. д.
Диагностика
Постановка диагноза требует от отоларинголога тщательного анализа анамнестических данных, результатов внешнего осмотра, данных аппаратных методов визуализации. Лабораторные тесты имеют низкую диагностическую ценность. При опросе больного обращают внимание на предшествующее заболевания придаточных синусов носа, перенесенные травмы и оперативные вмешательства, а также динамику развития текущих изменений. Проводятся:
- Физикальное исследование. При внешнем осмотре лица больного врач отмечает характерную асимметрию за счет одностороннего гипофтальма, энофтальма, ретракции верхней губы и верхнего века. При пальпации и перкуссии пораженной области болевые ощущения отсутствуют.
- Эндоскопия носовой полости. При обследовании носовой полости соустье верхнечелюстного синуса не определяется, средняя носовая раковина и латеральная стенка втянуты внутрь пазухи. Часто обнаруживается сопутствующее искривление носовой перегородки.
- КТ придаточных пазух носа. Компьютерная томография является «золотым стандартом» диагностики СМС. По ее результатам визуализируется одностороннее уменьшение внутренних размеров и затемнение гайморового синуса, компенсаторное увеличение объема глазницы. Также на снимках отображается крючковидная деформация боковой стенки пазухи, расширение ретроантральной жировой пластинки и среднего носового хода.
- МРТ околоносовых пазух. На Т1 взвешенном изображении удается выявить уменьшение объема верхнечелюстного синуса, вогнутость его стенок, неоднородный сигнал от содержимого в комбинации с опущением вниз клетчатки из глазницы. На Т2 ВИ дополнительно определяется гиперинтенсивный сигнал от внутренних слизистых оболочек.
Изменения при СМС дифференцируют с диффузной липодистрофией, линейной склеродермией, синдромом Парри-Ромберга. В ряде случаев необходима дифференциальная диагностика с доброкачественными и злокачественными опухолями этой локализации и врожденными аномалиями развития верхнечелюстной пазухи.
Лечение синдрома молчащего синуса
Основная лечебная тактика при СМС – хирургическая, включающая в себя два последовательных этапа. Суть первого заключается в эндоскопической санации полости пазухи и обеспечении нормальной аэрации синуса. Далее проводится контроль эффективности выполненных манипуляций и оценка регресса энофтальма. Зачастую первого этапа достаточно для купирования всех проявлений заболевания. В случае сохранения зрительных нарушений и дистопии глазного яблока на протяжении 6-9 месяцев с момента первичного вмешательства при отсутствии положительной динамики прибегают ко второму этапу – реконструкции нижней стенки орбиты. Дополнительно производится коррекция сопутствующих деформаций носовой полости, лечение имеющихся инфекционных заболеваний околоносовых пазух.
Прогноз и профилактика
Прогноз для жизни и здоровья при синдроме молчащего синуса благоприятный. Своевременно проведенное оперативное вмешательство позволяет восстановить до 20% объема верхнечелюстной пазухи и купировать все офтальмологические нарушения. Специфическая профилактика СМС не разработана. Неспецифические превентивные мероприятия нацелены на предотвращение воздействия потенциальных этиологических факторов, включают ранее лечение инфекционных и онкологических заболеваний носовой полости и придаточных синусов, коррекцию врожденных аномалий развития этой области, предотвращение травматических повреждений.
Источник
Синдром молчащего синуса (СНС) встречается достаточно редко, впервые он был описан в 1964 году. В большинстве случаев в лечебные учреждения с симптомами синдрома обращаются мужчины и женщины старше 40 лет. Заболевание протекает медленно и безболезненно, приводит к постепенной деформации лица из-за патологических процессов, протекающих в одной из верхнечелюстных (гайморовых) пазух.
Симптомы
Второе название заболевания — синдром немой верхнечелюстной пазухи.
Перечень симптомов редкого заболевания, вызванных уменьшением объема верхнечелюстной пазухи:
- опущение глазного яблока;
- асимметрия лица;
- глубокое расположение глазного яблока (энофтальм);
- уплощенная скула со стороны пораженного синуса;
- ретракция (стягивание) верхнего века;
- ухудшение зрения.
Обычно с симптомом «провисания глаза» больные идут на прием к офтальмологу, так как помимо асимметрии лица у пациента может проявляться диплопия (двоение вертикальное) и снижение зрения. Энофтальм может составлять от 2 до 6 мм, гемофтальм — от 2 до 4 мм.
Для заболевания характерно полное отсутствие симптомов синусита: болей, гнойных выделений, заложенности носа. От начала патологических процессов в верхнечелюстном синусе до появления у больного клинических симптомов проходит от 1 месяца до нескольких лет.
Выделяют 3 стадии развития болезни:
- Первая — деформация мембраны.
- Вторая — деформация стенок пазух.
- Третья — клинические проявления (асимметрия лица, энофтальм).
Причины
Заболевание имеет небольшую статистику, единого мнения о механизме развития синдрома нет. В большинстве случаев причиной синдрома немого синуса являются хронические воспаления верхнечелюстной пазухи, сопровождающиеся частыми рецидивами. В результате хронических воспалений слизистой происходит закупорка соустья, соединяющего нос с синусом и, как следствие, стойкое понижение давления в полости гайморовой пазухи.
Описаны случаи возникновения синдрома после травм, связанных с переломом перегородки. В некоторых случаях фиксируют спонтанную форму синдрома, которая возникает из-за закупоренного выводного протока. Отток слизи нарушается без явных причин.
Диагностика
У больного при осмотре выясняют, были у него в течение жизни синуситы (гайморит), травмы лица, операции в области носа, лицевых пазух. Пациенту измеряют величины энофтальма, гемофтальма, остроту зрения. Выясняют качество носового дыхания, наличие выделений гнойного характера.
Проводят необходимое инструментальное обследование:
- эндоскопию полости носа;
- рентгенологическое исследование;
- компьютерную томографию (КТ).
В ряде случаев пациента отправляют на дополнительное обследование к врачу офтальмологу. На основании инструментального обследования выясняют текущий объем гайморовой пазухи, его отклонение от нормы, наличие разрушений стенок пазухи, повреждений стенки глазницы, возможную деформацию носовых ходов.
Кроме того, назначают дифференциальную диагностику по ряду схожих по симптомам заболеваний: синдром Горнера, синдром Парри-Ромберга, диффузная липодистрофия, гемиатрофия лица, линейная склеродермия.
Лечение
Синдром немого синуса всегда лечат путем хирургического вмешательства. Операция проводится в два этапа. В ходе первого этапа проводят эндоскопическую операцию. Путем санации восстанавливают нормальное сообщение гайморовой пазухи с носовой полостью. В ходе операции синус полностью очищается от загустевшей слизи. Некоторые врачи сначала назначают больному курс консервативного лечения для снятия воспаления и только потом отправляют на операцию.
Через 6 месяцев больного обследуют. Назначают повторную операцию в случае сохранения симптомов синдрома: энофтальма, пониженного зрения, диплопии. Повторное хирургическое вмешательство — реконструкцию проводят с целью восстановления стенки глазницы (нижней). При отказе пациента в проведении реконструкции ему для восстановления нормального положения глаза в области орбиты делают гелиевые инъекции.
Профилактика синдрома
В зоне риска находятся люди, часто болеющие простудными заболеваниями, с самого детства страдающие от гайморита.
Чтобы избежать неприятного заболевания, необходимо отказаться от самолечения. Любой насморк, длящийся более 5 дней, требует посещения врача и назначения правильного лечения.
Бессистемное применение больными сосудосуживающих капель — одна из причин серьезной патологии, вызывающей асимметрию лица. Любой синусит (гайморит) нужно лечить под наблюдением врача, строго соблюдая его назначения. Необходимо обращаться к врачу травматологу при получении травмы носа или лица в области носа. Проходить весь курс лечения, который он назначит.
Заключение
Оснащение медицинских учреждений современной техникой позволяет проводить раннюю диагностику синдрома молчащего синуса. Компьютерная томография, проведенная на ранних стадиях болезни, позволяет вовремя остановить болезнь, не допустить деформацию лица, снижение зрения и опущение глазного яблока.
Источник
Главная —
Заболевания —
Синдром молчащего синуса
Синдром молчащего синуса — это патологическое состояние, развивающееся в верхнечелюстной (гайморовой) пазухе (синусе) и характеризующееся: уменьшением ее размеров; резорбцией (рассасыванием) ее костных стенок; окклюзией (закупоркой) выводного протока пазухи; скоплением в пазухе гнойного или слизистого содержимого; энофтальмом (более глубоким по сравнению с нормальным положением глазного яблока в орбите); отсутствием клинических проявлений воспаления слизистой оболочки верхнечелюстной (гайморовой) пазухи.
Симптомы синдрома молчащего синуса
- Более глубокое расположение глазного яблока по сравнению с нормой в орбите, опущение глазного яблока (как правило, процесс односторонний).
- Снижение остроты зрения.
- На поздних стадиях – вертикальная диплопия (двоение предметов по вертикали).
- Углубление (западение) щеки на стороне поражения.
- Отсутствие характерных для синусита (воспаление слизистой оболочки гайморовой пазухи) жалоб – нарушения дыхания, болей на стороне поражения, гнойных выделений из носа.
Инкубационный период
Клинические симптомы могут проявиться в период от месяца до нескольких лет с момента возникновения данного синдрома.
Причины
Точный механизм развития не изучен.
Считается, что развитию заболевания способствуют:
- длительное нарушение оттока содержимого верхнечелюстной пазухи вследствие закрытия отверстия, соединяющего полость пазухи с носом (соустья), приводит к стойкому понижению давления в ее полости. В результате развивается хронический воспалительный процесс в верхнечелюстной (гайморовой) пазухе;
- травмы полости носа и верхнечелюстной пазухи;
- спонтанный синдром молчащего синуса (происходит в результате резкого нарушения оттока содержимого из верхнечелюстной пазухи вследствие закупорки выводного протока (синуса) без видимых причин).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ жалоб и анамнеза заболевания:
- отмечает ли пациент западение и опущение глазного яблока, как давно отметил появление данного симптома, прогрессирует ли симптом с момента возникновения, чем пациент лечился;
- отмечает ли пациент снижение остроты зрения, как давно отметил ухудшение зрения, вертикальную диплопию (двоение предметов по вертикали);
- имеется ли одностороннее нарушение носового дыхания, боли в области верхнечелюстной (гайморовой) пазухи, гнойные выделения из носа.
- Анализ анамнеза жизни:
- болел ли пациент гайморитом (воспалением слизистой оболочки верхнечелюстной пазухи);
- были ли у него травмы и операции в полости носа или на верхнечелюстной пазухе.
- Данные объективного обследования:
- энофтальм (западение глазного яблока), гипофтальм (опущение глазного яблока);
- при исследовании остроты зрения отмечается снижение остроты зрения на стороне поражения.
- Данные инструментального исследования:
- при эндоскопии полости носа — средняя носовая раковина, а иногда и латеральная стенка вдавлены в пазуху, соустье не определяется;
- при рентгенологическом исследовании, компьютерной томографии выявляется уменьшение объема гайморовой (верхнечелюстной) пазухи, разрушение стенок пазухи и нижней стенки глазницы, частичное или тотальное затемнение полости пазухи (что говорит о наличии в ней жидкого содержимого), отклонение носовой перегородки в пораженную сторону, деформация среднего носового хода на стороне поражения.
- Возможна также консультация офтальмолога.
Лечение синдрома молчащего синуса
- Лечение заболевания только хирургическое. Эндоскопически восстанавливается сообщение пазухи с полостью носа, удаляется содержимое синуса (верхнечелюстной пазухи).
- Если через 6 месяцев после эндоскопической операции сохраняется энофтальм (более глубокое положение по сравнению с нормой глазного яблока в глазнице) и глазные симптомы (снижение остроты зрения, двоение предметов по вертикали), рекомендуется повторное вмешательство на глазничной стенке. Для устранения вышеуказанных симптомов выполняется хирургическое восстановление нижней стенки глазницы на стороне поражения.
Осложнения и последствия
- Энофтальм (западение глазного яблока).
- Гипофтальм (опущение глазного яблока).
- Вертикальная диплопия на стороне поражения (двоение предметов по вертикали).
- Ухудшение остроты зрения.
Профилактика синдрома молчащего синуса
Для профилактики синдрома молчащего синуса необходимо:
- своевременное и адекватное лечение острого и хронического гайморита (воспалительное заболевание верхнечелюстной (гайморовой) пазухи);
- своевременное и адекватное лечение травм полости носа.
- Авторы
Солодилова Н.М. Клинические и рентгенологические проявления синдрома молчащего синуса. Вестник оториноларингологии. — 2011. — №1. — С.31-33.
Что делать при синдроме молчащего синуса?
Источник
