Синдром нарушения сердечного ритма жалобы
Нарушение сердечного ритма – это клиническое проявление, которое в большинстве случаев указывает на протекание в организме того или иного недуга. Столкнуться с подобным проявлением могут как взрослые, так и дети. Половая принадлежность также не играет роли. Привести к возникновению подобного признака может большое количество факторов, которые не всегда связаны с патологиями со стороны сердца. Помимо этого, есть группа вполне безобидных причин.
Клиническая картина будет обуславливаться тем состоянием, которое привело к изменению ритмичности, учащению или замедлению сердечных сокращений. Главными симптомами принято считать одышку, головокружения, колебания АД, слабость и болевой синдром в области сердца.
Выявить причины нарушения ритма сердца можно при помощи лабораторно-инструментальных методов обследования. Терапия будет носить индивидуальный характер, но основу составляет приём лекарств и лечение народными средствами.
Нарушение ритма сердца в Международной классификации болезней кодируется несколькими значениями. Код по МКБ-10 – І49.0-І49.8.
Этиология
Клиницисты выделяют огромное количество причин нарушения сердечной деятельности как патологических, так и физиологических.
Патологии со стороны сердечно-сосудистой, которые влекут за собой появление основного симптома:
- пороки развития врождённого и приобретённого характера;
- инфаркт миокарда и кардиомиопатии;
- миокардит и перикардит;
- эндокардит и ревмокардит;
- кардиосклероз;
- артериальная гипертензия;
- гипертрофия желудочков сердца;
- ишемическая болезнь сердца.
Вторая категория причин патологического характера включает в себя заболевания, влияющие на нервную систему. Среди таких недугов стоит выделить:
- ВСД;
- неврозы и неврастению;
- инсульт и другие состояния, которые характеризуются нарушением мозгового кровообращения;
- новообразования любого генеза в головном мозге;
- черепно-мозговые травмы.
Причины нарушения сердечного ритма, связанные с другими внутренними органами:
- сахарный диабет;
- низкое или высокое содержание гормонов щитовидной железы;
- поражения надпочечников;
- грыжа пищеводного отдела диафрагмы;
- широкий спектр недугов органов дыхательной системы;
- язвенное поражение ДПК или желудка.
Физиологические источники возникновения подобного симптома:
- предменструальный синдром – наиболее частая причина развития аритмии у девушек-подростков;
- климакс;
- продолжительное влияние стрессовых ситуаций или нервных перенапряжений;
- период вынашивания ребёнка – при беременности очень часто наблюдается учащение ЧСС;
- злоупотребление вредными привычками;
- нерациональное питание, в частности, употребление большого количества кофе;
- недостаточное количество сна;
- длительное переохлаждение или перегрев организма.

Причины развития аритмии
Помимо этого, вызвать нарушение сердечного ритма может бесконтрольный приём некоторых групп лекарственных препаратов, например:
- диуретиков;
- гормональных веществ;
- антидепрессантов;
- антибиотиков;
- кофеиносодержащих лекарств.
Нарушение сердечного ритма у детей, а в некоторых случаях и у подростков, может быть обусловлено:
- врождёнными пороками сердца;
- генетической предрасположенностью;
- тяжёлыми отравлениями пищевыми продуктами;
- передозировка медикаментами;
- нарушение функционирования ЦНС;
- протеканием недугов инфекционного характера;
- патологии других внутренних органов, указанные выше.
Стоит отметить, что в основную группу риска входят люди, подверженные ожирению и лица возрастной категории старше сорока пяти лет.
В некоторых случаях причины появления такого симптома выяснить не удаётся.
Классификация
В медицине принято выделять следующие виды нарушения сердечного ритма:
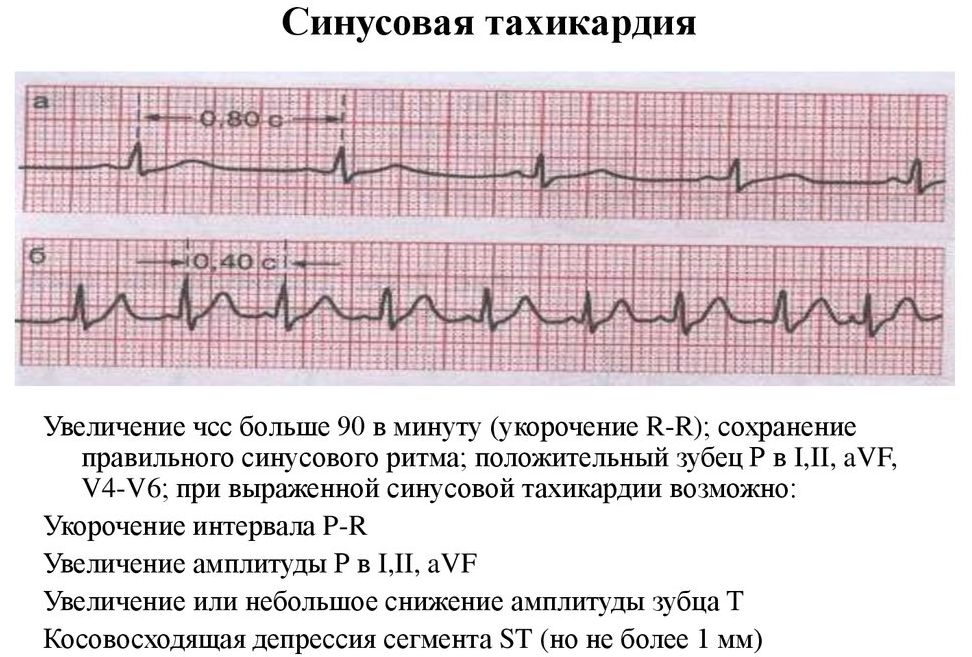
- синусовая тахикардия – это состояние, при котором частота сердцебиения достигает ста пятидесяти ударов и выше в минуту. У здорового человека оно может возникнуть на фоне стресса или сильной физической нагрузки;
- синусовая брадикардия – в таких случаях наблюдается совершенно противоположная ситуация по сравнению с предыдущей. Скорость сердечных сокращений снижается ниже шестидесяти ударов в минуту. Подобное нарушение у здоровых взрослых людей наблюдается во время сна;
- пароксизмальная тахикардия – ЧСС варьирует от ста сорока до двухсот ударов в минуту, при условии, что человек находится в состоянии покоя. Это состояние требует оказания срочной первой помощи;
- экстрасистолия – нарушение характеризуется тем, что некоторые отделы сердца сокращаются несвоевременно. Оно формируется при любых проблемах с сердцем, в случаях передозировки лекарствами, наркотиками или спиртным. Необходимо отметить, что у детей экстрасистолия может привести к летальному исходу;
- мерцательная аритмия – отличается от экстрасистолии тем, что сокращение некоторых групп сердечных мышц происходит в хаотичном порядке. Частота сокращений желудочков может достигать ста пятидесяти ударов в минуту, а предсердия в это время могут, вообще, не сокращаться;
- идиовентрикулярный сердечный ритм, имеющий обратное направление импульса – от желудочков к предсердиям;
- узловая форма ритма – представляет собой довольно редкий вид нарушения сердечного ритма, но в большинстве случаев отмечается у детей.

Виды аритмии
Симптоматика
Опасность аритмии заключается в том, что она может, вообще, никак не проявляться, отчего человек может даже не подозревать о наличии у себя такого нарушения. Именно по этой причине нарушение сердечного ритма очень часто обнаруживается во время профилактических осмотров.
Однако в некоторых случаях сбои в ритмичности сердечных сокращений сопровождаются такими симптомами:
- одышка, которая появляется либо при незначительных физических нагрузках, либо в состоянии покоя;
- ощущение «ударов» в грудной клетке;
- интенсивное головокружение;
- снижение остроты зрения или потемнение в глазах;
- беспричинная слабость и повышенная утомляемость;
- ребёнок не проявляет привычную активность и интерес к окружающим вещам или людям;
- болевой синдром в области сердца. Такое проявление может иметь различный характер, например, колющий или давящий;
- иррадиация болезненности в левую руку и область лопатки;
- изменение поведения больного;
- ощущение нехватки воздуха;
- предобморочное состояние.
Необходимо отметить, что это далеко не все признаки нарушения сердечного ритма, их наличие и интенсивность проявления будет отличаться от пациента к пациенту.
В случаях появления одного или нескольких симптомов, пострадавшему необходимо оказать доврачебную помощь. Прежде всего, стоит вызвать бригаду скорой помощи, а во время их ожидания выполнить правила первой помощи:
- успокоить пациента и положить его так, чтобы верхняя часть тела была выше нижних конечностей – при учащённом сердечном ритме, при редком пульсе положение человека должно быть противоположным;
- обеспечить приток свежего воздуха в помещении;
- освободить больного от узкой и тесной одежды;
- каждые пятнадцать минут измерять показатели АД и ЧСС, записывать их для последующего предоставления приехавшим врачам;
- дать выпить пациенту успокоительное лекарство. Если приступ развивается не в первый раз, то дать те медикаменты, которые предназначаются для нормализации состояния, но при условии, что их назначит лечащий врач.
Диагностика
Для выявления причин возникновения и вида нарушения сердечного ритма врачу необходимо:
- изучить историю болезни и анамнез жизни больного – иногда сможет указать на факторы, приводящие к нарушению сердечного ритма;
- провести объективный осмотр – для определения учащения или замедления ЧСС, а также с целью измерения АД;
- тщательно опросить пациента, если он находится в сознании, на предмет периодичности появления приступов аритмии, наличие и степень интенсивности проявления симптоматики.
Среди инструментальных методов обследования при нарушении ритма сердца стоит выделить:
- ЭКГ, в том числе и суточное мониторирование;
- тредмил-тест и велоэргометрию;
- чреспищеводное ЭКГ;
- допплерографию;
- УЗИ.

Чреспищеводная эхокардиография
Среди лабораторных исследований диагностической ценностью обладают специфические анализы крови, благодаря которым можно определить воспалительное поражение сердца.
Лечение
Что делать и как лечить пациентов с нарушением ЧСС знает врач-кардиолог. Прежде всего, необходимо избавиться от причины появления основного симптома, для этого назначается индивидуальная схема терапии. Особенно тщательно подбирается лечение для детей и женщинам при беременности.
Предписывают коррекцию нарушений частоты сердечного ритма, что осуществляется при помощи:
- антиаритмических препаратов;
- витаминных комплексов;
- установки кардиостимуляторов;
- физиотерапевтических процедур, среди которых – влияние низкочастотного магнитного поля, углекислые и радоновые ванны.
В некоторых случаях пациенты могут выявить желание осуществления лечения народными средствами, но делать это можно только после консультирования с лечащим врачом. Наиболее эффективными из них являются:
- цветки календулы;
- кора рябины;
- цветки синего василька;
- тысячелистник и фенхель;
- корень валерианы;
- листья лесной земляники;
- мята и мелисса;
- яблоки и мёд;
- репчатый лук и сельдерей;
- полевой хвощ и боярышник;
- шиповник и редька;
- цикорий и орехи.
Осложнения
Многие пациенты не подозревают, чем опасно нарушение сердечного ритма. Игнорирование симптоматики и нежелание обращаться за квалифицированной помощью может привести к таким осложнениям:
- коллапс;
- ТЭЛА;
- аритмогенный шок;
- тромбоэмболия;
- инфаркт миокарда;
- ишемический инсульт;
- нарушение мозгового кровообращения;
- асистолия;
- сердечная недостаточность;
- внезапная сердечная смерть.
Профилактика
Во избежание проблем с появлением нарушения сердечного ритма необходимо:
- полностью отказаться от пагубных пристрастий;
- вести активный образ жизни;
- правильно и сбалансировано питаться;
- принимать только те лекарства, какие назначит клиницист и со строгим соблюдением дозировки;
- удерживать в норме массу тела;
- по возможности избегать стресса;
- снизить влияние на организм слишком высоких или низких температур;
- регулярно проходить полное медицинское обследование.
Прогноз нарушения сердечного ритма напрямую зависит от вида нарушения, причины, которая привела к такому расстройству, своевременного обращения к кардиологу, проведения комплексной терапии и возрастной категории пациента.
Источник
Отклонения частоты сокращений мышечного органа от нормы представлены значительной группой патологических процессов. Одни опаснее, другие до определенного момента не несут угрозы жизни и здоровью пациента.
Выявление характера, происхождения нарушения играет основную роль в деле раннего лечения, без которого нет хорошего прогноза на выживание и сохранение трудоспособности.
Нарушение сердечного ритма — обобщенное наименование группы отклонений от нормы. Представлены изменениями собственно ЧСС (тахикардия — ускорение, брадикардия — замедление), интервалов между каждым последующим ударом (экстрасистолия, фибрилляция, пароксизмы, иногда выделяют и атриовентрикулярные блокады).
Лечение аритмий направлено на устранение первопричины состояния, а также купирование симптомов. Все меры предпринимаются одновременно.
Классификация
Виды нарушения работы сердца такие:
- Синусовая тахикардия. Избыточная стимуляция естественного водителя ритма, Рост ЧСС от 100 ударов в минуту.
- Пароксизмальная форма. Увеличение ЧСС до 250 и более.
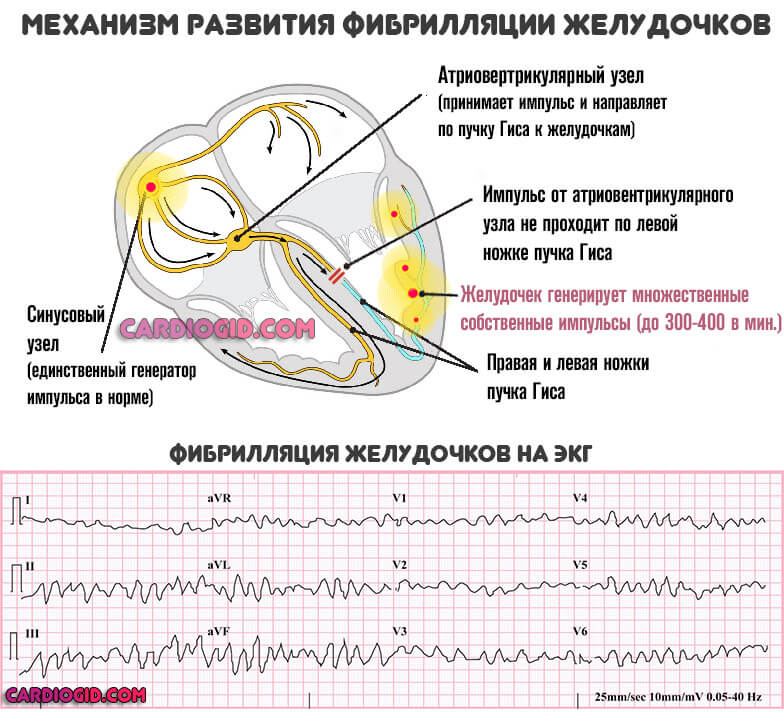
- Фибрилляция предсердий, желудочков. Развитие аномальной электрической активности в камерах органа.
- Экстрасистолия. Появление лишних сокращений между ударами, когда должны быть моменты отдыха. Единичные, это вариант нормы, парные, групповые — несут опасность для жизни.
- Блокада атриовентрикулярного узла, ножек пучка Гиса. Одним словом — проводящей системы сердца. Заканчивается летально в отсутствии лечения.
Классификация используется врачами для назначения грамотной терапии.
Проявления синусовой тахикардии
Конкретные черты зависят от формы отклонения. Нарушение ритма сердца по типу синусовой тахикардии дает такие признаки:
- Увеличение частоты сокращений до 100 ударов и более. Субъективно ощущается как ускорение деятельности мышечного органа, биение в груди. При длительном течении патологии, хронизации, пациент перестает ощущать что-либо и живет нормально. При этом инструментальные методы, в том числе ЭКГ фиксируют процесс.
- Одышка. После физической активности, иногда и в состоянии покоя, зависит от организма человека, тренированности. На фоне частично нарушенного газообмена. Это результат падения сократительной способности сердца и недостаточной насыщенности крови кислородом. Значительной тяжести симптом обычно не достигает, ограничивается минимальным дискомфортом.
- Слабые боли в грудной клетке. Ощущение давления. Продолжается несколько секунд, иногда минут. Возникает эпизодически.
- Повышенная потливость. Гипергидроз.
Обычно этим все и ограничивается. Синусовая тахикардия — результат интенсификации работы естественного водителя ритма, особого скопления кардиомиоцитов (клеток) в предсердии. Потому такой процесс ниименее опасен.
Сокращения правильные. Хотя частота и нарушена. Намного реже проявляется непереносимость физической нагрузки, удушье.

Симптомы брадикардии (урежения ЧСС)
Нарушение ритма по типу брадикардии дает знать о себе другими признаками:
- Урежение ЧСС до 60 ударов в минуту и менее. Обычно не ощущается пациентом прямым образом. Человек обращает внимание на прочие проявления.
- Слабость, сонливость, астения. Из-за малой сократительной способности сердца и недостаточного кровообращения в головном мозге возникают астенические признаки. Нарушения со стороны нервной системы.
- Непереносимость физической нагрузки.
- Бледность кожных покровов и слизистых оболочек (хорошо видно на примере десен).
- Цианоз или посинение носогубного треугольника. Визитная карточка всех кардиальных патологий.
Брадикардия имеет болезнетворные черты не всегда. Во время сна, у тренированных людей (спортсменов), после переохлаждения замедление сердечного ритма характеризуется естественным происхождением и считается нормальным.
В тяжелых случаях нарушение ЧСС такого плана сопровождается головной болью, вертиго (неспособностью ориентироваться в пространстве), обмороками. Это негативный признак, он говорит об остром нарушении питания мозга.
Может входить в так называемый синдром Морганьи-Адамса-Стокса (резкое падение артериального давления, частоты сердечных сокращений и обеспечения нервных тканей).
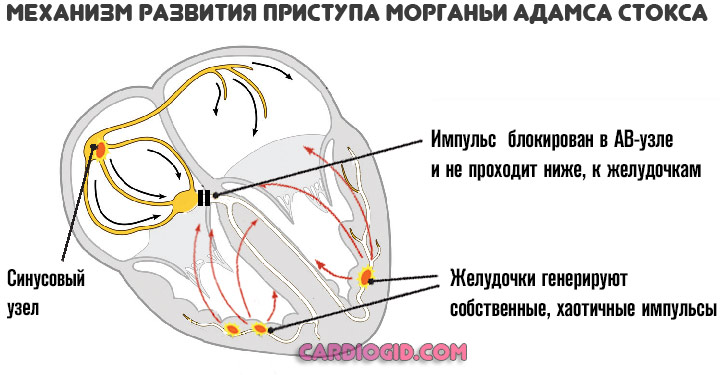
Фибрилляция предсердий или желудочков
Проявляется примерно одинаково, отграничить состояния можно только по результатам электрокардиографии:
- Интенсивное сердцебиение. Увеличение ЧСС до 120-180 ударов в минуту, но на деле, в ходе инструментальной диагностики, оказывается, что их не 180, а 250 и более. Это хаотичные движения, полностью они не ощущаются.
- Замирание в груди, пропускания ударов, переворачивания, связывания узлом, остановки. Такие жалобы — типичные черты фибрилляции.
- Нарушения сознания, обмороки, головная боль, неспособность ориентироваться в пространстве.
- Бледность кожных покровов и цианоз области вокруг рта.
- Тошнота, редко рвота, которая не приносит облегчения.
- Слабость, сонливость, снижение работоспособности и общая астения.
- Нарушения психического статуса, когнитивной, мнестической деятельности, скорости мышления, ухудшение памяти.
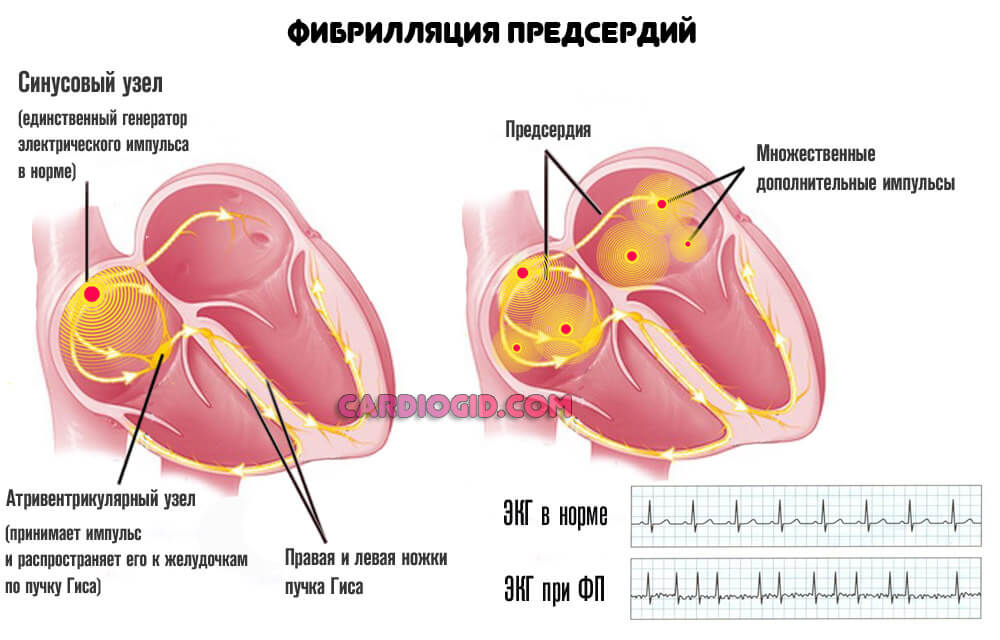
Фибрилляция желудочков намного опаснее нарушения работы предсердий. Но обе формы потенциально летальны, чреваты остановкой органа.
Суть патологии принципиально иная, если сравнивать с бради- или тахикардией. Задействован не синусовый узел. Напротив, сигнал генерируется во всех камерах. Они сокращаются в собственном ритме. Такая раскоординация и нерегулярность заканчивается остановкой сердца и смертью больного.
Экстрасистолия
Может быть единичной. Тогда симптомов нет вообще, считается вариантом нормы и встречается у всех без исключения людей. Или же групповой, парной (бигеминии). Много опаснее для жизни.
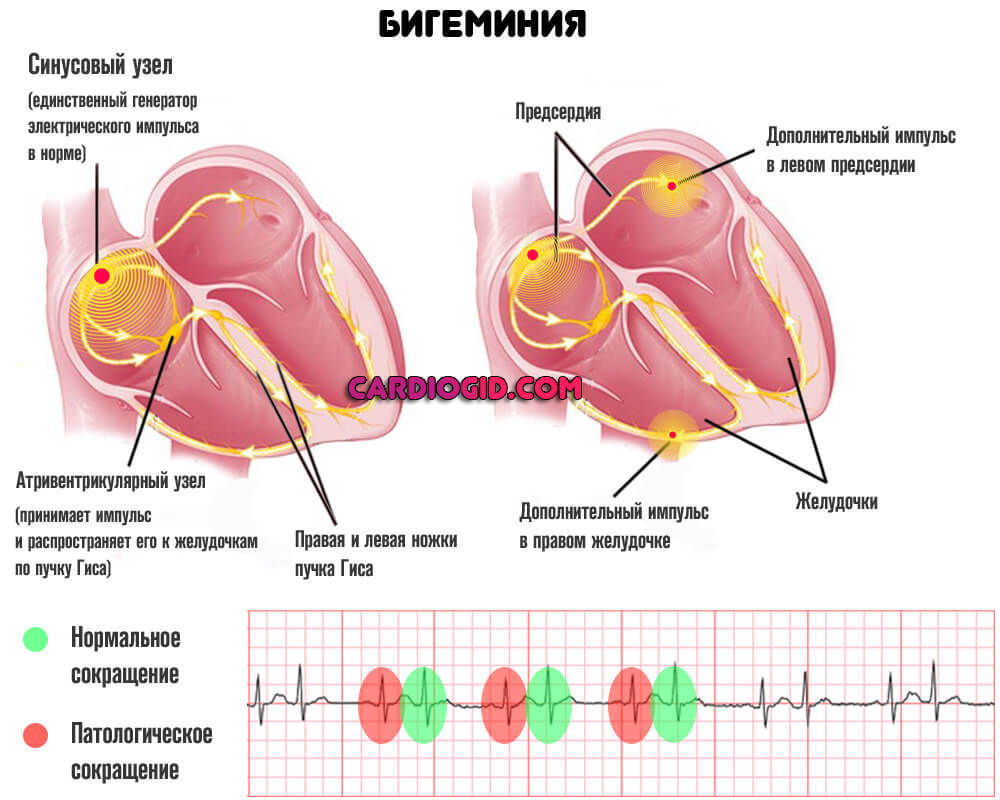
Среди симптомов последней:
- Ощущение внеочередных ударов. В норме систолы идут в правильном порядке. Между пиками на графике ЭКГ наблюдается прямая изолиния, которая указывает на моменты расслабления сердца. Что же касается экстрасистолии, между пиками вклиниваются внеочередные сокращения, правильный ритм сердца сбивается. Они и ощущаются как лишние удары, возникающие не в свое время.
- Одышка. На фоне полного покоя. При физической активности усиливается. Однако интенсивность симптома не велика. А при продолжительном течении болезни пациент и вовсе перестает обращать внимание на отклонение. Наблюдается компенсация состояния.
- Боли в грудной клетке. Эпизодические, по несколько секунд, максимум минут.
Проблема экстрасистолии — в слабой выраженности симптомов. Сбой ритма сердца потенциально смертельный, может в любой момент привести к смерти от остановки, но не ощущается в достаточной мере.
Потому пациент не успевает среагировать, а диагностика оказывается делом счастливого случая.
Признаки АВ-блокады
Что же касается атриовентрикулярной блокады, проявления ее всегда катастрофические.
- На 1 степени признаки похожи на таковые при легкой брадикардии.
- На второй возникает урежение ЧСС до 50 ударов и менее. Слабость, сонливость, бледность, цианоз, головная боль, вертиго, тошнота, рвота, повышенная потливость прилагаются.
- На третьей стадии, при полной блокаде возникает остановка.
Суть патологии в нарушении проводимости сигнала от синусового узла к предсердиям и желудочкам.
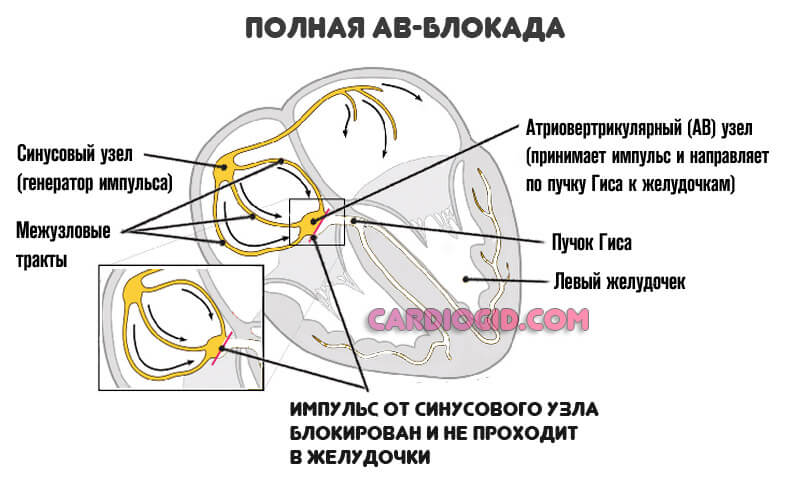
Пароксизмальная тахикардия
Это форма фибрилляции, отличается она более выраженным компонентом со стороны ЧСС. Количество сокращений растет до 300 и свыше, это не предел. Приступ начинается внезапно, с сильного толчка в груди.
Далее проявления типичны:
- Одышка.
- Головокружение, дискомфорт в затылке.
- Боли в грудной клетке.
- Слабость, сонливость.
- Повышенная потливость.
- Тошнота, рвота.
- Задержка мочеиспускания, олигурия (уменьшение количества урины).
- Потеря сознания.
- Бледность, цианоз.
- Нестабильность артериального давления. Преимущественно понижение, которое временно сменяется ростом.
Пароксизм или приступ продолжается около пары часов. В запущенных случаях возможно стойкое непрерывное течение. Но это в отсутствии качественного лечения.
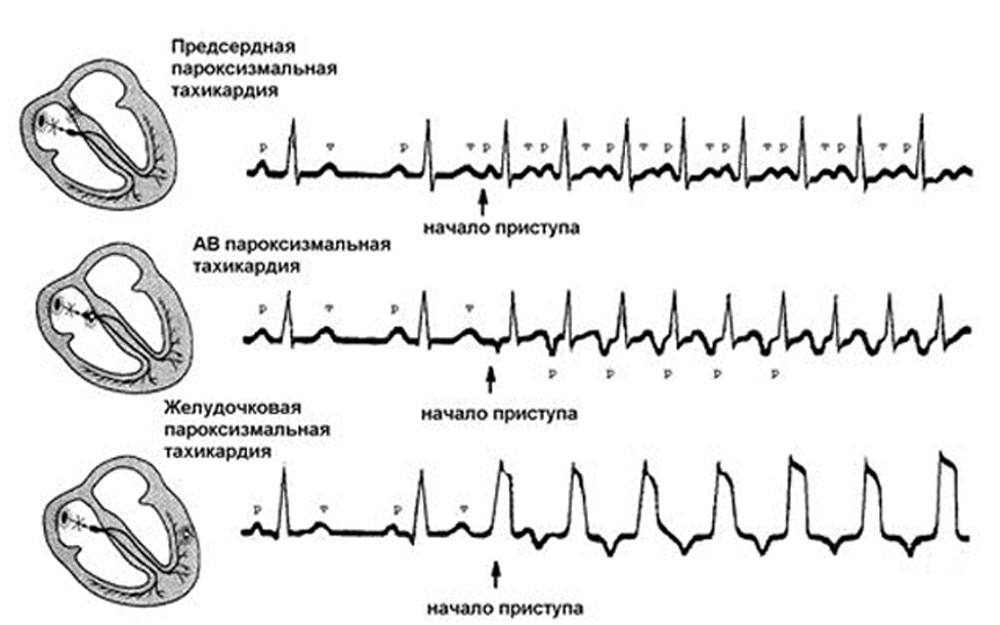
Заканчивается эпизод всегда полиурией — обильным отхождением мочи, что говорит о восстановлении нормальной работы сердца. Подробнее о пароксизмальной форме тахикардии читайте здесь.
Как отграничить состояния своими силами?
Обследование и дифференцирование проводится под контролем кардиолога. Сказать что-либо конкретное можно только после инструментальных мероприятий.
Врач предполагает заболевание задолго до основной деятельности по оценке положения пациента. В этом помогают специальные «метки», которые могут указать на характер нарушения.
- Синусовая тахикардия отличается от пароксизмальной несколькими моментами. ЧСС при первой едва ли достигает 200 ударов в минуту, это редкий случай. А на фоне второй и 300 не предел. Начинается приступ резко, внезапно, с сильного толчка в груди. Синусовая форма стартует вяло, пациент даже не может сказать, когда развилось нарушение. Ко всему прочему, пароксизм сопровождается задержкой мочеиспускания.
- Классические тахикардии, брадикардии не дают выраженных пропускания ударов. Интервалы между сокращениями правильные. Нет ощущения замирания, остановки и прочих подобных.
- Церебральные проявления (головная боль, головокружение, потеря сознания) типичны для опасных форм аритмии: фибрилляции, экстрасистолии, сердечных блокад и пароксизма.
В остальном же стоит довериться инструментальным методам.
Инструментальные методы диагностики
Все начинается с устного опроса пациента на предмет жалоб, сбора анамнеза. По представленным признакам специалист выдвигает гипотезы. Они опровергаются или подтверждаются в ходе дальнейшей диагностики.
- Измерение частоты сердечных сокращений позволяет констатировать факт нарушения.
- Суточное мониторирование по Холтеру требуется для регистрации показателя на протяжении 24 часов, в динамике.
- Электрокардиография. Основная методика. Разграничить аритмии сравнительно просто. Но для этого требуется достаточная квалификация врача-кардиолога.
- Эхокардиография. Ультразвуковое исследование сердца. Позволяет выявить пороки, анатомические дефекты, которые могут стать причиной нарушения ритма.
- ЭФИ. Та же ЭКГ, но инвазивная. Позволяет определить отклонения проводимости кардиальных структур.
- По необходимости назначают МРТ-диагностику.
В зависимости от предполагаемой причины состояния, возможны консультации прочих специалистов (в том числе эндокринолога), оценка статуса центральной нервной системы, психики пациента, анализы крови общий, на гормоны щитовидной железы, гипофиза, биохимический, электроэнцефалография, рентген грудной клетки обзорный.
Продолжительность обследования — около 5-7 дней. В стационаре еще быстрее. Но, как правило, основания для госпитализации человека возникают нечасто.
Причины
Перечислить все вероятные причины невозможно. Следует привести только самые распространенные.
Замедление ЧСС
- Чрезмерная тренированность организма (у спортсменов).
- Сон, период ночного отдыха.
- Переохлаждение.
- Перенесенный в недавнем прошлом инфаркт, кардиосклероз (рубцевание сердечной мышцы после некроза, отмирания).
- Беременность.
- Пубертатный период, половое созревание.
- Опухоли головного мозга.
- Пороки сердца.
- Слабое питание церебральных структур.
- Недостаток гормонов щитовидной железы (гипотиреоз), коры надпочечников (болезнь Аддисона).
- Нарушение проводимости сердца. Блокада ножек пучка Гиса, атриовентрикулярного узла.
Ускорение пульса
- Артериальная гипертензия, нестабильность давления.
- Анатомические дефекты клапанов (трикусипдального, аортального, митрального).
- Атеросклероз.
- Выбухание структур сердца или сосудов (аневризма).
- Стенокардия, текущий инфаркт.
- Инфекционные заболевания. Возможны простые простудные патологии.
- Рост температуры тела.
- Интоксикация отравляющими веществами (солями металла, парами ртути, сердечными гликозидами и прочими, вплоть до психотропных средств и противовоспалительных).
- Гипертиреоз (избыток гормонов щитовидной железы), феохромоцитома (новообразование в надпочечниках).
Нерегулярные сокращения
- Пороки, врожденные и приобретенные — основная причина нарушения ритма сердца.
- Блокада проводящей системы сердца.
- Травмы грудной клетки.
- Опухоли различной локализации.
- Отравления.
- Высокая температура тела.
- Кровотечения, анемия.
- Болезни желудка, двенадцатиперстной кишки.
Лечение
Терапия проходит под контролем кардиолога. При наличии сторонних патологий привлекаются и другие доктора. Нужно решить три задачи: устранить первопричину, снять симптомы и предотвратить осложнения.
Этиотропное воздействие. Направлено на купирование основного фактора развития. Здесь присутствуют варианты. Далеко не всегда нарушения сердцебиения возникают по собственно кардиальным причинам.
Возможно применение гормональных препаратов, операции по резекции щитовидной железы, удалению опухолей головного мозга, надпочечников, пороков сердца и сосудов, прочих дефектов.
В более легких случаях применяются медикаменты. Какие:
- Противогипертензивные. Нормализуют артериальное давление. Ингибиторы АПФ, средства центрального действия, антагонисты кальция, диуретики.
- Бета-блокаторы. Снимают приступы тахикардии, нормализуют уровень АД.
- Антиаритмические. По показаниям краткими курсами.
Симптоматическое лечение заключается в назначении тех же средств, но в других дозировках.
Для устранения очагов избыточной активности на фоне пароксизмальной тахикардии и восстановления сердечного ритма возможно проведение радиочастотной абляции. Прижигания областей сердца волнами.
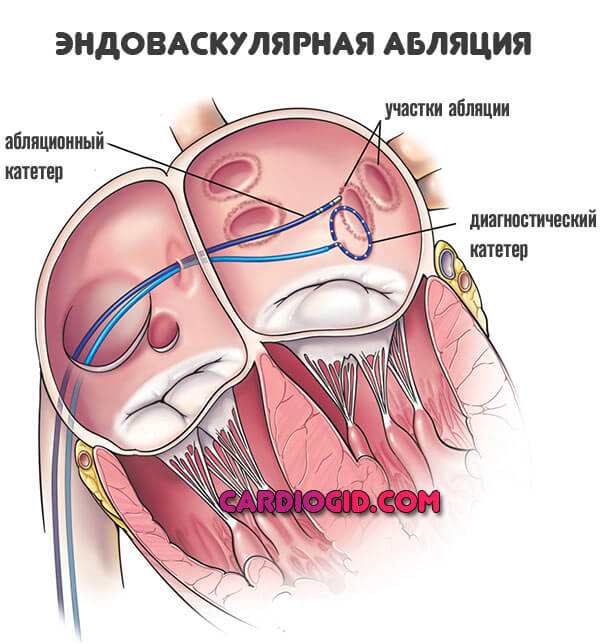
Для купирования острого приступа нарушения ритма проводится электрокардиоверсия. Пропускание тока через миокард. Несмотря пугающее описание, ничего опасного или страшного в процедуре нет. Пациент не чувствует дискомфорта.
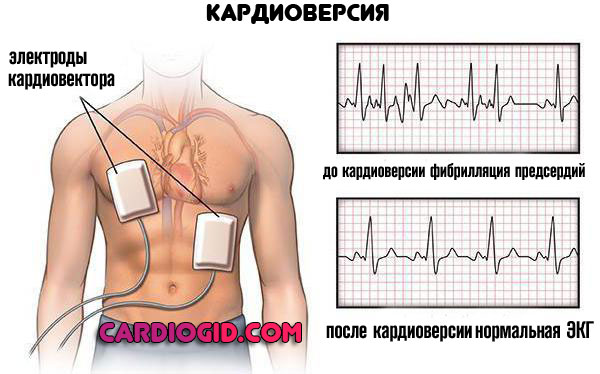
Внимание:
Лечение народными средствами недопустимо. Большинство рецептов неэффективны, а другие, вроде настоек бузины, ландыша, черноплодной рябины действуют слишком резко. Могут привести к остановке сердца.
Важно изменить образ жизни, скорректировать его в соответствии с рекомендациями. Спать минимум 7 часов за ночь, гулять на свежем воздухе хотя бы час в день, отказаться от жирной пищи, избытка соли.
Не перетруждаться, избегать физических перегрузок. Никакого курения, спиртного, самостоятельного приема препаратов.
Прогноз
Зависит от первопричины. Возможность радикального устранения дает изначально хорошие шансы на сохранение не только самой жизни, но и ее высокого качества.
Чем труднее излечим основной процесс, тем сложнее бороться с нарушением ритма.
- Синусовая тахикардия и единичные экстрасистолы не несут опасности, хорошо устраняются, потому прогноз благоприятный во всех отношениях, полное восстановление более, чем вероятно.
- Пароксизмы, фибрилляция и прочие виды куда тяжелее протекают, вероятность смерти варьируется в пределах 15-30% и более, зависит от стадии. При этом остановка сердца может возникнуть в любой момент.
- Острый сбой сердечного ритма, приступ, приводит к гибели намного чаще. Сиюминутный прогноз ухудшается. Частые повторения эпизодов также не сулят пациенту ничего хорошего.
Вопрос перспектив лучше уточнить у врача. Учитывается масса факторов: от возраста, пола и анамнеза до формы нарушения, длительности, ответа на применение препаратов, возможности радикальной терапии.
Осложнения
Последствий несколько:
- Остановка сердца.
- Отек легких.
- Инфаркт. Острый некроз в результате недостаточного кровообращения в миокарде.
- Инсульт. Отмирание церебральных структур, нервных тканей головного мозга как итог все той же ишемии.
- Сосудистая деменция. Слабоумие, снижение эффективности мышления, падение памяти, когнитивных и мнестических способностей вообще.
Проявляется при малом питании головного мозга. При возможности тотального устранения причины сходит на нет без особых последствий. По симптомам напоминает болезнь Альцгеймера, требует дифференциальной диагностики с ней.
Во всех случаях итогом неотложных состояний (кроме деменции) выступает смерть, или тяжелая инвалидность как минимум.
В заключение
Нарушения ритма сердца — результат множества патологических факторов. Такое обилие возможных причин усложняет работу врача, диагностику.
Но определить происхождение не трудно, если знать с чего начинать. Даже сам пациент может предположить то или иное состояние, оценивая собственные симптомы.
Терапия в основном консервативная, оперативное лечение требуется в крайних случаях. Восстановить ритм сердца можно бета-блокаторами, специальными антиаритмитическими препаратами, но самостоятельный прием недопустим. Прогноз в основном благоприятный.
Источник
