Синдром миокарда пропедевтика внутренних болезней
Пропедевтика внутренних болезней: конспект лекцийА. Ю. Яковлева
1. Миокардиты
Миокардит – заболевание, сопровождающееся воспалением миокарда. Оно может возникать самостоятельно под воздействием определенных факторов, тропных к миокарду, или в составе других заболеваний, например системных (системной красной волчанки, системной склеродермии).
Классификация
1. По патогенетическому аспекту выделяют миокардиты:
1) аллергические;
2) инфекционные;
3) инфекционно-токсические.
2. По характеру течения процесса различают миокардиты:
1) острые;
2) подострые;
3) хронические.
3. В соответствии с тяжестью течения различают миокардиты:
1) легкие;
2) средней тяжести;
3) тяжелые.
4. По характеру поражения миокарда различают миокардиты:
1) очаговые;
2) диффузные.
Этиология. Вирусы, бактерии, риккетсии, грибы или паразиты вызывают как инфекционные, так и инфекционно-токсические миокардиты.
Очень тяжелым бывает миокардит при дифтерии. Аллергические миокардиты развиваются при приеме лекарственных препаратов. При тяжелых ожогах, введении в организм сывороток развивается миокардит идиопатический Абрамова-Фидлера.
Патогенез. Воздействие различных этиологических факторов приводит квыделению миокардиальных антигенов. В ответ на это образуются антитела и комплексы антиген – антитело. Они провоцируют дальнейшее повреждение сердечной мышцы, вызывая клинические проявления заболевания.
Клиника. Заболевание часто встречается в молодом возрасте, причем у мужчин и женщин с одинаковой частотой. Заболевание развивается через определенное время после воздействия какого-либо этиологического фактора. Первым симптомом являются боли в области сердца. Они постоянные, не очень интенсивные, тупого или ноющего характера, не иррадиируют, не имеют связи с физическим или эмоциональным перенапряжением. Очень характерным симптомом миокардита является сильно выраженная слабость. Она нередко ограничивает всякую физическую активность. Любая деятельность сопровождается выраженной одышкой. Нарушение основных функций сердечной мышцы вызывает нарушение сердечного ритма, ощущаемое больным как перебои в работе сердца.
Как и любой другой воспалительный процесс, миокардит может сопровождаться повышением температуры тела, потливостью, недомоганием. При опросе нужно обратить внимание на предшествующие появлению жалоб перенесенные заболевания либо другие факторы, относящиеся к этиологии миокардитов.
Осмотр и данные клинического обследования. Наблюдается бледность кожных покровов, возможен акроцианоз. Иногда больной находится в положении ортопноэ, отмечаются набухание шейных вен, отеки нижних конечностей. Эти признаки объясняют-ся появлением сердечной недостаточности. Пульс аритмичен, отмечается уменьшение частоты пульса. Артериальное давление снижено.
Перкуссия. Расширение границ сердца.
Пальпация. Верхушечный толчок пальпируется левее нормального его местоположения, что связано с расширением границ сердца.
Аускультация. Тоны сердца приглушены, причем I тон более, чем II. Могут выслушиваться ритм галопа, на верхушке сердца систолический шум, аускультативно определяются нарушения сердечного ритма.
ЭКГ. Изменения крайне многообразны и могут затрагивать желудочковый комплекс QRS (снижение вольтажа зубцов), снижение вольтажа зубца Р, снижение и инверсию Т, снижение интервала S-T. Имеют место изменения, соответствующие разнообразным нарушениям ритма.
Рентгенологическое исследование (как и эхокардиологическое исследование) позволяет диагностировать увеличение сердца и расширение его отдельных камер.
Лабораторные методы исследования. ОАК позволяет выявить воспалительные изменения, т. е. увеличение СОЭ, лейко-цитоз со сдвигом формулы влево, биохимический анализ – повышение глобулинов (?2 и ?), фибриногена, С-реактивного белка. Повышается содержание ферментов ЛДГ и КФК (МВ-фракции).
Данный текст является ознакомительным фрагментом.
Похожие главы из других книг:
ЛЕКЦИЯ № 4. Миокардиты
Миокардиты – воспалительные заболевания сердечной мышцы инфекционной, аллергической или токсико-аллергической природы.Этиология. Основными факторами развития заболевания являются бактериальные инфекции, гнойно-септические заболевания
ЛЕКЦИЯ № 12. Воспалительные заболевания сердечно-сосудистой системы: миокардиты, перикардиты. Гипертоническая болезнь
1. Миокардиты
Миокардит – заболевание, сопровождающееся воспалением миокарда. Оно может возникать самостоятельно под воздействием определенных
1. Миокардиты
Миокардит – заболевание, сопровождающееся воспалением миокарда. Оно может возникать самостоятельно под воздействием определенных факторов, тропных к миокарду, или в составе других заболеваний, например системных (системной красной волчанки, системной
6. МИОКАРДИТЫ
Миокардиты – воспалительные заболевания сердечной мышцы инфекционной, аллергической или токсико-аллергической природы.Этиология. Основные факторы: бактериальные инфекции, гнойно-септические заболевания, вирусная инфекция, аллергические факторы,
Инфекционные (неревматические) миокардиты
Миокардит – это воспаление сердечной мышцы. Причиной развития неревматических миокардитов могут быть различные инфекции.
Ведущее место принадлежит вирусным инфекциям – кардиотропным энтеровирусам – вирусы Коксаки А и В,
Миокардиты. ревматический миокардит
В основе любого миокардита лежит инфекционное начало. Среди заболеваний, вызывающих миокардит, на первом месте стоит ревматизм, затем идут сепсис, дифтерия и тифы. В последнее время появились новые формы миокардита, вызываемые
Источник
Тема№12.
Контрольные
вопросы.
Определение: нарушение основных функций
миокарда в результате воздействия
различных причин, приводящих к развитию
воспаления, некроза, кардиосклероза,
гипертрофии.
Причины
возникновения:
Миокардиты
(острый или миокардитический
кардиосклероз).Кардиомиопатии.
ИБС
(связана в основном с возникновением
коронарогенной ишемии с дистрофическими
изменениями и/или развитием инфаркта
миокарда, и/или кардиосклероза.Кардиосклероз
(постмиокардитический, атеросклеротический,
постинфарктный).Заболевания,
вызвавшие развитие гипертрофии миокарда
вследствие увеличения нагрузки, объемом
(недостаточность клапанов сердца) или
давлением (артериальная и легочная
гипертензии, стеноз клапанов сердца).Поражение
миокарда при других заболеваниях
В синдром поражения
миокарда входят:
Синдром
кардиомегалии.Синдром
нарушения ритма и проводимости.Синдром
сердечной недостаточностиСиндром
кардиалгии
2 Синдром кардиомегалии. Определение, причины возникновения, клинические проявления. Синдром кардиомегалии
Сущность
синдрома заключается в гипертрофии и
дилатации отдельных (или всех) камер
сердца.
Гипертрофия
миокарда —
это увеличение мышечной массы миокарда,
которое в большинстве случаев носит
компенсаторный характер и развивается
при увеличении нагрузки на миокард
того или иного отдела сердца (желудочков
или предсердий).
Причины
гипертрофии миокарда:
Увеличение
преднагрузки.Увеличение
постнагрузки.Идиопатическая
гипертрофия миокарда (ГКМП — изучается
на старших курсах).
Дилатация
— это расширение
одной или нескольких камер сердца,
которое в одних случаях также может
быть компенсаторным, развивающимся при
увеличение нагрузки на данный отдел
сердца (тоногенная дилатация), а в других
может служить одним из признаков
декомпенсации и резкого снижения
сократительной способности миокарда
(миогенная дилатация).
Причины
дилатации:
Увеличение
преднагрузки (тоногенная дилатация);Увеличение
постнагрузки (миогенная дилатация);Острое
повреждение миокарда (инфаркт, миокардит)
/миогенная дилатация/.
Увеличение
преднагрузки: перегрузка «объемом»
обуславливает развитие эксцентрической
гипертрофии, характеризующейся
увеличением размеров камеры без утолщения
ее стенки (митральная недостаточность,
аортальная недостаточность, недостаточность
трехстворчатого клапана).
Увеличение
постнагрузки: перегрузка «сопротивлением»
индуцирует развитие концентрической
гипертрофии, характеризующейся утолщением
стенок без увеличения размеров его
камер (аортальный стеноз, митральный
стеноз, артериальная гипертензия,
атеросклеротический и постинфарктный
кардиосклероз).
Кластер симптомов
гипертрофии и дилатации левого желудочка
(рис17)
Причины:
артериальная гипертензия, пороки
аортальных клапанов, недостаточность
митрального клапана, миокардитический,
постинфарктный и атеросклеротический
кардиосклероз.
Клинические
проявления:
Жалобы
на боли в области сердца различного
характера (по типу кардиалгии), но иногда
больной может не предъявлять никаких
жалоб.При
осмотре: смещение верхушечного толчка
влево (при гипертрофии) и вниз (при
дилатации).При
концентрической гипертрофии пальпаторно
ощущается высокий, резистентный
верхушечный толчок, при (эксцентрической
гипертрофии) высокий и разлитой.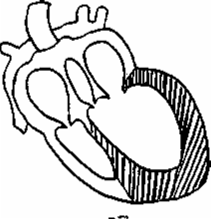
При
перкуссии: расширение границ относительной
тупости сердца влево и вниз, формирование
аортальной конфигурации сердца.При
аускультации: ослабление первого тона
на верхушке, при выраженной дилатации
появление (чаще — протодиастолического
и мезодиастолического) ритма галопа.На
ЭКГ признаки гипертрофии левого
желудочкаРис. 17
На
рентгенограммах — аортальная конфигурация
сердца.ЭХО-КС:
утолщение стенок левого желудочка:
ЗСЛЖ и МЖП >11мм, масса миокарда ЛЖ у
мужчин >183г, у женщин>141г; расширение
полости ЛЖ >56мм.
Кластер симптомов
увеличения левого предсердия (рис
18).
Причины:
Митральные порок сердца (стеноз и
недостаточность).
Клинические
проявления:
Обнаружение
патологической пульсации во II-III
межреберье слева от грудины.
Смещение
верхней границы относительной сердечной
тупости вверх и влево в III межреберье
(за счет выбухания ушка левого предсердия)
— формирование митральной конфигурации
сердца.При сопутствующей легочной
гипертензии при аускультации
выслушивается акцент второго тона во
II межреберье слева от грудины._______________________
Рис.18
Дилатация
левого предсердия
На
ЭКГ проявления Р-mitrale
в отведениях (II, V1,
V2).На
рентгенограмме удлинение и выбухание
III дуги по левому контуру.ЭХО-КС:
увеличение полости ЛП >40мм.Кластер симптомов
увеличения правого желудочка (рис.19)Причины:
декомпенсированные пороки митрального
клапана, пороки трикуспидального
клапана, легочная гипертензия, легочное
сердце.Клинические
проявления:
Пульсация
шейных вен, особенно на выдохе, появление
эпигастральной пульсации, не исчезающей
на выдохе. Пульсация печени, не
совпадающая по времени с пульсацией
правого желудочка (симптом качелей).Усиленный
разлитой сердечный толчок в прекардиальной
области.Увеличение
границ относительной сердечной тупости
вправо и влево.
При
аускультации ослабление I тона, при
выраженной дилатации систолический
шум у основания мечевидного отростка,
усиливающийся на высоте вдоха (симптом
Ревер-Корвальо). При сопутствующей
легочной гипертензии акцент II тона
над легочной артерии.На
ЭКГ: косвенные признаки гипертрофии
правого желудочка, на рентгенограмме
при значительном увеличении правого
желудочка он может выйти на правый
контур, обуславливая появление III дуги
по правому контуру.
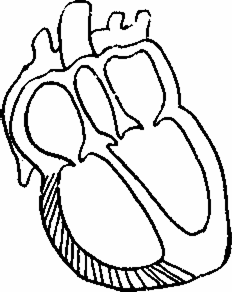
Рис.
19Гипертрофия
и дилатация правого желудочка
ЭХО-КС:
утолщение стенки ПЖ>5мм и полости
ПЖ>25мм, при этом верхушка сердца
выполнена ПЖ, так же наблюдается
неопределенный или парадоксальный
характер движения МЖП. СДЛА>30мм.рт.ст.,
СрДЛА>18мм.рт.ст.
Кластер симптомов
увеличения правого предсердияПричины:
пороки трикуспидального клапана.Клинические
проявления:
Увеличение
границ относительной сердечной тупости
вправо.На
ЭКГ появление высокого Р — pulmonale в
отведениях II, III.На
рентгенограмме — резкое расширение
второй дуги правого контураЭХО-КС:
Увеличение полости ПП в В-режиме.
Источник
Пропедевтика внутренних болезней: конспект лекцийА. Ю. Яковлева
2. Инфаркт миокарда
Инфаркт миокарда – острый некроз сердечной мышцы. Он возникает в результате спазма или тромбоза коронарных артерий, измененных атеросклеротическими наложениями в результате резкого прекращения кровообращения в бассейне коронарных артерий или их веточек. Инфаркт миокарда – одно из проявлений ишемической болезни сердца. Такие клинические ситуации, как внезапно возникшие приступы стенокардии или стенокардия, изменившая свое течение, и некоторые другие, опасны в отношении развития инфаркта миокарда.
Факторы риска развития инфаркта миокарда. Наследственная предрасположенность, избыточная масса тела, малоподвижный образ жизни, наличие сахарного диабета и атеросклероз, вредные привычки (курение или употребление алкоголя).
Периоды заболевания. Первые 2 ч – острейший период заболевания. Возможные осложнения – острая недостаточность кровообращения и нарушения сердечного ритма. Острый период длится до 10 дней. Осложнения многообразны: выключение из функционирования участка миокарда приводит к появлению острой недостаточности левого желудочка (возникает отек легкого), кардиогенный шок, нарушения сердечного ритма и проводимости (аритмии и блокады сердца), разрыв сердца, тромбоэмболия по большому или малому кругу кровообращения, острая аневризма сердца. Подострый период продолжается до 4–8 недель. Возможные осложнения: синдром Дресслера (плеврит, перикардит, пневмонит), хроническая левожелудочковая недостаточность, тромбоэмболические осложнения и некоторые другие. Постинфарктный период продолжается до 2–6 месяцев, в течение которых сердечная мышца привыкает к новым условиям существования.
Клиника. В подавляющем большинстве случаев заболевание развивается внезапно. Возникает острая, жгучая, раздирающая боль за грудиной, иррадиирующая в левую руку, плечо, левую лопатку, левую половину нижней челюсти. Если приступ стенокардии не купируется в течение 20 мин, а продолжается несколько часов и даже дней, это помогает поставить диагноз инфаркта миокарда. В отличие от приступа стенокардии приступ боли при инфаркте не снимается с помощью расширяющих коронарные артерии лекарственных препаратов. Часто возникают страх смерти, резкая слабость, бледность кожи, холодный пот.
Данные клинического и инструментального обследования. При осмотре кожа бледная, может быть покрыта холодным липким потом (в сочетании с уменьшением количества отделяемой мочи, частым и слабым пульсом, гипотензией может быть признаком кардиогенного шока). Артериальная гипертензия сменяется гипотензией, возможны тахикардия, повышение температуры тела.
Аускультация. Тоны глухие, возможны нарушения ритма, причем выделяют даже аритмический вариант инфаркта, отличающийся от классического преобладанием в клинической картине аритмии.
При ЭКГ каждый период инфаркта миокарда отличается определенными изменениями. Так, в остром периоде инфаркта сегмент S-T поднимается над изолинией и плавно соединяется сзубцом Т, образуя монофазную кривую (симптом «кошачьей спинки»), затем исчезает зубец R, появляется патологический зубец Q, и формируется комплекс QS. Одновременно с этими изменениями формируется отрицательный Т, достигающий максимальной степени выраженности в подострую стадию инфаркта. Затем (в постинфарктный период) начинают происходить восстановительные процессы, однако отрицательный Т и патологический Q могут оставаться в течение последующей жизни. Такие изменения являются признаками трансмурального инфаркта миокарда.
Лабораторные методы исследования. ОАК: увеличение СОЭ, лейкоцитоз. Биохимическое исследование крови: повышение уровня ферментов (КФК, ЛДГ, аминотрансферазы и тропонины). Варианты течения инфаркта миокарда: астматический, гастралгический, безболевой, с атипичной локализацией боли, аритмический, церебральный.
Данный текст является ознакомительным фрагментом.
Похожие главы из других книг:
Инфаркт миокарда
Инфаркт миокарда – заболевание, связанное с острой коронарной недостаточностью, которая приводит к возникновению участков некроза сердечной мышцы. В большинстве случаев он развивается в результате коронарного атеросклероза при сужении коронарных
Инфаркт миокарда
Инфаркт миокарда – образование одного или нескольких очагов омертвения ткани в сердечной мышце в результате нарушения кровообращения сердца. В основе инфаркта миокарда лежит поражение коронарных артерий сердца при атеросклерозе, приводящее к сужению
Инфаркт миокарда
Инфаркт миокарда — тяжелое заболевание, характеризующееся гибелью части сократительных клеток сердечной мышцы в результате недостаточного кровоснабжения с последующим замещением омертвевших клеток соединительной тканью. В подавляющем большинстве
Инфаркт миокарда
Инфаркт миокарда – это некроз участка сердечной ткани. Между стенокардией и инфарктом миокарда существует тесная связь; но если при стенокардии нарушение питания сердечной мышцы кровью является процессом кратковременным и обратимым, то при инфаркте
Инфаркт миокарда
МассажДля устранения последствий инфаркта миокарда необходимо проводить легкий массаж тела. Его необходимость обусловлена тем, что кровь, кроме сердца, разносится и капиллярной системой организма, поэтому массаж существенно разгружает сердце.
Сеанс
Инфаркт миокарда
Гибель (некроз) участка сердечной мышцы из-за недостаточного снабжения его артериальной кровью называется инфарктом миокарда, причиной которого могут быть сужение питающих сердце кровеносных сосудов, одавливание их окружающими тканями, например, при
Инфаркт миокарда
Инфаркт миокарда (от лат. infarcire – «начинать», «набивать»; mio – «мышца»; card – «сердце») – это острая фаза ишемической болезни сердца, завершающаяся омертвением части сердечной мышцы вследствие прекращения притока крови по одной из ветвей коронарных
Инфаркт миокарда
Массаж
Для устранения последствий инфаркта миокарда необходимо проводить легкий массаж тела. Его необходимость обусловлена тем, что кровь, кроме сердца, разносится и капиллярной системой организма, поэтому массаж существенно разгружает сердце.Массаж.
Инфаркт миокарда
МассажДля устранения последствий инфаркта миокарда необходимо проводить легкий массаж тела. Его необходимость обусловлена тем, что кровь, кроме сердца, разносится и капиллярной системой организма, поэтому массаж существенно разгружает сердце.
Массаж.
Инфаркт миокарда
Рецепт 1
Сок из моркови – 200 млМед – 30 гРазвести мед в морковном соке и принимать смесь в течение дня в 2–3 приема до или после еды.Рецепт 2
Сок из моркови – 200 млСок березы – 200 млМед – 250 гСмешать соки, развести в смеси мед. Принимать по 70–80 мл 3 раза в день за
Инфаркт миокарда
Если бросить на спокойную гладь воды камень, то мы обнаружим, что от места падения побегут концентрические волны, которые по мере удаления от центра будут уменьшаться по амплитуде и частоте (будет увеличиваться расстояние между волнами).Наоборот, если на
Инфаркт миокарда
Тем, кто перенес инфаркт миокарда, для общего укрепления организма очень полезно пить отвар из сухофруктов, смешанный с соком алоэ.Состав: сок алоэ – 2 ст. л., сухофрукты – 3 ст. л., вода – 1/2 стакана.Залейте сухофрукты горячей водой и оставьте в закрытой
Инфаркт миокарда
Если у вас приступ стенокардии не снимается нитроглицерином и длится более 20 минут, немедленно вызывайте «скорую помощь»! До приезда бригады откройте окно, лягте на кровать, положите под голову высокие подушки, избавьтесь от стесняющей одежды.
Инфаркт миокарда
Инфаркт миокарда — очаговый или множественный некроз мышцы сердца, обусловленный острой коронарной недостаточностью. Некротизированная ткань впоследствии заменяется рубцом. При инфаркте появляются сильные боли в области сердца, учащение пульса,
Источник
