Синдром микротии атрезии слухового прохода и тугоухости
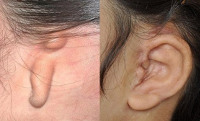
Микротия и атрезия наружного слухового прохода относятся к аномалиям развития костно — хрящевого скелета наружного уха. По статистике, в мире из примерно 10 тысяч детей один рождается с врожденными патологиями этой области. Эти изменения относятся к так называемому дизэмбриогенезу — нарушениям закладки и формирования органов в процессе внутриутробного развития. Соответственно, основными факторами, влияющими на возникновение микротии и атрезии, являются повреждающие эмбрион воздействия — токсические, инфекционные, реже — механические, как правило — на ранних сроках беременности. Наиболее тяжелые изменения возникают при воздействии на эмбрион патологического фактора ранее 7 недель, после третьего месяца значительно реже возникает патология среднего уха и наружного слухового прохода (атрезия), полностью формирование ушной раковины заканчивается к 7 месяцу внутриутробного развития, после этого срока не может возникнуть микротия.
Что такое микротия и атрезия?
При микротии недостаточно развита или полностью отсутствует ушная раковина. Атрезия наружного слухового прохода — это патология развития наружного слухового прохода (НСП), полное или частичное его отсутствие. Часто эти состояния сочетаются с нарушениями слуха, как минимум — с кондуктивной (проводниковой) тугоухостью вследствие отсутствия барабанной перепонки, а зачастую — и структур среднего уха. Реже встречаются сочетания с нейросенсорной потерей слуха — нарушением работы самого слухового нерва. Поскольку развитие уха идет последовательно, атрезия как правило сочетается с аномалиями ушной раковины (примерно в 75% случаев). Однако нарушения в строении слухового прохода могут быть и при нормальных ушных раковинах. Микротия и атрезия бывают односторонними или двусторонними.
Что делать?
Медицинскую коррекцию состояний при аномалии развития ушной раковины надо разделить на две проблемы — проблему слуха и проблему внешнего вида.
Объем необходимых действий зависит от степени нарушения формирования органа слуха. Собственно функциональную оценку — работоспособность уха — могут оценить врачи — сурдологи, причем даже на достаточно раннем этапе. Метод исследования слуховых вызванных потенциалов — КСВП — позволяет понять, жив ли слуховой нерв, возможно ли в принципе сделать так, чтобы ребенок слышал?
Второй шаг — оценка морфологии. Компьютерная мультиспиральная рентгеновская томография позволяет построить очень точную, с разрешением в доли миллиметра, объемную картину костных, хрящевых и мягкотканых структур области височных костей. На томограмме будет понятно, какая часть структур уха не сформировалась, в каком состоянии находятся структуры среднего уха — слуховые косточки и барабанная перепонка, что заполняет область, в которой должен находиться слуховой проход — кость или мягкотканые образования.
Эти данные позволяют понять, во-первых, насколько перспективна попытка формирования слухового прохода с точки зрения функции, а во-вторых, определить ориентиры, позволяющие хирургу точно выйти в область барабанной полости — места, где должна заканчиваться подготовка звука к передаче на слуховой нерв. По сути, эти два исследования определяют, какой объем работы имеет смысл выполнять с объективной позиции. На основании этих же данных можно понять, сколько этапов потребуется сделать и какого результата можно достичь.
Итак, а какой же эффект вообще возможен? В идеале мы стремимся сделать ребенку настоящее полноценное ухо, которое будет выглядеть как ухо, слышать как ухо и вести себя как ухо на протяжении всей жизни ребенка. Путь к достижению этой цели длится в течение нескольких лет, выполняется несколько этапов реконструктивной хирургии, в результате которой мы должны восстановить слуховой проход, барабанную перепонку и внешний вид уха.
Последнее, на самом деле, является чуть ли не самой маленькой проблемой из всего списка. Просто наружное ухо — самый заметный компонент из всего комплекса.
Рассмотрим самый перспективный вариант. У ребенка имеется сформированная барабанная полость, имеются слуховые косточки и живой слуховой нерв, но полностью закрыт слуховой проход и отсутствует или неправильно сформирована ушная раковина. Это и есть классическое сочетание атрезии слухового прохода и микротии.
Первое и главное — ребенку нужно поднять слух. Это делается с помощью раннего протезирования специальными слуховыми аппаратами костного проведения, специальными устройствами, которые передают звук на слуховой нерв минуя ухо, заставляя резонировать кость черепа, как правило через специальный металлический штифт — якорь, который вживляется в кость. Независимо от Вашего желания восстановить ребенку нормальную анатомию, слуховой аппарат необходимо поставить как можно раньше, это станет залогом адаптации ребенка в обществе и значительно облегчит реабилитацию в послеоперационном периоде. С ноля до трех-четырех лет с ребенком обязательно должны заниматься сурдологи и сурдопедагоги.
По мере роста структуры височной кости и уха приходят к тому состоянию, в котором они должны пробыть практически в течение всей жизни. Этот период длится до третьего — четвертого года жизни. Как только формирование области завершено — мы можем оценить это по томограмме — можно приступать к хирургическому этапу. Первая выполняемая операция — формирование костного канала. Сложная и кропотливая операция, несущая наибольшее количество рисков возникновения осложнений, выполняется с учетом знаний о микроанатомии области, полученных при томографии, зачастую — с применением специальных средств навигации, «привязывающих» положение инструмента врача к реконструированному трехмерному изображению на мониторе.
Это наиболее высокотехнологичный этап операции. Именно потому, что на данном этапе имеются серьезные риски, мы должны подходить к обоснованию выполнения данного этапа со всей возможной ответственностью. В случае отсутствия слуховых косточек и, тем более, полноценной работоспособности слухового нерва, этот этап для выполнения не рекомендован.
Но вот дилемма. Оптимальный срок для формирования костного канала — около 4 лет, а ушную раковину мы начинаем делать только в 7−8 лет. Поэтому после высверливания канала в кости мы не открываем его наружу, а заполняем силиконовым цилиндром. Этот цилиндр одним концом опирается на сохранившуюся часть косточек, а другим — находится под кожей. Он выполняет две задачи. Во-первых, уже на данном этапе заметно улучшается слух без аппарата. Во-вторых, данный цилиндр является своего рода протектором, который не позволяет костной ткани закрыть дефект. Область между цилиндром и поверхностью высверленной кости заполняется грануляциями — петельками мелких сосудов. Эти грануляции потом становятся ложем для пересаженной кожи, которая будет выстилать слуховой проход, и обеспечивают быстрое и точное приживление перемещенного фрагмента кожи.
Следующий шаг — формирование и приживление каркаса ушной раковины. Этот этап выполняется в возрасте 6−7 лет. Каркасом уха может служить собственный хрящ ребенка, набранный из реберной дуги, либо готовый силиконовый каркас из материала Medpor. Каждый вариант имеет свои достоинства и недостатки.
Каркас Medpor поставляется в готовом виде, отформованным, стерилизованным и готовым к пересадке. Поэтому всё, что нам нужно — подготовить ложе для протеза каркаса и пересадить его под кожу. Звучит просто, делается тоже просто. Где же минусы? В первую очередь, силиконовый каркас — это готовое изделие фабричного изготовления. Поэтому количество дизайнов уха ограниченно. Ухо, созданное таким образом, как правило, будет отличаться внешне от второго уха при односторонней микротии. Тысячи и тысячи детей, которым установлен Медпор, имеют совершенно одинаковые уши.
Кроме того, пока мы не имеем отдаленных результатов такой операции. Возможны сложности с долговременным эффектом. С течением времени такое ухо может измениться, потерять форму, сместиться — как любой силиконовый протез. К сожалению, метод применяется не столь давно, и пока нет полноценной характеристики отдаленных результатов. Кроме того, отсутствие живой «подложки может привести к нарушению питания, иннервации и нарушения чувствительности кожи над дефектом.
Вариант с хрящом более затратный по времени и несколько более травматичный — требуется выполнить разрез для забора фрагмента реберной дуги — но у него есть свои достоинства. В отличие от фабричного искусственного каркаса ухо, выполненное из хряща меняется со временем по форме, взрослеет, кожа на нем, адаптированная из лоскута на голове, соответствует внешнему виду окружающей кожи, сохраняется иннервация, хрящевая ткань служит проводником роста сосудов. Ухо краснеет, когда пациенту стыдно и бледнеет когда замерзает. Ухо чувствует прикосновения. Ухо ведет себя как ухо — это один из пунктов, которые мы хотим выполнить при проведении коррекции, и это одно из основных отличий метода с хрящевым каркасом от метода с применением Medpor.
Второе достоинство — при одностороннем пороке развития ушной раковины сформированное ухо можно сделать абсолютно таким же, как уже имеющееся. Поэтому, не смотря на большую трудоемкость, большую длительность процесса, мы считаем предпочтительным именно формирование хрящевого каркаса. Хотя в ряде случаев мы применяем Medpor, по показаниям это делается когда мы предполагаем большие технические затруднения, когда имеется дефицит тканей, неэластичная кожа в области, поскольку этот метод менее требователен. Ну и конечно, раз речь идет о косметике, мы используем методику в случаях, когда пациент сам этого желает.
Финальным этапом восстановления уха является «открытие» слухового прохода. Этот этап довольно требователен к состоянию тканей, эластичности и запасу кожи. Он выполняется когда наружный каркас полностью сформировался, окружающие ткани прижились и ухо приобрело свой естественный вид.
В ряде случаев открытие слухового прохода выполнять не рекомендуется, например, когда деформация области привела к значительному смещению среднего уха от нормального положения, В таком варианте открытие слухового прохода обозначает выраженный дефект в эстетике финального результата. Даже если не выполнять открытие ранее сформированного слухового прохода — силиконовый «звуковод», поставленный на первом этапе, позволяет достичь весьма заметного, как правило — свыше 60%, прироста слуха. Также слуховой проход нет смысла открывать если среднее ухо не сформировано или не слышит в связи с дефектом слухового нерва. В таких ситуациях выполняется сравнительно небольшое углубление — складка в тканях, которое несет только эстетическую нагрузку.
Таким образом, комплекс хирургических мер позволяет создать не только эстетику, внешний вид, но и в большом количестве случаев дать ребенку полноценно работающий орган слуха. Это и является основной нашей целью каждый раз, когда мы начинаем работать с каждым ребенком.
>> Обязательна консультация с врачом-специалистом!
Источник
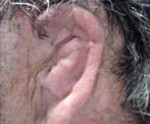
Атрезия слухового прохода – врожденная либо приобретенная облитерация костно-хрящевого канала, соединяющего ушную раковину со средним ухом. Заращение слухового хода сопровождается снижением остроты слуха вплоть до глухоты. Врожденные атрезии часто сочетаются с микротией и другими аномалиями развития. Диагностика включает осмотр отоларинголога с отоскопией, проведение аудиометрии и компьютерной томографии височной кости. При костных заращениях выполняют рентгенографию черепа. Лечение патологии – хирургическое. Во время операции формируют искусственный канал при помощи кожных и хрящевых лоскутов; при необходимости выполняют тимпанопластику. Аномалии ушной раковины требуют пластической реконструктивной операции.

Общие сведения
Термин «атрезия» подразумевает полное отсутствие естественных каналов и отверстий в организме. Заращение слухового прохода — редкое заболевание, которое может сочетаться с патологией среднего и внутреннего уха, недоразвитием ушных раковин. Врожденная аномалия встречается в отоларингологии чаще приобретенной и составляет 1 случай на 10 тыс. новорожденных. Соотношение мальчиков и девочек с данной болезнью 1,5:1. Одностороннее поражение возникает в 3 раза чаще, чем двустороннее. Атрезия слухового прохода в 11-17% случаев сочетается с сенсоневральной тугоухостью (затруднением звуковосприятия).

Атрезия слухового прохода
Причины
Причины, вызывающие развитие атрезии слухового канала, делятся на две большие группы:
- Врожденные. Данная патология связана с внутриутробным нарушением закладки 1 и 2 жаберной дуги. Развитие аномалии у новорожденных сопряжено с инфекциями, перенесенными беременной (краснуха, цитомегаловирус, грипп, ветряная оспа), с приемом ею лекарственных препаратов, обладающих тератогенным эффектом, воздействием радиоактивного излучения. В группе риска находятся дети матерей, страдающих алкогольной, наркотической, табачной зависимостью. Чем старше возраст роженицы (после 40 лет), тем выше вероятность развития атрезии наружного слухового канала. Часто аномалия сопровождается двусторонним поражением и сочетается с дефектом ушной раковины (микротией).
- Приобретенные. Ожоги, ранения, ушибы и переломы височной кости часто приводят к формированию костной атрезии. Хрящевое заращение формируется при рецидивирующих гнойных отитах и других воспалительных заболеваниях.
Классификация
Современное сообщество оперирующих отоларингологов использует классификацию немецкого врача Г. Шухнехта. Данное разделение отражает корреляцию патологических изменений слухового прохода и выраженность снижения слуха. Классификация выделяет четыре основных типа атрезий:
- Тип «A» — облитерация хрящевого отдела наружного канала. Отмечается снижение слуха 1 степени.
- Тип «B» — заращение возникает в хрящевом и костном отделах. Снижение звуковосприятия доходит до 2-3 степени.
- Тип «C» — полная атрезия канала, которая часто сопровождается гипоплазией барабанной перепонки.
- Тип «D» — полное заращение с аномалией структур внутреннего уха (улитки, косточек), патологией лицевого нерва. При данных изменениях не проводят хирургическую коррекцию, нарушение звуковосприятия носит необратимый характер.
Симптомы
Симптомы врожденной атрезии можно заметить в первые часы жизни новорожденного. Они проявляются изменением формы ушной раковины (микротией), сужением слухового канала. При проведении аудиограммы отмечается одностороннее или двустороннее снижение слуха. Врожденные аномалии часто сочетаются с парезом лицевого нерва, асимметричностью лица, пороками развития других систем и органов (врожденные пороки сердца, ретинопатии). При поздней диагностики возможны задержка развития речи, формирования воображения, памяти и мышления.
Приобретенная атрезия проявляется развитием тугоухости. При осложнении хронических гнойных процессов в связи с нарушением оттока гнойного отделяемого возникают боль, повышение температуры тела, ухудшение общего состояния пациента. Если вовремя не принять лечебные меры, возможно развитие внутричерепных осложнений (менингита, энцефалита) и остеомиелита. Неполное заращение слухового прохода может не давать четкой клинической картины. Однако со временем, при закупорке суженного канала серой, возникает стойкое снижение слуха.
Диагностика
Для постановки диагноза, точного определения формы и вида атрезии, определения показаний и объема оперативного вмешательства необходимо провести комплексную диагностику органов слуха. С целью выявления врожденных аномалий развития у плода женщинам выполняют скрининговое ультразвуковое исследование на 20, 31-32 неделях беременности. Диагностика разных форм атрезии проходит по нескольким направлениям:
- Осмотр отоларинголога с проведением отоскопии. Отоларинголог проводит оценку проходимости наружного слухового канала, внешнего вида барабанной перепонки.
- Аудиометрия. Специалист определяет остроту слуха, чувствительность слухового аппарата к звуковым волнам разной частоты.
- КТ височной кости. Помогает определить причину облитерации, наличие гнойного содержимого, а также развитие осложнений. Применяется для уточнения диагноза и определения объема операции.
- Рентгенография черепа в 2-х проекциях (прямой и боковой). Методика применяется при костных заращениях слухового прохода. С помощью рентгенограммы можно определить масштаб поражения, наличие жидкости (гной, кровь) в среднем ухе.
Дифференциальную диагностику атрезий слухового прохода следует проводить с новообразованиями наружного уха. В данном случае анамнез заболевания и дополнительные методы исследования (компьютерная томография, отоскопия) помогут определить локализацию опухоли, закрывающей просвет канала. Постановка диагноза осуществляется после консультации терапевта или педиатра, сурдолога, в некоторых случаях генетика.
Лечение
Основной метод лечения атрезий — хирургический. Только на начальной стадии приобретенной формы заболевания прибегают к механическому расширению слухового прохода. После постановки диагноза специалист решает вопрос о возможности операции и выборе техники. Целью вмешательства является восстановление просвета слухового канала для обеспечения нормального звукопроведения и звуковосприятия. Исправление врожденных аномалий состоит из нескольких этапов. Вначале выполняют временное слухопротезирование. Для этого осуществляют индивидуальный подбор, настройку слухового аппаратов и психологическую помощь в социальной адаптации ребенка. При целостности барабанной перепонки и внутреннего уха (слуховых косточек, улитки) переходят к хирургическому лечению.
Вначале операции выполняют иссечение патологических мембран и рубцов. Затем приступают к созданию искусственного хода, стенки которого покрывают кожным лоскутом или фрагментами хряща, взятого из рудиментарной ушной раковины. При необходимости проводят тимпанопластику, формируя новую барабанную перепонку из фасции височной мышцы. В связи с тем, что атрезия часто сочетается с аномалией развития ушной раковины, помимо реконструктивной операции на слуховом проходе, проводят пластику ушной раковины с формированием хрящевой ткани.
Любое вмешательство сопровождается назначением антибактериальной, обезболивающей и противовоспалительной терапии. После операции ребенку рекомендовано наблюдение сурдолога, невролога и логопеда. Профилактические осмотры отоларинголога следует проходить не реже 1 раза в 2-3 месяца. Для адаптации в обществе рекомендованы занятия с психологом.
Прогноз
Исход атрезии слухового прохода зависит от вида заращения (врожденное и приобретенное, полное и неполное), тяжести процесса. При врожденной аномалии прогноз в большинстве случаев неутешительный, т. к. патология чаще всего сопровождается поражением внутреннего уха и лицевого нерва. Хирургическим путем не всегда можно полностью вернуть слух пациенту. При патологии наружных отделов специалистам удается добиться положительных результатов в 70-75% случаев. Хирургия приобретенных атрезий часто дает положительные результаты и приводит к повышению слуха и улучшению качества жизни.
Атрезия слухового прохода — лечение в Москве
Источник
