Синдром короткой кишки у детей протокол
1. Аверьянова Ю.В., Степанов А.Э., Волеводз Н.Н., Богова Е.А., Макаров С.П., Васильев К.Г., Исаева М.В., Бурмистров И.Ю., Акопян М.Г., Сакуов Ж.Н. Удлиняющая энтеропластика в комплексном лечении синдрома короткой кишки у детей // Тезисы XI Российского конгресса «Инновационные технологии в педиатрии и детской хирургии». — М., 2012.
2. Аверьянова Ю.В., Степанов А.Э., Макаров С.П., Васильев К.Г., Исаева М.В., Бурмистров И.Ю., Брюсов Г.П., Мызин А.В., Рогожин Д.В., Ашманов К.Ю. Энтеропластика у детей с синдром короткой кишки. Осложнения и методы их предотвращения // Доклад на первом Российско-германском симпозиуме по вопросам короткой кишки в педиатрии в рамках очередного Конгресса по педиатрии и детской хирургии. — М., 2014.
3. Бережанский Б.В., Жевнерев А.А. Катетер-ассоциированные инфекции кровотока // Клиническая микробиология, антимикробная химиотерапия. 2006. Т. 8, № 2. С. 130-144.
4. Биккулова Д.Ш., Джандарова Д.Т., Литвинов Д.В. Выбор повязок на рану входного отверстия венозного катетера для профилактики катетер-ассоциированной инфекции кровообращения // Вестник интенсивной терапии. 2014. № 3. С. 67-69.
5. Биккулова Д.Ш., Заболотский Д.В., Ершова О.Н., Кулабухов В.В. Клинические рекомендации по профилактике катетер-ассоциированных инфекций и уходу за центральным венозным катетером: Клинические рекомендации. — 14-й съезд ФАР, 19-22 сентября 2014 г.
6. Ерпулева Ю.В. Роль аминокислот в программе парентерального питания у детей // Трудный пациент. 2014. Т. 12, № 1-2. С. 29-32.
7. Ерпулева Ю.В. Дифференцированный подход к назначению жировых эмульсий в детской практике // Российский вестник детской хирургии, анестезиологии и реаниматологии. 2013. № 2. С. 80-88.
8. Ерпулева Ю.В., Лекманов А.У., Будкевич Л.И. Патент на изобретение № 2 306 937. Способ раннего энтерального питания детей с тяжелой термической травмой. 2007.
9. Ерпулева Ю.В, Боровик Т.Э., Иванина Т.А. Transthyretin (TTR) as a marker of protein deficiency in children // First International Congress on Transthyretin in Health and Disease. — Strasbourg, 2002. Р. 101.
10. Ерпулева Ю.В., Лекманов А.У., Лукин В.В., Иванина Т.А. и др. Сравнительная оценка нутритивного статуса ребенка с изменением показателя белка ТТР // Тезисы докладов 5-го международного конгресса «Парентеральное и энтеральное питание». — Москва, 2001. С. 28-29.
11. Лекманов А.У. Протокол катетризации вен. — М., 2008. — 20 с.
12. Мухина Ю.Г., Чубарова А.И., Слабука Н.В., Кыштымов М.В., Дьяконова Г.В. Тактика динамического наблюдения за детьми, перенесшими хирургические заболевания кишечника в периоде новорожденности // Вестник семейной медицины. 2006. № 1. С. 30-32.
13. Мухина Ю.Г., Чубарова А.И., Слабука Н.В., Кыштымов М.В., Дьяконова Г.В., Степанова Н.В. Эпидемиология и исходы хирургических заболеваний периода новорожденности // Вестник семейной медицины. 2006. № 3. С. 28-30.
14. Нутритивная поддержка детей в интенсивной терапии: Национальное руководство. Парентеральное и энтеральное питание / Под ред. М.Ш. Хубутия, Т.С. Поповой, А.И. Салтанова. — М.: ГЭОТАР-Медиа, 2014. Гл. 37.
15. Парентеральное питание новорожденных. — М.: РАСПМ, РАН, Союз педиатров России, 2014. — 48 с.
16. Руководство по клиническому питанию. Особенности нутриционной поддержки больных в педиатрии. Гл. 11. Клиническое питание больных в интенсивной медицине: Практическое руководство /под ред. В.М. Луфта, С.Ф. Багненко. — СПб.: Арт-Экспресс, 2013. — 460 с.
17. Чубарова А.И., Слабука Н.В., Кыштымов М.В., Голоденко Н.В. Опыт лечения ребенка первого года жизни с синдромом короткой кишки с использованием домашнего парентерального питания // Вопросы детской диетологии. 2004. Т. 2, № 6. С. 80-86.
18. Bianchi A. Autologous gastrointestinal reconstruction for short bowel syndrome // Br.J. Hosp. Med. 2007, Jan. Vol. 68, N 1. Р. 24-27.
19. Biren P. Modi and all. First Report of the International Serial Transverse Enteroplasty. Data Registry: Indications, Efficacy, and Complications // J.Am. Coll. Surg. 2007, March. Vol. 204, N 3. Р. 365-371.
20. Burrin D.G., Ng K., Stoll B., Saenz de Pipaon M. Impact of new-generation lipid emulsions on cellular mechanisms of parenteral nutrition-associated liver disease // Adv. Nutr. 2014, Jan 1. Vol. 5, N 1. Р. 82-91.
21. Buchman A.L., Moukarzel A.A., Bhuta S., Belle M., Ament M.E., Eckhert C.D., Hollander D., Gornbein J., Kopple J.D., Vijayaroghavan S.R. Parenteral nutrition is associated with intestinal morphologic and functional changes in humans // J. Parenter. Enteral. Nutr. 1995. Vol. 19. Р. 453-460.
22. Chang M.I, Puder M., Gura K.M. The use of fish oil lipid emulsion in the treatment of intestinal failure associated liver disease (IFALD) // Nutrients. 2012, Nov 27. Vol. 4, N 12. Р. 1828-1850.
23. Crook M.A. Refeeding syndrome: problems with definition and management // Nutrition. 2014, Nov-Dec. Vol. 30, N 1112. Р. 1448-1455.
24. Cordero Cruz A.M., Aguilella Vizcamo M.J., Gonzalez Fuentes C., Rubio Murillo M., Moreno Villares J.M., Gomis Munoz P., Herreros de Tejada A. Home parenteral nutrition in infants and children in a tertiary level hospital between 1993 and 2009 // Nutr. Hosp. 2012, Jan-Feb. Vol. 27, N 1. Р. 262-265.
25. Dibb M., Teubner A., Theis V., Shaffer J., Lal S. Review article: the management of long-term parenteral nutrition // Aliment. Pharmacol. Ther. 2013, Mar. Vol. 37, N 6. Р. 587-603.
26. Fusaro F., Hermans D., Wanty C., Veyckemans F., Pirenne J., Reding R. Post-serial transverse enteroplasty bowel redilatation treated by longitudinal intestinal lengthening and tailoring procedure // J. Pediatr. Surg. 2012, Oct. Vol. 47, N 10. e19-22.
27. Helder O., Kornelisse R., van der Starre C., Tibboel D., Looman C., Wijnen R., Poley M., Ista E. Implementation of a children’s hospital-wide central venous catheter insertion and maintenance bundle // BMC Health Serv. Res. 2013, Oct. Vol. 14, N 13. Р. 417.
28. Kaji T., Tanaka H., Wallace L.E., Kravarusic D., Holst J., Sigalet D.L. Nutritional effects of the serial transverse enteroplasty procedure in experimental short bowel syndrome // J. Pediatr Surg. 2009, Aug. Vol. 44, N 8. Р. 1552-1559.
29. Kim H.B., Lee P.W., Garza J. et al. Serial transverse enteroplasty for short bowel syndrome: a case report // J. Pediatr. Surg. 2003. Vol. 38. Р. 881-885.
30. Kim H.B., Fauza D., Garza J. et al. Serial transverse enteroplasty (STEP): a novel bowel lengthening procedure // J. Pediatr. Surg. 2003. Vol. 38. Р. 425-429.
31. Luo M., Fernandez-Estivariz C., Manatunga A.K., Bazargan N., Gu L.H., Jones D.P., Klapproth J.M., Sitaraman S.V., Leader L.M., Galloway J.R., Ziegler T.R. Are plasma citrulline and glutamine biomarkers of intestinal absorptive function in patients with short bowel syndrome? // J. Parenter. Enteral. Nutr. 2007, Jan-Feb. Vol. 31, N 1. Р. 1-7.
32. Martin G.R., Beck P.L., Sigalet D.L. Gut hormones, and short bowel syndrome: the enigmatic role of glucagon-like peptide-2 in the regulation ofintestinal adaptation // World J. Gastroenterol. 2006, Jul 14. Vol. 12, N 26. Р. 4117-4129.
33. Miyasaka E.A., Brown P.I., Kadoura S., Harris M.B., Teitelbaum D.H. The adolescent child with short bowel syndrome: new onset of failure to thrive and need for increased nutritional supplementation // J. Pediatr. Surg. 2010, Jun. Vol. 45, N 6. Р. 1280-1286.
34. Modi B.P., Ching Y.A., Langer M., Donovan K., Fauza D.O., Kim H.B., Jaksic T., Nurko S. Preservation of intestinal motility after the serial transverse enteroplasty procedure in a large animal model of short bowel syndrome // J. Pediatr. Surg. 2009, Jan. Vol. 44, N 1. Р. 229-235.
35. Modi B.P., Langer M., Ching Y.A., Valim C., Waterford S.D., Iglesias J., Duro D., Lo C., Jaksic T., Duggan C. Improved survival in a multidisciplinary short bowel syndrome program // J. Pediatr. Surg. 2008, Jan. Vol. 43, N 1. Р. 20-24.
36. Mohammed A., Grant F.K., Zhao V.M., Shane A.L., Ziegler T.R., Cole C.R. Characterization of posthospital bloodstream infections in children requiring home parenteral nutrition // J. Parenter. Enteral. Nutr. 2011, Sep. Vol. 35, N 5. Р. 581-587.
37. Mardini H.E., de Villiers W.J. Teduglutide in intestinal adaptation and repair: light at the end of the tunnel // Exp. Opin.Inv. Drugs. 2008, Jun. Vol. 17, N 6. Р. 945-951.
38. Olieman J.F., Poley M.J., Gischler S.J., Penning C., Escher J.C., van den Hoonaard T.L., van Goudoever J.B., Bax N.M., Tibboel D., Jsselstijn H. Interdisciplinary management of infantile short bowel syndrome: resource consumption, growth, and nutrition // J. Pediatr. Surg. 2010, Mar. Vol. 45, N 3. Р. 490-498.
39. Piper H., Modi B.P., Kim H.B., Fauza D., Glickman J., Jaksic T. The second STEP: the feasibility of repeat serial transverse enteroplasty // J. Pediatr. Surg. 2006, Dec. Vol. 41, N 12. 1951-1956.
40. Raphael B.P., Duggan C. Prevention and treatment of intestinal failure-associated liver disease in children // Semin. Liver Dis. 2012, Nov. Vol. 32, N 4. Р. 341-347.
41. Reinshagen K., Kabs C., Wirth H., Hable N., Brade J., Zahn K., Hagl C., Jester I., Waag K.L. Long-term outcome in patients with short bowel syndrome after longitudinal intestinal lengthening and tailoring // J. Pediatr. Gastroenterol. Nutr. 2008, Nov. Vol. 47, N 5. Р. 573-578.
42. St-Jules D.E., Watters C.A., Iwamoto L.M. Use of Fish Oil-Based Lipid Emulsions in Infants With Intestinal Failure-Associated Liver Disease: A Case Series // Infant Child Adolesc Nutr. 2014, Feb. Vol. 6, N 1. Р. 6-13.
43. Schalamon J., Mayr J.M., Hollwarth M.E. Mortality and economics in short bowel syndrome // Best Pract. Res. Clin. Gastroenterol. 2003, Dec. Vol. 17, N 6. Р. 931-942.
44. Spencer A.U., Kovacevich D., McKinney-Barnett M., Hair D., Canham J., Maksym C., Teitelbaum D.H. Pediatric shortbowel syndrome: the cost of comprehensive care // Am.J. Clin. Nutr. 2008, Dec. Vol. 88, N 6. Р. 1552-1559.
45. Sudan D., Thompson J., Botha J., Grant W., Antonson D., Raynor S., Langnas A. Comparison of intestinal lengthening procedures for patients with short bowel syndrome // Ann. Surg. 2007, Oct. Vol. 246, N 4. Р. 593-601.
46. Stark R., Zupekan T., Bondada S., Dunn J.C. Restoration of mechanically lengthened jejunum into intestinal continuity in rats // J. Pediatr. Surg. 2011, Dec. Vol. 46, N 12. Р. 2321-2326.
47. Tekin A., Yemi§ M., Kugukkartallar T., Vatansever C., Qakir M., Yilmaz H., Toy H., Ozer §. The effects of oral liquid and intravenous glutamine on bowel adaptation in a rabbit short bowel syndrome model // Turk. J. Gastroenterol. 2010, Sep. Vol. 21, N 3. Р. 236-243.
48. Johnson T., Sexton E. Managing children and adolescents on parenteral nutrition: challenges for the nutritional support team // Proc. Nutr. Soc. 2006, Aug. Vol. 65, N 3. Р. 217-221.
49. Ubolrat Piamjariyakul. Complex Home Care: Part I-Utilization and Costs to Families for Health Care Services Each Year // Nurs Econ. 2010, Aug. Vol. 28, N 4. Р. 255-264.
50. Vianna R.M, Mangus R.S., Tector A.J. Current status of small bowel and multivisceral transplantation // Adv. Surg. 2008. Vol. 42. Р. 129-150.
51. Wales P.W., de Silva N., Kim J. et al. Neonatal short bowel syndrome: population-based estimates of incidence and mortality rates // J. Pediatr. Surg. 2004. Vol. 39. Р. 690-695.
52. Williamson R.C. Intestinal adaptation. Structural, functional and cytokinetic changes // New Engl.J. Med. 1978. Vol. 298. Р. 1393-1402.
53. Williamson R.C. Intestinal adaptation. Mechanisms of control // New Engl.J. Med. 1978. Vol. 298. Р. 1444-1450.
54. Wesoi-Kucharska D. Prevention of osteopenia in premature infants // Med. Wieku. Rozwoj. 2008, Oct-Dec. Vol. 12, N 4, Pt. 1. Р. 924-932.
55. Wengler A., Micklewright A., Hebuterne X., Bozzetti F., Pertkiewicz M., Moreno J., Pironi L., Thul P., van Gossum A., Staun M., ESPEN-Home Artificial Nutritionworking group. Monitoring of patients on home parenteral nutrition (HPN) in Europe: a questionnaire based study on monitoring practice in 42 centres // Clin. Nutr. 2006, Aug. Vol. 25, N 4. Р. 693-700.
56. Weaver L.T., Austin S., Cole T.J. Small intestinal length: a factor essential for gut adaptation // Gut. 1991, Nov. Vol. 32, N 11. Р. 1321-1323.
57. Xu Z.W., Li Y.S. Pathogenesis and treatment of parenteral nutrition-associated liver disease // Hepatobil. Pancr. Dis. Int. 2012, Dec. Vol. 15, N 11 (6). Р. 586-593.
58. Zamvar V., Puntis J.W., Gupte G., Lazonby G., Holden C., Sexton E., Bunford C., Protheroe S., Beath S.V. Social circumstances and medical complications in children with intestinal failure // Arch.Dis. Child. 2014, Apr. Vol. 99, N 4. Р. 336-341.
59. Zhou X., Li Y.X., Li N., Li J.S. Effect of bowel rehabilitative therapy on structural adaptation of remnant small intestine: animal experiment // World J. Gastroenterol. 2001, Feb. Vol. 7, N 1. Р. 66-73.
Источник
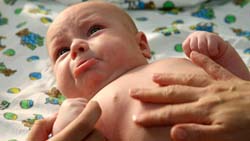
Синдром короткой кишки – тяжелое патологическое состояние, возникающее после хирургического удаления части кишечника. Нарушается переваривание и усвоение пищи. Развивается обезвоживание, дефицит питательных веществ, микроэлементов и витаминов. В странах Европы синдром короткой кишки встречается у 4 детей из 1 млн.
Причины
Операцию, после которой развивается синдром короткой кишки, делают в следующих случаях:
- Врожденные пороки развития кишечника – протяженные участки сужения тонкой и толстой кишки.
- Некротический энтероколит – язвенно-некротическое поражение кишечной стенки с нарушением ее целостности и выходом содержимого в брюшную полость. Болеют в основном недоношенные младенцы.
-
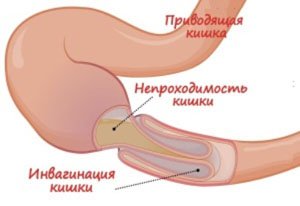 Кишечная непроходимость – у детей до 2 лет из-за анатомических особенностей часто развивается заворот кишок, инвагинация (внедрение одного участка кишки в другой). В старшем возрасте кишечная непроходимость возникает из-за спаечного процесса в брюшной полости
Кишечная непроходимость – у детей до 2 лет из-за анатомических особенностей часто развивается заворот кишок, инвагинация (внедрение одного участка кишки в другой). В старшем возрасте кишечная непроходимость возникает из-за спаечного процесса в брюшной полости - Тяжелая форма болезни Гиршпрунга – врожденное недоразвитие или отсутствие нервных сплетений, обеспечивающих продвижение пищевого комка по кишечнику.
- Тромбоз сосудов брыжейки – образование тромбов в кровеносных сосудах кишечника с последующим некрозом кишки.
- Новообразования – доброкачественные или злокачественные опухоли кишечника у детей старшего возраста.
- Травмы живота – удары, сдавление, открытые раны живота с повреждением кишечника.
У 51% детей патологии предшествуют 2-3 операции.
Симптоматика
Выраженность симптомов зависит от объема проведенной операции и времени, прошедшем после нее.
Желудочно-кишечные проявления
-
 частый жидкий пенистый стул с сальным блеском;
частый жидкий пенистый стул с сальным блеском; - периодические боли в животе;
- вздутие, урчание живота;
- жажда.
Общие проявления
- недостаток веса;
- отставание в развитии;
- бледность, вялость;
- сухость кожи и слизистых оболочек;
- ломкость и выпадение волос;
- повышенная кровоточивость;
- расстройство зрения.
Стадии болезни
Кишечник должен адаптироваться к работе в новых условиях. Этот процесс растягивается на 1-4 года и проходит три стадии:
-
 Острая – наступает сразу после операции и длится до 3 месяцев. Состояние ребенка тяжелое, симптомы ярко выражены. Без медицинской помощи он может погибнуть.
Острая – наступает сразу после операции и длится до 3 месяцев. Состояние ребенка тяжелое, симптомы ярко выражены. Без медицинской помощи он может погибнуть. - Субкомпенсация – до года. При грамотном лечении нарушенные функции постепенно восстанавливаются, состояние улучшается, увеличивается вес.
- Адаптация – 3-4 года. Площадь поверхности оставшейся кишки увеличивается, активизируется всасывание. Нормализуется обмен веществ.
Диагностика
Дети с синдромом короткой кишки должны быть обследованы в условиях хирургического отделения. Сам диагноз не вызывает затруднений. Задача врача – оценить степень нарушения функций кишечника, чтобы определить тактику лечения.
Расспрос и осмотр
 Врач выясняет у ребенка или его родителей жалобы, уточняет, когда была операция на кишечнике, знакомится с медицинскими документами. Затем измеряет рост, вес, индекс массы тела, оценивает состояние кожи и слизистых оболочек, выявляет признаки обезвоживания.
Врач выясняет у ребенка или его родителей жалобы, уточняет, когда была операция на кишечнике, знакомится с медицинскими документами. Затем измеряет рост, вес, индекс массы тела, оценивает состояние кожи и слизистых оболочек, выявляет признаки обезвоживания.
При пальпации живота врач определяет вздутие и зоны болезненности, выслушивает кишечные шумы.
Лабораторные исследования
- Общий анализ крови – признаки анемии.
- Общий анализ мочи – повышение удельного веса, ацетон, следы белка.
- Биохимия крови – нарушение электролитного состава, повышение печеночных ферментов, снижение уровня белка, липидов.
- Контроль суточного объема мочи и стула – у малышей взвешивают подгузники.
- Анализ кала на углеводы – оценивают усвоение углеводов.
- Копрограмма – общий анализ кала. Показывает степень переваривания различных компонентов пищи.
- Водородный дыхательный тест – определяют концентрацию водорода в выдыхаемом воздухе. Анализ показывает активность полезных бактерий в кишечнике.
Инструментальные исследования
-
 Эндоскопические методы – ФГДС (осмотр желудка и 12-перстной кишки), колоноскопия (осмотр толстой кишки) с биопсией слизистой оболочки.
Эндоскопические методы – ФГДС (осмотр желудка и 12-перстной кишки), колоноскопия (осмотр толстой кишки) с биопсией слизистой оболочки. - УЗИ органов желудочно-кишечного тракта – определяют их размеры, форму и структурные изменения.
- Рентгенологическое исследование с контрастом – оценивают пассаж бария (контрастного вещества), определяют длину оставшейся кишки.
Лечение
После постановки диагноза сведения о ребенке с синдромом короткой кишки заносят в общероссийский онлайн реестр. Лечение проводят в многопрофильном центре. С ребенком работает детский гастроэнтеролог, хирург, диетолог, психолог.
Консервативная терапия
В первую очередь таким пациентам нужно обеспечить постоянный доступ в вену для инфузионной терапии. Ставят стандартные или более современные туннелируемые катетеры, порт-системы. Через них вводят растворы лекарственных препаратов и парентеральное питание.
Питание
На начальном этапе лечения питание вводят только внутривенно: растворы аминокислот, жировые эмульсии, растворы глюкозы, витамины. Необходимый объём и скорость инфузии рассчитывают индивидуально.
 При улучшении самочувствия постепенно добавляют жидкие смеси для питания внутрь (энтеральные). Их вводят через зонд или гастростому (отверстие в стенке желудка). В дальнейшем, если позволяет длина оставшейся кишки, полностью переходят на энтеральное питание. У новорожденных и грудных детей возможно использование грудного молока с препаратами, содержащими лактазу. При нормальном темпе физического развития и удовлетворительном состоянии кишечника осторожно вводят прикорм по возрасту.
При улучшении самочувствия постепенно добавляют жидкие смеси для питания внутрь (энтеральные). Их вводят через зонд или гастростому (отверстие в стенке желудка). В дальнейшем, если позволяет длина оставшейся кишки, полностью переходят на энтеральное питание. У новорожденных и грудных детей возможно использование грудного молока с препаратами, содержащими лактазу. При нормальном темпе физического развития и удовлетворительном состоянии кишечника осторожно вводят прикорм по возрасту.
Некоторым пациентам приходится продолжать внутривенное питание и в домашних условиях. В этом случае перед выпиской родителей обучают технике процедуры: объясняют, как ухаживать за катетером, подключать и отключать систему.
Внутривенные лекарственные препараты
Для коррекции обмена веществ и профилактики осложнений назначают следующие лекарства:
- растворы электролитов;
- препараты железа;
- гепарин для профилактики образования тромбов;
- антибиотики.
Препараты для приема внутрь
Добавляют после стабилизации состояния и введения энтерального питания:
-
 Лоперамид – тормозит двигательную активность кишечника, уменьшает понос.
Лоперамид – тормозит двигательную активность кишечника, уменьшает понос. - Блокаторы протонного насоса (Омепразол, Лансопразол, Рабепразол) – после удаления части кишечника увеличивается риск образования язв, поэтому назначают лекарства, снижающие продукцию соляной кислоты в желудке.
- Ферменты (Креон) – улучшают процесс переваривания.
- Пробиотики – препараты, содержащие полезные бактерии. Уменьшают понос, улучшают переваривание пищи.
Хирургическая терапия
Пациентам с тяжелым синдромом короткой кишки показаны реконструктивные восстановительные операции. Используют следующие методики:
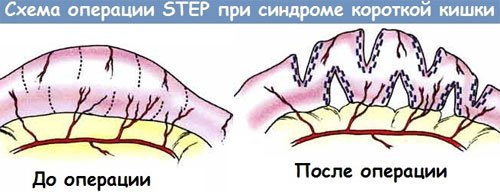
- Поперечная энтеропластика – на стене кишки делают несколько поперечных разрезов, которые затем сшивают в продольном направлении. При этом кишка удлиняется примерно на 60%.
- Удлинение и сужение кишки – кишку разрезают на лоскуты в продольном направлении, из каждого формируют трубку и сшивают их между собой.
Иногда требуется несколько таких операций. При неэффективности реконструктивных вмешательств показана трансплантация тонкой кишки.
Прогноз
Даже при своевременной и адекватной медицинской помощи смертность при синдроме короткой кишки достигает 37,5%. Пациенты погибают от инфекционных осложнений и грубых нарушений обмена веществ. На результаты лечения влияют следующие факторы:
- Объем предшествующей операции – чем меньше длина оставшейся кишки, тем хуже прогноз.
- Возраст ребенка – у детей раннего возраста заболевание протекает тяжелее, чаще развиваются осложнения. Однако в дальнейшем из-за интенсивного роста кишечника адаптация у них идет лучше.
- Наличие сопутствующей патологии – у детей с синдромом короткой кишки часто имеются множественные аномалии развития.
После восстановительных операций на кишечнике 70% детей удается перевести с внутривенного питания на полное энтеральное.
Источник
Этиология и патогенез
К синдрому короткой кишки приводит резекция более 75% тонкой кишки в ходе операций, производимых у пациентов с болезнью Крона, заворотом и опухолями кишечника; радиационным энтеритом; тромбозом и эмболией мезентериальных сосудов; множественными кишечными свищами.
В результате появляется диарея и возникает синдром мальабсорбции, который сопровождается потерями электролитов, жира, желчных кислот, витамина В12 и других пищевых ингредиентов.
В начале 20-го века хирургическая резекция тонкой кишки производилась в основном по поводу заворота кишечника. В период с 50-х по 60-е годы наиболее частыми причинами таких операций стали тромбоз и эмболия мезентериальных сосудов. В дальнейшем резекция тонкой кишки выполнялась пациентам с ожирением. Однако от такого метода лечения вскоре отказались из-за развития серьезных осложнений в послеоперационном периоде. В 90-е годы резекция тонкой кишки, приводившая к возникновению синдрома короткой кишки, в 50-60% случаев производилась пациентам с болезнью Крона.
В настоящее время причинами резекции тонкой кишки являются: мезентериальная ишемия (29,7%), злокачественные опухоли кишечника (16,2%), радиационный энтерит (12,2%), расстройства моторики (8,1%), болезнь Крона (5,4%). У детей основными показаниями для выполнения таких операций служат: некротизирующий энтероколит, атрезия тонкой кишки, кишечная инвагинация.
- Особенности строения и функции тонкой кишки
Длина тонкой кишки у новорожденного ребенка составляет 250 см; у взрослого человека – до 750 см. Объем кишечного сока -3-8 л/сут.
Одна из основных функций тонкой кишки — всасывание различных пищевых ингредиентов и жидкости: у взрослого человека за сутки всасывается 8-10 л воды.
Тонкая кишка участвует в иммунных процессах: в эпителии слизистой оболочки лимфоциты составляют 20% всех клеток; в тонком кишечнике вырабатывается IgA.
Микрофлора тонкой кишки представлена грамположительными микроорганизмами (стрептококками, лактобациллами). Плотность их заселения невысока, так как существует система, отделяющая внутреннюю среду организма от содержимого кишечника: гликокаликс энтероцитов, секреторный IgA, лимфоциты и макрофаги подслизистого слоя кишки, бактерицидные компоненты желудочного и кишечного соков (лизоцим, лактоферрин, муцин), желчные кислоты, биотрансформирующие микробные эндотоксины.
Переваривание и всасывание пищевых ингредиентов начинается в двенадцатиперстной кишке и заканчивается в пределах первых 100–150 см тощей кишки. В двенадцатиперстной кишке осуществляется всасывание железа; в тощей – жира, углеводов, белков, витаминов. Подвздошная кишка является единственным местом всасывания витамина В
12
и солей желчных кислот.
- Состояние пациентов в послеоперационном периоде
Резекция тонкой кишки приводит к диарее, нарушениям всасывания пищевых ингредиентов и развитию дефицита витаминов и микроэлементов.
Состояние пациента после резекции части тонкой кишки зависит от степени и места резекции; наличия или отсутствия илеоцекального клапана; функции оставшейся части тонкой кишки, желудка, поджелудочной железы и печени. Кроме того, степень выраженности синдрома мальабсорбции после резекции тонкой кишки зависит от вида операции, которая может заканчиваться: формированием еюностомы; илеостомией; формированием энтероанастомоза с толстой кишкой.
Тяжелый синдром короткой кишки возникает, если длина оставшегося участка кишки не превышает 1 м. При этом тяжесть состояния больных обусловлена не только выраженностью синдрома мальабсорбции, но и обильной секрецией в просвет кишки.
Прогностически благоприятным является синдром короткой кишки у пациентов с еюноанастомозом при наличии илеоцекального клапана и полной сохранности толстой кишки.
Больные с еюностомой теряют много воды и электролитов. Илеоцекальный клапан замедляет прохождение химуса по кишечнику; предупреждает бактериальную колонизацию тонкой кишки; улучшает всасывание жидкостей и электролитов; повышает абсорбционную способность оставшегося участка тощей кишки приблизительно в 2 раза. При сохранной толстой кишке не нарушается всасывание углеводов и жиров.
- Адаптация тонкой кишки
В остром периоде после операции теряются преимущественно жидкость (до 6л/сут) и электролиты. Адаптационные изменения в кишечнике ведут к усилению процесса всасывания нутриентов и жидкости.
В тонкой кишке происходит структурная перестройка: гиперплазия клеток ворсинок (максимальна через 4 недели) и углубление крипт; увеличение толщины слизистой оболочки; ускорение миграции энтероцитов из крипт на ворсинки, увеличение общей популяции пролиферирующих и стволовых клеток.
Степень пострезекционной адаптации тонкой кишки определяется длиной оставшегося сегмента. Потеря более 50% тонкой кишки приводит к существенному ограничению его адаптационных возможностей.
На процесс пострезекционной адаптации влияют гуморальные факторы (факторы роста, интерлейкины), а также характер питания в послеоперационный период (парентеральное питание стимулирует адаптационные механизмы). К повышению числа энтероцитов после резекции приводит назначение гормона роста, глютамина или диеты, содержащей пищевые волокна. Добавление в пищу жирных кислот с короткой цепью также стимулирует раннюю адаптацию тонкой кишки и значительно увеличивает всасывание аминокислот. Через 3 месяца после операции улучшается абсорбция жирных кислот с длинной цепью.
Адаптация после резекции тонкой кишки обычно наступает к концу второго года. В некоторых случаях даже после обширной резекции тонкой кишки больные остаются в компенсированной стадии. Это возможно при сохранности не менее 20 см тощей и терминального отдела подвздошной кишок (общая длина оставшейся части тонкого кишечника должна быть не менее 100 см). Адаптационные возможности тонкой кишки после операции у детей выше, так как сохраненный сегмент кишечника будет увеличиваться по мере роста ребенка.
Источник
