Синдром инсулинорезистентности код по мкб 10
Рубрика МКБ-10: E88.9
МКБ-10 / E00-E90 КЛАСС IV Болезни эндокринной системы, расстройства питания и нарушения обмена веществ / E70-E90 Нарушения обмена веществ / E88 Другие нарушения обмена веществ
Определение и общие сведения[править]
Метаболический синдром
Синонимы: метаболический синдром X, синдром Reaven, синдром резистентности к инсулину
Метаболический синдром, характеризующийся генетически обусловленным нарушением липидного и углеводного обмена и ускоряющий развитие атеросклероза, сахарного диабета 2 типа и артериальной гипертензии, включает в себя, по заключению экспертов рабочей группы ВОЗ (1998), висцеральное (абдоминальное) ожирение, инсулинорезистентность, инсулинемию, нарушение толерантности к глюкозе (НТГ) или сахарный диабет 2 типа, артериальную гипертензию, дислипидемию, нарушения гемостаза, гиперурикемию и микроальбуминурию.
Этиология и патогенез[править]
J. Reaven, который в 1988 г. впервые выдвинул гипотезу о «Х-синдроме», связывал развитие клинических появлений этого сложного синдрома метаболических нарушений с инсулинорезистентностью и компенсаторной гиперинсулинемией, развивающейся в ответ на инсулинорезистентность. В связи с этим в последующем для обозначения совокупности метаболических расстройств многие исследователи начали использовать термин «синдром инсулинорезистентности» или «метаболический инсулинорезистентный синдром». К настоящему времени установлено, что инсулинорезистентность с нарушением чувствительности периферических тканей к инсулину наследуется и наиболее часто проявляется в среднем и пожилом возрасте, что связывают с возрастным повышением активности гипоталамических центров.
Генетическая предрасположенность к инсулинорезистентности объясняется мутацией
генов: инсулинрецепторного субстрата I (инсулинрецепторная тирозинкиназа), гликоген-синтетазы, глюкозных транспортеров II или IV, гексокиназы II, белка, связывающего свободные жирные кислоты (FABP-II).
Одновременно с этим обсуждается предположение, согласно которому инсулинорезистентность является не причиной метаболического синдрома, а лишь одним из его проявлений. Это подтверждается результатами ряда проспективных исследований, свидетельствующих о том, что гиперинсулинемия является самостоятельным атерогенным фактором. Эти данные позволили предположить иной генетический фактор возникновения метаболического синдрома, получивший название «фактор Z». Этот гипотетический фактор, взаимодействуя с инсулинчувствительными тканями, эндотелием, регулирующей системой артериального давления и обменом липидов и липопротеинов, вызывает соответственно резистентность к инсулину, артериальную гипертензию, атерогенную дислипидемию и атеросклероз.
Хотя одним из клинических признаков метаболического синдрома принято считать ожирение, при котором отношение окружности талии к окружности бедер превышает 0,95 у мужчин и 0,85 у женщин, роль ожирения до последнего времени оставалась однозначно неопределенной. Инсулинрезистентность нередко обнаруживается у людей, не имеющих избыточной массы тела. Исследования последних лет, в которых, помимо антропометрических измерений, применялась компьютерная или магнитно-ядерная томография позволившие визуализировать и измерять жировые депо различной локализации, во многом прояснили вопрос. Стало понятным, что при отсутствии антропометрических признаков ожирения инсулинорезистентности сопутствует нарушение распределения жировой ткани с ее накоплением в висцеральных депо внутри брюшной полости, т. е. висцеральным ожирением. Обнаружена тесная коррелятивная связь между количеством висцерального жира и возрастом. Наиболее высокая взаимосвязь этих показателей выявлена у мужчин старше 50 лет и женщин старше 60 лет.
Согласно современной концепции патофизиологической основой метаболического инсулинорезистентного синдрома являются гормональные расстройства: инсулинорезистентность, гиперинсулинемия, избыток кортизола, не только уменьшающего инсулинообусловленный транспорт глюкозы в клетки, но и тормозящего пострецепторную утилизацию глюкозы, недостаточность андрогенов (у мужчин) и гормона роста. К провоцирующим влияниям относят стресс, курение, гиподинамию, высококалорийное питание с большим количеством легкоусвояемых углеводов и животных жиров. Провоцирующие факторы через нарушения секреции и действия гормонов приводят к метаболическим последствиям, прежде всего к гипергликемии, повреждениям эндотелия (эндотелиопатии), гиперхолестеринемии и атерогенной дислипидемии. Избыточное накопление висцерального жира скорее всего относится как к провоцирующим факторам, так и к патофизиологическим расстройствам, которые наряду с инсулинорезистентностью и гиперинсулинемией формируют патогенетическое ядро метаболического инсулинорезистентного синдрома.
Клинические проявления[править]
Нарушение обмена веществ неуточненное: Диагностика[править]
Дифференциальный диагноз[править]
Нарушение обмена веществ неуточненное: Лечение[править]
В первую очередь лечение должно быть направлено на решение проблемы избыточного веса, которое достигается, главным образом, немедикаментозными методами. Необходимо увеличить двигательную активность, уменьшить калорийность питания и рационализировать состав потребляемой пищи.
Фармакотерапия метаболического синдрома направлена на лечение ожирения, нарушений углеводного обмена, артериальной гипертонии и дислипидемии.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Руководство по геронтологии и гериатрии. В 4 томах. Том 1. Основы геронтологии. Общая гериатрия [Электронный ресурс] / Под ред. В.Н. Ярыгина, А.С. Мелентьева — М. : ГЭОТАР-Медиа, 2010. — https://www.rosmedlib.ru/book/ISBN9785970416877.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник

Инсулинорезистентность – это снижение восприимчивости инсулин-чувствительных тканей к действию инсулина при достаточной его концентрации в крови. Специфических симптомов у инсулинорезистентности нет. Частыми сопутствующими признаками являются: висцеральное ожирение, артериальная гипертензия, жировой гепатоз, атеросклероз, черный акантоз (пигментированные морщинистые области кожи). Для диагностики используются лабораторные исследования: пероральный глюкозо-толерантный тест, внутривенный вариант теста глюкозной толерантности, расчет индекса HOMA-IR. Основные способы коррекции инсулинорезистентности – соблюдение правил сбалансированного питания, системные физические тренировки.
Инсулинорезистентность
Термин «синдром инсулинорезистентности» был введен в медицину в 1992 году для обозначения фактора, обуславливающего комплекс обменных нарушений, которые включают гипертоническую болезнь, сахарный диабет, гипертриглицеридемию и висцеральное ожирение. С 1999 года в том же значении используется понятие «метаболический синдром». Согласно исследованиям 2001 года, распространенность патологической резистентности к инсулину среди здоровых женщин составляет 10%, среди мужчин – 15%. У лиц с нарушением толерантности к глюкозе показатели составляют 42% и 64%, у больных СД – 78% и 84% соответственно. Высокие эпидемиологические данные указывают на необходимость разработки экспресс-методов диагностики и внедрения их в клиническую эндокринологию.
Причины инсулинорезистентности
Сниженная инсулиновая реактивность тканей может быть спровоцирована многими факторами – возрастными изменениями, беременностью, гиподинамией, пубертатным периодом, набором веса, инфекционным процессом, стрессом, голоданием, уремией, циррозом печени, кетоацидозом, эндокринными заболеваниями. К наиболее частым причинам инсулинорезистентности относят:
- Избыточное поступление сахара. При употреблении продуктов, содержащих большое количество рафинированного сахара, организм начинает активнее вырабатывать инсулин. Чувствительность клеток к его воздействию снижается, и количество глюкозы остается повышенным.
- Ожирение. Жировая ткань обладает эндокринной и паракринной функцией – производит вещества, которые влияют на инсулиновую восприимчивость клеток. При ожирении нарушается взаимодействие гормона с рецепторами и внутриклеточный транспорт глюкозы.
- Генетическую отягощенность. Фактором предрасположенности к инсулиновой резистентности является наследственность. Нарушения углеводного обмена обнаруживаются у людей, чьи прямые родственники имеют диагноз сахарного диабета, ожирения или артериальной гипертонии.
Патогенез
Инсулинорезистентность развивается тогда, когда наиболее инсулин-чувствительные ткани – печень, жировая и мышечная ткань – утрачивают способность воспринимать действие этого гормона. Выделено несколько ведущих патологических механизмов: повышение уровня свободных жирных кислот, хроническая гипергликемия, хроническое воспаление жировых тканей, окислительный метаболический стресс, изменение экспрессии генов и митохондриальная дисфункция.
Свободные жирные кислоты (СЖК) – субстрат для синтеза триглицеридов, которые являются антагонистами инсулина. Когда увеличивается концентрация СЖК и изменяется метаболизм триглицеридов в миоцитах, количество глюкозных транспортеров уменьшается, глюкоза расщепляется медленнее. В печени чрезмерное поступление СЖК тормозит процессы переноса и фосфорилирования глюкозы. Инсулин не ингибирует глюконеогенез, производство глюкозы гепатоцитами повышается. При инсулинорезистентности усиливается синтез и секреция ЛПОНП, снижается концентрация ЛПВП. Из-за высокого уровня СЖК липиды аккумулируются в клетках поджелудочной железы, нарушая их гормональную функцию. В жировой ткани редуцируется антилиполитическое действие инсулина. Ожирение характеризуется асептическим воспалительным процессом в адипоцитах, формируется оксидантный стресс, гипергликемия.
Классификация
Чувствительность тканей организма к воздействию инсулина определяется разнообразными факторами – возрастом, массой тела, тренированностью организма, наличием вредных привычек и болезней. Инсулинорезистентность выявляется при СД 2 типа и целом ряде других заболеваний и функциональных состояний, в основе которых лежат нарушения обмена веществ. В зависимости от этого фактора в эндокринологии выделяют четыре вида инсулиновой резистентности:
- Физиологическая. Является механизмом адаптации к периодам изменяющегося поступления и высвобождения энергии. Возникает во время ночного сна, беременности, пубертата, в пожилом возрасте, при частом употреблении жирной пищи.
- Метаболическая. Диагностируется при дисметаболических нарушениях. Свойственна для СД второго типа, декомпенсированного СД первого типа, диабетического кетоацидоза, продолжительного дефицита питания, алкогольной интоксикации, ожирения.
- Эндокринная. Обусловлена патологиями желез внутренней секреции. Определяется при тиреотоксикозе, гипотиреозе, синдроме Кушинга, акромегалии, феохромоцитоме.
- Патологическая неэндокринная. Нацелена на сохранение гомеостаза при заболеваниях и некоторых экстренных состояниях. Сопровождает артериальную гипертонию, ХПН, цирроз печени, онкологическую кахексию, ожоговую болезнь, заражение крови, хирургические операции.
Симптомы инсулинорезистентности
Инсулиновая резистентность клинически не проявляется, но она развивается на базе определенных особенностей организма, провоцирует нарушения метаболизма, изменяет работу внутренних органов. Поэтому в отношении инсулиновой резистентности стоит говорить не о симптомах, а о сопутствующих ей признаках. Наблюдается избыточное отложение жира, особенно часто – в области талии. Такой тип ожирения называется абдоминальным. Висцеральный жир накапливается вокруг органов, влияет на их функции. Другой распространенный признак – повышенное артериальное давление, проявляющееся головной болью в затылочной части, головокружениями, помрачением сознания, учащенным сердцебиением, потливостью, покраснением лица.
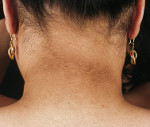
Колебания уровня сахара в кровотоке приводят к тому, что больные ощущают усталость, слабость, депрессию, раздражительность, испытывают усиленную жажду и голод. Кожные покровы могут иметь специфическую пигментацию – черный кератоз (акантоз). Участки кожи на шее, боках, в подмышечных впадинах, под молочными железами темнеют, становятся шершавыми и морщинистыми, иногда шелушатся. У женщин инсулинорезистентность нередко сопровождается симптомами гиперандрогении, возникшими на основе синдрома поликистозных яичников. Характерные признаки – жирная себорея, вульгарные угри, нарушение менструального цикла, появление на руках, ногах и лице избыточного оволосения.
Осложнения
Наиболее распространенные последствия инсулинорезистентности – сердечно-сосудистые заболевания и диабет. При инсулиновой резистентности и ожирении снижается функция инсулина вызывать вазодилатацию, а неспособность артерий к дилатации является начальным этапом развития ангиопатий (нарушений циркуляции). Также инсулинорезистентность способствует формированию атеросклероза, так как изменяет активность факторов свертываемости крови и процесс фибринолиза. Механизм развития СД II типа как осложнения инсулиновой резистентности – длительное компенсаторное поддержание гиперинсулинемии и последующее истощение бета-клеток, сокращение синтеза инсулина, формирование стойкой гипергликемии.
Диагностика
Выявление инсулинорезистентности является сложной диагностической задачей ввиду того, что данное состояние не имеет специфических клинических проявлений, не побуждает пациентов обращаться за медицинской помощью. Как правило, она обнаруживается при обследовании врачом-эндокринологом по поводу сахарного диабета или ожирения. Самыми распространенными методами диагностики являются:
- Инсулиновый супрессивный тест. Метод основан на пролонгированном введении глюкозы, одновременном подавлением реакции β-клеток и продукции эндогенной глюкозы. Инсулиновая чувствительность определяется по уровню глюкозы в равновесном состоянии. При значении показателя МИ≥7,0 подтверждается инсулинорезистентность.
- Пероральный глюкозотолерантный тест. Широко применяется в рамках скрининга, определяет наличие и выраженность гиперинсулинемии. В сыворотке крови измеряется уровень глюкозы, C-пептида, инсулина натощак и после приема углеводов. Спустя два часа после углеводной нагрузки при гиперинсулинемии показатель инсулина – более 28,5 мкМЕ/мл, при метаболическом синдроме показатель С-пептида – более 1,4 нмоль/л, при сахарном диабете показатель глюкозы – более 11,1 ммоль/л.
- Внутривенный тест глюкозотолерантности. Позволяет оценить фазы секреции инсулина, воспроизвести физиологическую модель его действия. В процессе процедуры внутривенно по схеме вводится глюкоза и инсулин, результаты отражают изменения глюкозы независимо от инсулина и под его действием. Инсулинорезистентность определяет индекс SI < 2,0 х 10-4 min –1.
- Индекс HOMA-IR. Перед расчетом коэффициента выполняется анализ крови, используются показатели количества инсулина, сахара (глюкозы) в плазме крови натощак. На наличие инсулиновой резистентности указывает индекс выше 2,7.
Лечение инсулинорезистентности
Медицинская помощь пациентам оказывается комплексно. Она нацелена не только на усиление инсулинового ответа тканей, но и на нормализацию концентрации глюкозы, холестерина, инсулина крови, устранение лишнего веса, профилактику ожирения, диабета, заболеваний сердца и сосудов. Лечение проводит врач-эндокринолог, диетолог, инструктор ЛФК. Больным показаны:
- Медикаментозная терапия. Лекарственные препараты назначаются пациентам с индексом массы тела более 30, имеющим высокий риск сердечно-сосудистых заболеваний. Для снижения веса и повышения инсулиновой чувствительности используются бигуаниды, блокаторы альфа-глюкозидаз, тиазолидиндионы.
- Низкоуглеводная диета. Людям с инсулинорезистентностью показано питание с низким содержанием углеводов, но без периодов голодания. Режим питания дробный – от 5 до 7 приемов пищи в день небольшими порциями. Такая схема позволяет поддерживать стабильный уровень сахара, относительно равномерную активность инсулина.
- Регулярные физические нагрузки. Выполнение физических упражнений активирует транспортировку глюкозы и способность инсулина стимулировать синтез гликогена. Режим тренировок подбирается для больных индивидуально: от спортивной ходьбы и легкой гимнастики до силовых и аэробных тренировок. Основное условие – регулярность занятий.
Прогноз и профилактика
Состояние инсулинорезистентности поддается коррекции при комплексном подходе, включающем соблюдение диеты и режима физической активности. При выполнении всех назначений врачей прогноз часто благоприятный. С целью профилактики необходимо контролировать поступление углеводов, особенно промышленно обработанного сахара, избегать гиподинамии, при малоподвижном образе жизни – целенаправленно вводить в режим дня спортивные тренировки. Лицам с ожирением важно направить усилия на снижение веса. При наличии наследственной отягощенности по сахарному диабету, атеросклерозу рекомендуется периодический контроль глюкозы, инсулина, холестерина крови.
| Литература1. Инсулинорезистентность в терапевтической клинике/ Пашенцева А.В., Вербовой А.Ф., Шаронова Л.А./ Ожирение и метаболизм. – 2017.2. Инсулинорезистентность в патогенезе сахарного диабета 2 типа/ Балаболкин М.И., Клебанова Е.М.// Сахарный диабет. – 2011.3. Современные представления и методах оценки инсулинорезистентности/ Майоров А.Ю., Урбанова К.А., Галстян Г.Р.// Вестник репродуктивного здоровья. – 2008 (декабрь).4. Инсулинорезистентность – польза или вред?/ Шагалова Н.Я.// Современные проблемы науки и образования. – 2016 – №2. | Код МКБ-10R73.0E11 |
Вконтакте
Google+
LiveJournal
Одноклассники
Мой мир
Источник
Большинство авторов сходятся во мнении о существовании нескольких механизмов, обусловливающих наличие связи артериальной гипертензии и инсулинорезистентности.
Еще в 80-х годах прошлого века ученые пришли к выводу, что сочетание артериальной гипертензии с метаболическими факторами риска – это не механическое скопление, а закономерное проявление единой цепи целого ряда сложных биохимических нарушений на тканевом уровне. В 1985 г. Было высказано предположение, что гиперинсулинемия может служить связывающим звеном между артериальной гипертензией, ожирением и нарушением толерантности к глюкозе (НТГ). В ряде исследований по прямому определению инсулинорезистентности было показано, что больные с артериальной гипертензией в среднем утилизируют на 40% меньше глюкозы, чем лица с нормальным артериальным давлением.
В эпидемиологических исследованиях продемонстрировано также, что 64% больных с артериальной гипертензией имели инсулинорезистентности и только у половины пациентов она клинически манифестировала с нарушением углеводного обмена. С другой стороны, у 36% больных, имевших гиперлипопротеидемию (ГЛП) или избыточную массу тела (ИМТ), не было выявлено инсулинорезистентности. Таким образом, даже на фоне имеющегося в настоящее время огромного интереса к метаболическому синдрому было бы ошибочным связывать каждый случай эссенциальной артериальной гипертензии с проявлениями тканевой инсулинорезистентности.
Хроническая гиперинсулинемия как проявление тканевой инсулинорезистентности способствует задержке в организме натрия путем ускорения его реабсорбции, что приводит к увеличению объема жидкости и общего периферического сосудистого сопротивления. Повышение активности Na-K-, H- и Ca-Mg-АТФазы под непосредственным воздействием инсулина вызывает увеличение содержания внутриклеточного натрия и кальция, что способствует вазоконстрикции гладкой мускулатуры сосудов. При этом усиливается и чувствительность сосудов к прессорным агентам, таким как адреналин и ангиотензин.
Гиперинсулинемия также способствует активации симпатической нервной системы (СНС), в результате чего возрастает сердечный выброс и стимулируется вазоконстрикция периферических кровеносных сосудов. Симпатическая стимуляция почек запускает мощный механизм развития артериальной гипертензии – ренин-ангиотензин-альдостероновую систему. Исследования показывают, что при сочетании артериальной гипертензии с инсулинорезистентностью активность АПФ является достоверно более высокой по сравнению с больными артериальной гипертензией без проявлений инсулинорезистентности. Ангиотензин 11 – главный действующий компонент ренин-ангиотензин-альдостероновой системы – прямо и косвенно (опосредованно через активацию симпатической нервной системы) повышает давление в клубочковом аппарате, вызывает пролиферацию гладкомышечных стенок артерий, гипертрофию кардиомиоцитов и нарушает функцию эндотелия, что способствует системной артериальной и венозной вазоконстрикции.
Особую роль в ассоциации артериальной гипертензии и инсулинорезистентности играет ожирение абдоминального типа, характерное для метаболиского синдрома. В адипоцитах брыжейки и сальника идет синтез метаболически активных веществ, ингибирующих выработку эндогенного оксида азота, соответственно стимулируя вазоконстрикцию. В последние годы также активно обсуждается роль лептина в усилении активности симпатической нервной системы. Артериальная гипертензия развивается примерно у 60% больных ожирением.
В последнее десятилетие получило развитие учение о роли функции эндотелия в формировании и прогрессировании артериальной гипертензии. Показано, что в патогенезе артериальной гипертензии, связанном с метаболическими нарушениями, эндотелиальная функция является интегральным аспектом синдрома инсулинорезистентности и способствует ее углублению, увеличению реактивности сосудов и дальнейшему формированию артериальной гипертензии.
Источник
