Синдром хронической дисфункции цилиарного тела
Синдром Картагенера – это генетическая патология цилиарного аппарата, ведущая к развитию хронических риносинуситов, бронхитов, бронхоэктазов, сочетающаяся с обратным расположением органокомплекса «сердце–лёгкие». Заболевание дебютирует в младенческом возрасте и характеризуется частыми гнойно-воспалительными процессами верхних и нижних дыхательных путей. Диагностируется с помощью лучевых методов исследования органов грудной клетки, биопсии слизистых оболочек бронхов или носа. В консервативной терапии используются антибиотики, кортикостероиды, бронхолитики. При необходимости выполняются хирургические операции в области назальных синусов, частичная резекция лёгких.
Общие сведения
Синдром Картагенера (триада Зиверта-Картагенера, синдром неподвижных ресничек) относится к наследственным болезням из группы первичных цилиарных дискинезий. Одним из первых в 1902 году заболевание описал российский врач А.К. Зиверт. В 1933 году швейцарский терапевт М. Картагенер детально изучил триаду и доказал её наследственную природу. Синдром Зиверта-Картагенера является редкой генетической патологией и встречается у 1 новорождённого на 25 000 – 50 000 родившихся живыми детей. У 50% пациентов с данным пороком встречается полная транспозиция (зеркальное расположение) внутренних органов. Патология нередко сочетается с другими врождёнными аномалиями (полидактилия, «заячья губа», глухонемота и прочие).

Синдром Картагенера
Причины
Причиной возникновения триады Картагенера являются мутации генов, отвечающих за нормальное функционирование ресничек и жгутиков различных клеток человеческого организма. Генетические дефекты передаются по аутосомно-рецессивному типу наследования. Первичная цилиарная дискинезия наблюдается у нескольких членов одной семьи. Заболевание проявляется у половины носителей мутантных генов. У родственников больного могут отсутствовать один или несколько признаков классической триады.
Патогенез
Из-за генетического дефекта нарушается синтез структурных белков жгутиков и ресничек. Цилиарный аппарат больного неподвижен или колеблется асинхронно. Во внутриутробном периоде из-за неправильного движения реснитчатого эпителия эмбриона должным образом не выполняется поворот внутренних органов, что приводит к их полному или частичному обратному расположению.
Неспособность мерцательного эпителия дыхательных путей к синхронному движению резко снижает дренажную функцию респираторной системы. Мокрота застаивается. При присоединении вторичной инфекции легко возникают очаги воспаления, формируются бронхоэктазы. Неподвижность или аномальное колебание ресничек эпителия, выстилающего придаточные пазухи носа и евстахиеву трубу, провоцирует рецидивирующие синуситы, евстахииты и отиты. Отсутствие или дисфункция жгутиков сперматозоидов затрудняет их передвижение и является причиной снижения способности к оплодотворению у мужчин.
Симптомы
С первых месяцев жизни у детей с синдромом Картагенера неподвижных ресничек возникают частые рецидивирующие эпизоды насморка и кашля, сопровождающиеся подъёмом температуры до фебрильных цифр. Выделения из носа обычно бывают гнойного характера. Нередко к явлениям ринита присоединяются признаки евстахиита и отита. Дети испытывают головные боли распирающего характера, пульсирующую «стреляющую» боль в ушах.
К 2-3 летнему возрасту у ребёнка происходит хронизация бронхита, кашель становится постоянным. Отделяется слизисто-гнойная (жёлто-зелёная) мокрота. Присоединяется синдром обструкции верхних дыхательных путей. Больного периодически беспокоят приступы мучительного непродуктивного кашля, одышка при физической нагрузке. Рецидивирующие пневмонии носят затяжной характер. Увеличивается количество госпитализаций, удлиняются сроки лечения в стационаре. Синусит также приобретает хроническое течение. В полости носа и придаточных пазухах нередко разрастаются полипы. Появляется постоянная заложенность носа.
Из-за хронического кислородного голодания и частых респираторных инфекций страдает общее развитие ребёнка. У таких пациентов снижается аппетит, выявляется недостаточная масса тела, отставание в росте. Наблюдается общая слабость, повышенная утомляемость, ухудшаются способности к обучению. Синдром Картагенера часто является причиной бесплодия у взрослых мужчин.
Осложнения
Острые респираторные заболевания часто встречаются в младшей возрастной группе. По этой причине синдром Зиверта во всём мире выявляется у детей в основном в 3,5–4-летнем возрасте. К этому времени успевают сформироваться бронхоэктазы. Последствия болезни разнообразны. Хроническое воспаление среднего уха приводит к тугоухости или глухоте. Риносинуситы, полипозные разрастания в носу и его придаточных пазухах вызывают резкое снижение обоняния. Бронхоэктазы являются очагом хронической инфекции и провоцируют развитие грозных осложнений. У пациентов с триадой Картагенера часто развивается системный амилоидоз, формируется лёгочно-сердечная и почечная недостаточность. Нередко случаются эпизоды кровохарканья.
Диагностика
Врачи–педиатры первыми сталкиваются с проявлениями триады Картагенера у маленьких пациентов. При осмотре таких детей можно выявить признаки хронической гипоксии. Губы, носогубный треугольник, кончики пальцев приобретают синюшный оттенок. Дистальные фаланги пальцев рук утолщаются подобно барабанным палочкам, ногти приобретают вид часовых стёкол (синдром Мари-Бамбергера). Для окончательного подтверждения диагноза выполняются:
- Физикальное исследование. Перкуторно выявляется смещение кардиальной тупости вправо. При аускультации лёгких выслушиваются жёсткое дыхание и обилие сухих и влажных мелко- и среднепузырчатых хрипов, которые могут исчезать после откашливания. Сердечный толчок и верхушечный тон определяются в 5-ом межрёберном промежутке справа от грудины.
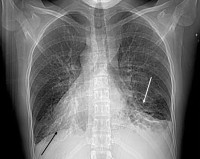
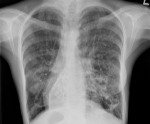
- Лучевая диагностика. На рентгенограмме грудной клетки наблюдаются правостороннее расположение тени сердца, зеркальная транспозиция лёгких. При исследовании назальных синусов часто выявляется недоразвитие фронтальных пазух. Компьютерная томография грудной полости помогает уточнить локализацию и распространённость бронхоэктазий.
- Функциональные методы исследования. Носят вспомогательный характер. На ЭКГ определяется декстрокардия — противоположное направление основных зубцов, признаки лёгочного сердца. При спирометрии (выполняется у детей от 5 лет и старше) выявляется снижение функции внешнего дыхания преимущественно по обструктивному типу.
- Биопсия. Забор материала производится в период ремиссии, не ранее 4-6 недель после купирования обострения. Биоптат слизистой оболочки носа или бронха исследуется с помощью электронной и световой микроскопии. Выявляются аномалии строения цилиарного аппарата, анализируются частота и синхронность колебания ресничек.
Возможно генетическое подтверждение диагноза, однако для синдрома неподвижных ресничек такой метод исследования считается нецелесообразным. Детские пульмонологи дифференцируют синдром Картагенера с муковисцидозом, кистозной гипоплазией лёгких, бронхоэктазами другой этиологии, бронхиальной астмой и первичными иммунодефицитными состояниями.
Лечение синдрома Картагенера
Заболевание генетической природы полностью излечить невозможно. Терапевтические мероприятия выполняются для улучшения качества жизни пациента, сохранения трудоспособности и минимизации последствий. Наследственный синдром является полиорганной патологией. В лечебном процессе также принимают участие оториноларингологи, при необходимости – и другие специалисты. Для первичного подбора базисной терапии лёгочных проявлений показана госпитализация в отделение пульмонологии. Осуществляется длительное консервативное ведение пациента. Используются следующие основные группы лекарственных средств:
- Антибактериальные препараты. При обострении бронхолёгочной патологии и гнойно-воспалительных процессов назальных придаточных пазух необходимы антибиотики. Препарат выбирают с учётом чувствительности микроорганизмов и применяют в зависимости от состояния пациента внутрь или парентерально.
- Кортикостероиды и бронхолитики. Показанием для назначения ингаляционных кортикостероидов, бета-адреномиметиков и холинолитиков является бронхоспастический синдром. При тяжёлой обструкции дыхательных путей применяют препараты системного действия. Топические назальные кортикостероидные гормоны рекомендуются при сочетании полипозного синусита с аллергическим ринитом.
- Муколитики. Назначают профилактическими курсами и при лечении обострений. Предпочтение отдаётся препаратам карбоцистеина, ацетилцистеина, амброксола. Рекомендуется пероральный приём. Исследования использования муколитиков при лечении цилиарных дискинезий в педиатрии доказали неэффективность их ингаляционного введения.
В лечении триады Зиверта-Картагенера широко применяются кинезитерапия, массаж грудной клетки, при необходимости выполняется бронхоальвеолярный лаваж. Иногда для улучшения носового дыхания, аэрации и дренажа назального синуса необходима хирургическая коррекция. В современной оториноларингологии такие операции выполняются преимущественно малоинвазивным эндоскопическим методом. Редко, при выраженных нагноительных процессах осуществляется резекция участка лёгочной ткани. При тяжёлой лёгочно-сердечной недостаточности возможна одномоментная трансплантация комплекса сердце-лёгкие.
Прогноз и профилактика
Прогноз заболевания зависит от распространённости бронхоэктазий, наличия лёгочного сердца и других осложнений. Полного выздоровления не происходит, но своевременная диагностика, чёткое выполнение врачебных рекомендаций позволяют значительно продлить жизнь пациента, улучшить её качество, полностью или частично сохранить трудоспособность.
В качестве первичной профилактики родителям больного ребёнка рекомендуется генетическое обследование перед планированием новой беременности. Пациенту необходимо получать полноценное высококалорийное питание, вести здоровый образ жизни. Для предупреждения обострений показана ежедневная ирригационная терапия – промывание носа и горла солевым раствором. Назначаются курсовые реабилитационные мероприятия. Желательна сезонная профилактическая вакцинация против пневмококка и гриппа.
Источник

Описание
Проблема
дистрофических заболеваний переднего отдела сосудистого тракта является одной
из малоизученных в офтальмологии. Ее актуальность подчеркивается тем
обстоятельством, что указанные заболевания иридоцилиарной зоны в большом
проценте случаев поражают работоспособных лиц молодого и среднего возраста при
хорошем общем состоянии организма, ограничивая их возможности в связи с низким
зрением, а в ряде случаев слепотой полноценной и деятельной жизни.
Наибольшая
степень проявления полного симптомокомплекса отдельных нозологических форм
иридоцилиарной дистрофии — передней увеопатии — относится к третьему —
четвертому десятилетию жизни, хотя начало заболевания, без наличия явной
симптоматики, в большей части случаев возникает в раннем юношеском и даже
детском возрасте.
В
литературе применительно к данной патологии радужки и цилиарного тела принят
целый ряд диагностических терминов: увеопатия, хроническая дисфункция
цилиарного тела, иридоцилиарная дистрофия, вялотекущий иридоциклит или увеит,
что объясняется неясными до последнего времени этиологией и патогенезом
процесса.
В
сущности любое из перечисленных диагностических наименований носит
собирательный характер и включает заболевания со сходным типичным
симптомокомплексом, а также атипичные и стертые формы проявления патологии.
Общность
некоторых симптомов, характеризующих иридоцили- арные дистрофии (передние
увеопатии), позволяет объединить в данной группе также отдельные синдромы,
например, синдром Фукса, синдром глаукомоциклических кризов Краупа—Познера—
Шлоссмана и псевдоэксфолиальный синдром. Существует мнение, что гетерохромия
Фукса, эссенциальная прогрессирующая мезодермальная дистрофия радужки и
роговицы, а также псевдоэксфолиативный синдром являются стадиями одного
последовательно нарастающего дистрофического процесса.
Однако
большинство авторов расценивают эти заболевания в качестве самостоятельных клинических
форм, но имеющих сходную симптоматику. Причинами, вызывающими развитие увеопатий,
считаются заболевания центральной нервной системы, дефекты развития переднего
отдела сосудистого тракта, в частности генетически обусловленные, хронические
интоксикации, вторичные дистрофии в исходе воспаления, последствия травмы.
Ряд
авторов поддерживают воспалительную теорию возникновения и развития увеопатий,
в частности синдрома Фукса, придавая большое значение хроническим инфекциям, в
первую очередь туберкулезу. Однако большее число исследователей, в частности
отечественных,, являются сторонниками нейродистрофической теории и придают
основное значение дистрофическим процессам, нарушениям нейровегетативной
системы, именуемым «дизрафическим статусом» в происходящим вследствие нарушения
развития спинного мозга на уровне цилиоспинального центра.
Анализируя
существующие взгляды на происхождение передних увеопатий, есть все основания
согласиться с мнением Д. Б. Волошинова (1975), который полагает, что они
относятся к категории полиэтиологичных заболеваний, в основе которых лежат
нейровегетативные и нейротрофические расстройства в переднем отделе сосудистой
оболочки глаза.
Несмотря
на общность симптоматики различных видов иридоцилиарных дистрофий (увеопатий),
каждая из них отличается определенным своеобразием клинических проявлений,
течения в исхода, что видно из дальнейшего изложения.
В
начале представлены дистрофии с преимущественным поражением радужной оболочки,
за ними следуют увеопатии синдромного типа, когда, помимо радужки, выявляется
закономерная заинтересованность цилиарного тела, о чем, в частности,
свидетельствует преципитация на задней поверхности роговицы, а также увеопатии,
при которых дистрофические изменения затрагивают весь передний отдел глазного
яблока.
Эссенциальная прогрессирующая
мезодермальная дистрофия радужной оболочки.
Относительно
редкое заболевание, привлекающее внимание исследователей свеобразием
клинической картины, что вызывает необходимость проведения дифференциальной
диагностики с некоторыми другими, не менее серьезными поражениями иридоцилиарной
области.
Первое
подробное сообщение о данной патологии относится к 1903 г. В отношении
этиологии процесса до настоящего времени единой точки зрения не имеется:
предполагаются эмбриональный дизгенез мезодермальной ткани переднего отрезка
глазного яблока, наследственная неполноценность симпатической нервной системы,
что вызывает нарушение трофической иннервации иридоцилиарной области.
Проведенное
нами всестороннее комплексное обследование группы больных (исключение
инфекционных влияний, в частности сифилиса, туберкулеза, токсоплазмоза,
постановка вегетативных проб Ашера и ортоклиностатической, проведение
капилляроскопии, электроэнцефалографии, определение содержания кальция, калия,
сахара, холестина, билирубина в крови) показало, что в патогенезе
прогрессирующей мезодермальной дистрофии радужной оболочки немалая роль
принадлежит дисфункции вегетативной нервной системы.
Не
исключено, что в качестве пускового механизма заболевания большую роль играет
фактор тяжелой травмы головы или шеи. В частности, 7 из 12 детально
обследованных больных плели в анамнезе такого рода травматические повреждения.
По
данным литературы, эссенциальная мезодермальная иридоцылиарная дистрофия чаще
обнаруживается в молодом возрасте, однако наши наблюдения за 28 больными позволили установить
довольно значительный возрастной диапазон данной патологии (в пределах 18—69 лет) преимущественно у женщин.
Заболевание, как правило, является односторонним, но описаны также случаи
поражения обоих глаз. В частности, М. М. Золотарева у 5 из 6 наблюдавшихся ею
больных с данной патологией отметила двусторонние, но асимметричные изменения
радужной оболочки.
Эссенциальная
мезодермальная дистрофия радужной оболочки имеет хроническое многолетнее
течение, в котором можно выделить несколько периодов. Процесс начинается
незаметно с изменений мезодермальных листков и появления в одном из секторов
прикорневой зоны радужной оболочки локального фиброза, в основе которого, судя
по гистомикроскопическим изменениям ткани, лежат грубые нарушения со стороны
сосудов радужной оболочки, в частности их склероз, гиалиновое перерождение и
местами полная облитерация просвета.
Фиброз
ткани проявляется формированием мощной, трапециевидной корнеальной
гониосинехии, иногда распространяющейся на целый квадрант окружности камерного
угла. Гониосинехия имеет вид белесоватой плотной ткани, часто с наличием в ней
новообразованных сосудов.
Подтягивание
корня радужной оболочки к роговице и спаяние с ней в зоне фиброзной
гониосинехии приводят к деформации зрачка. Он принимает грушевидную форму,
становится эксцентрично расположенным. Эта первая стадия дистрофии характеризуется
значительным выворотом пигментной каймы зрачка в направлении расположения гониосинехии
(рис. 36).
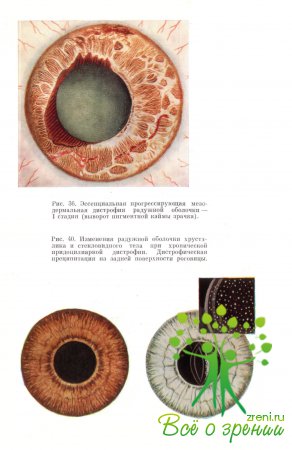
Острота
и поле зрения, слепое пятно, внутриглазное давление в этой стадии заболевания
не изменены, однако темновая адаптация по сравнению со здоровым глазом снижена.
Правильная диагностика заболевания в первой его стадии является нелегкой, что
обязательно требует гониоскопического исследования.
Но
и эта методика, с помощью которой обнаруживается фиброз мезодермальной ткани
радужки в области камерного угла, не всегда убеждает в правильности диагноза.
Иногда, особенно у офтальмологов с небольшим стажем работы по специальности,
может возникнуть подозрение на наличие в зоне угла узловой иридоцилиарной
меланобластомы, поскольку в обеих клинических ситуациях исследующий
обнаруживает при гопиоскопии в углу постороннюю ткань. При проведении
дифференциальной диагностики в этих случаях следует иметь в виду, помимо специфических
гониоскопических изменений, форму зрачка.
Если
при дистрофическом процессе, как указывалось выше, зрачок подтянут к области
гониосинехии и картина в целом напоминает ложную колобому радужной оболочки, то
при меланобластоме давление на радужку со стороны опухолевого узла отодвигает
последнюю, вследствие чего зрачок смещается в противоположную сторону,
приобретая в некоторых случаях почкообразный вид.
Кроме
того, при мезодермальной дистрофии радужки надо принимать во внимание факт
вовлечения в процесс также и роговой? оболочки. Изменения в роговице
развиваются по типу эндотелиальной дистрофии, что выражается появлением очень
мелких сероватых или пигментированных отложений, покрывающих заднюю поверхность
оптического среза роговицы соответственно месту расположения гониосинехий.
Иногда наблюдается отек эндотелия и стромы роговицы.
Чувствительность
ткани снижена. По мере прогрессирования процесса происходит все большее
подтягивание радужной оболочки к месту локализации фиброзной гониосинехии, что
приводит к растяжению и разрежению противолежащих трабекулярных элементов,
гнездному просвечиванию между ними заднего пигментного листка.
Через
истонченные растянутые трабекулы видна собственная сосудистая сеть радужной
оболочки, которая, кстати, является наиболее устойчивой к влиянию патологического
воздействия. Несмотря на то что дистрофия носит название мезодермальной, со
временем в процесс вовлекаются также» эктодермальные элементы (два задних
эпителиальных пигментных слоя радужной оболочки). Прогрессирующая дистрофия
стромы радужной оболочки, подтягивание ее к лимбу, где из склерозированных
волокон стромы формируются уже не только гонио-, но и передние синехии,
приводит к натяжению истонченных волокон стромы и их разрыву в секторе,
противоположном гониосинехии.
Пигментный
листок при этом обнажается, истончается, а затем вследствие натяжения разрывается.
В ткани радужки образуются несколько сквозных отверстий — ложные зрачки (рис.
37). У некоторых больных имеет место несколько иной характер изменений радужной
оболочки без образования ложных зрачков. Наблюдается сильное подтягивание всей
ткани к лимбу, что создает впечатление полной колобомы, соответственно которой
можно видеть плотную переднюю синехию.
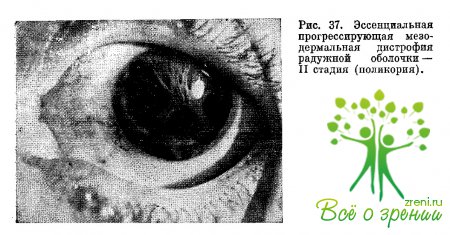
Можно
наблюдать и такую картину, когда строма радужки, местами истончаясь, отрывается
от заднего пигментного листка и заворачивается в сторону лимба, обнажая
пигментный листок. Там, где строма завернулась к лимбу, видна плотная высокая
гониосинехия, в сторону которой и подтягивается зрачок.
Указанные
изменения, особенно симптом поликории, характеризуют второй период развития
эссепциальиой мезодермальной дистрофии радужной оболочки, который вследствие
массивных изменений часто характеризуется также нарушением регуляции
внутриглазного давления ретенционного характера. В этом периоде из-за изменения
формы зрачка и появления поликории заметно снижается центральное зрение. Кроме
того, может возникнуть тягостное ощущение монокулярной диплопии.?
При
отсутствии компенсации офтальмотонуса развиваются все симптомы, свойственные
глаукоматозному процессу. Больные начинают жаловаться на сильное затуманивание
зрения, что можно связать с периодически возникающим отеком роговой оболочки.
При этом появляются изменения поля зрения в виде сужения его с носовой стороны,
увеличение размеров слепого пятна, развивается глаукоматозная экскавация диска
зрительного нерва.
При
проведенных нами во втором периоде заболевания циклоскопических исследованиях,
осуществленных через область ложных зрачков, выявлены значительные изменения
отростков цилиарного тела. Отростки оказались огрубевшими, деформированными,
местами склеившимися в сплошной бугристый конгломерат. Тонографическими пробами
установлено уменьшение продукции внутриглазной жидкости, что, однако, не
компенсирует массивного препятствия к ее оттоку через передние дренажные пути,
вследствие чего внутриглазное давление остается повышенным.
Обнаруженные
изменения цилиарного тела и роговицы дают основание под диагнозом
эссенциальной, мезодермальной дистрофии радужной оболочки подразумевать более
обширные изменения, в частности прогрессирующую дистрофию цилиарного тела и
увеальной порции роговой оболочки.
По
мере дальнейшего развития дистрофия переходит в третью, терминальную стадию,
когда диагностика уже не представляет каких-либо затруднений. В этой стадии
остатки стромальных волокон радужной оболочки и пигментных листков окончательно
истончаются и разрушаются. Отверстия в ткани радужки увеличиваются, сливаются
друг с другом, что приводит к развитию почти полной аниридии (рис. 38).
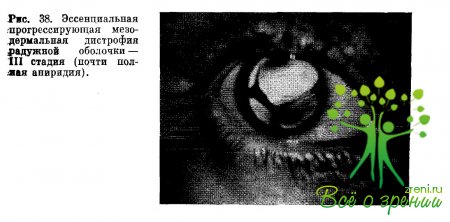
Деформированное
зрачковое отверстие при этом сдвигается к лимбу, сливаясь с гониосинехиями и
передними синехиями, которые блокируют большую часть периметра камерного угла,
вызывая его синехиальную блокаду. В этих условиях развивается терминальная
вторичная глаукома с необратимой утратой всех зрительных функций.
Прогрессирующая
мезодермальная дистрофия радужной оболочки. Среди дистрофий мезодермы радужной
оболочки в 1925 г. в отечественной литературе З. Г. Франк-Каменецким впервые была
описана своеобразная клиническая форма, получившая название прогрессирующей
мезодермапьной атрофии (дистрофии) радужной оболочки Франк-Каменецкого. Автор
установил эндемический и семейно-наследствениый характер заболевания, наблюдая
его лишь в определенных регионах страны у членов отдельных семей.
Процесс
в радужной оболочке возникает на 10—15-м
году жизни, исключительно у мальчиков и юношей, носит двусторонний характер.
Особенно страдает поверхностный мезодермальный листок стромы радуятой оболочки,
который, как известно, располагается лишь в цилиарном поясе. Волокна стромы
резко истончаются, вследствие чего начинает просвечивать задний пигментный
листок. Этот факт объясняет появляющуюся двухцветность радужной оболочки. Ее
зрачковый пояс имеет обычно нормальную окраску, а цилиарный пояс приобретает
коричневый цвет.
По
мере прогрессирования процесса присоединяется вторичная глаукома, которая
обычно имеет злокачественное течение. В позднем периоде заболевания к этому
присоединяются дистрофические изменения роговой оболочки, ее отек и помутнение.
Обнаружение заболевания у нескольких членов одной семьи, отсутствие признаков
воспаления, слабое развитие соединительнотканной стромы радужки дали основание
З. Г. Франк-Каменецкому предположить при этом заболевании наследственную аномалию
стромы, проявляющуюся в определенном возрасте.
Исследованиями
последних лет установлено, что заболевание передается но рецессивному,
сцепленному с Х-хромосомой типу. При этом женщины-кондукторы передают мутаптпые
гены половине своих дочерей и половине сыновей. Дополнены такие клинические
симптомы данного типа гипоплазии радужной оболочки, в частности, обнаружена
мезодермальная ткань губчатого вида в прикорневой зоне цилиарного пояса,
просвечивание радиальных, почти обнаженных собственных сосудов радужной оболочки.
Возможны
также аномалии формы и расположения зрачка, появление в ткани сквозных
щелевидных дефектов (ложных колобом), что заставляет проводить дифференциальную
диагностику данной увеопатии с эссенциальной мезодермальной дистрофией радужной
оболочки.
Прогрессирующая
волокнистая дистрофия мезодермального листка радужной оболочки относится к
категории инволюционных возрастных изменений стромы радужки, проявляясь у
пожилых людей. Процесс всегда является двусторонним, отличаясь лишь степенью
выраженности. При исследовании радужки с помощью щелевой лампы в освещении
скользящего луча видно, что мезодермальный листок крайне истончен, разрежен,
обесцвечен, сквозь него просвечивает задний пигментный эпителий. В некоторых
случаях наблюдается отщепление атрофичной стромы радужки от заднего пигментного
листка и отслоение ее в сторону передней камеры— иридошизис (рис. 39).
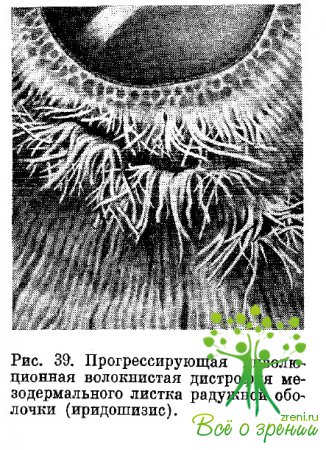
Подобные
изменения наблюдаются, как правило, в нижней половине радужки. Последнее
обстоятельство можно связать со слабостью стромы радужки в области бывшей
зародышевой щели. Возникновение иридошизиса обусловлено тем, что между передним
и задним листками радужки образуется щель, идущая от зрачкового края до корня.
Отслоенные
атрофичные фибриллы в процессе сокращения мышц радужки отрываются (обычно у
зрачка, реже на периферии радужки) и веерообразно выступают в переднюю камеру
глаза. При исследовании в свете щелевой лампы видно, что при реакции зрачка на
свет отщепившиеся элементы совершают колебательные движения. В секторе
отщепления ясно обозначается задний пигментный листок радужки со следами отдельных
мезодермальных трабекул на нем.
Указанные
дистрофические изменения обычно не свидетельствуют о тяжести клинического
состояния глаза и не угрожают снижением зрительных функций, хотя иридошизис
может протекать с повышением внутриглазного давления.
Поскольку
в различных литературных источниках эссенциальную мезодермальную дистрофию радужной
оболочки нередко обобщают с прогрессирующей атрофией радужки, описанной 3. Г.
Франк-Каменецким и другими формами дистрофии мезодермы (иридошизис), мы считаем
полезным предложить читателю дифференциально-диагностическую таблицу указанных
заболеваний (табл. 4).
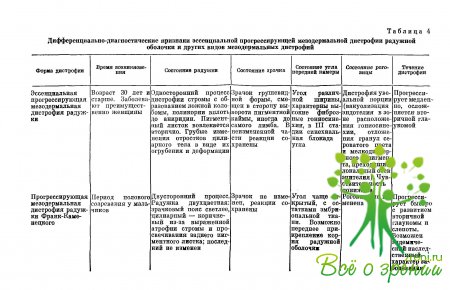

Что
касается лечебных воздействий на мезодермальные дистрофии радужной оболочки, то
ставить вопрос об этиотроином лечении весьма трудно. Больным следует назначать
в течение года два— три месячных курса с включением витаминных (преимущественно
витамины группы В), сосудорасширяющих препаратов и средств, улучшающих трофику
тканей. Сюда относятся кокарбоксилаза, никотиновая кислота, азотистокислый
натрий, ультразвуковое воздействие.
Поскольку
в определенной фазе развития дистрофий, обусловленных патологией мезодермальных
структур иридоцилиарной зоны, возникает нарушение регуляции офтальмотонуса, необходим
строгий контроль за состоянием внутриглазного давления и при отсутствии
стабилизации глаукоматозного процесса производства антиглаукоматозного вмешательства.
Источник
