Синдром гризеля по мкб 10
Болезнь Гризеля — это патология, сопровождающаяся воспалением и укорочением мышц шеи с одной стороны. Это недуг также называется кривошеей Гризеля или спондилоартритом верхнего шейного отдела. Воспалительный процесс в мышцах развивается как осложнение инфекционных болезней носоглотки, зева или лимфоузлов. Чаще всего от этого заболевания страдают дети. Каковы симптомы данной патологии? И как ее вылечить? Эти вопросы мы рассмотрим в статье.
Что это такое
При болезни Гризеля у пациента возникает контрактура мышц в области первого шейного позвонка. В результате мускулатура теряет способность к сокращению и растяжению. Такое нарушение развивается только после перенесенных инфекционных болезней:
- тонзиллита;
- ринофарингита;
- ангины;
- абсцесса миндалин;
- гнойного артрита шейных позвонков;
- воспаления лимфоузлов в области горла.
Болезнь Гризеля у детей чаще всего возникает в возрасте от 6 до 11 лет. Девочки в большей степени подвержены этой патологии.
Механизм возникновения
Как развивается такое осложнение после инфекций? Воспаление переходит с области горла на заглоточный лимфоузел. Далее оно распространяется на мышцы, прикрепляющиеся к первому шейному позвонку. Именно эта группа мускулатуры отвечает за движения шеи и головы. В дальнейшем мышцы укорачиваются, а шейный позвонок смещается. Это и приводит к возникновению кривошеи.
Воспаление мышц при болезни Гризеля имеет инфекционную этиологию. Однако такое осложнение после перенесенного тонзиллита или ринофарингита отмечается далеко не у всех пациентов. Врачи предполагают, что этому заболеванию особенно подвержены люди со слабыми связками шеи.
Код по МКБ
По Международной классификации болезней кривошея Гризеля относится к деформирующим дорсопатиям. Так называются патологии, сопровождающиеся болевым синдромом в области спины и шеи вследствие смещения позвонков. Полный код болезни Гризеля по МКБ-10 — М43.6.
Симптоматика
Обычно кривошея развивается после исчезновения острых проявлений инфекционных болезней. Первым признаком патологии является повышение температуры и ухудшение общего самочувствия. Затем возникают следующие симптомы кривошеи:
- Голова больного принимает неестественное положение. Она постоянно наклонена в одну сторону.
- Пациент способен сгибать и разгибать шею в сторону наклона, но не может совершать вращательные движения головой.
- Появляются сильные боли на пораженной стороне шеи, которые усиливаются при движениях.
Чаще всего признаки кривошеи появляются в утренние часы. У части пациентов возникает головная боль, головокружение, боязнь света, двоение в глазах.
Диагностика
Диагностикой болезни Гризеля занимается врач-невролог. При осмотре пациента специалист проводит пальпацию шеи. У больных определяется расслабление мышц на стороне наклона головы, и напряжение мускулатуры на здоровой стороне. Также прощупывается выступающий второй позвонок шеи.
Пациенту необходима и консультация отоларинголога, так как причиной кривошеи Гризеля являются болезни уха, горла и носа.
Поставить окончательный диагноз помогает рентген шейной области. На снимке можно заметить смещение и поворот первого позвонка вокруг своей оси.
Лечение
Чтобы избавиться от кривошеи Гризеля, необходимо провести лечение основного заболевания. Пациентам назначают курс антибиотикотерапии и ультрафиолетовое облучение первичного очага воспаления.
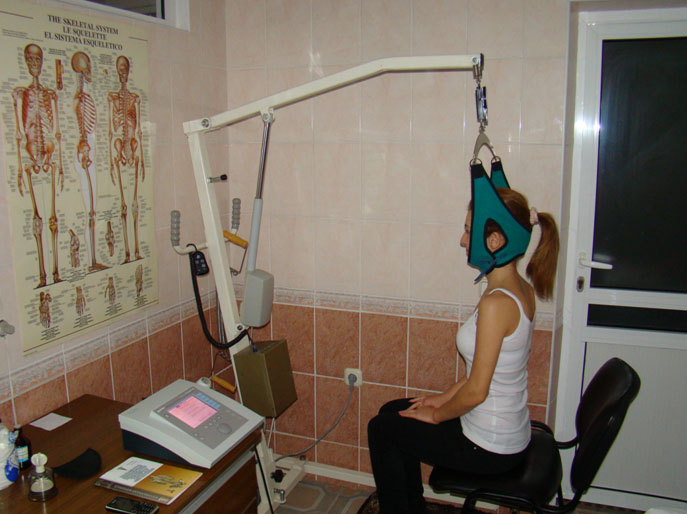
Эффективным методом лечения болезни Гризеля является наложение петли Глиссона. Это устройство представляет собой конструкцию из ремней и креплений для поддержания шейного отдела позвоночника. Петлю прикрепляют к специальному тренажеру с грузом. Больному предлагают вращать головой и делать различные упражнения. При этом пациенту приходится преодолевать сопротивление груза. Такая терапия способствует вытяжке позвоночника и устранению кривошеи.

Одновременно назначают электрофорез с йодидом кальция. После курса процедур уплотнение мышц на пораженном участке постепенно рассасывается.
После исчезновения деформации пациенту рекомендуется носить специальный воротничок из гипса. Это помогает зафиксировать мышцы в правильном положении. Пользоваться этим приспособлением необходимо около 3 недель.
После полного выздоровления назначают курс ЛФК и массажа. Длительность лечения зависит от степени деформации.
Прогноз
Если болезнь Гризеля была вовремя диагностирована у ребенка, то прогноз, как правило благоприятный. После проведенного курса лечения признаки кривошеи полностью исчезают. Мышцы снова становятся подвижными, и шея возвращается в нормальное положение.
У взрослых пациентов такое заболевание поддается терапии гораздо сложнее. Нередко даже после курса терапии сохраняются последствия патологии: деформации черепа или лица, а также искривления позвоночника. Поэтому при первых признаках кривошеи после перенесенной инфекции необходимо обратиться к врачу-неврологу.
Источник
Болезнь Гризеля — это патология, сопровождающаяся воспалением и укорочением мышц шеи с одной стороны. Это недуг также называется кривошеей Гризеля или спондилоартритом верхнего шейного отдела. Воспалительный процесс в мышцах развивается как осложнение инфекционных болезней носоглотки, зева или лимфоузлов. Чаще всего от этого заболевания страдают дети. Каковы симптомы данной патологии? И как ее вылечить? Эти вопросы мы рассмотрим в статье.
Что это такое
При болезни Гризеля у пациента возникает контрактура мышц в области первого шейного позвонка. В результате мускулатура теряет способность к сокращению и растяжению. Такое нарушение развивается только после перенесенных инфекционных болезней:
- тонзиллита;
- ринофарингита;
- ангины;
- абсцесса миндалин;
- гнойного артрита шейных позвонков;
- воспаления лимфоузлов в области горла.
Болезнь Гризеля у детей чаще всего возникает в возрасте от 6 до 11 лет. Девочки в большей степени подвержены этой патологии.
Механизм возникновения
Как развивается такое осложнение после инфекций? Воспаление переходит с области горла на заглоточный лимфоузел. Далее оно распространяется на мышцы, прикрепляющиеся к первому шейному позвонку. Именно эта группа мускулатуры отвечает за движения шеи и головы. В дальнейшем мышцы укорачиваются, а шейный позвонок смещается. Это и приводит к возникновению кривошеи.
Воспаление мышц при болезни Гризеля имеет инфекционную этиологию. Однако такое осложнение после перенесенного тонзиллита или ринофарингита отмечается далеко не у всех пациентов. Врачи предполагают, что этому заболеванию особенно подвержены люди со слабыми связками шеи.
Код по МКБ
По Международной классификации болезней кривошея Гризеля относится к деформирующим дорсопатиям. Так называются патологии, сопровождающиеся болевым синдромом в области спины и шеи вследствие смещения позвонков. Полный код болезни Гризеля по МКБ-10 — М43.6.
Симптоматика
Обычно кривошея развивается после исчезновения острых проявлений инфекционных болезней. Первым признаком патологии является повышение температуры и ухудшение общего самочувствия. Затем возникают следующие симптомы кривошеи:
- Голова больного принимает неестественное положение. Она постоянно наклонена в одну сторону.
- Пациент способен сгибать и разгибать шею в сторону наклона, но не может совершать вращательные движения головой.
- Появляются сильные боли на пораженной стороне шеи, которые усиливаются при движениях.
Чаще всего признаки кривошеи появляются в утренние часы. У части пациентов возникает головная боль, головокружение, боязнь света, двоение в глазах.

Диагностика
Диагностикой болезни Гризеля занимается врач-невролог. При осмотре пациента специалист проводит пальпацию шеи. У больных определяется расслабление мышц на стороне наклона головы, и напряжение мускулатуры на здоровой стороне. Также прощупывается выступающий второй позвонок шеи.

Пациенту необходима и консультация отоларинголога, так как причиной кривошеи Гризеля являются болезни уха, горла и носа.
Поставить окончательный диагноз помогает рентген шейной области. На снимке можно заметить смещение и поворот первого позвонка вокруг своей оси.
Лечение
Чтобы избавиться от кривошеи Гризеля, необходимо провести лечение основного заболевания. Пациентам назначают курс антибиотикотерапии и ультрафиолетовое облучение первичного очага воспаления.
Эффективным методом лечения болезни Гризеля является наложение петли Глиссона. Это устройство представляет собой конструкцию из ремней и креплений для поддержания шейного отдела позвоночника. Петлю прикрепляют к специальному тренажеру с грузом. Больному предлагают вращать головой и делать различные упражнения. При этом пациенту приходится преодолевать сопротивление груза. Такая терапия способствует вытяжке позвоночника и устранению кривошеи.

Одновременно назначают электрофорез с йодидом кальция. После курса процедур уплотнение мышц на пораженном участке постепенно рассасывается.
После исчезновения деформации пациенту рекомендуется носить специальный воротничок из гипса. Это помогает зафиксировать мышцы в правильном положении. Пользоваться этим приспособлением необходимо около 3 недель.
После полного выздоровления назначают курс ЛФК и массажа. Длительность лечения зависит от степени деформации.

Прогноз
Если болезнь Гризеля была вовремя диагностирована у ребенка, то прогноз, как правило благоприятный. После проведенного курса лечения признаки кривошеи полностью исчезают. Мышцы снова становятся подвижными, и шея возвращается в нормальное положение.
У взрослых пациентов такое заболевание поддается терапии гораздо сложнее. Нередко даже после курса терапии сохраняются последствия патологии: деформации черепа или лица, а также искривления позвоночника. Поэтому при первых признаках кривошеи после перенесенной инфекции необходимо обратиться к врачу-неврологу.
Болезнь Гризеля: причины, симптомы и лечение — советы и рекомендации о здоровье на AllMedNews.ru
Источник
Рубрика МКБ-10: M35.0
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M30-M36 Системные поражения соединительной ткани / M35 Другие системные поражения соединительной ткани
Определение и общие сведения[править]
Болезнь Шегрена
Синонимы: синдром Шегрена
Болезнь Шегрена — иммуновоспалительное ревматическое заболевание неизвестной этиологии, характерной чертой которого является хронический аутоиммунный и лимфопролиферативный процесс в секретирующих эпителиальных железах с развитием паренхиматозного сиаладенита с ксеростомией и сухого кератоконъюнктивита с гиполакримией.
Синдром Шегрена развивается у 5-25% больных с системными заболеваниями соединительной ткани, чаще ревматоидный артрит, у 50-75% больных с хроническими аутоиммунными поражениями печени (такими как хронический аутоиммунный гепатит, первичный билиарный цирроз печени) и реже при других аутоиммунных заболеваниях.
Заболеваемость синдромом Шегрена колеблется от 100 до 1000 на 100 000 населения. Пик заболеваемости приходится на 35-50 лет. Женщины страдают в 8-10 раз чаще мужчин. Смертность при синдроме Шегрена в 3 раза выше, чем в популяции.
Этиология и патогенез[править]
Клинические проявления[править]
Синдром Шегрена — это сочетание сухого кератоконъюнктивита и ксеростомии (сухость во рту) с симптомами ревматоидного артрита или других аутоиммунных заболеваний. Сухость слизистых обусловлена лимфоцитарной инфильтрацией слезных, слюнных и других экзокринных желез по ходу ЖКТ и дыхательных путей. У половины больных отмечаются утренняя скованность, артралгия и артрит. Если проявления заболевания не удовлетворяют критериям ревматоидного артрита, СКВ, системной склеродермии или системных васкулитов, ставят диагноз первичного синдрома Шегрена. У 20—25% больных заболевание удовлетворяет критериям перечисленных заболеваний, в этом случае говорят о вторичном синдроме Шегрена.
Сухой синдром (Шегрена): Диагностика[править]
1. Диагноз сухого кератоконъюнктивита ставят при снижении секреции слезной жидкости. Для этого используют пробу Ширмера. Она состоит в следующем. В нижний конъюнктивальный мешок помещают полоску фильтровальной бумаги. В норме за 5 мин пропитывается отрезок длиной не менее 15 мм (у людей старше 60 лет — 10 мм), при синдроме Шегрена — не более 5 мм. Эрозию роговицы выявляют при окраске бенгальским розовым. Для больных с синдромом Шегрена характерно снижение количества слюны, затруднение при жевании и глотании сухой пищи.
2. Лабораторные исследования. У половины больных синдромом Шегрена повышен уровень IgG в сыворотке. Типично появление криоглобулинов. У 90% больных с артритом обнаруживают ревматоидный фактор, который иногда выявляется до появления артрита. У 70% больных методом иммунофлюоресценции выявляют антинуклеарные антитела (тип окрашивания — диффузный или пятнистый, гл. 15, п. II.Г.2.в.1). Часто определяются антитела к одноцепочечной ДНК. Антитела к антигену Ro/SS-A обнаруживаются у 70%, к La/SS-B — у 40%, к тиреоглобулину — у 35% больных синдромом Шегрена. У некоторых больных титр антинуклеарных антител и ревматоидного фактора бывает очень высоким (намного выше, чем при ревматоидном артрите и СКВ).
3. При биопсии нижней губы обнаруживают лимфоцитарную инфильтрацию слюнных желез. Возможно развитие лимфом (обычно B-клеточных или гистиоцитарных) и макроглобулинемии Вальденстрема. В этом случае снижается уровень IgG и титр ревматоидного фактора.
4. Сцинтиграфия с технецием и рентгеноконтрастное исследование околоушных желез выявляют очаговый захват радиофармпрепарата и увеличение протоков желез.
Дифференциальный диагноз[править]
Сухой синдром (Шегрена): Лечение[править]
При сухости глаз закапывают 0,5% раствор метилцеллюлозы (обычно 5 раз в сутки), при сухости во рту рекомендуют запивать пищу водой. При выраженной сухости ротоглотки используют пластиковую бутылку-пульверизатор с 1% водным раствором глицерина. Неприятные ощущения, связанные с сухостью слизистых, можно уменьшить, увлажняя воздух в помещении. Поскольку при синдроме Шегрена повышен риск кариеса, необходим тщательный уход за зубами. Фонд помощи больным синдромом Шегрена публикует списки безрецептурных средств, стимулирующих секреторную активность слизистых и увлажняющих глаза. При язвах конъюнктивы и роговицы применяют борную мазь, на пораженный глаз накладывают повязку. С симптоматической целью применяется пилокарпин, 5 мг внутрь 3 раза в сутки. При обострении показаны кортикостероиды для местного применения, однако их частое использование повышает риск грибковых и бактериальных инфекций. По предварительным данным, при синдроме Шегрена эффективно лечение гидроксихлорохином в течение 1—3 лет. Кортикостероиды и циклофосфамид для приема внутрь назначают только при выявлении злокачественного новообразования. В этом случае дополнительно назначают другие цитостатики и проводят лучевую терапию.
Профилактика[править]
Первичная профилактика невозможна ввиду неясной этиологии заболевания. Вторичная профилактика направлена на предупреждение обострения, прогрессирования заболевания.
Прочее[править]
Источники (ссылки)[править]
Российские клинические рекомендации. Ревматология [Электронный ресурс] / Е. Л. Насонов — М. : ГЭОТАР-Медиа, .
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Гидроксихлорохин
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Болезнь Гровера.
Болезнь Гровера
Описание
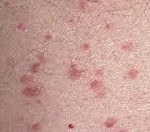
Болезнь Гровера. Редкий транзиторный акантолитический доброкачественный дерматоз, клинически характеризующийся высыпанием плотных ярко — красных папул на неизменённой или слегка отёчной коже. Отличительными особенностями заболевания являются зуд, сопровождающий каждую «атаку» папул, и их способность к спонтанному разрешению. Локализуются первичные элементы в области шеи, зоны декольте и плеч. Диагностируют патологию на основании анамнеза, клиники, данных биопсии и мазков-отпечатков. Лёгкие формы лечат витаминами и антибиотиками, наружно – кортикостероидными мазями. В тяжёлых случаях подключают кортикостероиды и ретиноиды внутрь.
Дополнительные факты
Болезнь Гровера – достаточно редко встречающийся зудящий персистирующий дерматоз неясного генеза с явлениями акантолиза. Медленно развивается, постоянно рецидивирует. Первым данное заболевание описал дерматолог Р. Гровер в 1970 году. С тех пор патологический процесс известен под названием транзиторного акантолитического дерматоза или болезни Гровера. Патология имеет гендерную окраску, дерматоз чаще диагностируют у мужчин в возрасте 40-50 лет. Расовых различий нет, эндемичностью болезнь Гровера не обладает. Отмечены некоторые сезонные особенности: дерматоз возникает у пациентов, обладающих светочувствительной кожей 1 и 2 типа (светлокожие), рецидивы возникают в летнее время, в жаркие дни, особенно после физической нагрузки.
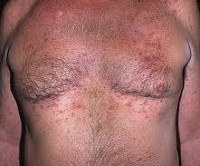
Болезнь Гровера
Симптомы
Потливость.
Причины
Полной ясности в этиологии патологического процесса нет. Большинство современных специалистов в сфере дерматологии считают основным провоцирующими моментом гиперинсоляцию, которая становится триггером болезни Гровера на фоне лабильной нервной системы и аллергической настроенности организма к ультрафиолету.
Существует несколько вариантов развития заболевания. Основной – нарушение процесса кератинизации. Клетки дермы (кератиноциты) вырабатывают белок, который склеивает слои эпидермиса и дермы между собой, тем самым определяя упругость и прочность кожи. Ультрафиолет ускоряет процесс кератинизации, меняя структуру кератина и делая его менее клейким, что приводит к нарушению плотности кожи, потере связи между клетками и появлению акантолиза в верхних слоях дермы. Одновременно из-за гиперкератотических процессов происходит формирование папул. Усугубить такое состояние способны некоторые медикаменты (например, антибиотики) и механическое трение кожи. Это преходящий процесс, при устранении действия солнечных лучей кератинизация восстанавливается, акантолиз и папулы саморазрешаются.
Второй вариант связан с разбалансировкой нейроэндокринной регуляции кожи. Отсутствие координации в сложных процессах деления клеток приводит к частичной потере десмосомальных связей и ускоренному делению клеток эпидермиса. В качестве триггеров рассматривают гиперинсоляцию, физическую нагрузку и гипергидроз. В результате верхние слои кожи становятся рыхлыми, начинают отслаиваться с образованием акантолиза, клетки дермы усиленно делятся, образуя элементы «плюс ткани» в виде папул. Поскольку патологические сбои в работе регулирующих систем – это длительно текущие процессы, а изменения в коже носят транзиторный характер, болезнь Гровера называется персистирующим дерматозом, то есть патологическим процессом, который медленно развивается и постоянно инволютирует, сохраняя при этом в качестве основы для новой «атаки» предыдущее состояние.
Третий вариант развития болезни Гровера в своей основе имеет аллергическую настроенность организма. В результате действия УФО и на фоне подъёма температуры гиперчувствительная к солнцу кожа начинает вырабатывать антитела, которые визуально проявляются образованием «солнечных» папул. При устранении ультрафиолетового воздействия патологический процесс спонтанно разрешается. Есть ещё один вариант развития болезни Гровера, при котором патологические изменения в коже рассматривают как часть паранеопластического процесса. В этом случае формирование папул является ответной реакцией кожи на повреждение её клеток токсинами латентно или явно существующего очага онкологического процесса. Именно при таком механизме развития патологии зуд является доминирующим симптомом.
Диагностика
Клинический диагноз выставляют на основании анамнеза заболевания (гиперинсоляция), симптомов (с обязательным осмотром дерматологом папул в боковом освещении) и исключения соматической патологии с обязательным результатом биопсии, где наличие очагов акантолиза в верхних слоях эпидермиса является патогномоничным симптомом. Клеточную структуру зоны поражения также определяют анализом мазков-отпечатков, в которых находят акантолитические клетки и нарушенную кератинизацию слоёв кожи.
Дифференциальная диагностика
Дифференциальный диагноз осуществляют с пемфигусом, почесухой, болезнью Дарье, доброкачественной пузырчаткой Хейли-Хейли, болезнью Дего, красной потницей, папулёзной крапивницей, дерматитом Дюринга, чесоткой, укусами насекомых, дерматомикозом, фолликулитом и медикаментозной токсидермией.
Лечение
Терапию заболевания проводит дерматолог, ориентируясь на степень тяжести патологического процесса. При легких формах назначают курсы витаминотерапии в сочетании с антибиотиками для купирования присоединившейся вторичной инфекции, наружно – гормональные мази. В тяжёлых случаях подключают кортикостероиды и ретиноиды внутрь, применяют антисептики и мази на основе бетаметазона с окклюзивной 4-х часовой повязкой. Иногда используют аминохинолиновые препараты для снятия воспаления. При резистентности к терапии возможна госпитализация для предупреждения осложнений и подбора правильной дозировки. В отдельных случаях (с учётом генеза патологии) эффективна ПУВА-терапия. Прогноз зависит от тяжести течения, полного излечения не наблюдается.
Источник
