Синдром гипервозбудимости код по мкб 10
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Синдром гиперактивного ребёнка — расстройство, характеризующееся дефицитом внимания, импульсивностью и гиперактивностью. Проявляется слабой успеваемостью в школе, проблемами в отношениях со сверстниками, частыми конфликтами с родителями. Частота. Наблюдают у 3–5% детей школьного возраста, у мальчиков — в 5 раз чаще.
Код по международной классификации болезней МКБ-10:
- F90 Гиперкинетические расстройства
Причины
Этиология • Наследственная предрасположенность • Незрелость нервной системы • Нарушения обмена дофамина в ЦНС • Токсины (свинец), пищевые красители и салицилаты • Психологические факторы • Повышенные требования общества и учителей • Нарушения пуринового обмена.
Генетические аспекты (143465, Â или полигенное). Усвоение глюкозы разными отделами мозга ниже контроля на 8%. Генные дефекты не найдены (один из кандидатов — транспортёр дофамина DAT1).
Факторы риска • Пренатальные факторы •• Преэклампсия •• Употребление потенциально тератогенных ЛС, наркотических веществ, алкоголя, а также курение • Низкая успеваемость • Расстройства настроения • Оппозиционное поведение.
Симптомы (признаки)
Клиническая картина
• Дефицит внимания •• Неспособность сосредоточить внимание и совершение легкомысленных ошибок при выполнении некоторых видов деятельности (игра, учёба, работа и т.д.) •• Неспособность слушать собеседника •• Неспособность организовать свою деятельность, выполнять школьные задания, домашнюю работу или свои обязанности на рабочем месте, не обусловленная оппозиционным поведением или непониманием инструкций •• Избегание или неохотное выполнение заданий, требующих длительного умственного напряжения •• Частые потери предметов, необходимых для выполнения определённого вида деятельности, забывчивость •• Повышенная отвлекаемость на внешние малозначимые раздражители.
• Гиперактивность •• Неусидчивость •• Суетливость •• Многоречивость
• Импульсивность •• Нетерпеливость •• Неспособность завершить начатое дело до конца •• Стремление вторгаться в различные ситуации (например, вмешиваться в разговор или игры) •• Часто совершает опасные для жизни действия, не задумываясь о последствиях.
Диагностика
Методы исследования • Лабораторные методы •• Определение содержания свинца для исключения свинцовой интоксикации •• Исследование функции щитовидной железы •• ОАК для исключения анемии • Специальные методы •• ЭЭГ •• Психологическое тестирование •• Исследование функций зрения и слуха.
Дифференциальная диагностика • Умственная отсталость • Тревожные расстройства • Оппозиционное поведение • Синдром Туретта • Неспособность к обучению специфическая • Нарушения речи и слуха • Отравление свинцом • Реакция на медикаментозную терапию (анорексанты, антигистаминные препараты, теофиллин, фенобарбитал) • Гипертиреоз • Абсансы.
Лечение
Лечение • Специальное обучение (например, обучение в классе с меньшим числом учеников) • Поведенческая терапия, направленная на увеличение числа структур в окружающей среде, положительное усиление (стимуляция поощрением и вознаграждением), консультирование и когнитивные подходы с акцентом на релаксацию и/или самоконтроль • Лекарственная терапия играет второстепенную роль, назначение её возможно лишь при отсутствии эффекта от применения поведенческой терапии и специального обучения •• Психостимуляторы ••• Мезокарб (детям старше 6 лет) — 2,5–5 мг в 2 приёма в первую половину дня ••• Пемолин — 18,75–37,5 мг/сут ••• Декстроамфетамин (детям старше 3 лет) в начальной дозе 2,5 мг/сут, последующим увеличением на 2,5 мг/сут до достижения эффекта •• При неэффективности психостимуляторов или при сопутствующих расстройствах настроения — ТАД, например кломипрамин 20–30 мг/сут •• Клонидин по 4–5 мкг/сут — при тиках.
Течение и прогноз. Средний возраст начала заболевания — 3 года. В 20% случаев симптомы расстройства сохраняются в течение всего взрослого периода жизни. Ремиссии наступают между 12 и 20 годами.
Синонимы • Гиперкинетический импульсивный синдром • Нарушение внимания с гиперактивностью
МКБ-10 • F90 Гиперкинетические расстройства
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Синдром гиперактивного ребёнка».
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Синдром дефицита внимания и гиперактивности.

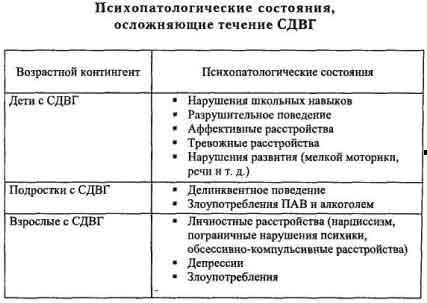
Психопатологические состояния, осложняющие течение СДВГ
Описание
Синдром дефицита внимания и гиперактивности (сокращённо СДВГ; англ. Attention-Deficit/Hyperactivity Disorder (ADHD)) — неврологическо-поведенческое расстройство развития, начинающееся в детском возрасте. Проявляется такими симптомами, как трудности концентрации внимания, гиперактивность и плохо управляемая импульсивность.
СДВГ и его лечение вызывает много споров начиная уже с 1970 годов. В существовании СДВГ сомневается ряд медиков, учителей, политиков, родителей и средств массовой информации. Одни считают, что СДВГ не существует вообще, другие верят, что существуют генетические и физиологические причины данного состояния.
Симптомы
A. НЕВНИМАТЕЛЬНОСТЬ Для постановки диагноза необходимо наличие шести или более из перечисленных симптомов невнимательности, которые сохраняются у ребёнка на протяжении как минимум шести месяцев и выражены настолько, что свидетельствуют о недостаточной адаптации и несоответствии нормальным возрастным характеристикам:
1. Часто неспособен удерживать внимание на деталях; из-за небрежности, легкомыслия допускает ошибки в школьных заданиях, в выполняемой работе и других видах деятельности.
2. Обычно с трудом сохраняет внимание при выполнении заданий или во время игр.
3. Часто складывается впечатление, что ребёнок не слушает обращенную к нему речь.
4. Часто оказывается не в состоянии придерживаться предлагаемых инструкций и справиться до конца с выполнением уроков, домашней работы или обязанностей на рабочем месте (что никак не связано с негативным или протестным поведением, неспособностью понять задание).
5. Часто испытывает сложности в организации самостоятельного выполнения заданий и других видов деятельности.
6. Обычно избегает вовлечения в выполнение заданий, которые требуют длительного сохранения умственного напряжения (например, школьных заданий, домашней работы).
7. Часто теряет вещи, необходимые в школе и дома (например, игрушки, школьные принадлежности, карандаши, книги, рабочие инструменты).
8. Легко отвлекается на посторонние стимулы.
9. Часто проявляет забывчивость в повседневных ситуациях.
B. ГИПЕРАКТИВНОСТЬ. Наличие шести или более из перечисленных симптомов гиперактивности и импульсивности, которые сохраняются на протяжении по меньшей мере шести месяцев и выражены настолько, что свидетельствуют о недостаточной адаптации и несоответствии нормальным возрастным характеристикам:
1. Часто наблюдаются беспокойные движения в кистях и стопах; сидя на стуле, крутится, вертится.
2. Часто встает со своего места в классе во время уроков или в других ситуациях, когда нужно оставаться на месте.
3. Часто проявляет бесцельную двигательную активность: бегает, крутится, пытается куда-то залезть, причем в таких ситуациях, когда это неприемлемо.
4. Обычно не может тихо, спокойно играть или заниматься чем-либо на досуге.
5. Часто находится в постоянном движении и ведет себя так, «как будто к нему прикрепили мотор».
6. Часто бывает болтливым.
ИМПУЛЬСИВНОСТЬ.
1. Часто отвечает на вопросы не задумываясь, не выслушав их до конца.
2. Обычно с трудом дожидается своей очереди в различных ситуациях.
3. Часто мешает другим, пристает к окружающим (например, вмешивается в беседы или игры).
II. (B. ) Некоторые симптомы импульсивности, гиперактивности и невнимательности начинают вызывать беспокойство окружающих в возрасте ребёнка до семи лет.
III. (C. ) Проблемы, обусловленные вышеперечисленными симптомами, возникают в двух и более видах окружающей обстановки (например, в школе и дома).
IV. (D. ) Имеются убедительные сведения о клинически значимых нарушениях в социальных контактах или школьном обучении.
Причины
Точная причина возникновения СДВГ не известна, но существует несколько теорий. Причинами возникновения органических нарушений могут быть:
• Общее ухудшение экологической ситуации.
• Инфекции матери во время беременности и действие лекарств, алкоголя, наркотиков, курения в этот период.
• Иммунологическая несовместимость (по резус-фактору).
• Угрозы выкидыша.
• Хронические заболевания матери.
• Преждевременные, скоротечные или затяжные роды, стимуляция родовой деятельности, отравление наркозом, кесарево сечение.
• Родовые осложнения (неправильное предлежание плода, обвитие его пуповиной) ведут к травмам позвоночника плода, асфиксиям, внутренним мозговым кровоизлияниям.
• Любые заболевания младенцев с высокой температурой и приёмом сильнодействующих лекарств.
• Астма, пневмонии, сердечная недостаточность, диабет, заболевания почек могут выступать как факторы, нарушающие нормальную работу мозга[29].
Генетические факторы:
Специалистами Медико-генетического научного центра РАМН и факультета психологии МГУ установлено, что «большинство исследователей сходится во мнении, что единую причину возникновения заболевания выявить не удается и, похоже, не удастся никогда». Учёные США, Голландии, Колумбии и Германии выдвинули предположение, что на 80 % возникновение СДВГ зависит от генетических факторов. Из более чем тридцати генов-кандидатов выбрали три — ген переносчика дофамина, а также два гена дофаминовых рецепторов. Однако генетические предпосылки к развитию СДВГ проявляются во взаимодействии со средой, которая может эти предпосылки усилить или ослабить.
Лечение
В разных странах подходы к лечению и коррекции СДВГ и доступные методы могут отличаться. Однако, невзирая на эти различия, большинство специалистов считают наиболее эффективным комплексный подход, который сочетает в себе несколько методов, индивидуально подобранных в каждом конкретном случае. Используются методы модификации поведения, психотерапии, педагогической и нейропсихологической коррекции. «Лекарственная терапия назначается по индивидуальным показаниям в тех случаях, когда нарушения со стороны когнитивных функций и проблемы поведения у ребёнка с СДВГ не могут быть преодолены лишь с помощью немедикаментозных методов. »В США для лечения используется вызывающий привыкание риталин.
Фармакокоррекция. При лечении СДВГ в качестве вспомогательного метода применяются лекарственные средства. Наиболее известные из них — это психостимуляторы, такие как метилфенидат, декстроамфетамин с амфетамином и декстроамфетамин. Один из недостатков этих препаратов — необходимость принимать их несколько раз в день (время действия около 4 часов). Сейчас появились метилфенидат и декстроамфетамин с амфетамином продолжительного действия (до 12 часов). Также используют препараты других групп, например — атомоксетин.
Особая осторожность необходима при назначении стимуляторов детям, поскольку ряд исследований показал что их высокие дозы (например Methylphenidate более 60 mg/день) или неправильное применение вызывает привыкание и может побудить подростков использовать более высокие дозы для достижения наркотического эффекта. Согласно исследованию, проводимому в США среди кокаиновых наркоманов, у лиц с СДВГ употреблявших стимуляторы в подростковом возрасте вероятность пристрастия к кокаину в 2 раза выше, чем у тех кто был диагнозирован СДВГ, но не употреблял стимуляторов.
В 2010 году в Австралии было опубликовано исследование о безрезультатности и неэффективности лечения СДВГ стимуляторами. Исследование охватывало людей, за которыми наблюдали на протяжении 20 лет.
Комитет по правам ребёнка Организации Объединенных Наций издал рекомендации, в которых говорится следующее: «Комитет выражает озабоченность сведениями о том, что синдром дефицита внимания с гиперактивностью (СДВГ) и синдром дефицита внимания (СДВ) диагностируется ошибочно, и что в результате чрезмерно прописываются психостимуляторы, несмотря на увеличивающееся количество свидетельств о вредном воздействии этих препаратов. Комитет рекомендует провести дальнейшие исследования в отношении диагностики и лечения СДВГ и СДВ, включая возможные отрицательные эффекты психостимуляторов на физическое и психологическое благополучие детей, а также в максимальной степени использовать иные формы улаживания и лечения при обращении к поведенческим расстройствам».
Подход, распространённый в СНГ — это ноотропные препараты, вещества, улучшающие работу мозга, обмен, энергетику, увеличивающие тонус коры. Также назначаются препараты, состоящие из аминокислот, которые, по утверждениям производителей, улучшают обмен веществ мозга. Доказательств эффективности такого лечения нет.
• Психостимуляторы.
O Фенамин.
O Риталин (Метилфенидат).
• Антидепрессанты.
O Венлафаксин.
O Имипрамин.
O Нортриптилин.
O Атомоксетин.
Нефармакологические подходы.
В настоящий момент существует несколько нефармакологических подходов к методам лечения СДВГ, которые могут сочетаться с фармакокоррекцией, либо использоваться независимо.
• Нейропсихологический (при помощи различных упражнений).
• Синдромальный.
• Бихевиоральная или поведенческая психотерапия акцентируется на тех или иных поведенческих шаблонах, либо формируя, либо гася их с помощью поощрения, наказания, принуждения и вдохновления. Может применяться только после нейропсихологической коррекции и созревания структур мозга, в противном случае поведенческая терапия неэффективна.
• Работа над личностью. Семейная психотерапия, которая формирует личность и которая определяет, куда направить эти качества (расторможенность, агрессивность, повышенную активность).
Весь этот комплекс методов психокоррекции и медикаментозного лечения при своевременной диагностике поможет гиперактивным детям вовремя скомпенсировать нарушения и полноценно реализоваться в жизни.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Возможные осложнения
- Прогноз
- Причины
- Диагностика
- Лечение
Названия
P91 Другие нарушения церебрального статуса у новорожденного.
Синонимы диагноза
Другие нарушения церебрального статуса у новорожденного, энцефалопатия перинатальная.
Описание
Перинатальная энцефалопатия (ПЭП) (пери- + лат. Natus — «рождение» + греч. Encephalon — «головной мозг» + греч. Patia — «нарушение») — термин, объединяющий большую группу различных по причине и не уточненных по происхождению поражений головного мозга, возникающих во время беременности и родов. ПЭП может проявляться по-разному, например синдромом гипервозбудимости, когда повышена раздражительность ребенка, снижен аппетит, малыш часто срыгивает во время кормления и отказывается от груди, меньше спит, труднее засыпает Более редким, но и более тяжелым проявлением перинатальной энцефалопатии является синдром угнетения центральной нервной системы. У таких детей значительно снижена двигательная активность. Малыш выглядит вялым, крик тихий и слабый. Он быстро устает во время кормления, в наиболее тяжелых случаях сосательный рефлекс отсутствует. Часто проявления перинатальной энцефалопатии выражены незначительно, но детишки, перенесшие данное состояние, все же требуют к себе повышенного внимания, а иногда — и специального лечения.
Симптомы
В течение ПЭП выделяют три периода: острый (1-й месяц жизни), восстановительный (с 1 мес. До 1 года у доношенных, до 2 лет — у недоношенных) и исход заболевания. В каждом периоде ПЭП выделяют различные синдромы. Чаще наблюдается сочетание нескольких синдромов. Такая классификация целесообразна, так как она позволяет выделить синдромы в зависимости от возраста ребенка. Для каждого синдрома разработана соответствующая тактика лечения. Выраженность каждого синдрома и их сочетание позволяют определить тяжесть состояния, правильно назначить терапию, строить прогнозы. Хочется отметить, что даже минимальные проявления перинатальной энцефалопатии требуют соответствующего лечения для предотвращения неблагоприятных исходов.
Перечислим основные синдромы ПЭП.
Острый период:
* Синдром угнетения ЦНС.
* Коматозный синдром.
* Синдром повышенной нервно-рефлекторной возбудимости.
* Судорожный синдром.
* Гипертензионно-гидроцефальный синдром.
Восстановительный период:
* Синдром повышенной нервно-рефлекторной возбудимости.
* Эпилептический синдром.
* Гипертензионно-гидроцефальный синдром.
* Синдром вегето-висцеральных дисфункций.
* Синдром двигательных нарушений.
* Синдром задержки психомоторного развития.
Возможные осложнения
Все больные с тяжелыми и среднетяжелыми поражениями мозга нуждаются в стационарном лечении. Дети с легкими нарушениями выписываются из роддома под амбулаторное наблюдение невролога.
Остановимся более подробно на клинических проявлениях отдельных синдромов ПЭП, которые наиболее часто встречаются в амбулаторных условиях.
Синдром повышенной нервно-рефлекторной возбудимости проявляется усилением спонтанной двигательной активности, беспокойным поверхностным сном, удлинением периода активного бодрствования, трудностью засыпания, частым немотивированным плачем, оживлением безусловных врожденных рефлексов, переменным мышечным тонусом, тремором (подергиванием) конечностей, подбородка. У недоношенных данный синдром в большинстве случаев отражает понижение порога судорожной готовности, то есть говорит о том, что у малыша легко могут развиться судороги, например, при повышении температуры или действии других раздражителей. При благоприятном течении выраженность симптомов постепенно уменьшается и исчезает в сроки от 4-6 месяцев до 1 года. При неблагоприятном течении заболевания и отсутствии своевременной терапии может развиться эпилептический синдром.
Судорожный (эпилептический) синдром может проявляться в любом возрасте. В младенчестве он характеризуется многообразием форм. Часто наблюдается имитация безусловных двигательных рефлексов в виде приступообразно возникающих сгибаний и наклонов головы с напряжением рук и ног, поворотом головы в сторону и разгибанием одноименных руки и ноги; эпизодов вздрагиваний, приступообразных подергиваний конечностей, имитаций сосательных движений и пр. Порой даже специалисту бывает сложно без дополнительных методов исследований определить природу возникающих судорожных состояний.
Гипертензионно-гидроцефальный синдром характеризуется избыточным количеством жидкости в пространствах головного мозга, содержащих ликвор (спинномозговую жидкость), что приводит к повышению внутричерепного давления. Врачи часто называют это нарушение родителям именно так — говорят, что у малыша повышенное внутричерепное давление. Механизм возникновения этого синдрома может быть различным: чрезмерная выработка ликвора, нарушение всасывания избытков ликвора в кровеносное русло, либо их сочетание. Основными симптомами при гипертензионно-гидроцефальном синдроме, на которые ориентируются врачи и которые могут контролировать и родители, являются темпы прироста окружности головы ребенка и размеры и состояние большого родничка. У большинства доношенных новорожденных в норме окружность головы при рождении составляет 34 — 35 В среднем в первое полугодие ежемесячный прирост окружности головы составляет 1,5 см (в первый месяц — до 2,5 см), достигая к 6 месяцам около 44 Во втором полугодии темпы прироста уменьшаются; к году окружность головы — 47-48 Беспокойный сон, частые обильные срыгивания, монотонный плач в сочетании с выбуханием, усиленной пульсацией большого родничка и запрокидыванием головы сзади — наиболее типичные проявления данного синдрома.
Однако большие размеры головы часто бывают и у абсолютно здоровых малышей и определяются конституциональными и семейными особенностями. Большой размер родничка и «задержка» его закрытия часто наблюдаются при рахите. Маленький размер родничка при рождении повышает риск возникновения внутричерепной гипертензии при различных неблагоприятных ситуациях (перегревание, повышение температуры тела и ). Проведение нейросонографического исследования головного мозга позволяет правильно поставить диагноз таким пациентам и определиться с тактикой терапии. В подавляющем большинстве случаев к концу первого полугодия жизни ребенка отмечается нормализация роста окружности головы. У части больных детей к 8-12 месяцам сохраняется гидроцефальный синдром без признаков повышения внутричерепного давления. В тяжелых случаях отмечается развитие гидроцефалии.
Коматозный синдром является проявлением тяжелого состояния новорожденного, которое оценивается 1-4 баллами по шкале Апгар. У больных детей проявляются выраженная вялость, снижение двигательной активности вплоть до полного ее отсутствия, угнетены все жизненно важные функции: дыхание, сердечная деятельность. Могут отмечаться приступы судорог. Тяжелое состояние сохраняется 10-15 дней, при этом отсутствуют рефлексы сосания и глотания.
Синдром вегето-висцеральных дисфункций, как правило, проявляется после первого месяца жизни на фоне повышенной нервной возбудимости и гипертензионно-гидроцефального синдрома. Отмечаются частые срыгивания, задержка прибавки массы тела, нарушения сердечного и дыхательного ритма, терморегуляции, изменение окраски и температуры кожных покровов, «мраморность» кожи, нарушение функций желудочно-кишечного тракта. Часто этот синдром может сочетаться с энтеритами, энтероколитами (воспаление тонкого, толстого кишечника, проявляющееся расстройством стула, нарушением прибавки массы тела), обусловленными патогенными микроорганизмами, с рахитом, утяжеляя их течение.
Синдром двигательных нарушений выявляется с первых недель жизни. С рождения может наблюдаться нарушение мышечного тонуса, как в сторону его снижения, так и повышения, может выявляться его асимметрия, отмечается снижение или чрезмерное усиление спонтанной двигательной активности. Часто синдром двигательных нарушений сочетается с задержкой психомоторного и речевого развития, т. Нарушения мышечного тонуса и наличие патологической двигательной активности (гиперкинезы) препятствуют проведению целенаправленных движений, формированию нормальных двигательных функций, овладению речью.
При задержке психомоторного развития ребенок позднее начинает держать голову, сидеть, ползать, ходить. Преимущественное нарушение психического развития можно заподозрить при слабом монотонным крике, нарушении артикуляции, бедности мимики, позднем появлении улыбки, задержке зрительно-слуховых реакций.
Детский церебральный паралич (ДЦП) — неврологическое заболевание, возникающее вследствие раннего поражения центральной нервной системы. При ДЦП нарушения развития носят, как правило, сложную структуру, сочетаются нарушения двигательные, нарушения речи, задержка психического развития. Двигательные нарушения при ДЦП выражаются в поражении верхних и нижних конечностей; страдает мелкая моторика, мышцы артикуляционного аппарата, мышцы-глазодвигатели. Нарушения речи выявляются у большинства больных: от легких (стертых) форм до совершенно неразборчивой речи. У 20 — 25% детей имеются характерные нарушения зрения: сходящееся и расходящееся косоглазие, нистагм, ограничение полей зрения. У большинства детей отмечается задержка психического развития. У части детей имеют место нарушения интеллекта (умственная отсталость).
Синдромом гиперактивности с дефицитом внимания — нарушение поведения, связанное с тем, что ребенок плохо владеет своим вниманием. Таким детям трудно сосредоточиться на каком-либо деле, особенно если оно не очень интересное: они вертятся и не могут спокойно усидеть на месте, постоянно отвлекаются даже по пустякам. Их активность зачастую слишком бурная и хаотичная.
Прогноз
* Полное выздоровление.
* Задержка психического, моторного или речевого развития.
* Синдром гиперактивности с дефицитом внимания (минимальная мозговая дисфункция).
* Невротические реакции.
* Вегетативно-висцеральные дисфункции.
* Эпилепсия.
* Гидроцефалия.
* Детский церебральный паралич.
Причины
К факторам риска возникновения перинатальной патологии головного мозга относятся:
* Различные хронические заболевания матери.
* Острые инфекционные заболевания или обострения хронических очагов инфекции в организме матери в период беременности.
* Нарушения питания.
* Слишком молодой возраст беременной.
* Наследственные заболевания и нарушения обмена веществ.
* Патологическое течение беременности (ранние и поздние токсикозы, угроза прерывания беременности и пр. ).
* Патологическое течение родов (стремительные роды, слабость родовой деятельности и пр. ) и травмы при оказании помощи во время родов.
* Вредные воздействия окружающей среды, неблагоприятная экологическая обстановка (ионизирующее излучение, токсические воздействия, в том числе при применении различных лекарственных веществ, загрязнение окружающей среды солями тяжелых металлов и промышленными отходами и пр. ).
* Недоношенность и незрелость плода с различными нарушениями его жизнедеятельности в первые дни жизни.
Следует отметить, что наиболее часто встречаются гипоксически-ишемические (их причина — недостаточность кислорода, возникающая во время внутриутробной жизни малыша) и смешанные поражения центральной нервной системы, что объясняется тем, что практически любое неблагополучие в период беременности и родов приводит к нарушению снабжения кислородом тканей плода и в первую очередь головного мозга. Во многих случаях причины возникновения ПЭП установить не удается.
Составить объективное представление о состоянии ребенка в момент рождения помогает 10-балльная шкала Апгар. При этом учитывается активность ребенка, цвет кожных покровов, выраженность физиологических рефлексов новорожденного, состояние дыхательной и сердечно-сосудистой систем. Каждый из показателей оценивается от 0 до 2 баллов. Шкала Апгар позволяет уже в родзале оценить адаптацию ребенка к внеутробным условиям существования в течение первых минут после рождения. Сумма баллов от 1 до 3 указывает на тяжелое состояние, от 4 до 6 — на состояние средней тяжести, от 7 до 10 — на удовлетворительное. Низкие баллы относят к факторам риска для жизни ребенка и развития неврологических нарушений и диктуют необходимость применения экстренной интенсивной терапии.
К сожалению, высокие баллы по шкале Апгар полностью не исключают риск возникновения неврологических нарушений, ряд симптомов возникает уже после 7-го дня жизни, и очень важно как можно раньше выявить возможные проявления ПЭП. Пластичность мозга ребенка необычайно велика, своевременно проводимые лечебные мероприятия помогают в большинстве случаев избежать развития неврологического дефицита, предупредить нарушения в эмоционально-волевой сфере и познавательной деятельности.
Диагностика
Диагноз перинатального поражения головного мозга может быть поставлен на основании клинических данных и знаний особенностей течения беременности и родов.
Данные дополнительных методов исследований носят вспомогательный характер и помогают уточнить характер и степень поражения головного мозга, служат для наблюдения за течением заболевания, оценки эффективности проводимой терапии.
Нейросонография (НСГ) — безопасный метод осмотра головного мозга, позволяющий оценить состояние ткани мозга, ликворных пространств. Он выявляет внутричерепные поражения, характер поражений мозга.
Допплерография позволяет оценивать величину кровотока в сосудах головного мозга.
Электроэнцефалограмма (ЭЭГ) — метод исследования функциональной активности головного мозга, основанный на регистрации электрических потенциалов мозга. По данным ЭЭГ можно судить о степени задержки возрастного развития мозга, наличии межполушарных асимметрий, наличии эпилептической активности, ее очагов в различных отделах мозга.
Видеомониторинг — способ, позволяющий оценить спонтанную двигательную активность у ребенка с помощью видеозаписей. Сочетание видео- и ЭЭГ-мониторингов позволяет точно выявить характер приступов (пароксизмов) у детей раннего возраста.
Электронейромиография (ЭНМГ) — незаменимый метод в диагностике врожденных и приобретенных нервно-мышечных заболеваний.
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — современные методы, позволяющие детально оценить структурные изменения головного мозга. Широкое использование этих методов в раннем детском возрасте затруднено из-за необходимости применения наркоза.
Позитронно-эмиссионная томография (ПЭТ) позволяет определить интенсивность обмена веществ в тканях и интенсивность мозгового кровотока на различных уровнях и в различных структурах центральной нервной системы.
Наиболее широко при ПЭП используются нейросонография и электроэнцефалография.
При патологии ЦНС обязателен осмотр окулиста. Изменения, выявляемые на глазном дне, помогают диагностировать генетические заболевания, оценивать степень выраженности внутричерепной гипертензии, состояние зрительных нервов.
Лечение
Как уже говорилось выше, дети с тяжелыми и среднетяжелыми поражениями центральной нервной системы во время острого периода заболевания нуждаются в стационарном лечении. У большинства детей с легкими проявлениями синдромов повышенной нервно-рефлекторной возбудимости и двигательных нарушений удается ограничиться подбором индивидуального режима, педагогической коррекцией, массажем, лечебной физкультурой, применением физиотерапевтических методов. Из медикаментозных методов для таких больных чаще используют фитотерапию (настои и отвары седативных и мочегонных трав) и гомеопатические препараты.
При гипертензионно-гидроцефальном синдроме учитывается степень выраженности гипертензии и выраженность гидроцефального синдрома. При повышенном внутричерепном давлении рекомендуется приподнять головной конец кроватки на 20-30°. Для этого можно подложить что-либо под ножки кроватки или под матрас. Медикаментозная терапия назначается только врачом, эффективность оценивается по клиническим проявлениям и данным НСГ. В легких случаях ограничиваются фитопрепаратами (отвары хвоща полевого, листа толокнянки и ). При более тяжелых случаях используют диакарб, уменьшающий выработку ликвора и увеличивающий его отток. При неэффективности медикаментозного лечения в особо тяжелых случаях приходится прибегать к нейрохирургическим методам терапии.
При выраженных двигательных нарушениях основной акцент уделяется методам массажа, лечебной физкультуры, физиотерапии. Медикаментозная терапия зависит от ведущего синдрома: при мышечной гипотонии, периферических парезах назначают препараты, улучшающие нервно-мышечную передачу (дибазол, иногда галантамин), при повышенном тонусе применяют средства, способствующие его снижению — мидокалм или баклофен. Используются различные вар?
