Синдром гассера в детской практике
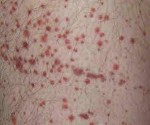
Гемолитико-уремический синдром (ГИС), который одновременно известен под названием болезнь Гессера (Гассера), является состоянием, выраженным своей самостоятельностью или представленным в виде синдрома. Так, известно, что у заболевших детей грудного и раннего возраста ГИС практически всегда протекает в виде чётко представляемого заболевания, в то же время у взрослых возникает целая совокупность симптомов, то есть в этом случае состояние классифицируется как синдром. Современная статистика показывает, что заболеваемость гемолитико-уремическим синдромом регистрируется во всём мире, при этом среди детей до 4-х лет количество заболевших составляет 2–3 ребенка на 100 000 населения детей в год, а от 4 до 18 лет число больных составляет около одного человека на 100 000 детей.
Сущность гемолитико-уремического синдрома
На сегодняшний день существует врачебное мнение о том, что гемолитико-уремический синдром представляет собой три направления поражения деятельности организма. Принято считать образование совокупности следующих симптомов, возникающее при ГУС:
- запуск процесса распада эритроцитов (гемолитическая анемия);
- симптомы снижения тромбоцитов, в виде кровотечений (тромбоцитопения);
- почечная недостаточность (уремия).
При этом у детей грудного и раннего возрастов болезнь Гассера протекает в виде выраженной почечной недостаточности и в дальнейшем происходит выздоровление, однако необходима поддерживающая терапия. У детей старшего возраста и особенно у взрослых заболевание протекает в виде синдрома, включающего описанные состояния, самостоятельное излечение без специальной терапии маловероятно.
В ряде случаев гемолитико-уремический синдром протекает с признаками ангиопатии (поражение кровеносных сосудов), из-за этого заболевание ещё более усугубляется. Это говорит о том, что основная причина, запускающая удар по различным мишеням организма, неизвестна и все нынешние исследования сконцентрированы на поисках глобального механизма, ответственного за начало ГУС.
Причины возникновения болезни Гассера
Причины начала развития гемолитико-уремического синдрома разделяются на две категории:
- Инфекционные;
- Неинфекционные.
Инфекционный механизм предполагает попадание в организм определенных бактерий, способных вызвать диарею и при специфическом иммунном ответе организма на это состояние и возникают симптомы заболевания. Неинфекционный механизм обусловлен развитием ГУС по причинам, не связанным с попаданием в организм бактерий. В этом случае заболевание начинается вследствие побочных воздействий препаратов, наследственности, может ассоциироваться с беременностью и некоторыми болезнями.
Медицинская классификация выделяет две формы течения гемолитико-уремического синдрома:
- типичная форма (диарея +);
- атипичная форма (диарея -).
В свою очередь, каждая из форм ГУС возникает по какой-либо причине, так, типичную форму могут вызвать такие возбудители:
- Escherichia coli (кишечная палочка Эшериха);
- Shigella dysenteriae (возбудитель дизентерии);
- Streptococcus pneumoniae (диплококк Френкеля, один из возбудителей пневмонии).
Атипичную форму могут вызывать следующие причины:
- приём противоопухолевых препаратов, иммунодепрессантов;
- период беременности;
- послеродовый период;
- участие идиопатического фактора;
- наличие ВИЧ;
- осложнения системной красной волчанки, склеродермии;
- наследственный фактор.
В процентном соотношении атипичная форма ГУС занимает 5–10% от всех случаев заболевания.
Появление типичного гемолитико-уремического синдрома можно рассматривать как осложнение болезней, которые вызывают кровавый понос, например, дизентерия, приводящие к повреждению эндотелиальных клеток.
Патогенетические особенности заболевания
Развитие типичной формы ГУС происходит следующим образом. После того как в организм попала кишечная палочка Эшериха или другие бактерии, способные образовывать веротоксин, происходит их накопление и размножение в толстой кишке. Инфицирование, как правило, сопровождается диареей. На фоне выделения токсина происходит повреждение эндотелиальных клеток. Веротоксин впоследствии попадает в печень, где метаболизируется. Далее происходит вовлечение в патологических процесс органов-мишеней, чаще почек и легких. Повреждение эндотелиальных клеток вызывает целый комплекс неблагоприятных факторов, таких как свёртывание крови внутри сосудов, слипание и агрегация тромбоцитов, на этом фоне резко снижается их число. Опасность этого процесса состоит в том, что могут начаться процессы ишемии в некоторых органах, приводящие к неотложным состояниям. Внутрисосудистое свертывание крови приводит к сужению капилляров и дисфункции почек. В число пораженных органов могут войти почки, сердце, лёгкие, мозг, печень. Развитие ангиопатии объясняется повреждением эритроцитов, проходящих через нити фибрина в закупоренных сосудах.
Оказывается, банальная диарея не так уж и безобидна
Развитие атипичного ГУС происходит за счет того, что нарушается деятельность системы комплемента, которая является частью иммунной системы и отвечает за защиту организма от чужеродных тел, управляемой сложными белками. В случае аГУС происходит потеря контроля над этой системой, наблюдается тотальной повреждение эндотелия, система начинает уничтожение своих же органов. Из-за постоянной активации тромбоцитов происходит тромбообразование и полная дисфункция пораженных органов.
Симптомы и течение заболевания
Течение болезни Гассера может отличаться у детей и у взрослых. Объясняется это тем, что у детей до 4–5 лет, чаще наблюдается типичный гемолитико-уремический синдром, а у взрослых диагностируется атипичная форма. Продромальный период перед появлением первых симптомов типичного ГУС обычно связан с диареей на фоне вторжения кишечной палочки. Несмотря на проводимое лечение, состояние больного постепенно ухудшается. Повышается температура, кожа ребёнка бледная, может иметь желтоватый оттенок, присутствует общая слабость. Затем происходит заметное уменьшение мочи, приводящее к отёкам в области век и голеней. Появляются нарушения ЦНС в виде судорог, в патологический процесс вовлекаются другие органы. Данные симптомы требует проведения немедленной терапии. В частых случая, ГУС у детей грудного и малого возраста может исчезнуть самостоятельно с последующим исчезновением признаков и восстановлением работы почек. Однако отсутствие должного лечения иногда приводит к необратимым последствиям и летальному исходу.
Атипичная форма гемолитико-уремического синдрома всегда проявляется бурными симптомами и осложнённым течением. Болезнь начинается с появления недомогания и слабости, в течение 3–6 дней наблюдается снижение оттока мочи, отёки, артериальная гипертензия, неврологические патологии (инсульт, отёк мозга, судороги, спутанность сознания). В половине случаев поражается деятельность сердечно-сосудистой системы (инфаркт миокарда, аритмии), иногда поражается желудочно-кишечный тракт. Практически всегда аГУС приводит к повреждению почек и даже после поддерживающей терапии развивается терминальная почечная недостаточность.
Диагностика
Диагностика заболевания направлена на сопоставление выявленных состояний, на основе анализов крови и мочи. Подозрение вызывают совокупность таких результатов:
- гемолитическая анемия;
- тромбоцитопения;
- уремия;
- кровь и белок в моче;
- нахождение патогенных бактериальных культур в кале.
Параллельно изучается объективное клиническое состояние пациента. Сложность представляет дифференциация атипичного типа болезни ввиду того, что возникает смешанность симптомов с другими заболеваниями.
Лечение
Лечение типичной и атипичной формы гемолитико-уремического синдрома выражается в проведении поддерживающей терапии. Она предполагает такую схему:
- сохранение гематокрита (эритроцитарный объём крови);
- поддержание уровня электролитов и водного баланса;
- симптоматическое лечение судорог и артериальной гипертензии;
- в случае олигурии показаны мочегонные средства или гемодиализ;
- при падении гемоглобина ниже 60 г/л производят переливание эритроцитарной массы;
- назначают поддерживающие сердечные средства;
- прописывают высококалорийную диету под контролем количества соли.
Лечение ГУС чаще всего основывается на поддерживающей терапии
Прогноз
Прогноз заболевания зависит от типа ГУС и вовремя оказанной адекватной терапии. При типичных формах ГУС у детей, который был вызван кишечной палочкой, продуцирующей веротоксин, – прогноз чаще всего хороший. Тем не менее требуется контроль артериального давления, анализа мочи. Типичный ГУС у взрослых в развитых странах заканчивается выздоровлением в 80–85% случаев, при этом у многих пациентов функция почек нарушается.
Прогноз при атипичных формах болезни остается плохим. Наследственный вид ГУС имеет летальность 80–90%. Пациенты, перенесшие болезнь атипичной формы, в 85% случаев умирают в течение 3 лет из-за почечной недостаточности. Прогноз заболевания у беременных независимо от проводимой терапии остаётся сомнительным.
Профилактика
Профилактика гемолитико-уремического синдрома возможна только в направлении типичных форм. Она направлена на соблюдение гигиены, предотвращающей занесение патогенных микробов в организм оральным путем. Следует обращать внимание на опасность купания в неизвестных водоемах, соблюдать технологию обработки и приготовления мясных продуктов.
- Автор: Анастасия
- Распечатать
Шел последний год учебы в школе, а я до сих пор не могла определиться с будущей специализацией. Мне безумно нравилась профессия врача. Бабушка — тоже медик, считала, что из меня получился бы хороший доктор скорой помощи.
Оцените статью:
Источник

Гемолитико-уремический синдром — острое патологическое состояние, характеризующееся одновременным развитием микроангиопатической гемолитической анемии, тромбоцитопении и азотемии. Гемолитико-уремический синдром может проявляться кровавой диареей, абдоминальными болями, бледностью и иктеричностью кожи и склер, пастозностью лица, петехиями на коже, анурией, поражением ЦНС, печени, поджелудочной железы и сердца. Диагноз гемолитико-уремического синдрома основан на характерных клинических признаках, результатах общего и биохимического анализа крови и мочи, коагулограммы, бакпосева кала. Лечение гемолитико-уремического синдрома включает патогенетическую, симптоматическую и заместительную терапию.
Общие сведения
Гемолитико-уремический синдром (болезнь Гассера) – тяжелое полиэтиологическое расстройство, проявляющееся сочетанием неиммунной гемолитической анемии, тромбоцитопении и острой почечной недостаточности. Гемолитико-уремический синдром наблюдается преимущественно у детей грудного и младшего возраста (с 6 мес. до 4 лет), но также встречается у детей старшего возраста и редко у взрослых. Ежегодно в расчете на 100 тыс. детского населения регистрируются 2-3 случая гемолитико-уремического синдрома у детей до 5 лет и 1 случай у детей до 18 лет. Поскольку гемолитико-уремический синдром — одна из частых причин острой почечной недостаточности у детей, то от своевременности его диагностики и лечения зависит исход заболевания.
Гемолитико-уремический синдром
Классификация гемолитико-уремического синдрома
В зависимости от этиологии и клинических особенностей разделяют гемолитико-уремический синдром диареяассоциированный — Д+ (типичный) и не ассоциированный с диареей — Д- (спорадический или атипичный). Д+ гемолитико-уремический синдром чаще встречается у детей раннего и младшего возраста, является эндемическим (распространен в Поволжье, Московском регионе); недиарейный – более свойственен детям старшего возраста и взрослым.
По тяжести течения выделяют легкую и тяжелую формы гемолитико-уремического синдрома. Легкая форма гемолитико-уремического синдрома подразделяется на тип А (анемия, тромбоцитопения и азотемия) и тип Б (триада симптомов в сочетании с судорожным синдромом или артериальной гипертензией); тяжелая – на тип А (триада симптомов в сочетании с анурией длительностью более суток) и тип Б (триада симптомов в сочетании с анурией, артериальной гипертензией и судорожным синдромом).
Причины гемолитико-уремического синдрома
У детей частыми причинами гемолитико-уремического синдрома являются острая кишечная инфекция (90%) и инфекции верхних дыхательных путей (10 %).
Основное значение в развитии Д+ гемолитико-уремического синдрома имеет энтерогеморрагическая Е. coli, продуцирующая специфический шига-подобный веротоксин, способный избирательно повреждать эндотелиальные клетки сосудов почек и головного мозга. Наибольшее сродство веротоксина с эндотелием капилляров почек наблюдается у детей первых 3 лет жизни. Веротоксин вызывает эндотелиальный апоптоз и лейкоцитозависимое воспаление, а также запускает цепь патологических реакций, приводящих к гемолизу эритроцитов, агрегации и деструкции тромбоцитов, локальной активации процесса коагуляции и внутрисосудистого отложения фибрина, развитию ДВС-синдрома. Такими же свойствами обладает шигатоксин S. dysenteriae I типа. Развивающиеся микроциркуляторные нарушения (микроангиопатическая гемолитическая анемия, тромбоцитопения и микротромбозы) приводят к ишемическим изменениям в органах мишенях. При гемолитико-уремическом синдроме на фоне ОКИ наиболее часто поражаются капилляры клубочков почек, что может приводить к снижению скорости гломерулярной фильтрации, ишемии или некрозу клубочков, вторичной дисфункции или некрозу почечных канальцев, при массивном поражении – к ОПН.
Заражение энтерогеморрагической Е. coli может произойти при контакте с животными (кошками, крупным рогатым скотом) или инфицированным человеком; употреблении недостаточно термически обработанных мясных изделий, непастеризованных молочных продуктов, фруктовых соков, загрязненной воды. Для гемолитико-уремического синдрома характерна сезонность: на фоне ОКИ — преимущественно теплое время года (июнь-сентябрь), на фоне вирусных инфекций — зимне-весенний период.
Д- гемолитико-уремический синдром может быть постинфекционным, лекарственным, поствакцинальным, наследственным, связанным с системными заболеваниями соединительной ткани, идиопатическим. В 40% случаев развитие Д- гемолитико-уремического синдрома обусловлено респираторной инфекцией, возбудителем которой является S. pneumoniae, разрушающий мембраны эритроцитов, тромбоцитов и эндотелиоцитов с помощью фермента нейраминидазы. Вирусы ветряной оспы, ВИЧ, гриппа, Эпштейна-Барра, Коксаки также могут быть причиной гемолитико-уремического синдрома.
Установлена связь между развитием гемолитико-уремического синдрома у взрослых и употреблением некоторых медикаментов (циклоспорина А, митомицина С, эстроген — содержащих контрацептивов, противоопухолевых препаратов), трансплантацией костного мозга, злокачественными новообразованиями, системной красной волчанкой и антифосфолипидным синдромом, беременностью. Выявлены семейные случаи гемолитико-уремического синдрома с аутосомным типом наследования обусловленные дефектом системы комплемента, нарушением обмена простациклина, недостаточностью антитромботических факторов и др.
В основе гемолитико-уремического синдрома может лежать активация тромбоцитов иммунными комплексами (например, комплексом антиген – антитело после прививок живыми вакцинами против полиомиелита, против ветряной оспы, против кори, АКДС).
Симптомы гемолитико-уремического синдрома
В клинической картине гемолитико-уремического синдрома различают продромальный период, разгар заболевания и восстановительный период. Продолжительность продромального периода составляет от 2 до 7 суток. Для него характерно появление признаков поражения ЖКТ или дыхательных путей.
Гемолитико-уремический синдром на фоне ОКИ, вызванной энтеропатогенной Е. coli, имеет ярко выраженную симптоматику. Развиваются симптомы гастроэнтерита или колита (часто кровавая диарея), тошнота, рвота, абдоминальные боли, лихорадка. Постепенно общее состояния ребенка ухудшается, повышенная возбудимость сменяется вялостью.
В период разгара гемолитико-уремического синдрома превалируют проявления гемолитической анемии, тромбоцитопении и ОПН: бледность и иктеричность кожного покрова, склер и слизистых оболочек; пастозность век, голеней; кожный геморрагический синдром в виде петехий или экхимозов, иногда — носовые кровотечения, в тяжелых случаях — снижение диуреза (олигурия или анурия). Тяжесть и продолжительность дизурии зависит от степени и глубины повреждения почек.
Гемолитико-уремический синдром может проявляться полиорганной патологией: поражением ЦНС, печени, поджелудочной железы, сердца, артериальной гипертензией. В 50% случаев гемолитико-уремического синдрома наблюдаются неврологические нарушения: подергивания мышц, гиперрефлексия, децеребрационная ригидность, гемипарезы, судороги, ступор, кома (особенно выраженные у детей первых лет жизни). Выявляются гепатоспленомегалия, кардиомиопатия, тахикардия, аритмия.
В самых тяжелых случаях возможно легочное кровотечение, развитие отека легких, синдрома «ригидного легкого», сердечно-легочной недостаточности, отека головного мозга. Поражение ЖКТ может проявляться эзофагитом, энтероколитом, гепатитом, панкреатитом, а также некрозом, перфорацией, инвагинацией кишечника.
Продолжительность гемолитико-уремического синдрома обычно составляет 1-2 недели, затем наступает стабилизация и в 70% случаев — постепенное восстановление нарушенных функций: улучшение выделения мочи, повышение уровня тромбоцитов, нормализация уровня гемоглобина. При тяжелом течении наступает либо летальный исход вследствие экстраренальных поражений, либо формирование ХПН.
Диагностика гемолитико-уремического синдрома
Диагноз гемолитико-уремического синдрома основан на выявлении характерных клинических признаков, осложняющих течение ОКИ или ОРВИ: гемолитической анемии, тромбоцитопении, ДВС-синдрома, азотемии.
При гемолитико-уремическом синдроме в крови обнаруживаются анемия, анизоцитоз и полихроматофилия эритроцитов (наличие фрагментированных форм), присутствие свободного гемоглобина, снижение количества тромбоцитов, лейкоцитоз, умеренная непрямая гипербилирубинемия, возрастание уровня мочевины и креатинина, гипонатриемия, гиперкалиемия, ацидоз (в олигоанурической стадии ОПН), гипоальбуминемия.
Моча приобретает коричневато-ржавый цвет, в ней могут появиться фибриновые комки, отмечается гематурия, протеинурия, гемоглобинурия. У детей с ОКИ выполняют бактериологическое исследование кала на выявление штаммов энтеропатогенной Е. coli. При тяжелых неврологических нарушениях возможно проведение КТ головного мозга и люмбальной пункции для исключения кровотечения и менингита.
Дифференциальная диагностика гемолитико-уремического синдрома проводится с неотложными хирургическими состояниями (аппендицитом, кишечной непроходимостью, окклюзией мезентериальных сосудов, перфорацией кишечника, дивертикулом подвздошной кишки), ишемическим колитом, септицемией с ДВС-синдромом, вирусным или бактериальным гастроэнтеритом, тяжелой степенью дегидратации при кишечных токсикозах, тромботической тромбоцитопенией.
Лечение гемолитико-уремического синдрома
Лечение гемолитико-уремического синдрома определяется периодом развития заболевания и тяжестью поражения почечной ткани. Чем раньше ребенок с гемолитико-уремическим синдромом поступает в стационар, тем выше вероятность его успешного и полного излечения. Патогенетическая терапия включает нормализацию агрегатного состояния крови с использованием антиагрегантов, гепаринотерапии; улучшение микроциркуляции (трентал, эуфиллин); коррекцию антиоксидантного статуса (витамины А и Е).
При бактериальной этиологии гемолитико-уремического синдрома назначаются антибиотики широкого спектра действия; при инфекции, вызванной энтеропатогенной Е. coli, прием антибиотиков и препаратов, замедляющих моторику кишечника, не рекомендуется. При олигоанурии показана коррекция водно-электролитных расстройств, подавление реакций метаболического распада и инфекционного процесса. Для коррекции тяжелой анемии используется инфузия эритроцитарной массы.
В половине случаев типичного гемолитико-уремического синдрома необходимо раннее проведение заместительной терапии: обменного плазмафереза, перитонеального диализа или гемодиализа. Гемодиализ проводится ежедневно в течение всего олигоуремического периода. В случае развития терминальной стадии ХПН показана трансплантация почки.
Прогноз гемолитико-уремического синдрома
Гемолитико-уремический синдром имеет серьезный прогноз, летальность у маленьких детей во время острой фазы заболевания составляет 3-5%, у 12% развивается терминальная ХПН, у 25% происходит снижение клубочковой фильтрации. Плохой прогноз имеют атипичные наследственные, аутоиммунные и связанные с беременностью формы гемолитико-уремического синдрома.
Классическая форма гемолитико-уремического синдрома у детей раннего возраста с преимущественным поражением почечных клубочков протекает более благоприятно. В случае Д+ гемолитико-уремического синдрома наблюдается лучший исход по сравнению с недиарейным синдромом, сопровождающимся частыми рецидивами и высокой летальностью.
Источник
