Синдром гарднера являющийся редкой наследственной патологией
Синдром Гарднера – это наследственное заболевание, сопровождающееся полипозом толстого кишечника в сочетании с доброкачественными неоплазиями кожи, костей и мягких тканей. Может долгое время протекать бессимптомно. Возможны вздутие живота, урчание и расстройства стула. В некоторых случаях полипоз кишечника осложняется кровотечением или кишечной непроходимостью. Отмечается высокая вероятность развития колоректального рака. Заболевание диагностируется на основании жалоб, семейного анамнеза, данных осмотра, рентгенографии, КТ, МРТ, УЗИ, эндоскопии и других исследований. Лечение – эндоскопическая полипэктомия или резекция пораженных отделов кишечника.
Общие сведения
Синдром Гарднера – редкая генетически обусловленная патология, при которой наблюдается диффузный полипоз толстого кишечника в сочетании с доброкачественными опухолями костей и мягких тканей (остеомами, фибромами, нейрофибромами, эпителиальными кистами и другими неоплазиями). Полипозом при синдроме Гарднера преимущественно поражаются прямая и сигмовидная кишка, однако полипы могут выявляться в других отделах кишечника. Впервые был описан американским врачом и генетиком Е. Дж. Гарднером в 1951 году. С тех пор в специальной литературе появились упоминания более чем о ста случаях данного заболевания. Риск малигнизации полипов толстой кишки с развитием колоректального рака в течение жизни составляет около 95%. Лечение проводят специалисты в сфере клинической проктологии, гастроэнтерологии, онкологии, ортопедии, стоматологии и челюстно-лицевой хирургии.
Синдром Гарднера
Причины
Синдром Гарднера передается по аутосомно-доминантному типу. Выраженность кишечных и внекишечных клинических проявлений может сильно варьировать. Первые симптомы синдрома Гарднера обычно появляются у детей старше 10 лет. Возможно позднее начало с образованием первых опухолей в возрасте старше 20 лет. В отдельных случаях наряду с полипозом толстого кишечника, остеомами и мягкотканными новообразованиями у больных синдромом Гарднера обнаруживаются полипы тонкого кишечника, желудка и двенадцатиперстной кишки.
Симптомы
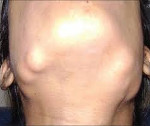
Синдром Гарднера включает в себя характерную триаду: диффузный полипоз нижних отделов толстого кишечника, остеомы плоских и трубчатых костей, различные доброкачественные опухоли кожи и мягких тканей. При умеренном количестве и небольшом размере полипов кишечные проявления синдрома Гарднера могут отсутствовать или быть слабо выраженными. В подростковом или юношеском возрасте больные обычно впервые обращаются к врачам в связи с появлением доброкачественных костных и мягкотканных опухолей.
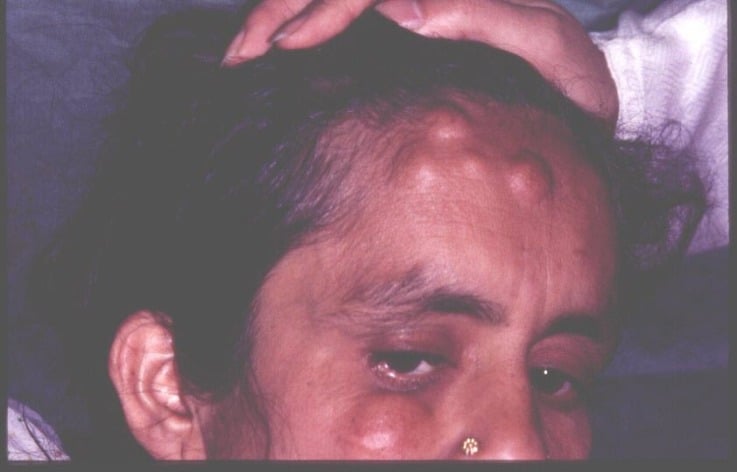
Остеомы при синдроме Гарднера могут локализоваться как в плоских, так и в трубчатых костях. Часто наблюдается поражение костей лицевого черепа, сопровождающееся обезображиванием. Возможно смещение и даже выпадение зубов. Через некоторое время после появления рост остеом у больных синдромом Гарднера прекращается, опухоли не озлокачествляются. Неоплазии мягких тканей отличаются большим разнообразием. Особенно часто выявляются липомы, дерматофибромы, нейрофибромы и эпителиальные кисты. Реже встречаются атеромы, лейомиомы и другие новообразования. Мягкотканные опухоли при синдроме Гарднера также протекают доброкачественно, малигнизация отсутствует.
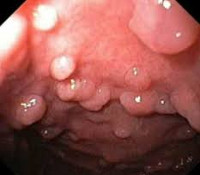
Полипы толстой кишки при синдроме Гарднера нередко становятся случайной находкой при проведении исследований ЖКТ по другим поводам либо обнаруживаются в процессе расширенного обследования, назначенного в связи с появлением множественных мягкотканных и костных неоплазий. В течении синдрома Гарднера можно выделить три стадии поражения кишечника. На первой стадии заболевание протекает бессимптомно. На второй пациенты отмечают дискомфорт в животе, вздутие, урчание и периодические нарушения стула. В каловых массах могут обнаруживаться примеси крови и слизи.
На третьей стадии у больных синдромом Гарднера выявляются выраженный болевой синдром, постоянный метеоризм, обильные примеси слизи и крови в испражнениях, снижение веса, повышенная утомляемость, эмоциональная лабильность, нарушения электролитного и белкового обмена. У многих пациентов с синдромом Гарднера развивается анемия, обусловленная небольшими по объему, но часто повторяющимися кровотечениями из нижних отделов ЖКТ. В отдельных случаях у больных развиваются неотложные состояния, требующие экстренной медицинской помощи – обильные кишечные кровотечения или кишечная непроходимость.
Диагностика
Диагноз устанавливается на основании семейного анамнеза (наличия синдрома Гарднера у близких родственников), клинической картины, включающей в себя характерную триаду, и данных дополнительных исследований. При проведении физикального осмотра врач отмечает наличие множественных костных и мягкотканных опухолей различной локализации. У некоторых больных синдромом Гарднера выявляются деформации лица, обусловленные остеомами лицевого черепа. При пальпации костей туловища и конечностей могут обнаруживаться опухолевидные образования костной плотности. При поражениях легкой степени количество неоплазий может быть незначительным, что затрудняет диагностику.
При пальпации живота наблюдается болезненность в левой подвздошной области. На первой стадии поражения кишечника данный симптом может отсутствовать. При проведении пальцевого ректального исследования на слизистой прямой кишки больных синдромом Гарднера обнаруживаются множественные узлы. На контрастных рентгеновских снимках такие узлы отображаются в виде дефектов наполнения. При узлах небольшого размера (менее 1 см) информативность контрастного рентгенологического исследования снижается. В ходе ректороманоскопии выявляются полипы в прямой и ободочной кишке. Количество полипов может сильно варьировать.
У некоторых пациентов с синдромом Гарднера отмечаются ограниченные поражения отдельных участков кишки. В отличие от рентгенографии, эндоскопическое исследование дает возможность диагностировать полипы любого размера, в том числе – мелкие (диаметром от 1-2 мм). Для уточнения характера и распространенности костных опухолей при синдроме Гарднера осуществляют рентгенографию. При мягкотканных новообразованиях назначают КТ, МРТ или УЗИ области поражения. При необходимости выполняют биопсию полипов, остеом и мягкотканных новообразований.
Дифференциальную диагностику синдрома Гарднера врачи-проктологи проводят с обычными множественными полипами и другими формами семейного полипоза. Для разных вариантов наследственного полипоза характерны определенные отличия в преимущественной локализации полипов (поражение всего толстого кишечника, поражение дистальных отделов толстой кишки), характере патологических изменений костей и мягких тканей. Для уточнения этих различий перед постановкой окончательного диагноза проводят детальный внешний осмотр, осуществляют ирригоскопию и колоноскопию.
Лечение синдрома Гарднера
Лечение только хирургическое. Поскольку риск озлокачествления костных и мягкотканных неоплазий отсутствует, решение о проведении оперативных вмешательств принимают при наличии косметического или функционального дефекта. Полипоз толстого кишечника при синдроме Гарднера рассматривается, как облигатный предрак, поэтому многие врачи считают целесообразным проведение операции до появления признаков малигнизации. При небольшом количестве полипов возможна эндоскопическая полипэктомия.
При синдроме Гарднера с выраженным диффузным полипозом показана резекция пораженного участка кишечника или тотальная колэктомия с наложением илеостомы либо формированием илеоректального анастомоза (при отсутствии полипов прямой кишки). Хирургическое вмешательство рекомендуют проводить в возрасте 20-25 лет. Из-за калечащего характера операции молодые пациенты с синдромом Гарднера нередко отказываются от данного вмешательства. В подобных случаях показано динамическое наблюдение с проведением колоноскопии через каждые 6-8 месяцев.
Некоторые врачи являются сторонниками выжидательной тактики и считают, что колэктомию при синдроме Гарднера следует проводить только при появлении признаков озлокачествления или при часто повторяющихся кровотечениях с развитием анемии. Показанием к экстренному оперативному вмешательству при синдроме Гарднера являются обильное кишечное кровотечение и кишечная непроходимость.
Прогноз и профилактика
При своевременном адекватном лечении прогноз при синдроме Гарднера достаточно благоприятный. Тяжесть течения определяется выраженностью полипоза и локализацией внекишечных опухолей. Родителям, имеющим родственников, страдающих данным заболеванием, в период планирования беременности рекомендуют обратиться за медико-генетической консультацией.
Источник
Что такое синдром Гарднера?
Синдром Гарднера представляет собой редкий вариант семейного аденоматозного полипоза — состояние, характеризующееся множественными доброкачественными опухолями в толстой кишке и прямой кишке, которые в конечном итоге могут перерасти в колоректальный рак.
Термин «Гарднер» относится к ученому Элдону Дж. Гарднеру, который впервые описал синдром в 1951 году. Болезнь возникает из-за мутаций в гене Adenomatous Polyposis Coli (APC) — гене-супрессоре опухоли, который кодирует белки, ответственные за контроль деление и рост клеток. Мутация в этом гене запускает неконтролируемый рост клеток, что впоследствии приводит к образованию полипов или опухолей.
Синдром Гарднера может привести к изменениям в различных частях тела. Опухоли чаще всего появляются в толстой кишке, иногда в большом количестве. С возрастом они, как правило, увеличиваются. Помимо полипов в толстой кишке, синдром может вызывать появление фиброидов, десмоидных опухолей, сальных кист, сидячих полипов, гиперпластических полипов, кист нижней челюсти, брыжеечных кист. У некоторых пациентов с синдромом Гарднера могут встречаться даже поражения сетчатки глаза.

При синдроме Гарднера колоректальный рак (злокачественное новообразование толстого кишечника) развивается примерно в возрасте:
- 39 лет для людей, страдающих классическим семейным аденоматозным полипосом.
- 55 лет для людей, страдающих так называемым семейным аттенуированным аденоматозным полипосом.
Основным фактором риска развития синдрома Гарднера является наличие хотя бы одного родителя с этими заболеваниями. Спонтанная мутация в генах APC встречается гораздо реже.
Частота семейного аденоматозного полипоза, являющегося причиной синдрома Гарднера, колеблется от 1 на 7 000 до 1 на 22 000 человек.
Причины возникновения
Синдром Гарднера — это генетическое заболевание, а значит, наследственное. Ген Adenomatous Polyposis Coli (APC) является медиатором производства белков APC. Белок APC регулирует рост клеток, предотвращая их слишком быстрое или беспорядочное размножение.
У людей с синдромом Гарднера есть дефект гена APC. Это приводит к аномальному росту тканей. Что вызывает мутацию этого гена, пока не установлено.
Классификация синдрома Гарднера
Синдром Гарднера можно классифицировать следующим образом:
- классический тип семейного аденоматозного полипоза;
- семейный аттенуированный аденоматозный полипоз;
- семейный аденоматозный полипоз аутосомно-рецессивного типа.
У людей с классическим типом количество полипов увеличивается с возрастом до сотен тысяч, а семейный аттенуированный аденоматозный полипоз представляет собой, наоборот, вариацию развития расстройств, при которых происходит задержка роста полипа.
Люди с аутосомно-рецессивным типом заболевания страдают от более мягкой формы этого заболевания и имеют меньше полипов, чем люди с классическим типом. В последнем варианте развивается менее 100 полипов, что обусловлено мутациями в генах, отличительных от классического и семейного аттенуированного аденоматозного полипоза.
Особое значение имеют также нераковые образования, называемые десмоидными опухолями. Эти волокнистые опухоли обычно возникают в тканях, покрывающих кишечник, и могут быть спровоцированы операцией по удалению толстой кишки. Десмоидные опухоли имеют тенденцию повторяться и после хирургического удаления.
В каких ещё частях тела развивается синдром?
При синдроме Гарднера как при классическом, так и при аттенуированном полипозе доброкачественные и злокачественные опухоли могут развиваться в других частях тела, таких как:
- двенадцатиперстная кишка;
- желудок;
- кости;
- кожа.
Симптомы и признаки
Симптомы синдрома Гарднера у разных пациентов отличаются. Главной особенностью этого расстройства является наличие полипов толстой кишки, что проявляется у 80% — 99% пациентов.
Другие симптомы, связанные с синдромом Гарднера, включают в себя:
- полипы в желудке и тонкой кишке;
- зубные аномалии;
- доброкачественные новообразования костей или остеомы;
- доброкачественные опухоли кожи и соединительной ткани, называемые эпидермоидными кистами и десмоидными опухолями;
- пигментная эпителиальная гипертрофия сетчатки.
Диагностика
Несколько молекулярно-генетических тестов, которые обнаруживают мутацию в гене APC, доступны для диагностики синдрома Гарднера. Эти тесты включают генотипирование, исследование секвенирования, анализ числа копий генов и эпигенетическое тестирование.
Если семейный анамнез заболевания известен, анализ последовательности носителей является хорошим вариантом для будущих родителей, чтобы выяснить, являются ли они носителями вызывающей болезнь мутации. Это жизненно важный шаг на пути предотвращения передачи болезней следующему поколению.
Помимо генетического тестирования, проводиться рутинная диагностика синдрома Гарднера — это колоноскопия и рентгенологическое исследование длинных костей и челюстных костей. Обнаружение дополнительных признаков, таких как пигментные поражения в сетчатке, кожные аномалии и полипы в желудке и тонкой кишке, также подтверждает диагноз синдрома Гарднера.
Лечение синдрома Гарднера
Поскольку доброкачественные полипы в толстой кишке и прямой кишке появляются в среднем в возрасте 16 лет, регулярный скрининг пациентов начинается уже в возрасте 10 лет. Если симптомы не лечить, эти полипы могут превратиться в злокачественные опухоли в среднем в возрасте 40 лет.
Следовательно, ежегодный скрининг является лучшим способом предотвращения неблагоприятных последствий этого заболевания. Ежегодные осмотры с использованием колоноскопии, эзофагогастродуоденоскопии и обычных физических осмотров являются основной схемой лечения заболеваний.
Хирургическое удаление толстой кишки рекомендуется у пациентов с множественными запущенными полипами. Этим пациентам обычно назначают нестероидные противовоспалительные препараты (НПВП) для лечения оставшихся полипов.
Для десмоидных опухолей рекомендуется хирургическое удаление или лечение антиэстрогенами, НПВП, химиотерапия и радиотерапия. Эпидермоидные кисты обычно лечат так же, как обычные кисты, и иногда требуются удаления или инъекции стероидов.
Если присутствуют зубные аномалии, для устранения этих проблем может быть рекомендовано ортодонтическое лечение.
Как и при любых других заболеваниях, здоровый образ жизни с адекватным питанием, физическими упражнениями и снятием стресса может помочь людям справиться с физическими и эмоциональными проблемами.
Фармакотерапия
Такие препараты, как нестероидные противовоспалительные препараты (НПВП), могут помочь предотвратить прогрессирование колоректальных полипов до карциномы при семейном аденоматозном полипозе, одним из которых является синдром Гарднера.
Было показано, что они уменьшают размер и количество полипов в течение всего периода введения, но это не является неизменным, поскольку у некоторых пациентов одновременно появляются новые опухоли или злокачественная трансформация существующих полипов.
Более новые препараты в этой категории включают применение ингибиторов ЦОГ-2 поскольку рецепторы ЦОГ-2 присутствуют в слизистой оболочке толстой кишки, подвергаясь раковым изменениям. Результаты клинических испытаний показали, что размер полипов уменьшился, но влияние на уровень злокачественности не было определено.
Синдром Гарднера и рак
Кишечные полипы являются основной проблемой для пациентов с синдромом Гарднера из-за их склонности к раку. Однако полное удаление толстой кишки и большей части прямой кишки увеличивает 5-летнюю выживаемость пациентов почти до 100%.
Симптомы, такие как полипы кожи или остеомы, в первую очередь представляют косметическую проблему и должны лечиться, чтобы уменьшить видимый дискомфорт.
Какова перспектива жизни людей, затронутых этой болезнью?
Перспективы (прогноз) для людей с синдромом Гарднера варьируются, в зависимости от тяжести симптомов. Люди, у которых есть мутация гена APC, например, страдающие синдромом Гарднера, с возрастом все чаще заболевают раком толстой кишки.
Без хирургического лечения почти у всех людей с мутацией гена APC развивается рак толстой кишки к 39 годам (в среднем).
Источник
Синдром Гарднера – это форма семейного аденоматозного полипоза (FAP), который характеризуется множественными колоректальными полипами, различными типами опухоли, как доброкачественные (нераковые), так и злокачественные (раковые).
Люди, страдающие синдромом Гарднера, имеют высокий риск развития колоректального рака в раннем возрасте. Они подвергаются повышенному риску развития других связанных с ФАП онкологией, например, кишечника, желудка, поджелудочной, щитовидной желез, Центральной нервной системы, печени, желчных протоков, надпочечников.
Другие признаки включают:
- зубные аномалии; остеомы (доброкачественные новообразования кости);
- различные аномалии кожи, такие как эпидермоидные кисты, фибромы (доброкачественная опухоль соединительной ткани), липомы;
- десмоидные опухоли.

Вызван изменениями гена APC. Наследуется аутосомно доминантным способом. Несмотря на то, что для синдрома Гарднера нет лекарств, предлагаются варианты помощи по снижению риска развития рака. Они могут включать специфический скрининг, профилактические хирургические операции, некоторые виды лекарств.
Другие имена:
- Polyposis coli, множественные опухоли твердых и мягких тканей;
- Кишечный полипоз, остеомы, сальные кисты.
Симптомы
При синдроме Гарднера симптомы варьируются от человека к человеку. Это форма семейного аденоматозного полипоза (FAP). Она характеризуется прежде всего сотнями и тысячами нечетких (доброкачественных) полипов в толстой кишке, которые начинают появляться в возрасте 16 лет.
Если их не удалять, эти полипы станут злокачественными (раковыми), что приведет к раннему началу рака в возрасте 39 лет.
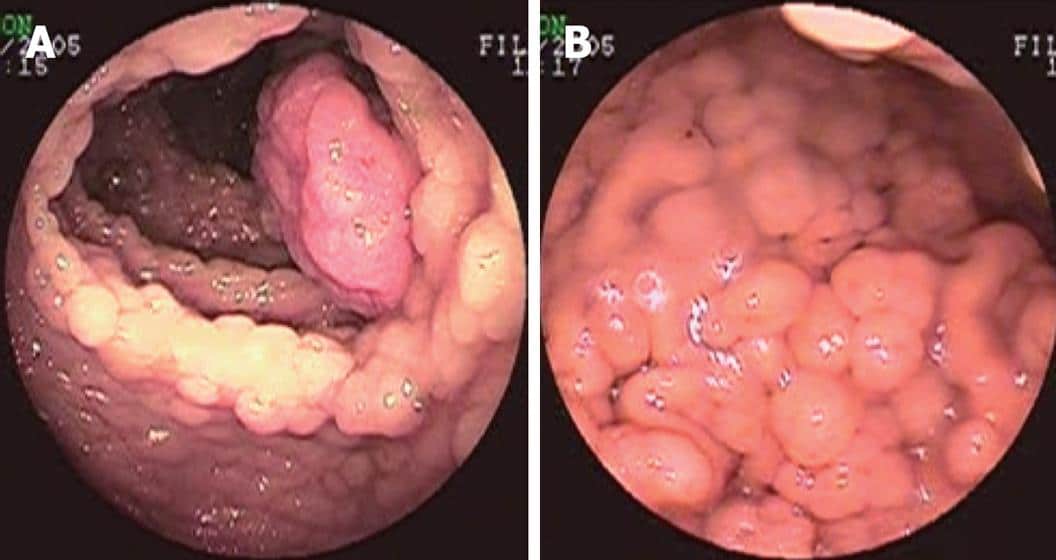
 Дооперационная эндоскопия. A: Колоноскопия, показывающая множественные полипы, покрывающие всю толстую и прямую кишку; B: Гастроскопия, показывающая множественные полипы, покрывающие дно и корпус желудка.
Дооперационная эндоскопия. A: Колоноскопия, показывающая множественные полипы, покрывающие всю толстую и прямую кишку; B: Гастроскопия, показывающая множественные полипы, покрывающие дно и корпус желудка.
Другие особенности
- Стоматологические аномалии;
- Аденоматозные полипы желудка, тонкого кишечника;
- Остеомы (доброкачественные опухоли на кости);
- Врожденная гипертрофия эпителия сетчатки (плоское пигментированное пятно на наружном слое сетчатки);
- Доброкачественные аномалии кожи, такие как эпидермоидные кисты, фибромы (доброкачественная опухоль соединительной ткани), липомы;
- Проблемы надпочечников;
- Десмоидные опухоли;
- Другие виды рака (тонкая кишка, желудок, поджелудочная, щитовидная железа, Центральная нервная система, печень, желчные протоки, надпочечники).
Далее, перечислены симптомы, которые могут иметь люди с расстройством.
| Медицинские термины | Другие имена |
Встречается у 80% -99% | |
| Аденоматозный полипоз толстой кишки | |
Эти симптомы имеют 30% -79% | |
| Рак толстой кишки | |
| Несколько полипов желудка | |
Признаки у 5% -29% людей | |
| Кариозные зубы | Стоматологические полости |
| Врожденная гипертрофия эпителия сетчатки | |
| Эпидермоидная киста | Киста кожи |
| Фиброаденома груди | |
| Увеличение количества зубов | Дополнительные зубы |
| Остеома | |
1% -4% страдают от | |
| Адренокортикальная аденома | |
| Десмоид опухоли | |
| Дуоденальная аденокарцинома, полипоз | |
| Злокачественная опухоль печени | |
| Медуллобластома | |
| Папиллярная карцинома щитовидной железы | |
Дополнительные признаки | |
| Адренокортикальная карцинома | |
| Астроцитома | |
| Гиперпигментация кожи | Лоскутная затемненная кожа |
| Keloids | |
| Несколько липосом | |
| Одонтома | |
| Карциноид тонкой кишки |

Причина
Расстройство вызвано изменениями APC гена, который называется «опухолевым супрессором». Гены супрессоров опухолей шифруют белки, контролирующие рост и деление клеток. Они гарантируют, что клетки не растут и не делятся слишком быстро или ненормально.
Мутации APC приводят к неконтролируемому росту клеток, что приводит к развитию полипов, опухолей, рака. Симптомы и степень тяжести заболевания зависят от того, какая часть гена мутирована.
Наследование
Синдром Гарднера наследуется в аутосомно доминантной манере. Поэтому, для того, чтобы получить болезнь, человеку требуется изменение только в одном экземпляре ответственного гена клетки. Пострадавший человек наследует мутацию от затронутого родителя.
Другие случаи возникают от новых ошибок гена. Они встречаются у людей, не имеющих истории семейного расстройства. Человек с синдромом Гарднера имеет 50% -ный шанс передать измененный генетический материал своему ребенку.

Диагностика
Генетическое тестирование доступно для APC. Пренатальное тестирование возможно, если причиной заболевания может быть известная мутация в семье. Скрининг для тех, кто подвергается риску синдрома Гарднера, начинается в возрасте десяти лет.
Диагноз подтверждается по следующим признакам:
- Множество колоректальных полипов и член семьи с аденоматозным полипозом или синдромом Гарднера;
- Остеомы (костные наросты);
- Опухоли мягких тканей – эпидермоидные кисты, фибромы, десмоидные опухоли.
Эти симптомы идентифицируются при использовании комбинации физического обследования, колоноскопии, Рентгена длинных костей, челюстной кости. Наличие других признаков, таких как желудочные или мелкие кишечные полипы; врожденная гипертрофия эпителия сетчатки поддерживают диагноз.
Диагноз синдрома Гарднера подтверждается идентификацией изменения на APC.

Лечение
Хотя для расстройства нет лекарств, варианты лечения доступны для снижения риска развития рака. Например, затронутые люди обычно проходят регулярные скрининги на выявление полипов и опухолей, позволяющие начать раннее лечение. Исследования включают:
- ректороманоскопия или колоноскопия каждые один-два года, начиная с десятилетнего возраста. Как только полипы обнаруживаются, колоноскопия рекомендуется ежегодно до колэктомии (удаление толстой кишки).
- EGD (эзофагогастродуоденоскопия) начиная с 25 лет, повторяется каждые один-три года.
- Ежегодный медицинский осмотр: тщательная оценка щитовидной железы, начиная с позднего подросткового возраста.
- Некоторым назначают скрининг на десмоидные опухоли и гепатобластому (специфический тип рака печени, диагностируется у маленьких детей).
Обычно рекомендуется использовать колэктомию, когда идентифицировано более 20 – 30 полипов. Сулиндак, нестероидный противовоспалительный препарат (НПВП), назначается людям с синдромом Гарднера, у которых была колэктомия для лечения полипов в оставшейся прямой кишке.
Лечение десмоидных опухолей варьируется в зависимости от их размера и местоположения. Оно включает постоянное наблюдение, хирургическое вмешательство, NSAIDS, эстроген лекарства, химиотерапия, радиационная терапия. Остеомы (костные наросты) удаляются по косметическим причинам.
Лечение эпидермоидных кист аналогично тому, которое используется для обычных кист – используется удаление.

Прогноз
Долгосрочный прогноз для людей с синдромом Гарднера зависит от присутствующих признаков и возраста. В возрасте 35 лет 95% пострадавших людей имеют полипы. Как только появляются, полипы быстро увеличиваются.
Без колэктомии наблюдаются сотни и тысячи полипов толстой кишки, рак неизбежен. Средний возраст диагностики рака толстой кишки у лиц без лечения составляет 39 лет (диапазон 34-43 года). Однако, при ранней диагностике и устранении симптомов, прогноз хороший.
5-летняя выживаемость для пациентов, которые подвергаются протоколектомии, составляет почти 100%. Если проводятся альтернативные операции, которые удаляют толстую, но не прямую кишку, частота рецидивов составляет 30% через 20 лет и 45% через 30 лет. Необходимо постоянное наблюдение за остаточной прямой кишкой.
Аномалии кожи (эпидермоидные кисты, фибромы, липомы), не становятся злокачественными (раковыми), поэтому являются косметологической проблемой. Остеомы обычно не вызывают медицинских проблем и не становятся злокачественными.
Десмоидные опухоли являются доброкачественными, но имеют тенденцию вторгаться в окружающие ткани и сжимать близлежащие органы. Их очень трудно удалить.
Понравилась статья? Поделись с друзьями:
Источник
