Синдром диссеминации в легких рисунок
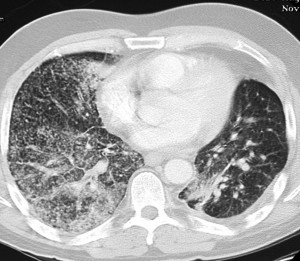

Синдром милиарной диссеминации.
Определение понятия
В настоящем разделе рассматривается рентгенодиагностика и дифференциальная диагностика поражений легких, сопровождающихся своеобразной картиной в виде так называемой милиарной диссеминации. Обычно термин «милиарный», или «просовидный», использовался при остро протекающей форме гематогенно-диссеминированного туберкулеза, когда на рентгенограммах определялись однотипные образования диаметром 1 — 3 мм, напоминающие равномерно рассыпанное по поверхности просо.
Диссеминация носила двусторонний, тотальный и равномерный характер. В настоящее время к милиарной диссеминации относят также состояния, когда размеры отдельных образований не превышают 3 мм.
В норме могут наблюдаться единичные мелкие просовидные затемнения на фоне легочных полей. Их анатомическим субстратом является пересечение продольных теней сосудов или проекция поперечного сечения последних.
Определение подобных затемнений на неизмененном легочном фоне, их незначительное количество и соответствие ходу и направлению сосудов позволяют отличить их от истинной милиарной диссеминации, при которой наблюдается густое обсеменение легочных полей, частично или полностью перекрывающее легочный рисунок.
Диагностика и дифференциальная диагностика этих поражений представляют известные трудности. Наиболее часто в виде милиарной диссеминации могут проявляться туберкулез, саркоидоз, карциноматоз, некоторые пневмокониозы, гемосидероз, бронхиоло-альвеолярный рак, гистиоцитоз X, микролитиаз, протеиноз, олеогранулематоз и некоторые другие более редкие поражения.
Методики исследования
С целью уточнения природы, степени и распространения милиарных затемнений используются следующие рентгенологические методики:
- Рентгеноскопия.
- Рентгенография (в том числе «жесткими» лучами).
- Томография.
- Трансторакальная пункция.
Милиарная форма туберкулеза как таковая не выделяется. Она как бы входит в общую рубрику диссеминированного туберкулеза. Однако в практической работе именно при милиарном туберкулезе возникают наибольшие трудности в своевременном выявлении заболевания и его дифференциальной диагностике. К. В. Помельцов (1965), описывая рентгенологическую картину туберкулеза, различает свежие, т. е. милиарные однотипные, диссеминации и хронические «неравнобугорковые», когда элементы различны по величине и густоте высыпаний в разных отделах легких.
По данным патологоанатомических исследований, при милиарном туберкулезе в легких и других органах образуются мелкие бугорковые высыпания диаметром от 1 — 2 до 5 мм. Морфологически это участки продуктивного туберкулезного воспаления с некрозом в центре. Распространению процесса по органам предшествует бациллемия.
Источником распространения микобактерий обычно являются внутригрудные лимфатические узлы при первичном их поражении или при реактивации процесса после ранее перенесенного туберкулезного бронхаденита. Из лимфатических узлов микобактерип попадают в лимфатические сосуды, а затем в кровеносное русло и внутренние органы.
Клиническая картина при милиарном туберкулезе может быть выраженной и разнообразной или стертой. Большинство авторов указывают на запоздалую диагностику данной формы туберкулеза из-за редкости ее, неспецифичности клинических проявлений и влияния сопутствующей, особенно возрастной, патологии (Малицкий А. Г., Харчева К. Α, 1975; Нага Н. et al., 1984). Нередко в течение 2 — 4 мес. заболевание расценивается как осложнение гриппа, ревматизм, менингит, системное поражение, лейкемоидная реакция и т. п.
Следует отметить, что, как и в прежние годы, при этой форме туберкулеза в основном сохраняются те же клинические маски милиарного туберкулеза в виде тифоидного заболевания, менингита, легочного заболевания, которые проявляются при развернутой картине болезни.
При всех вариантах наиболее постоянным симптомом болезни служит лихорадочное состояние. Повышение температуры тела до фебрильных цифр, слабость, утомляемость, потливость могут быть первыми существенными симптомами болезни. В периферической крови отмечаются значительное увеличение СОЭ, лейкоцитоз.
Диагностические трудности сохраняются до тех пор, пока на рентгенограмме легких не будет выявлена диссеминация. Опыт показывает, что от начала заболевания, т. е. с момента обнаружения первых клинических признаков болезни, до развития рентгенологической картины просовидной или напоминающей ее диссеминации проходит 4 — 8 нед.
Если рентгенограмма или флюорограмма выполнены в начале заболевания, когда изменений еще не было, а впоследствии рентгенография не повторялась, то нельзя исключить возможность туберкулеза. Иначе говоря, при неясном лихорадочном заболевании рентгенографию следует повторять через 10 — 15 дней в течение 8 — 10 нед. от начала болезни.
Только в этом случае по истечении 10-недельного срока можно исключить милиарную форму туберкулеза. Следует отметить, что при рентгеноскопии милиарная диссеминация не выявляется, поэтому исследование за экраном не может заменить рентгенографию.
Милиарный туберкулез чаще наблюдается у лиц молодого или преклонного возраста. Нередко могут ему сопутствовать другие заболевания или предшествовать беременность и роды.
Рентгенологическая картина при типичной милиарной диссеминации характеризуется двусторонним, равномерным, зеркальным поражением обоих легких. Диаметр отдельных элементов диссеминации 1 — 3 мм. Легочный рисунок среднего и мелкого калибра не дифференцируется.
Прозрачность легочных полей значительно снижена. Следует также обратить внимание на то, что довольно часто в отличие от других форм диссеминированного туберкулеза при милиарном наиболее густая диссеминация отмечается не в верхних, а в нижнесредних отделах легких. Однако на рентгенограммах в боковой проекции или на томограммах диссеминация носит равномерный характер. Это подтверждает мнение, о том, что густота диссеминации в нижних отделах обусловлена лишь большей толщиной легочной ткани и не является истинной картиной.
Примерно в половине случаев милиарного туберкулеза диссеминация проявляется более массивным поражением, образованием более крупных узелковых теней. На томограммах удается выявить более густое расположение элементов диссеминации в верхушечно-задних сегментах легких или тонкостенные «штампованные» каверны. В таких случаях важное диагностическое значение имеет томографическое исследование.
Нехарактерная картина проявляется двусторонним неравномерным понижением прозрачности легочных полей и асимметричным усилением легочного рисунка. На этом фоне могут определяться отдельные мелкоузелковые и очаговые тени. Нередко малохарактерные изменения сочетаются с менингитом, что еще более затрудняет рентгенологическое исследование. Однако такое сочетание легочных изменений и менингита должно натолкнуть на мысль о туберкулезе.
Таким образом, в разных фазах милиарного туберкулеза рентгенологическая картина может быть различной. В течение 4 — 8 нед. от начала болезни рентгенологические изменения могут не выявляться.
В дальнейшем определяется характерная картина:
- двусторонняя равномерная милиарная диссеминация;
- милиароподобная диссеминация с тонкостенными кавернами или группировкой элементов в верхнезадних сегментах.
Нехарактерная картина выражается в понижении прозрачности легочных полей и неравномерном усилении легочного рисунка с неотчетливыми очаговоподобными образованиями. При всех вариантах рентгенологической картины заболевание сопровождается повышением температуры тела, симптомами общей интоксикации и изменением гемограммы.
Определенное значение в клинической диагностике имеют исследование глазного дна (бугорковые высыпания по ходу сосудов), анализ мочи на микобактерии туберкулеза (поражение почек) и бронхоскопия. Бронхологическое исследование способствует выявлению туберкулеза бронхов и лимфобронхяальных фистул, особенно если диссеминация возникла вследствие первичного бронхоаденита, что может наблюдаться в детском или молодом возрасте.

Источник
ДИССЕМИНИРОВАННЫЙ ПРОЦЕСС В ЛЕГКИХ — ЧТО ЭТО ТАКОЕ?
Диагностика диссеминированных процессов в легких – это самая сложная область пульмонологии. Диссеминированным называется заболевание, которое проявляется более-менее однотипным распространением (диссеминацией) патологического процесса на большую часть легочной ткани. Такое распространение процесса по легким, как правило в виде очагов, сетчатых изменений или смешанного типа, диагностируется как с помощью рентгенографии, так и с помощью компьютерной томографии (КТ).
Сложность диагностики диссеминированных заболеваний заключается в том, что похожая рентгенологическая картина может наблюдаться при огромном количестве болезней самого разного происхождения. До 80% пациентов с легочной диссеминацией получают при первичной диагностике неверные диагнозы. Кроме того, многие заболевания легких, сопровождающиеся диссеминацией, протекают бессимптомно, что также оттягивает верную диагностику. У некоторых пациентов между началом заболевания и правильно поставленным диагнозом проходит несколько лет, а кому-то правильный диагноз не выставляется вовсе.
ДИССЕМИНИРУЮЩИЙ ПРОЦЕСС В ЛЕГКИХ — ВАРИАНТЫ ПАТОЛОГИИ
Какие болезни легких способны проявляться диссеминацией на КТ и рентгенографии?
1. Альвеолиты
1. 1. Идиопатический фиброзирующий альвеолит
1. 2. Экзогенный аллергический альвеолит
1. 3. Токсический фиброзирующий альвеолит
2. Гранулематозы
2. 1. Саркоидоз легких
2. 2. Гематогенно — диссеминированный туберкулез легких
2. 3. Гистиоцитоз
2. 4. Пневмокониозы (силикоз, силикатозы, бериллиоз и др. )
2. 5. Пневмомикозы (актиномикоз, кандидоз, криптококкоз легких и др.)
3. Диссеминации опухолевой природы
3. 1. Бронхиолоальвеолярный рак
3. 2. Карциноматоз легких
3. 3. Раковый лимфангиит
4. Редкие формы диссеминированных процессов в легких
4. 1. Идиопатический гемосидероз легких
4. 2. Синдром Гудпасчера
4. 3. Альвеолярный протеиноз
4. 4. Лейомиоматоз легких
4. 5. Первичный амилоидоз легких
5. Интерстициальные фиброзы легких при поражениях других органов и систем
5. 1. Васкулиты или/и интерстициальные пневмониты при диффузных
болезнях соединительной ткани
5. 2. Кардиогенный пневмосклероз при недостаточности кровообращения
5. 3. Интерстициальный фиброз при хроническом активном гепатите
5. 4. Интерстициальный фиброз при лучевых поражениях
5. 5. Интерстициальный фиброз как исход «шокового легкого»
Как видите, список очень длинный, а ведь здесь далеко не все диссеминированные болезни!
О чем нужно задуматься, если у Вас в легких обнаружен диссеминированный процесс? Прежде всего, об исключении самых опасных болезней – туберкулеза и рака легкого! Не является ли диссеминация туберкулезной или опухолевой природы?
МНОЖЕСТВЕННЫЕ МЕТАСТАЗЫ В ЛЕГКИХ — САМЫЙ ОПАСНЫЙ ДИССЕМИНИРОВАННЫЙ ПРОЦЕСС
Прежде всего, врачам при обнаружении диссеминированного заболевания легких необходимо исключить злокачественную опухоль. Это может быть как метастатическая диссеминация рака (гематогенный, лимфогенный карциноматоз), так и первичная диссеминированная опухоль легкого — бронхиолоальвеолярный рак. Множественные метастазы в легкое чаще всего встречаются при раке молочной железы, почек, яичников, кишечника, желудка и матки. При правильном анализе результатов компьютерной томографии (КТ) врач-рентгенолог в большинстве случаев способен отличить метастазы от других вариантов диссеминации.
КАК ОТЛИЧИТЬ ОДНО ДИССЕМИНИРОВАННОЕ ЗАБОЛЕВАНИЕ ОТ ДРУГОГО?
Если по рентгенографии или флюорографии выставлен диагноз «диссеминированной процесс легких», необходимо сделать компьютерную томографию (КТ), чтобы выяснить, какое именно заболевание лежит в основе найденных изменений. Дифференциальная диагностика диссеминированных болезней органов дыхания — одна из самых сложных областей рентгенологии. Чтобы достоверно выявить различия между многочисленными вариантами патологии, врач-рентгенолог (радиолог) должен хорошо разбираться в пульмонологии и иметь глубокие знания по лучевой диагностике легочных болезней. Увы, такие знания есть далеко не у всех врачей. Диагностикой диссеминированных болезей профессионально занимаются врачи-рентгенологи (радиологи) специализированных легочных стационаров, например, Санкт-Петербургского НИИ Фтизиопульмонологии. Они способны из множества «похожих» признаков выделить те существенные, которые указывают на правильный диагноз.
ВТОРОЕ МНЕНИЕ ПРИ ДИССЕМИНИРОВАННОМ ПРОЦЕССЕ
Нередко возникает ситуация, когда даже КТ не вносит полной ясности в диагноз. Например, врачи могут сомневаться, что у пациента: саркоидоз или метастазы в легких, диссеминированный туберкулез или грибковая инфекция, и т.п. В таких случаях полезно получить дополнительное мнение высококвалифицированного рентгенолога, который повторно проанализирует снимки и выскажет свое мнение. Подобное экспертное мнение поможет Вашему лечащему врачу уточнить диагноз и назначить правильное лечение. Если Вы живете вдалеке от крупных центров, снимки можно отправить специализированному радиологу по интернету, например через службу Национальной телерадиологической сети. Полученное в результате второе мнение по КТ легких с подписью и печатью опытного специалиста снизит риск неверного диагноза.

КТ при бронхиолоальвеолярном раке. Множественные хаотичные очаги, чередующиеся с участками уплотнения по типу матового стекла, фокусами альвеолярной консолидации.
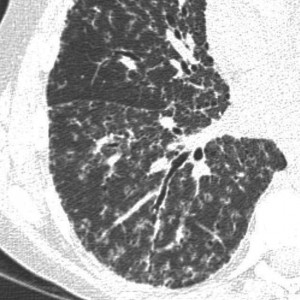
КТ легких при саркоидозе. Множественные очаги, расположенные вдоль центрального интерстиция и плевральных листков, с характерной картиной «четок».

Кандидат медицинских наук, член Европейского общества радиологов
Источник
Рентгенологические проявления патологических процессов в легких весьма разнообразны, но в их основе лежат всего 4 феномена: затенение легочных полей, просветление легочных полей, изменение легочного рисунка, изменение корней легких.
Затенение легких чаще всего обусловлено накоплением в альвеолах воспалительного экссудата или отечной жидкости, понижением воздушности легких вследствие нарушения бронхиальной проходимости или в связи со сдавлением легких, замещением легочной паренхимы патологическими тканями. Следует иметь в виду, что этот феномен могут давать и внелегочные процессы: новообразования грудной стенки, диафрагмы и средостения, вдающиеся в легочные поля; скопления жидкости в плевральных полостях.
Просветление обусловлено уменьшением массы тканей в единице объема легкого. Это происходит при увеличении воздушности всего легкого или его части либо при образовании в легочной паренхиме воздушных полостей. Кроме того, просветление легочного поля может быть обусловлено скоплением газа в плевральной полости.
Изменение легочного рисунка возникает в связи либо с интерстициальным компонентом, либо с нарушением крово- и лимфотока в легких.
Изменение рентгенологической картины корней легких обусловлено поражением их структурных элементов: сосудов, бронхов, клетчатки, лимфатических узлов.
Эти скиалогические феномены можно детализировать в зависимости от их протяженности, формы, структуры, очертаний. Выделяют 9 рентгенологических синдромов, отображающих практически всю многообразную патологию легких (рис. 7).
Рис. 7.Схемы рентгенологических синдромов заболеваний легких:
1. Обширное затенение легочного поля
2. Ограниченное затенение
3. Круглая тень
4. Очаги и ограниченная очаговая диссеминация
5. Обширная очаговая диссеминация
6. Обширное просветление
7. Ограниченное просветление
8. Изменение легочного рисунка
9. Изменение корней легких
Анализ рентгенологической картины легких должен начинаться с разграничения «нормы» и «патологии». При наличии патологических изменений следует определить, каким рентгенологическим синдромом они проявляются, что сразу в значительной мере сузит круг вероятных заболеваний и облегчит дифференциальную диагностику. Следующим этапом служит внутрисиндромная диагностика с определением общего характера патологического процесса и конкретной нозологической формы заболевания.
Синдром обширного затенения легочного поля.Патологический процесс, отображающийся этим синдромом, определяют по положению средостения и характеру затенения (рис. 8-10).
Рис. 8.Тотальное однородное затенение левого гемиторакса со смещением средостения в сторону затенения (ателектаз левого легкого)
Рис. 9.Тотальное неоднородное затенение левого гемиторакса со смещением средостения в сторону затенения (цирроз левого легкого)
Рис. 10.Тотальное однородное затенение левого гемиторакса со смещением средостения в противоположную сторону (левосторонний тотальный гидроторакс)
Положение средостения и характер затенения при различных заболеваниях показаны в табл. 2.
Таблица 2.Положение средостения и характер затенения при различных заболеваниях
Ограниченное затенениемогут давать как изменения в легких, так и внелегочные процессы. Приступая к расшифровке этого синдрома, прежде всего необходимо установить анатомическую локализацию патологического процесса: грудная стенка, диафрагма, средостение, легкие. В большинстве случаев этого можно достигнуть самым простым путем — с помощью многопроекционного рентгенологического исследования. Процессы, исходящие из грудной стенки, широко прилежат к ней и смещаются при дыхании в одном направлении с ребрами. Процессы, исходящие из диафрагмы, естественно, вплотную связаны с ней. Медиастинальные новообразования, выступающие в легочные поля, своей большей частью располагаются в срединной тени, не смещаются при дыхании, оттесняют и сдавливают те или другие анатомические структуры средостения.
О безусловно внутрилегочной локализации патологического процесса свидетельствуют его расположение внутри легочного поля во всех проекциях (единственное исключение — жидкость в междолевой щели) и смещение патологически измененного участка при дыхании и кашле вместе с элементами легкого. Наиболее часто таким синдромом отображаются воспалительные инфильтрации легочной ткани различной этиологии, сегментарные ателектазы, локальные пневмосклерозы (рис. 11, 12).
Рис. 11.Ограниченное затенение правого легкого — ателектаз верхней доли
Рис. 12.Ограниченное затенение правого легкого — сегментарная пневмония
Синдром круглой тени— ограниченное затенение, во всех проекциях сохраняющее форму круга, полукруга, овала более 12 мм. При этом также прежде всего необходимо установить локализацию патологического процесса: расположен он вне или внутрилегочно. Из внутрилегочных процессов наиболее часто дают круглую тень опухоли, кисты, туберкулез (инфильтративный, туберкулема), сосудистые аневризмы, секвестрация легких. Проводя дифференциацию этих процессов, надо обращать внимание на число теней, их контуры и структуру, динамику рентгенологической картины. Несмотря на различия скиалогического изображения патологических процессов шаровидной формы, их разграничение остается сложной задачей. Все же иногда можно с большой долей вероятности предполагать морфологический субстрат круглой тени: одиночное образование и увеличение лимфатических узлов корня легкого — периферический рак; множественные образования — метастазы; одиночное образование с массивным хаотическим или крапчатым обызвествлением — гамартома; образование с самостоятельной пульсацией — сосудистая аневризма (рис. 13).
Рис. 13.Синдром круглой тени — гамартома
Очаги и ограниченные очаговые диссеминации— округлые, полигональные или неправильной формы тени размером до 12 мм, анатомической основой которых является долька легкого. Несколько очагов, расположенных рядом, обозначают как группу очагов. Ограниченные диссеминации — это определяемые на рентгенограмме множественные очаги, локализующиеся в пределах не более двух сегментов. Наиболее часто этим синдромом отображаются очаговый туберкулез, периферический рак, метастазы, дольковые ателектазы, аспирационные пневмонии (рис. 14).
Рис. 14.Ограниченная очаговая диссеминация в верхней доле правого легкого (очаговый туберкулез)
Синдром обширной очаговой диссеминации— поражения легких, протяженность которых превышает два сегмента (распространенная диссеминация), и поражения обоих легких (диффузная диссеминация). По величине очагов различают 4 вида высыпаний: милиарные (размеры очагов — до 2 мм), мелкоочаговые (3-4 мм), среднеочаговые (5-8 мм), крупноочаговые (9- 12 мм). Наиболее часто синдромом обширной очаговой диссеминации отображаются диссеминированный туберкулез, саркоидоз, карциноматоз, пневмокониозы, альвеолярный отек легких (рис. 15).
Рис. 15.Диффузная двухсторонняя милиарная диссеминация легких
Синдром обширного просветления легочного поля.Из внелегочных патологических процессов этим синдромом отображается тотальный пневмоторакс (рис. 16).
При внутрисиндромной дифференциации внутрилегочных патологических процессов следует прежде всего оценить их распространенность. Выделяют 3 варианта обширного просветления: тотальное двустороннее, тотальное одностороннее, субтотальное одностороннее.
Рис. 16.Тотальное одностороннее просветление
Тотальное двустороннее просветление наиболее часто дают эмфизема легких и гиповолемия малого круга кровообращения при некоторых врожденных пороках сердца (тетрада Фалло, изолированный стеноз легочной артерии).
Тотальным односторонним просветлением чаще всего отображаются клапанное нарушение проходимости главного бронха, компенсаторный гиперпневматоз одного легкого при ателектазе или отсутствии другого легкого, тромбоэмболия и агенезия одной из главных ветвей легочной артерии.
Субтотальное одностороннее просветление наблюдается при клапанном нарушении проходимости долевого бронха в связи с его частичной механической обтурацией опухолью или инородным телом; при компенсаторном гиперпневматозе части легкого вследствие ателектаза или удаления другой доли того же легкого; при тромбоэмболии долевой ветви легочной артерии; при врожденной лобарной эмфиземе.
Синдром ограниченного просветленияпредставляет собой локальное повышение прозрачности легочного поля, которое может иметь кольцевидную или неправильную форму. Наиболее частыми внутрилегочными процессами, отображающимися такой картиной, являются истинные и ложные кисты, кистозная гипоплазия, эмфизематозные буллы, абсцессы, деструктивные формы туберкулеза, полостная форма периферического рака. Из внелегочных процессов этим синдромом чаще всего проявляются ограниченный пневмоторакс, диафрагмаль-ные грыжи, состояния после пластики пищевода желудком или кишкой (рис. 17).
Рис. 17.Ограниченное просветление левого легочного поля
(ограниченный пневмоторакс)
Синдром ограниченного просветления легких могут имитировать разнообразные патологические изменения ребер: врожденные деформации, сращения соседних ребер, опухоли, воспалительные процессы (остеомиелит, туберкулез).
Синдром изменения легочного рисунка— все отклонения от рентгеновской картины нормального легочного рисунка, которые проявляются усилением, обеднением или деформацией.
Усиление легочного рисунка — увеличение числа и калибра его элементов на единице площади легочного поля. Это происходит вследствие либо полнокровия легких при некоторых врожденных и приобретенных пороках сердца, либо избыточного развития соединительной ткани.
Обеднение легочного рисунка, напротив, проявляется уменьшением числа и калибра его элементов на единице площади легочного поля. Это наблюдается при гиповолемии малого круга кровообращения при врожденных пороках сердца со стенозом легочной артерии; вздутии легочной ткани при клапанном стенозе бронха и при гиперпневматозе; при эмфиземе.
Деформация — это изменение нормального хода, формы и неровность контуров элементов легочного рисунка, а также изменение, обусловливающее его сетчатый, тяжистый вид. Подобная картина часто наблюдается при хроническом бронхите, пневмокониозах, пневмосклерозах (рис. 18).
Синдромный подход к рентгенодиагностике заболеваний органов дыхания достаточно плодотворный. Детальный анализ особенностей рентгенологической картины во многих случаях обеспечивает правильное определение характера бронхолегочной патологии. Данные, получаемые при рентгенологическом исследовании, также служат основой для рационального дальнейшего обследования больных с использованием других лучевых способов визуализации: рентгеновской КТ, МРТ, ультразвукового и радионуклидного методов.
Таблица 8.3.Изменение корней легких при различных заболеваниях
Источник
