Синдром диабетической стопы что это
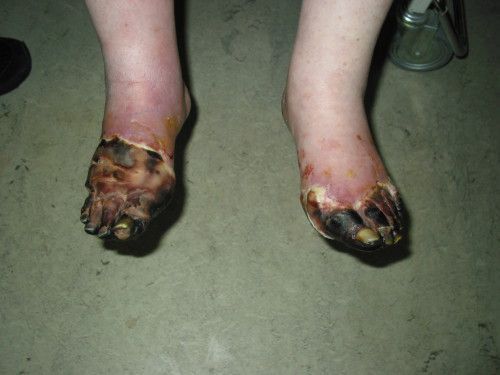
Под инфицированностью подразумевается лабораторное определение вида микрофлоры и клинические проявления воспаления.
Степень ишемии определяется по Покровскому-Фонтейну в случае наличия стенозов и окклюзий магистральных артерий.
Особое внимание необходимо уделять пациентам с атероматозом (55-64% больных с диагнозом «СД»). Атероматоз (развитие атеросклеротической бляшки) повреждает артериальные сосуды различного калибра: стенозы и окклюзии сосудов. Течение атероматоза в основном тяжёлое и имеет несколько особенностей:
- Поражаются дистальные отделы ноги (задняя и передняя большеберцовая, а тыльная артерия стопы) симметрично артериям обеих ног и на разных уровнях. Причём эти нарушения проявляются у людей более раннего возраста, по сравнению с пациентами без сахарного диабета.
- Самостоятельно (т. е. без механического воздействия и травм или при незначительном воздействии) возникает некроз тканей и формируются трофические язвы. Это связано с тем, что в капиллярную сеть стопы через магистральные артерии кровь поступает в недостаточном количестве и при значительном нарушении микроциркуляции происходит некроз не только кожи, но и мышц, сухожилий. Результат — гангрена, причём чаще влажная чем сухая.

На фоне снижения чувствительности, боль от микротравм и потертостей не ощущается пациентом. Даже язва под сухим струпом на подошвенной поверхности стопы может остаться незамеченной длительное время. Дном язвы могут быть кости и сухожилия.
Самыми драматичным последствием СД и СДС является ампутация конечности на различных уровнях:
- малая ампутация — в пределах стопы;
- высокая ампутация — на уровне голени и бедра.
Также возможен летальный исход больного по причине гнойно-некротического процесса (сепсис или ТЭЛА).
Диагноз «СДС» устанавливается при первом хирургическом осмотре. Проводится дифференциальная диагностика между нейропатической и ишемической стопой.
Отсутствие боли в области язвы — один из характерных признаков нейропатической ДС.
Также необходимо отличать трофические расстройства от чувства онемения и зябкости: «носки», «чулки» до отсутствия всех видов чувствительности.
Для определения расстройства чувствительности, кроме градуированного камертона, можно использовать электронные инструменты: биотензиометр или нейротензиометр.
При триплексном сканировании артерий нижних конечностей выявляется:
- утолщение и кальциноз периферических артерий (синдром Менкеберга);
- изменение скорости кровотока — подтверждает ишемический характер СДС.
На практике достаточно описать вид тканей в области язвы на подошвенной поверхности стопы, головок плюсневых костей или ногтевых фаланг пальцев стоп.
Лечением диабетической стопы в большинстве случаев занимаются врачи-хирурги, однако также рекомендуются консультации таких врачей, как ортопед, травматолог, невролог, сосудистый хирург, дерматолог и подиатр.
На практике терапевт, эндокринолог или хирург устанавливает диагноз «Диабетическая стопа». На основании жалоб пациента, объективных и локальных данных врач назначает консультацию «узкого» специалиста и лечение.
Принципы лечения СДС:
- комплексный подход;
- отказ от самолечения;
- своевременное обращение к врачу — промедление в лечении может стать причиной ампутации или летального исхода пациента.
Недостаточно корригируемый уровень глюкозы в крови поддерживает высокую активность микроорганизмов в области язвенного дефекта, а углубление воспалительного процесса тканей в области язвы приводит к увеличению уровня глюкозы крови. Таким образом возникает «порочный круг» СДС: гипергликемия – инфекционный процесс – гипергликемия.
Постоянный контроль показателей крови и коррекция лечебных процедур более эффективны в стационарных условиях.
Пациентов с СДС в 80% случаев госпитализируют в хирургический стационар. Показаниями для этого служат:
- системные проявления инфекции (лихорадка, лейкоцитоз и др.);
- необходимость в коррекции глюкозы крови и ацидоза;
- клинические признаки ишемии;
- наличие глубокой и/или быстро прогрессирующей инфекции, некротического участка на стопе или гангрены;
- необходимость экстренного хирургического вмешательства или обследования;
- невозможность самостоятельного выполнения назначений врача или домашнего ухода.
Медикаментозное лечение
Существует несколько видов препаратов, применяемых при консервативном лечении СДС:
- инсулинотерапия;
- ангиопротекторы:
- замедляют образование фермента гиалуронидазы или подавляют активность ее производных;
- обладают антибрадикининовым свойством;
- способствуют угнетению агрегации тромбоцитов;
- активируют процесс образования мукополисахаридов в стенках капилляров;
- нормализуют проницаемость стенок сосудов;
- регулируют сосудистый тонус, восстановливают функции эндотелия, уменьшают оксидативный стресс и воспалительную реакцию;
- антиагреганты — ацетилсалициловая кислота («Аспирин», «Тромбо АСС», «КардиАСК», «Тромбопол») — подавляют активность циклооксигеназы, фермента, усиливающего реакции синтеза тромбоксана (фактора склеивания тромбоцитов);
- антидепрессанты и противосудорожные препараты;
- антибиотики — применяются на основании лабораторного анализа отделяемого из язвы и классификации инфекционных осложнений у пациентов с СДС по тяжести процесса.
- препараты, влияющие на обмен веществ — тиоктовая кислота и комплекс витаминов:
- ускоряют распространение импульсов по нервным волокнам;
- нормализуют кровообращение в тканях;
- избавляют от дефицита клеточных ферментов;
- выводят токсины из организма.
Эффективность всего комплекса медикаментозной терапии инфекции у пациентов с СДС по разным авторам составляет:[1][2][3][4]
- 80-90% при лёгкой и средней тяжести заболевания;
- 60-80% при тяжёлом течении.
Хирургическое лечение СДС
Оперативное вмешательство показано в следующих случаях:
- опасность распространения процесса от дистальных отделов конечности к проксимальным при условии неэффективной медикаментозной терапии;
- при ограничении положительного эффекта выраженной сухой гангреной части стопы или пальцев.
Хирург выбирает тактику проведения оперативного вмешательства исходя из клинической картины и формы инфицированности.
Физиотерапевтические методы лечения
Данный метод лечения предполагает ограниченное индивидуальное применение.
Физиотерапия часто проводится на стадии реабилитации после хирургического лечения. Она предполагает:
- нормализацию всех видов обмена веществ в организме и в тканях непосредственно;
- снижение уровня глюкозы в крови;
- нормализацию уровня иммунореактивного инсулина в крови;
- стимуляцию кровообращения и снижение воздействия антагонистов инсулина;
- снятие болей при ангиопатии и нейропатии.
К методам физиотерапии относятся:
- магнитотерапия — непосредственно влияет на обмен веществ при нейропатической форме ДС, так как магнитное поле обладает иммуно-стимулирующим, трофико-регуляторным и анестезирующим действием, укрепляя сосудистую стенку.
- УВЧ, теплотерапия;
- СМТ-терапия;
- светолечение;
- фонофорез.
Также лечение СДС предполагает:
- соблюдение специальной диеты;
- выполнение лечебной гимнастики;
- уход за кожей.
Неблагоприятному сценарию развития болезни способствуют следующие факторы:
- системные проявления инфекции;
- тяжёлые нарушения периферического кровотока в конечности;
- остеомиелит;
- некротические участки и гангрена;
- отсутствие квалифицированной хирургической помощи;
- распространение инфекции на более проксимальные отделы конечности.
Рецидивы в 20-30%, по большей части, характерны для пациентов с остеомиелитом.
Более 65% всех ампутаций проводится при диабетической стопе, однако своевременная профилактика и полноценное лечение может сберечь минимум 80% конечностей.
Своевременная диагностика и профилактика сахарного диабета за последнее десятилетие позволили уменьшить число ампутаций при СДС почти на 50%. Летальные исходы после ампутаций при СДС остаются на уровне 25-28%. Но при этом реальное количество больных СД в 3-4 раза выше, так как многие и не подозревают о том, что больны. Вероятность выявить таких больных во время предварительных и периодических медицинских осмотров очень велика.
Применяемая методика диспансеризации, неформальный подход к интерпретации анализов крови при периодических и предварительных медицинских осмотрах позволяет врачу-специалисту вовремя заподозрить нарушение углеводного обмена, а значит вовремя предотвратить развитие тяжёлых осложнений при сахарном диабете.
В качестве профилактики СДС, особенно людям с сахарным диабетом, необходимо:
- следить за уровнем сахара в крови;
- заниматься лечением СД;
- стараться не ходить босиком;
- носить ортопедическую обувь;
- не удалять появляющиеся мозоли;
- отказаться от вредных привычек (в частности, курения);
- избегать ожогов и переохлаждения стоп;
- ежедневно осматривать стопы для своевременного обнаружения трещин, шелушения и других признаков.
-
Аметов А.С. Сахарный диабет 2 Типа: проблемы и решения. — М.: ГЭОТАР-Медиа, 2012. -
Майоров А.Ю., Суркова Е.В. Сахарный диабет1 Типа. — М.: Перспектива, 2007. -
Бреговский В.Г., Зайцев А.А. Поражение нижних конечностей при сахарном диабете. — М., 2004. -
Дедов И.И., Удовиченко О.В., Галстян Г.Р. Диабетическая стопа // Практическая медицина. — М., 2005. -
Славин Л.Е., Годжаев Б.Н., Анчикова Л.И. Синдром диабетической стопы // Практическая медицина. — 2008. -—№ 27. — С. 54-57. -
Wagner FW. A classification and treatment program for diabetic, neuropatic and dysvascular foot problems. // In The American Academy of Ortopaedic Surgeons instructional course lectures. — St. Louis. — Mosby Year Book. — 1979. — P. 143-165. -
Оболенский В.Н., Семенова Т.В., Леваль П.Ш., Плотникова А.А. Синдром диабетической стопы в клинической практике // Русский медицинский журнал. — 2010. — № 2. — С. 45. -
Armstrong DG, Lavery LA, Harkless LB: Validation of a diabetic wound classification system. Diabetes Care 21: 855-859,1998. -
Храмилин В.Н., Демидова И.Ю. Синдром диабетической стопы: Методическое пособие для самоподготовки слушателей циклов усовершенствования врачей. — М., 2004. — 54 с.
Источник
При декомпенсированном сахарном диабете, то есть частых скачках глюкозы в крови, возрастает риск серьезных сосудистых заболеваний. Одно из которых — так называемый синдром диабетической стопы. Сегодня поговорим о том, что это такое — “синдром диабетической стопы”.
Синдром диабетической стопы встречается у 30-80% больных сахарным диабетом [1].
Синдром диабетической стопы — патологические изменения нервной системы, артериального и капиллярного русла, способные привести к формированию язвенно-некротических процессов и гангрены.
Причины проблем с ногами
При сахарном диабете ноги требуют пристального внимания к ним. Не зря врачи рекомендуют ежедневно тщательно осматривать ноги на наличие сухости и трещинок на них, так как даже маленькая ранка может привести к серьезным последствиям.
Причина, по которой проявляется симптом диабетической стопы — поражение нервов и сосудов стопы.
Наверное, вы часто слышали вопросы эндокринолога о том, не мёрзнут ли у вас ноги, нет ли онемений в них. Эти вопросы врач задавал не просто так.
Постоянно мерзнущие ноги — симптом плохой циркуляции крови. Плохая циркуляция крови в сосудах вкупе с высокими сахарами ведет к замедленному заживлению ран, к плохой регенерации клеток.
Онемение — симптом поражения нервов, это ведет к снижению чувствительности ног, восприятия боли, температуры и вибрации. Существенно повышается риск, что мелкие повреждения ног, микротрещины останутся незамеченными. В ранки могут проникнуть вредоносные микроорганизмы, которые вызовут воспалительные процессы.
Все это может стать причиной язв стоп, гангрены и даже ампутации конечностей.
Диабетическая стопа, симптомы
Ниже перечислю те симптомы, обнаружив которые, необходимо обратиться к врачу и обязательно сообщить о них. Помните, что вовремя поставленный диагноз может уберечь и даже нейтрализовать большие проблемы в дальнейшем.
- Боль в ногах, чувство жжения, покалывание
- Снижение чувствительности ног, онемение
- Долгое заживление царапин и ранок (1-2 месяца)
- Язвы на ногах
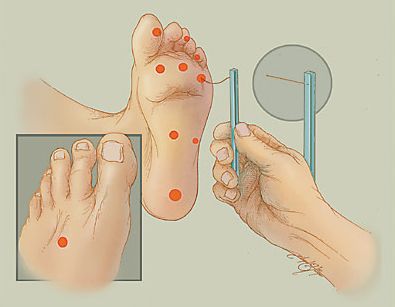
Зоны риска поражений стоп
Исследования на выявление осложнений в ногах
После того, как врач зафиксировал жалобы на проблемы с ногами, он должен дать направление к сосудистому хирургу, который в случае необходимости отправит на ультразвуковые и другие исследования.
О поражениях нервов и сосудов стопы может сообщить исследование нервной системы нижних конечностей, которое могут провести сосудистый хирург, лечащий врач, терапевт, эндокринолог и др. Это несложное исследование состоит из проверки сохранности рефлексов, а также болевой и тактильной чувствительности. После диагностирования каких-либо нарушений при исследовании нервной системы необходимо получить направление к сосудистому хирургу или в кабинет “диабетической стопы”.
Сосудистый хирург проведет оценку кровотока нижних конечностей при помощи специального оборудования. Это позволит оценить интенсивность кровотока в сосудах ног и их проходимость. Как правило, врач проводит ультразвуковую диагностику — допплерометрию.
В ряде случаев могут назначить измерение артериального давления в сосудах конечностей, которое позволит выявить степень сужения кровеносных артерий. Суженные сосуды могут ухудшить кровоснабжение и привести к серьезным проблемам.
Симптомы нарушения кровообращения в ногах
Получив все результаты исследований, сосудистый хирург назначит необходимое лечение, которое необходимо будет соблюдать вместе с комплексом рекомендаций лечащего эндокринолога.
О том, как я добилась того, что за 30 лет стажа сахарного диабета не получила осложнений на ноги, а также о профилактических мерах я рассказала в материале «Как не допустить осложнений на ногах при сахарном диабете» [2]!
Будьте здоровы!
Источники
1. https://wiki.dia-club.ru/%D1%81%D0%BB%D0%BE%D0%B2%D0%B0%D1%80%D1%8C:%D0%B4%D0%B8%D0%B0%D0%B1%D0%B5%D1%82%D0%B8%D1%87%D0%B5%D1%81%D0%BA%D0%B0%D1%8F_%D1%81%D1%82%D0%BE%D0%BF%D0%B0
2. https://zen.yandex.ru/media/diabet/kak-ne-dopustit-oslojnenii-na-nogah-pri-saharnom-diabete-1-i-2-tipov-5c631c61c358cd00ae2f0d3c
Друзья, мои посты в своей ленте видят те, кто ЛАЙКАЕТ их. Не стесняйтесь лайкать 🙂
Источник
Диабетическая стопа является наиболее распространенным осложнением диабета, причем примерно 70% пациентов имеют это состояние. Инфекции и язвы в нижних конечностях — совокупность симптомов, которые определяют диабетическую стопу — возникают главным образом из-за диабетической невропатии, она состоит из потери чувствительности (боль, холод, жар) в конечностях .
Другими словами, раны замечаются поздно и, следовательно, риск осложнений увеличивается из-за отсутствия своевременного лечения. Порез, вызванный неудобной обувью, вросшими ногтями на ногах, любая открытая рана, которая позволяет бактериям проникать (наиболее распространенный патоген, вызываемый инфекциями стоп — это стафилококк), в сочетании с тем, что диабет уменьшает кровообращение и ослабляет иммунную систему, способствует появлению и распространению инфекции, а также препятствует заживлению кожи.
Остеомиелит (инфекция, которая распространяется на кости) является наиболее серьезным осложнением диабетической стопы и часто может даже привести к гангрене, требующей ампутации пораженного участка.
Если начать лечение вовремя, легкие инфекции можно успешно лечить с помощью антибиотиков, но по-прежнему играет наиболее важную роль лечение, которое заключается в контроле уровня сахара в крови после антидиабетического лечения, рекомендованного врачом, и иметь образцовую гигиену. Кроме того, отказ от курения, ношение соответствующей обуви, использование правильно стерилизованных педикюрных инструментов (ногти, ножницы и т. Д.) и поддержание вашего кровяного давления под контролем — это меры, которые могут значительно снизить риск осложнений.
Диабетическая стопа: причины
Неконтролируемый диабет приводит к осложнениям. Диабетическая невропатия и заболевание периферических артерий являются двумя основными причинами язв на ногах. Эти условия приводят к потере чувствительности в конечностях и затрудняют кровообращение. Таким образом, пациент не замечает, казалось бы, тривиальной раны, такой как порез, например, бактерии могут накапливаться в пораженной области, а плохая циркуляция препятствует ее заживлению.
Артропатия Шарко также может быть связана с возникновением диабетической стопы, состояния, которое включает в себя прогрессирующее разрушение костей, суставов и мягких тканей, чаще всего в лодыжке.
Таким образом, основными факторами возникновения язв на ногах у пациентов с диабетом являются:
- Высокий уровень сахара в крови;
- Плохое кровообращение;
- Повреждение нервных окончаний в нижних конечностях;
- Открытые инфицированные раны;
- Ослабленная иммунная система;
- Грибковые инфекции ногтей;
- Мозоли, бородавки или волдыри, вызванные неправильным ношением обуви;
- Очень сухая кожа, склонная к растрескиванию;
- Вросшие ногти;
- Подошвенные бородавки;
- Болезни сердца или почек;
- Неправильная гигиена;
- Использование не правильно стерилизованных педикюрных инструментов;
- Неправильная стрижка ногтей;
- Ожирение;
- Употребление алкоголя;
- Курение;
- Возраст (статистика показывает, что мужчины старше 60 лет более склонны к диабетической стопе).
Наиболее распространенным патогеном, связанным с язвой стопы, является род Staphylococcus. В 10-30% случаев вовлечен множественный лекарственно-устойчивый золотистый стафилококк, поэтому лечение часто неэффективно. Вот почему очень важно принять во внимание меры предосторожности и обратить внимание на симптомы, которые могут указывать на инфекцию в ногах.
Диабетическая стопа: симптомы
Первые симптомы диабетической стопы включают покалывание и боль в ногах, особенно ночью. Однако, если это инфекция или язва, скорее всего, такие проявления отсутствуют, и могут присутствовать другие симптомы, такие как:
- Отек и покраснение стопы;
- Образование язвы;
- Кровотечение;
- Низкая чувствительность в ноге;
- Чувство онемения или покалывания;
- Изменение цвета кожи;
- Зона поражения горячая на ощупь;
- Волдыри или другие язвы, которые не вызывают боль;
- Неприятный запах;
- Деформация стопы;
- Лихорадка и / или озноб;
- Высокий уровень сахара в крови;
- Тремор.
Эти симптомы не следует игнорировать. Если вы заметили такие проявления, немедленно свяжитесь с врачом!
При отсутствии своевременного и надлежащего лечения диабетическая стопа может вызывать осложнения, такие как язвы, незаживающие раны, серьезные кожные или костные инфекции, переломы или деформации стопы, гангрена и ампутация пораженной конечности.
Диагностика
Чтобы определить диагноз диабетической стопы, врач рассмотрит историю и подробное физическое обследование, а также результаты определенных анализов.
На первом этапе врач проведет широкую беседу с пациентом о его медицинской и семейной истории, затем проведет физическое обследование (измерение температуры, пульса, уровня глюкозы в крови, артериального давления, оценки дыхания, обследование ног и т. Д.) и обратит внимание на наблюдаемые симптомы.
Впоследствии, тщательные анализы крови (гемолекограмма) могут быть рекомендованы для определения возбудителя и степени тяжести инфекции или рентгеновских снимков ног (чтобы определить степень инфекции или насколько повреждены кости) — наличие пузырьков. Газ в мягких тканях может указывать на гангрену, тяжелую и потенциально смертельную инфекцию, которая часто приводит к необходимости ампутировать пораженную конечность.
Другими рекомендуемыми тестами могут быть ангиограмма и допплерография.
Диабетическая стопа: лечение
Лечение диабетической стопы во многом зависит от развития этого состояния. Если существует повышенный риск осложнений, рекомендуется носить соответствующую обувь, контролировать уровень сахара в крови, использовать компрессионные чулки для улучшения кровообращения и ортезы, которые могут предотвратить мозоли и синяки.
Если есть язвы, врач удалит пораженные ткани хирургическим путем и осушит гной. Различные антибиотики также будут рекомендованы для предотвращения других инфекций, антикоагулянтов и антиагрегантов, а также ванн для ног, дезинфекции кожи, энзимных обработок, мазей и гелей с различными активными веществами и растворами йода.
Если инфекция тяжелая и не поддается лечению антибиотиками, врач может рассмотреть вопрос об ампутации пораженного участка, чтобы предотвратить распространение инфекции и возникновение сепсиса.
Профилактика
Профилактика диабетической стопы имеет важное значение для диабетиков. Вот почему рекомендуется принимать простые, но эффективные меры, которые могут значительно снизить риск осложнений. К ним относятся:
- Ежедневное обследование внешнего вида ног;
- Образцовая гигиена;
- Носите подходящие носки и туфли, которые не жмут;
- Избегайте ходьбы босиком, даже дома;
- Ежедневные упражнения — они приводят кровь в движение;
- Правильная стрижка ногтей (рекомендуется подстригать ногти квадратной, а не круглой формы, чтобы предотвратить рост углов на коже и вросшего ногтя);
- Правильный уход за мозолями;
- Используйте интенсивно увлажняющие кремы, если кожа очень сухая;
- Защитите конечности от очень высоких или, наоборот, очень низких температур;
- Контроль уровня глюкозы в крови;
- Бросьте курить;
- Регулярная консультация с врачом.
Статьи носят информативный характер и не отменяют консультацию специалиста!
Если вы хотите видеть в ленте свежие публикации канала Саквояж знаний — жмите «понравилось» и подписывайтесь на канал!
Источник
