Синдром чарга стросса сколько живут
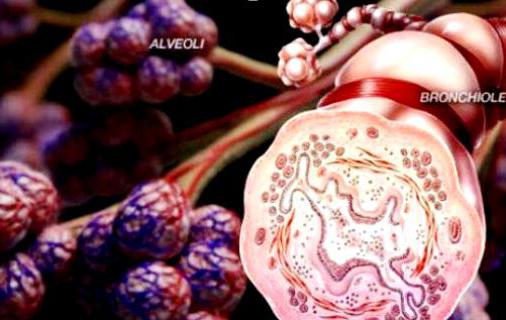
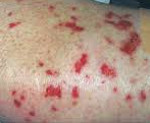
Синдром Черджа-Стросс – воспалительно-аллергическое поражение мелких и средних сосудов (капилляров, венул, артериол), протекающее с образованием некротизирующих эозинофильных гранулем. Для синдрома Черджа-Стросс характерны гиперэозинофилия, поражение бронхо-легочной системы, сердца, ЖКТ, центральной и периферической нервной системы, кожи и суставов. Диагноз синдрома Черджа-Стросс основан на данных анамнеза, клинической картины, лабораторных исследований, рентгенографии органов грудной клетки, биопсии легких. В качестве основной терапии синдрома Черджа-Стросс показано назначение системных глюкокортикостероидов и цитостатиков.
Общие сведения
Синдром Черджа-Стросс – разновидность системного васкулита с гранулематозным воспалением сосудов среднего и мелкого калибра и преимущественным поражением респираторного тракта. Синдром Черджа-Стросс относится к полисистемным нарушениям, чаще всего затрагивающим органы с богатым кровоснабжением — кожу, легкие, сердце, нервную систему, ЖКТ, почки. Синдром Черджа-Стросс во многом напоминает узелковый периартериит, но в отличие от него поражает не только мелкие и средние артерии, но и капилляры, вены и венулы; характеризуется эозинофилией и гранулематозным воспалением, преимущественным поражением легких. В ревматологии синдром Черджа-Стросс встречается редко, ежегодная заболеваемость составляет 0,42 случая на 100 тыс. населения. Синдромом Черджа-Стросс страдают люди от 15 до 70 лет, средний возраст пациентов составляет 40-50 лет; у женщин заболевание выявляется несколько чаще, чем у мужчин.
Синдром Черджа-Стросс
Причины
Причины синдрома Черджа-Стросс неизвестны. Патогенез связан с иммунным воспалением, пролиферативно-деструктивными изменениями и повышением проницаемости сосудистой стенки, тромбообразованием, кровоизлияниями и ишемией в зоне повреждения сосудов. Важную роль в развитии синдрома Черджа-Стросс играет повышенный титр антинейтрофильных цитоплазматических антител (ANCA), антигенными мишенями которых являются ферменты нейтрофилов (главным образом, протеиназа-3 и миелопероксидаза). ANCA вызывают преждевременную дегрануляцию и нарушение трансэндотелиальной миграции активированных гранулоцитов. Сосудистые изменения приводят к появлению многочисленных эозинофильных инфильтратов в тканях и органах с образованием некротизирующих воспалительных гранулем.
На первый план при синдроме Черджа-Стросс выходит поражение легких. При гистологическом исследовании выявляются интерстициальные и периваскулярные эозинофильные инфильтраты в стенках легочных капилляров, бронхов, бронхиол и альвеол, перивазальных и перилимфатических тканях. Инфильтраты имеют разнообразную форму, обычно локализуются в нескольких сегментах легкого, но могут распространяться на всю легочную долю. Кроме острофазных воспалительных реакций, отмечаются рубцовые склеротические изменения в сосудах и легочной ткани.
Спровоцировать развитие синдрома Черджа-Стросс могут вирусная или бактериальная инфекция (например, гепатит В, стафилококковое поражение носоглотки), вакцинация, сенсибилизация организма (аллергические заболевания, лекарственная непереносимость), стрессы, охлаждение, инсоляция, беременность и роды.
Симптомы
В своем развитии синдром Черджа-Стросс проходит три стадии.
Продромальная стадия может длиться несколько лет. При типичном течении синдром Черджа-Стросс начинается с поражения респираторного тракта. Появляются аллергический ринит, симптомы носовой обструкции, полипозные разрастания слизистой носа, рецидивирующие синуситы, затяжные бронхиты с астматическим компонентом, бронхиальная астма.
Вторая стадия синдрома Черджа-Стросс характеризуется повышением уровня эозинофилов в периферической крови и тканях; проявляется тяжелыми формами бронхиальной астмы с сильными приступами кашля и экспираторного удушья, кровохарканьем. Приступы бронхоспазма сопровождаются выраженной слабостью, длительной лихорадкой, миалгией, похуданием. Хроническая эозинофильная инфильтрация легких может привести к развитию бронхоэктатической болезни, эозинофильной пневмонии, эозинофильного плеврита. При появлении плеврального выпота отмечаются боли в грудной клетке при дыхании, усиление одышки.
Третья стадия синдрома Черджа-Стросс характеризуется развитием и доминированием признаков системного васкулита с полиорганным поражением. При генерализации синдрома Черджа-Стросс степень тяжести бронхиальной астмы уменьшается. Период между появлением симптомов бронхиальной астмы и васкулита составляет в среднем 2-3 года (чем короче промежуток, тем неблагоприятнее прогноз заболевания). Отмечается высокая эозинофилия (35-85%). Со стороны сердечно-сосудистой системы возможно развитие миокардита, коронарита, констриктивного перикардита, недостаточности митрального и трехстворчатого клапанов, инфаркта миокарда, пристеночного фибропластического эндокардита Леффлера. Поражение коронарных сосудов может стать причиной внезапной смерти больных синдромом Черджа-Стросс.
Для поражения нервной системы характерны периферическая нейропатия (мононейропатия, дистальная полинейропатия «по типу перчаток или чулок»; радикулопатии, нейропатия зрительного нерва), патология ЦНС (геморрагический инсульт, эпилептические приступы, эмоциональные расстройства). Со стороны ЖКТ отмечается развитие эозинофильного гастроэнтерита (абдоминальные боли, тошнота, рвота, диарея), реже — кровотечения, перфорация желудка или кишечника, перитонит, кишечная непроходимость.
При синдроме Черджа-Стросс возникает полиморфное поражение кожи в виде болезненной геморрагической пурпуры на нижних конечностях, подкожных узелков, эритемы, крапивницы и некротических пузырьков. Часто наблюдаются полиартралгии и непрогрессирующий мигрирующий артрит. Поражение почек встречается редко, носит невыраженный характер, протекает в форме сегментарного гломерулонефрита и не сопровождается ХПН.
Диагностика
Больные синдромом Черджа-Строcс за первичной помощью обычно обращаются к различным специалистам — отоларингологу, пульмонологу, аллергологу, неврологу, кардиологу, гастроэнтерологу и поздно попадают к ревматологу. Диагностика синдрома Черджа-Стросс основана на клинико-лабораторных данных и результатах инструментальных исследований. Диагностическими критериями синдрома Черджа-Стросс считаются: гиперэозинофилия (>10% от общего числа лейкоцитов), бронхиальная астма, моно- или полинейропатия, синусит, эозинофильные инфильтраты в легких, экстраваскулярные некротизирующие гранулемы. Наличие не менее 4-х критериев подтверждает диагноз в 85% случаев.
При синдроме Черджа-Стросс также выявляется анемия, лейкоцитоз, повышение СОЭ и уровня общего IgE. Для более половины случаев синдрома Черджа-Стросс характерно обнаружение перинуклеарных антител с антимиелопероксидазной активностью (рANCA).
Рентгенография органов грудной клетки при синдроме Черджа-Стросс позволяет обнаружить быстро исчезающие, ограниченные затемнения и очаговые тени в легких, наличие плеврального выпота. При биопсии легкого определяется гранулематозное воспаление мелких сосудов, инфильтраты в околососудистом пространстве, содержащие эозинофилы. Дифференциальную диагностику синдрома Черджа-Стросс следует проводить с узелковым полиартериитом, гранулематозом Вегенера, хронической эозинофильной пневмонией, идиопатическим гиперэозинофильным синдромом, микроскопическим полиангиитом.
Лечение синдрома Черджа-Стросс
Лечение предполагает длительное назначение высоких доз системных глюкокортикостероидов. По мере улучшения состояния дозу препаратов снижают. При наличии поражений сердечно-сосудистой системы, легких, множественного мононеврита возможно применение пульс-терапии метилпреднизолоном. При неэффективности глюкокортикостероидов используются цитостатики (циклофосфамид, азатиоприн, хлорбутин), которые способствуют более быстрой ремиссии и снижению риска рецидивов, но создают высокий риск инфекционных осложнений. Перед началом терапии отменяются все лекарственные препараты, к которым у больного выявлена сенсибилизация.
Прогноз
Без лечения прогноз синдрома Черджа-Стросс неблагоприятный. При полиорганном поражении происходит быстрое прогрессирование синдрома Черджа-Стросс с высоким риском смертельного исхода от сердечно-легочных нарушений. При адекватном лечении 5-летняя выживаемость составляет 60-80%.
Источник
Достаточно редко, не более 3 случаев на 100 тысяч человек, встречается особый вид воспаления сосудов или ангиит, который называется синдром Чарга-Стросса. Можно встретить согласно английскому произношению название «синдром Черджа-Стросс». Открыли его независимо один от другого сразу два ученых в 1951 году. До сих пор нет абсолютно точных данных, что вызывает этот вид ангиита или васкулита, что в принципе одно и то же. Достоверно выяснено, что он может наблюдаться в любых органах, которые связаны с мелкими и средними кровеносными сосудами, то есть практически во всем человеческом теле.
Медицинское определение заболевания
В разных источниках можно встретить различные формулировки, что же такое мудреный синдром Чарга-Стросса. Мы предлагаем наиболее соответствующую его патогенезу и этиологии. Это некротизирующий васкулит (ангиит) капилляров, венул и артериол в сочетании с астмой и эозинофилией, а также гранулематозное и эозинофильное воспаление органов дыхательной системы.
Что значит некротизирующий? Когда в мелких сосудах возникает воспаление, их очень маленькие по диаметру просветы быстро закупориваются, вследствие чего нарушается подача крови к близлежащим тканям. В результате и эти участки, и сами сосуды гибнут, получается их некроз.
Что значит эозинофилия? В крови у людей находятся белые кровяные тельца или лейкоциты, а среди них эозинофилы, названные так за то, что они окрашиваются эозином. В норме этих лейкоцитов должно быть до 350 шт. на 1 мкл. Если их больше, говорят об эозинофилии, которая считается признаком многих заболеваний и синдрома Чарга-Стросса в том числе.
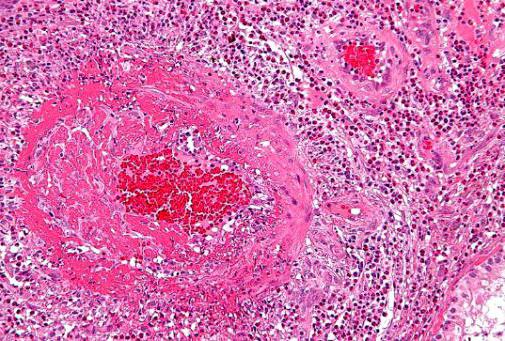
Что значит гранулематозное? Когда в очаге воспаления образуются узелки (гранулы), говорят, что такое воспаление гранулематозное. Возникает оно из-за разрастания и видоизменения некоторых клеток.
Причины
Как отмечено выше, точного ответа, что вызывает синдром Чарга-Стросса, пока нет.
Ученые предполагают, что он может возникнуть при следующих обстоятельствах:
- генетическая предрасположенность;
- плохая окружающая среда;
- некоторые инфекции, попавшие в тело человека;
- опухоли;
- побочные эффекты при приеме некоторых лекарств.
В результате этих факторов наступает нарушение сбалансированной и отлаженной работы иммунной системы, при котором начинается выработка аутоиммунных антител и клеток-киллеров, атакующих нормальные клетки и ткани в своем же организме. Предположительно это вызывает повышенное образование эозинофилов, так как при гистологии обнаруживаются обширные и множественные эозинофильные инфильтраты, особенно в стенках органов системы дыхания.
Возникновение синдрома Чарга-Стросса могут спровоцировать инфекционные заболевания, такие как ОРЗ, гепатит, а также вакцинация, аллергия, стрессы, беременность, инсоляция, переохлаждение, роды.

Типы и виды
Синдром Чарга-Стросса может протекать остро (при резком ответе организма на раздражитель, развивается за несколько дней) и хронически (развивается на протяжении месяцев). Чаще всего хроническое течение данного синдрома затрагивает органы дыхания и по симптомам напоминает бронхиальную астму. Именно такой ошибочный диагноз ставится чаще всего. При стечении неблагоприятных обстоятельств заболевание в хронической форме способно давать рецидивы. Такое иногда бывает при отмене некоторых лекарств, например, хроническая эозинофильная пневмония может усугубиться при отмене «Преднизона». Если именно в хронической форме протекает синдром Чарга-Стросса, симптомы заболевания чаще затрагивают дыхательные пути и заключаются в следующем:
- кашель;
- одышка;
- потеря веса;
- хрипы;
- затрудненное дыхание.
Проявляться синдром может с разной активностью, которую подразделяют на 4 группы:
- нулевая;
- минимальная;
- средняя;
- высокая.
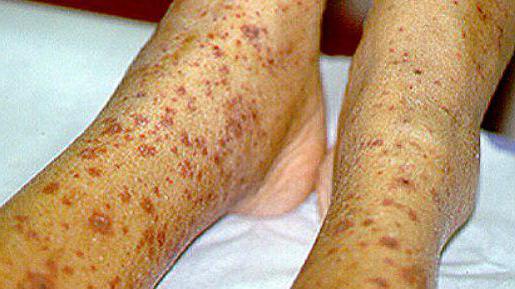
Синдром Чарга-Стросса: симптомы, фото
Наиболее яркие признаки заболевания в острой форме зависят от того, ткани какого органа поражены. Это могут быть сердце, ЖКТ, легкие, костно-мышечный аппарат, кожа, нервная система, почки.
Так, если это сердце, у пациента наблюдаются аритмия, перикардит (конструктивный либо острый), эндокардит, сердечная недостаточность вплоть до инфаркта, гипертензия сосудов.
Если задеты почки, то симптомы такие: нефрит (очаговый) и гломерулонефрит (некротический).
Поражение ЖКТ характерно гастритом, колитом, энтеритом, перитонитом, перфорацией кишок.
Очень характерно на коже появляется синдром Чарга Стросса. Фото демонстрирует язвенные дефекты на нижних конечностях больного, которые могут быть доминирующими либо сопутствующими при других симптомах, например, бронхолегочных (кашле, одышке). Другими признаками поражения кожи являются пурпура, крапивница, некротические язвы, эритема, узелки.
Поражение органов дыхания сопровождают ринит, астма, инфильтраты в легких.
Синдром в нервной системе может спровоцировать инсульт, полинейропатию, энцефалопатию.
В костно-мышечной системе синдром проявляется полиартритом, артропатией, миопатией. Возникновение каждого из перечисленных осложнений имеет свою симптоматику.
Во всех случаях больные отмечают ухудшение самочувствия, утомляемость, температуру, слабость, потерю аппетита, уменьшение веса.
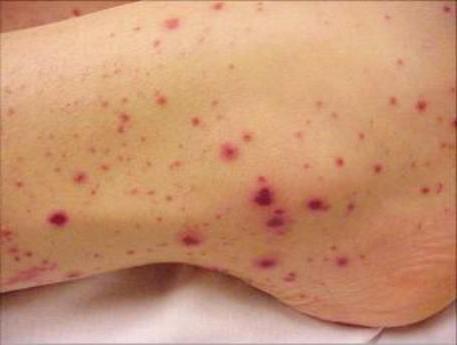
Критерии
В 1990 году ACR были предложены 6 критериев, по которым клинически диагностируют синдром Чарга-Стросса:
- Удушье, на выдохе сухие хрипы.
- Показатель эозинофилов выше нормы на 10%.
- Нейропатия (моно или поли), то есть нарушение функций в нервах.
- Патология пазух носа.
- Инфильтраты в легких, которые могут быть мигрирующими, постоянными, непостоянными, транзиторными, выявленными на рентгенограммах.
- Микропрепарат мелкого кровеносного сосуда фиксирует скопления эозинофилов в зонах около проверяемых сосудов.
Если налицо 4 из приведенных критериев, наличие у пациента синдрома Чарга-Стросса почти не подвергается сомнениям.
Лабораторная диагностика
Люди, у которых появились симптомы вышеприведенных заболеваний, первоначально идут к соответствующим профилю докторам – гастроэнтерологу, кардиологу, дерматологу, неврологу, пульмонологу, терапевту или ЛОРу. После составления анамнеза, пациентам могут быть назначены анализы, подтверждающие или опровергающие синдром Чарга-Стросса. Диагноз устанавливается на основе:
- анализа крови (определяют повышение СОЭ, эозинофилов);
- рентгена грудной клетки;
- КТ легких;
- ЭКГ;
- микроскопических исследований экссудата в легких;
- биопсии кожи или бронхов;
- общего анализа мочи;
- иммунологических тестов (на антитела ANCA, уровень LgE).

Стадии
Синдром Чарга-Стросса, патогенез которого зависит от локализации воспаленных сосудов, подразделяется на три стадии течения:
1. Длится долго, несколько лет, а в отдельных случаях зафиксировано течение предромального периода 10 лет. Симптомы, фиксирующиеся на первой стадии у большинства пациентов:
- частые аллергические реакции;
- риниты;
- проявления астмы;
- появление в носу полипов;
- синуситы;
- затяжные, часто рецидивирующие бронхиты.
2. Яркий признак второй стадии – увеличение эозинофилов в крови и в пораженных тканях. Больным могут быть поставлены диагнозы эозинофильный гастроэнтерит, синдром Лефлера, эозинофильные пневмония или плеврит. Симптомы, проявляющиеся у большинства пациентов:
- сильный кашель;
- нехватка воздуха (удушье);
- кровохарканье;
- слабость;
- миалгия;
- лихорадка;
- похудание;
- при поражении ЖКТ нарушение стула, тошнота, боли в брюшине.
3. Характерный признак третьей стадии – симптоматика системного ангиита (васкулита). Значения, показывающие в крови число эозинофилов, могут подпрыгнуть до 80% против нормы. Наблюдаются признаки острой сердечной недостаточности. А если поражены коронарные сосуды, больной может умереть. Развитие синдрома Чарга-Стросса в ЦНС на третьей стадии чревато инсультом, приступами эпилепсии. Если затронуты органы ЖКТ, возможны прободения кишки или желудка, кишечная непроходимость.

Лечение
Довольно серьезным заболеванием является синдром Чарга-Стросса. Лечение проводится длительно и обязательно комплексно. Основной лечащий доктор – ревматолог, но часто требуется консультация кардиолога, окулиста, пульмонолога и других специалистов. Для восстановления функций пораженных сосудов ревматологом назначаются глюкокортикоиды и цитостатики, а также плазмофарез и гемосорбция. Совместно с этими препаратами прописываются противовоспалительные средства. Среди часто назначаемых препаратов такие: «Преднизолон» (курс до 12 месяцев), «Циклофосфамид» или аналоги (курс до 1 года), «Метипред» или аналоги, антибактериальные и другие препараты по показаниям. Для профилактики осложнений больным назначают антикоагулянты, вазодилататоры и антиагреганты. В период лечения больному запрещается курить и употреблять алкоголь.
Прогноз
Достаточно редко, причем у мужчин чаще, чем у женщин, диагностируется синдром Чарга-Стросса. Сколько живут с ним, зависит от того, как быстро начато лечение и какие именно сосуды поражены. Статистика говорит, что появляется он в основном у лиц старше 40 лет. У детей это заболевание не диагностируется. Без лечения прогноз только неблагоприятный. При своевременном и эффективном лечении выживаемость более 5-ти лет составляет до 80%. Смерть чаще всего наступает от поражения коронарных сосудов и нарушений работы сердца.
Источник
Синдром Чарга-Стросса, (аллергический гранулематоз или эозинофильный ангиит) — это аллергическое воспаление сосудов, которое нарушает кровообращение в жизненно важных органах и тканях.
Проявления синдрома Чарга-Стросса
Синдром Чарга-Стросса может проявляться самыми разнообразными симптомами. У некоторых больных наблюдаются лишь незначительные проявления, у других болезнь может угрожать жизни.
Существует 3 фазы или стадии болезни. Для каждой стадии характерны свои симптомы, но не у каждого больного они развиваются в одинаковом порядке. Это особенно касается случаев, когда синдром Чарга-Стросса рано диагностировали и начали лечить. 
1. Аллергическая стадия.
Она обычно является первой стадией, сопровождается следующими аллергическими реакциями:
- Астма – самый главный признак синдрома Чарга-Стросса. Астма обычно развивается еще за 3-10 лет до того, как появятся другие признаки болезни.
- Сенная лихорадка (аллергический ринит). Эта реакция вызывает отечность слизистой носа, чиханье и насморк. Боль и воспаление пазух носа (синусит). Проявляется болью в области носа и разрастанием назальных полипов, которые развиваются в результате хронического воспаления.
2. Эозинофильная стадия.
Для синдрома Чарга-Стросса характерна гиперэозинофилия – резко повышенное содержание эозинофилов в крови. Большое количество эозинофилов в крови и тканях приводит к повреждению клеток.
Симптомы этой стадии включают:
- Повышение температуры.
- Потеря массы тела.
- Астматические приступы.
- Слабость и утомляемость.
- Ночная потливость.
- Частый кашель.
- Боль в животе.
- Кровотечения в ЖКТ.
Эта фаза болезни может протекать месяцами, и даже годами. Симптомы могут на время исчезать, а затем снова появляться. Эта стадия нередко протекает одновременно с третьей стадией болезни – системным васкулитом.
3. Системный васкулит.
Представляет собой воспаление кровеносных сосудов по всему телу. Сужение и воспаление сосудов приводит к нарушению кровоснабжения органов и тканей, включая кожу, сердце, нервную систему, мышцы, пищеварительный тракт, почки и др.
Симптомы включают:
- Сыпь или язвы на коже.
- Боль и отечность суставов.
- Периферическая нейропатия.
- Сильная боль в животе.
- Диарея, тошнота и рвота.
- Одышка из-за астмы и сердечной недостаточности.
- Кровохарканье.
- Сильная боль в груди.
- Нерегулярный пульс.
- Гематурия (кровь в моче).
Диагностика синдрома Чарга-Стросса
Не существует специфических анализов на синдром Чарга-Стросса. Симптомы этой болезни очень разнообразны, что затрудняет диагностику. Чтобы облегчить постановку диагноза, Американский колледж ревматологии предложил 6 критериев синдрома Чарга-Стросса:
- Эозинофилия.
- Бронхиальная астма.
- Нейропатия (поли- или мононейропатия).
- Мигрирующие легочные инфильтраты на рентгене.
- Наличие эозинофилов вне сосудов.
- Проблемы с назальными пазухами (синусит).
Для диагностики синдрома Чарга-Стросса врач может использовать такие методы:
- Анализ крови. Если иммунная система больного атакует собственное тело, то в крови можно обнаружить особые протеины – аутоантитела. Также анализ крови поможет установить содержание эозинофилов – важного маркера болезни.
- Визуализация: компьютерная томография, МРТ и рентген. Эти методы используют, чтобы обнаружить аномалии в легких и синусах.
- Биопсия пораженных тканей. Врач может взять небольшой кусочек пораженного органа для исследования под микроскопом.
Лечение синдрома Чарга-Стросса
От этой болезни невозможно избавиться раз и навсегда, но существуют методы лечения, которые помогут людям с тяжелыми симптомами достигнуть ремиссии. Хороший исход и низкий риск осложнений наблюдается при ранней диагностике и своевременно начатом лечении синдрома Чарга-Стросса.
Для лечения синдрома Чарга-Стросса применяют такие препараты:
- Кортикостероидные гормоны. В США больным чаще всего назначают Преднизон. Врач может прописать высокие дозы этих гормонов, чтобы купировать симптомы как можно скорее.
- Другие иммуносупрессоры. Для больных с незначительно выраженными симптомами Преднизона может быть достаточно. Другим больным могут потребоваться дополнительные препараты, подавляющие иммунную систему – циклофосфамид или метотрексат.
- Иммуноглобулины внутривенно. Ежемесячное введение иммуноглобулинов является наиболее безопасным способом лечения синдрома Чарга-Стросса. Но у этого метода есть 2 недостатка – он очень дорогой и не всегда эффективный. Введение иммуноглобулинов в США не относится к терапии первого ряда, а применяется для больных, которые не отвечают на другие препараты.
Осложнения синдрома Чарга-Стросса
Синдром Чарга-Стросса повреждает самые разные органы, включая легкие, сердце, кожу, мышцы, почки, желудочно-кишечный тракт и суставы. Без лечения заболевание может быть смертельным.
Возможные осложнения включают:
- Повреждение периферических нервов.
- Кожный зуд, изъязвление и присоединение инфекции.
- Воспаление околосердечной оболочки (перикарда), сердечной мышцы (миокардит), а также сердечные приступы и развитие сердечной недостаточности.
- Воспаление почечных клубочков (гломерулонефрит) с постепенной потерей фильтрующей способности почек, что ведет к почечной недостаточности.
Источник
