Синдром чарджа стросса код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Синдром Черджа-Стросс.
Синдром Черджа-Стросса
Описание
Синдром Черджа. Стросс — воспалительно — аллергическое поражение мелких и средних сосудов (капилляров, венул, артериол), протекающее с образованием некротизирующих эозинофильных гранулем. Для синдрома Черджа-Стросс характерны гиперэозинофилия, поражение бронхо-легочной системы, сердца, ЖКТ, центральной и периферической нервной системы, кожи и суставов. Диагноз синдрома Черджа-Стросс основан на данных анамнеза, клинической картины, лабораторных исследований, рентгенографии органов грудной клетки, биопсии легких. В качестве основной терапии синдрома Черджа-Стросс показано назначение системных глюкокортикостероидов и цитостатиков.
Дополнительные факты
Синдром Черджа-Стросс – разновидность системного васкулита с гранулематозным воспалением сосудов среднего и мелкого калибра и преимущественным поражением респираторного тракта. Синдром Черджа-Стросс относится к полисистемным нарушениям, чаще всего затрагивающим органы с богатым кровоснабжением — кожу, легкие, сердце, нервную систему, ЖКТ, почки. Синдром Черджа-Стросс во многом напоминает узелковый периартериит, но в отличие от него поражает не только мелкие и средние артерии, но и капилляры, вены и венулы; характеризуется эозинофилией и гранулематозным воспалением, преимущественным поражением легких. В ревматологии синдром Черджа-Стросс встречается редко, ежегодная заболеваемость составляет 0,42 случая на 100 тыс. Населения. Синдромом Черджа-Стросс страдают люди от 15 до 70 лет, средний возраст пациентов составляет 40-50 лет; у женщин заболевание выявляется несколько чаще, чем у мужчин.
Причины
Причины синдрома Черджа-Стросс неизвестны. Патогенез связан с иммунным воспалением, пролиферативно-деструктивными изменениями и повышением проницаемости сосудистой стенки, тромбообразованием, кровоизлияниями и ишемией в зоне повреждения сосудов. Важную роль в развитии синдрома Черджа-Стросс играет повышенный титр антинейтрофильных цитоплазматических антител (ANCA), антигенными мишенями которых являются ферменты нейтрофилов (главным образом, протеиназа-3 и миелопероксидаза). ANCA вызывают преждевременную дегрануляцию и нарушение трансэндотелиальной миграции активированных гранулоцитов. Сосудистые изменения приводят к появлению многочисленных эозинофильных инфильтратов в тканях и органах с образованием некротизирующих воспалительных гранулем.
На первый план при синдроме Черджа-Стросс выходит поражение легких. При гистологическом исследовании выявляются интерстициальные и периваскулярные эозинофильные инфильтраты в стенках легочных капилляров, бронхов, бронхиол и альвеол, перивазальных и перилимфатических тканях. Инфильтраты имеют разнообразную форму, обычно локализуются в нескольких сегментах легкого, но могут распространяться на всю легочную долю. Кроме острофазных воспалительных реакций, отмечаются рубцовые склеротические изменения в сосудах и легочной ткани.
Спровоцировать развитие синдрома Черджа-Стросс могут вирусная или бактериальная инфекция (например, гепатит В, стафилококковое поражение носоглотки), вакцинация, сенсибилизация организма (аллергические заболевания, лекарственная непереносимость), стрессы, охлаждение, инсоляция, беременность и роды.
Симптомы
В своем развитии синдром Черджа-Стросс проходит три стадии. Продромальная стадия может длиться несколько лет. При типичном течении синдром Черджа-Стросс начинается с поражения респираторного тракта. Появляются аллергический ринит, симптомы носовой обструкции, полипозные разрастания слизистой носа, рецидивирующие синуситы, затяжные бронхиты с астматическим компонентом, бронхиальная астма.
Вторая стадия синдрома Черджа-Стросс характеризуется повышением уровня эозинофилов в периферической крови и тканях; проявляется тяжелыми формами бронхиальной астмы с сильными приступами кашля и экспираторного удушья, кровохарканьем. Приступы бронхоспазма сопровождаются выраженной слабостью, длительной лихорадкой, миалгией, похуданием. Хроническая эозинофильная инфильтрация легких может привести к развитию бронхоэктатической болезни, эозинофильной пневмонии, эозинофильного плеврита. При появлении плеврального выпота отмечаются боли в грудной клетке при дыхании, усиление одышки.
Третья стадия синдрома Черджа-Стросс характеризуется развитием и доминированием признаков системного васкулита с полиорганным поражением. При генерализации синдрома Черджа-Стросс степень тяжести бронхиальной астмы уменьшается. Период между появлением симптомов бронхиальной астмы и васкулита составляет в среднем 2-3 года (чем короче промежуток, тем неблагоприятнее прогноз заболевания). Отмечается высокая эозинофилия (35-85%). Со стороны сердечно-сосудистой системы возможно развитие миокардита, коронарита, констриктивного перикардита, недостаточности митрального и трехстворчатого клапанов, инфаркта миокарда, пристеночного фибропластического эндокардита Леффлера. Поражение коронарных сосудов может стать причиной внезапной смерти больных синдромом Черджа-Стросс.
Для поражения нервной системы характерны периферическая нейропатия (мононейропатия, дистальная полинейропатия «по типу перчаток или чулок»; радикулопатии, нейропатия зрительного нерва), патология ЦНС (геморрагический инсульт, эпилептические приступы, эмоциональные расстройства). Со стороны ЖКТ отмечается развитие эозинофильного гастроэнтерита (абдоминальные боли, тошнота, рвота, диарея), реже — кровотечения, перфорация желудка или кишечника, перитонит, кишечная непроходимость.
Боль в грудной клетке. Кашель. Кровохарканье. Лейкоцитоз. Одышка. Понос (диарея). Рвота. Тошнота. Эозинофилия.
Диагностика
Больные синдромом Черджа-Строcс за первичной помощью обычно обращаются к различным специалистам — отоларингологу, пульмонологу, аллергологу, неврологу, кардиологу, гастроэнтерологу и поздно попадают к ревматологу. Диагностика синдрома Черджа-Стросс основана на клинико-лабораторных данных и результатах инструментальных исследований. Диагностическими критериями синдрома Черджа-Стросс считаются: гиперэозинофилия (10% от общего числа лейкоцитов), бронхиальная астма, моно- или полинейропатия, синусит, эозинофильные инфильтраты в легких, экстраваскулярные некротизирующие гранулемы. Наличие не менее 4-х критериев подтверждает диагноз в 85% случаев.
При синдроме Черджа-Стросс также выявляется анемия, лейкоцитоз, повышение СОЭ и уровня общего IgE. Для более половины случаев синдрома Черджа-Стросс характерно обнаружение перинуклеарных антител с антимиелопероксидазной активностью (рANCA).
Рентгенография органов грудной клетки при синдроме Черджа-Стросс позволяет обнаружить быстро исчезающие, ограниченные затемнения и очаговые тени в легких, наличие плеврального выпота. При биопсии легкого определяется гранулематозное воспаление мелких сосудов, инфильтраты в околососудистом пространстве, содержащие эозинофилы.
Дифференциальная диагностика
Дифференциальную диагностику синдрома Черджа-Стросс следует проводить с узелковым полиартериитом, гранулематозом Вегенера, хронической эозинофильной пневмонией, идиопатическим гиперэозинофильным синдромом, микроскопическим полиангиитом.
Лечение
Лечение синдрома Черджа-Стросс предполагает длительное назначение высоких доз системных глюкокортикостероидов. По мере улучшения состояния дозу препаратов снижают. При наличии поражений сердечно-сосудистой системы, легких, множественного мононеврита возможно применение пульс-терапии метилпреднизолоном. При неэффективности глюкокортикостероидов используются цитостатики (циклофосфамид, азатиоприн, хлорбутин), которые способствуют более быстрой ремиссии и снижению риска рецидивов, но создают высокий риск инфекционных осложнений. Перед началом терапии отменяются все лекарственные препараты, к которым у больного выявлена сенсибилизация.
Прогноз
Без лечения прогноз синдрома Черджа-Стросс неблагоприятный. При полиорганном поражении происходит быстрое прогрессирование синдрома Черджа-Стросс с высоким риском смертельного исхода от сердечно-легочных нарушений. При адекватном лечении 5-летняя выживаемость составляет 60-80%.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Синдром Черджа–Стросс — редко встречающийся системный васкулит, поражающий сосуды мелкого калибра и имеющий характерные клинические проявления в виде бронхиальной астмы, эозинофилии, лёгочных инфильтратов. Статистические данные. Заболеваемость: 1–3 на 100 000 ежегодно. Возраст: 15–70 лет, средний возраст — 38 лет. Мужчины болеют чаще.
Код по международной классификации болезней МКБ-10:
- M30.1 Полиартериит с поражением легких [черджа-стросса]
Причины
Этиология неизвестна. Патогенез малоизучен. Предполагается патогенетическое значение антинейтрофильных цитоплазматических АТ.
Симптомы (признаки)
Клиническая картина • Общие симптомы: недомогание, слабость, гриппоподобные симптомы, лихорадка, миалгии • Бронхиальная астма (97%) • Синуситы (61%), аллергический ринит • Поражение лёгких: нестойкие лёгочные инфильтраты, кашель и кровохарканье (37%) •• Наиболее типично для синдрома Черджа–Стросс развитие полисиндромной клинической картины после снижения пероральной дозы ГК при стероидозависимой бронхиальной астме • Артралгии (40%) • Кожные проявления (49%): пурпура, кожные узелки, крапивница, некротические пузырьки, ишемия в области пальцев • Поражение ССС: миокардит, ИМ, сердечная недостаточность, артериальная гипертензия • Поражение ЖКТ (40%): кровотечение, ишемия и перфорация толстой кишки, панкреатит • Поражение нервной системы: множественный мононеврит (77%), инсульт • Поражение почек: гломерулонефрит.
Диагностика
Лабораторные данные • ОАК: анемия, эозинофилия, увеличение СОЭ • ОАМ: протеинурия, микроскопическая гематурия • Повышение концентрации СРБ в сыворотке крови • Повышение концентрация мочевины, креатинина в сыворотке крови при развитии почечной недостаточности • Гипергаммаглобулинемия • РФ в низком титре • Сывороточный IgЕ в повышенных концентрациях.
Инструментальные данные • Рентгенография органов грудной клетки •• лёгочные инфильтраты чаще транзиторные, деструкция — редко •• плевриты (5–30%) •• увеличение лимфатических узлов в воротах лёгких • Колоноскопия для выявления причины кровотечения • ЭКГ при вовлечении ССС (в т.ч., для выявления ишемических изменений) • Биопсия •• лёгких: гранулёма с эозинофильным центром, окружённым макрофагами и гигантскими эпителиоидными клетками •• почек: фокальный или сегментарный гломерулонефрит, иммунные комплексы выявляют редко (пауци — иммунный гломерулонефрит).
Диагностическая тактика. Диагностические критерии, предложенные Американской Ревматологической Ассоциацией • Бронхиальная астма • Эозинофилия периферической крови >10% • Синуситы • Лёгочные инфильтраты, чаще транзиторные • Гистологическое подтверждение васкулита с участием эозинофилов • Множественный мононеврит или полиневропатия.
Необходимо наличие 4 из 6 критериев. Чувствительность 85%, специфичность 99,7%.
Лечение
ЛЕЧЕНИЕ
Общая тактика. Хороший эффект имеют ГК. В случае их недостаточной эффективности, а также при жизнеугрожающих ситуациях (в 20% случаев) добавляют иммунодепрессанты.
Диета: при развитии почечной или сердечной недостаточности необходима соответствующая диета.
Лекарственное лечение • ГК применяют по 1 мг/кг/сут до клинического эффекта (в среднем 6–12 нед), затем дозу постепенно снижают до поддерживающей (10–15 мг/сут). Возможно применение пульс — терапии метилпреднизолоном при наличии поражений ССС, лёгких, множественного мононеврита • Циклофосфамид 1–2 мг/кг/сут внутрь, схема применения в деталях не разработана; возможно применение в виде пульс — терапии 0,5–1,0 г/м2 ежемесячно.
Немедикаментозная терапия. Продолжается изучение эффективности плазмафереза.
Длительное наблюдение. С целью мониторинга следует проводить клинический осмотр, исследование СОЭ, эозинофилии. Антинейтрофильные АТ не коррелируют с активностью процесса.
Прогноз. 5 — летняя выживаемость без лечения оставляет 25%, с лечением — 62%.
Синонимы • Аллергический гранулематозный ангиит.
МКБ-10 • M30.1 Полиартериит с поражением лёгких [Черджа — Стросса]
Источник
Рубрика МКБ-10: M30.1
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M30-M36 Системные поражения соединительной ткани / M30 Узелковый полиартериит и родственные состояния
Определение и общие сведения[править]
Эозинофильный гранулематоз с полиангиитом
Синонимы: синдром Черджа-Стросса, синдром Чарга-Стросса
Эозинофильный гранулематоз с полиангиитом, ранее известный как синдром Черджа-Стросса, является системным васкулитом сосудов малого и среднего размера, характеризуется астмой, преходящими легочными инфильтратами и гиперэозинофилией.
Распространенность колеблется от 1/100 000 до 1/70 000 в Европе. Эозинофильный гранулематоз с полиангиитом гораздо чаще встречается у больных астмой (около 1/15 000).
Эозинофильный гранулематоз с полиангиитом с одинаковой частотой встречается у людей разного возраста и пола.
Этиология и патогенез[править]
Хотя точная этиология эозинофильного гранулематоза с полиангиитом неизвестна, его аллергические особенности и наличие иммунных комплексов, повышенный иммунитет Т-клеток и измененный гуморальный иммунитет указывают на то, что синдром может являться аутоиммунным расстройством. У 40% пациентов патология ассоциируется с антинейтрофильными цитоплазматическими антителами, особенно перинуклеарные ANCA/MPO-ANCA. Наличие антагонистов рецептора лейкотриена связано с началом заболевания, но причинная роль в развитии заболевания еще не была четко продемонстрирована.
Патологическая анатомия
Первыми в патологический процесс вовлекаются артериолы и венулы, затем более крупные сосуды. Калибр пораженных сосудов обычно меньше, чем при узелковом периартериите. При гистологическом исследовании выявляются признаки одной стадии патологического процесса. Воспаление начинается в интиме. Уже на ранних стадиях заболевания выражена эозинофильная инфильтрация. Поражение венул может предшествовать поражению артериол, поражение артериол иногда отсутствует. Патологический процесс захватывает те же органы, что при узелковом периартериите, однако при синдроме Черджа—Стросса на первый план выходит поражение легких, иногда патологический процесс вообще не затрагивает другие органы.
Клинические проявления[править]
Начало обычно происходит между 15 и 70 годами. Заболевания может затрагивать несколько органов и систем и у пациентов часто имеется атопический фон. Манифестация синдрома Черджа-Стросса часто связана с обострением астмы. Аллергия и ангиит являются двумя основными признаками заболевания.
Эозинофильный гранулематоз с полиангиитом разделяется на три отдельные фазы. Продромальная фаза характеризуется астмой с или без аллергического ринита. Вторая фаза характеризуется эозинофилией периферической крови и инфильтрацией эозинофильной ткани, создавая картину, аналогичную картине простой легочной эозинофилии (синдром Леффлера), хронической эозинофильной пневмонии или эозинофильного гастроэнтерита. Третья, васкулитическая фаза, как правило, развивается в течение 3 лет от начала заболевания и может затрагивать любой из следующих органов: сердце (миокардит, перикардит, отказ), периферическая нервная система (множественный мононейрит у 78% пациентов), почки, лимфатические узлы, околоносовые пазухи, мышцы и коже. Поражения кожи (узлы, утрикариальная сыпь) встречаются у двух третей пациентов. Также наблюдаются лихорадка, гриппоподобные симптомы и потеря веса.
Полиартериит с поражением легких (Черджа-Стросса): Диагностика[править]
Эозинофильный гранулематоз с полиангиитом может быть диагностирован, если в дополнение к признакам васкулита присутствуют четыре из следующих шести признаков: астма, эозинофилия, невропатия, легочные инфильтраты, поражения параназальных синусов и эозинофильный васкулит. Эозинофилия выше 10% патогномонична для пациентов с синдромом Черджа-Стросса и может достигать 75% от числа клеток периферической крови. На рентгенограммах грудной клетки — инфильтраты и признаки пневмонии. Биопсия тканей демонстрирует эозинофилию, некротизирующий васкулит сосудов малого и среднего размера, а иногда и небольшое некротическое гранулематозное воспаление.
Дифференциальный диагноз[править]
Дифференциальный диагноз включает грануломатоз с полиангиопатией (ранее гранулематоз Вегенера), гиперэозинофильный синдром, микроскопический полиангиит, криоглобулинемию, лекарственные реакции, бронхоценотический гранулематоз, грибковые и паразитарные инфекции и злокачественные новообразования.
Полиартериит с поражением легких (Черджа-Стросса): Лечение[править]
Лечение пациентов с мягкой формой патологии включает глюкокортикоидную монотерапию. Пациентам с агрессивными формами заболеванием показано назначение циклофосфамида, возможно использование интерферона-альфа, инфликсимаба. Терапия меполизумабом может быть эффективна при терапии рефрактерной формы синдрома.
Прогноз
Вовлечение сердечно-сосудистой системы — главная причина смерти, сопровождаемая кровоизлиянием в мозг и инсультом. Несмотря на лечение, неврологические осложнения редко купируются полностью.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Меполизумаб
Источник

Синдром Черджа-Стросс – воспалительно-аллергическое поражение мелких и средних сосудов (капилляров, венул, артериол), протекающее с образованием некротизирующих эозинофильных гранулем. Для синдрома Черджа-Стросс характерны гиперэозинофилия, поражение бронхо-легочной системы, сердца, ЖКТ, центральной и периферической нервной системы, кожи и суставов. Диагноз синдрома Черджа-Стросс основан на данных анамнеза, клинической картины, лабораторных исследований, рентгенографии органов грудной клетки, биопсии легких. В качестве основной терапии синдрома Черджа-Стросс показано назначение системных глюкокортикостероидов и цитостатиков.
Общие сведения
Синдром Черджа-Стросс – разновидность системного васкулита с гранулематозным воспалением сосудов среднего и мелкого калибра и преимущественным поражением респираторного тракта. Синдром Черджа-Стросс относится к полисистемным нарушениям, чаще всего затрагивающим органы с богатым кровоснабжением — кожу, легкие, сердце, нервную систему, ЖКТ, почки. Синдром Черджа-Стросс во многом напоминает узелковый периартериит, но в отличие от него поражает не только мелкие и средние артерии, но и капилляры, вены и венулы; характеризуется эозинофилией и гранулематозным воспалением, преимущественным поражением легких. В ревматологии синдром Черджа-Стросс встречается редко, ежегодная заболеваемость составляет 0,42 случая на 100 тыс. населения. Синдромом Черджа-Стросс страдают люди от 15 до 70 лет, средний возраст пациентов составляет 40-50 лет; у женщин заболевание выявляется несколько чаще, чем у мужчин.
Причины
Причины синдрома Черджа-Стросс неизвестны. Патогенез связан с иммунным воспалением, пролиферативно-деструктивными изменениями и повышением проницаемости сосудистой стенки, тромбообразованием, кровоизлияниями и ишемией в зоне повреждения сосудов. Важную роль в развитии синдрома Черджа-Стросс играет повышенный титр антинейтрофильных цитоплазматических антител (ANCA), антигенными мишенями которых являются ферменты нейтрофилов (главным образом, протеиназа-3 и миелопероксидаза). ANCA вызывают преждевременную дегрануляцию и нарушение трансэндотелиальной миграции активированных гранулоцитов. Сосудистые изменения приводят к появлению многочисленных эозинофильных инфильтратов в тканях и органах с образованием некротизирующих воспалительных гранулем.
На первый план при синдроме Черджа-Стросс выходит поражение легких. При гистологическом исследовании выявляются интерстициальные и периваскулярные эозинофильные инфильтраты в стенках легочных капилляров, бронхов, бронхиол и альвеол, перивазальных и перилимфатических тканях. Инфильтраты имеют разнообразную форму, обычно локализуются в нескольких сегментах легкого, но могут распространяться на всю легочную долю. Кроме острофазных воспалительных реакций, отмечаются рубцовые склеротические изменения в сосудах и легочной ткани.
Спровоцировать развитие синдрома Черджа-Стросс могут вирусная или бактериальная инфекция (например, гепатит В, стафилококковое поражение носоглотки), вакцинация, сенсибилизация организма (аллергические заболевания, лекарственная непереносимость), стрессы, охлаждение, инсоляция, беременность и роды.
Симптомы
В своем развитии синдром Черджа-Стросс проходит три стадии.
Продромальная стадия может длиться несколько лет. При типичном течении синдром Черджа-Стросс начинается с поражения респираторного тракта. Появляются аллергический ринит, симптомы носовой обструкции, полипозные разрастания слизистой носа, рецидивирующие синуситы, затяжные бронхиты с астматическим компонентом, бронхиальная астма.
Вторая стадия синдрома Черджа-Стросс характеризуется повышением уровня эозинофилов в периферической крови и тканях; проявляется тяжелыми формами бронхиальной астмы с сильными приступами кашля и экспираторного удушья, кровохарканьем. Приступы бронхоспазма сопровождаются выраженной слабостью, длительной лихорадкой, миалгией, похуданием. Хроническая эозинофильная инфильтрация легких может привести к развитию бронхоэктатической болезни, эозинофильной пневмонии, эозинофильного плеврита. При появлении плеврального выпота отмечаются боли в грудной клетке при дыхании, усиление одышки.
Третья стадия синдрома Черджа-Стросс характеризуется развитием и доминированием признаков системного васкулита с полиорганным поражением. При генерализации синдрома Черджа-Стросс степень тяжести бронхиальной астмы уменьшается. Период между появлением симптомов бронхиальной астмы и васкулита составляет в среднем 2-3 года (чем короче промежуток, тем неблагоприятнее прогноз заболевания). Отмечается высокая эозинофилия (35-85%). Со стороны сердечно-сосудистой системы возможно развитие миокардита, коронарита, констриктивного перикардита, недостаточности митрального и трехстворчатого клапанов, инфаркта миокарда, пристеночного фибропластического эндокардита Леффлера. Поражение коронарных сосудов может стать причиной внезапной смерти больных синдромом Черджа-Стросс.
Для поражения нервной системы характерны периферическая нейропатия (мононейропатия, дистальная полинейропатия «по типу перчаток или чулок»; радикулопатии, нейропатия зрительного нерва), патология ЦНС (геморрагический инсульт, эпилептические приступы, эмоциональные расстройства). Со стороны ЖКТ отмечается развитие эозинофильного гастроэнтерита (абдоминальные боли, тошнота, рвота, диарея), реже — кровотечения, перфорация желудка или кишечника, перитонит, кишечная непроходимость.
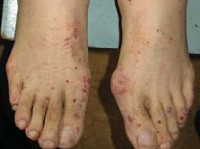
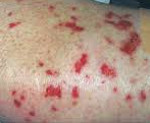
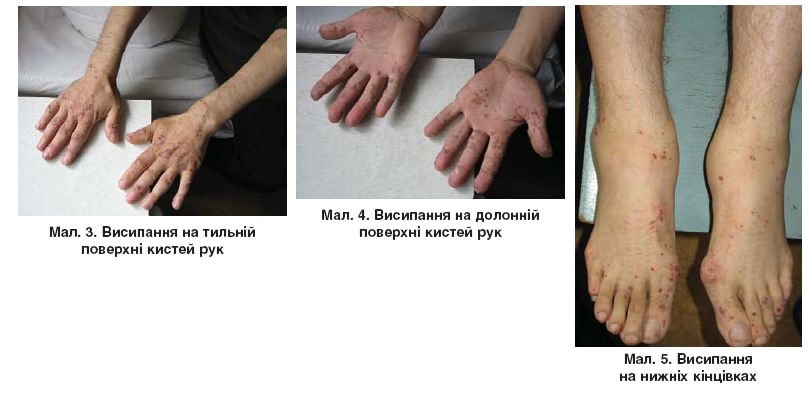
При синдроме Черджа-Стросс возникает полиморфное поражение кожи в виде болезненной геморрагической пурпуры на нижних конечностях, подкожных узелков, эритемы, крапивницы и некротических пузырьков. Часто наблюдаются полиартралгии и непрогрессирующий мигрирующий артрит. Поражение почек встречается редко, носит невыраженный характер, протекает в форме сегментарного гломерулонефрита и не сопровождается ХПН.
Диагностика
Больные синдромом Черджа-Строcс за первичной помощью обычно обращаются к различным специалистам — отоларингологу, пульмонологу, аллергологу, неврологу, кардиологу, гастроэнтерологу и поздно попадают к ревматологу. Диагностика синдрома Черджа-Стросс основана на клинико-лабораторных данных и результатах инструментальных исследований. Диагностическими критериями синдрома Черджа-Стросс считаются: гиперэозинофилия (>10% от общего числа лейкоцитов), бронхиальная астма, моно- или полинейропатия, синусит, эозинофильные инфильтраты в легких, экстраваскулярные некротизирующие гранулемы. Наличие не менее 4-х критериев подтверждает диагноз в 85% случаев.
При синдроме Черджа-Стросс также выявляется анемия, лейкоцитоз, повышение СОЭ и уровня общего IgE. Для более половины случаев синдрома Черджа-Стросс характерно обнаружение перинуклеарных антител с антимиелопероксидазной активностью (рANCA).
Рентгенография органов грудной клетки при синдроме Черджа-Стросс позволяет обнаружить быстро исчезающие, ограниченные затемнения и очаговые тени в легких, наличие плеврального выпота. При биопсии легкого определяется гранулематозное воспаление мелких сосудов, инфильтраты в околососудистом пространстве, содержащие эозинофилы. Дифференциальную диагностику синдрома Черджа-Стросс следует проводить с узелковым полиартериитом, гранулематозом Вегенера, хронической эозинофильной пневмонией, идиопатическим гиперэозинофильным синдромом, микроскопическим полиангиитом.
Лечение синдрома Черджа-Стросс
Лечение предполагает длительное назначение высоких доз системных глюкокортикостероидов. По мере улучшения состояния дозу препаратов снижают. При наличии поражений сердечно-сосудистой системы, легких, множественного мононеврита возможно применение пульс-терапии метилпреднизолоном. При неэффективности глюкокортикостероидов используются цитостатики (циклофосфамид, азатиоприн, хлорбутин), которые способствуют более быстрой ремиссии и снижению риска рецидивов, но создают высокий риск инфекционных осложнений. Перед началом терапии отменяются все лекарственные препараты, к которым у больного выявлена сенсибилизация.
Прогноз
Без лечения прогноз синдрома Черджа-Стросс неблагоприятный. При полиорганном поражении происходит быстрое прогрессирование синдрома Черджа-Стросс с высоким риском смертельного исхода от сердечно-легочных нарушений. При адекватном лечении 5-летняя выживаемость составляет 60-80%.
Источник